Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev Col Gastroenterol vol.19 no.3 Bogotá Sept. 2004
Sedación y analgesia en endoscopia gastrointestinal
Víctor Arbeláez (1), Luis F. Pineda (1), William Otero (2)
1. MD. Gastroenterólogo Internista. Centro de Enfermedades Digestivas. Hospital el Tunal. Bogotá, Colombia.
2. MD. Gastroenterólogo Internista, Epidemiólogo, Profesor y coordinador de Gastroenterología. Universidad Nacional de Colombia. Bogotá,D.C.,Colombia.
Resumen
En nuestro país es común que los procedimientos endoscópicos diagnósticos sean realizados con anestésicos tópicos únicamente. Sin embargo en la práctica diaria encontramos un creciente número de pacientes que solicitan que estos procedimientos les sean realizados con sedación y desde nuestra perspectiva personal vemos cómo el uso de sedación/analgesia aumenta la aceptabilidad de estos exámenes. Tradicionalmente la administración de una benzodiazepina sola o combinada con un opioide ha sido el patrón de práctica más usado en las salas de endoscopia en el mundo. El advenimiento de un nuevo medicamento (propofol) ha despertado un inusitado interés que vemos reflejado en el gran número de publicaciones recientes acerca de su uso en salas de endoscopia (editoriales, debate, guías de utilización, series de caso, trabajos aleatorizados); al mismo tiempo su utilización se ha convertido en motivo de controversia en la comunidad médica mundial. En el siguiente artículo queremos exponer nuestro punto de vista sobre este tópico y mostrar parte de nuestra experiencia con el uso de sedación/analgesia en colonoscopia ambulatoria, dejando planteado que este es un debate con implicaciones médicolegales que en nuestro país apenas comienza.
Las endoscopias gastrointestinales son procedimientos invasivos que frecuentemente ocasionan molestias e inculso dolor de intensidad variable y usualmente generan gran ansiedad en los pacientes que van a ser sometidos a ellas. La esofagogastroduodenoscopia para diagnóstico (EGD) es el procedimiento endoscópico más comúnmente realizado; en Latinoamérica y otras regiones del mundo como Asia y parte de Europa, la mayoría de las veces se realiza sin sedación, con lidocaína tópica. Contrariamente, en Estados Unidos y Canadá, la sedación en procedimientos endoscópicos es muy frecuente (1, 2). El uso de sedación/analgesia para la colonoscopia varía ampliamente en el mundo, siendo rutinario en ciertos países (Estados Unidos) y electivo o no utilizado en otros. En nuestro país el patrón de práctica en relación con el uso de sedación/analgesia en colonoscopia también es muy variable. Otros procedimientos más complejos, como la CPRE, la endosonografía y las endoscopias terapéuticas son rutinariamente realizados bajo sedación y en algunos casos bajo anestesia general.
La sedación es responsable de la mayor parte de la morbilidad y mortalidad por complicaciones cardiovasculares y pulmonares que ocurren durante los procedimientos endoscópicos (3, 4). La Sociedad Americana de Anestesiólogos define la sedación y analgesia como un proceso continuo de alteración de la conciencia que comprende varios niveles y van desde la sedación mínima hasta la anestesia general (5).
Niveles de sedación /analgesia y anestesia general
Nivel 1. Sedación mínima (ansiolisis): un estado inducido por medicamentos durante el cual el paciente responde normalmente a órdenes verbales; la función ventilatoria y cardiovascular no son afectadas, pero puede haber alguna alteración en la función cognitiva y la coordinación.
Nivel 2. Sedación o analgesia moderada ("sedación consciente"): estado de depresión de la conciencia inducido por medicamentos durante el cual el paciente responde voluntariamente a estímulos verbales ya sea solo o acompañado de estímulos táctiles leves, sin requerir intervención alguna para mantener la ventilación y el funcionamiento cardiovascular normales.
Nivel 3. Sedación profunda o analgesia: estado de depresión de la conciencia inducido por medicamentos durante el cual el paciente no es fácilmente despertado pero responde voluntariamente a estímulos repetidos o dolorosos; la capacidad de mantener la función ventilatoria independiente puede estar comprometida y puede requerir asistencia. La función cardiovascular es usualmente normal.
Nivel 4. Anestesia: incluye anestesia general, espinal o anestesia regional mayor: existe una gran variabilidad entre los pacientes en cuanto a la farmacocinética y la farmacodinamia de los medicamentos sedantes y analgésicos (opioides de uso intravenoso), de tal forma que a las dosis "estándar" pueden producir una sedación insuficiente en unos o resultar en anestesia general en otros. Por esta razón moverse entre los diferentes niveles de sedacion/analgesia es un proceso continuo que depende de la respuesta de cada individuo, y así, el nivel buscado inicialmente puede no corresponder al que finalmente se consigue. Por lo tanto, las personas que administran sedantes deben tener el conocimiento, los equipos y las habilidades suficientes para manejar la vía aérea en caso de que se presenten depresión respiratoria o inestabilidad del sistema cardiovascular (6).
Medicamentos utilizados para sedación en endoscopia
Benzodiazepinas. Son los medicamentos más ampliamente usados en procedimientos endoscópicos, de éstos el más utilizado actualmente es el midazolam, un sedante hipnótico sin efecto analgésico y con buen efecto amnésico que tiene un efecto pico de 3 a 5 minutos y una duración de accion de 1-3 horas. Al igual que otras benzodiazepinas el midazolam puede ocasionar depresión respiratoria, hipotensión y agitación paradójica. Se recomienda administrarlo por titulación comenzando con una dosis de 0.5-2 mg y dosis adicionales de 1 mg cada 3-5 minutos hasta conseguir el nivel de sedación deseado observando clínicamente el paciente. Las dosis requeridas disminuyen marcadamente con la edad y con la administración concomitante de opioides. Se dispone de un medicamento para revertir su efecto que es el flumazenil, el cual en dosis de 0.2 a 1 mg IV revierte la acción de las benzodiazepinas en pocos minutos (efecto pico 3-5 minutos), con mínimos efectos adversos, sin embargo su duración de acción (1-2 horas) es menor que la de las benzodiazepinas y puede ocurrir resedación después de este periodo de tiempo. Este fenómeno es raro en la práctica a menos que se hayan administrado grandes dosis del sedante. Finalmente, el midazolam puede ocasionar convulsiones en pacientes adictos a las benzodiazepinas (6).
Fentanyl. Es un potente analgésico narcótico con leve acción sedante que tiene un rápido inicio de acción con un efecto pico a los 5-8 minutos y una duración de 1 a 3 horas. Se recomienda titular la dosis, comenzando con 0.03 a 0.1 mg IV y limitar las dosis adicionales a 0.02-0.05 mg por dosis. Su principal efecto adverso es la depresión respiratoria que puede ser marcada (6). Este efecto puede revertirse con la administración de naloxona en dosis de 0.4 mg vía endovenosa. El fentanyl debe usarse con precaución en pacientes ancianos, con enfermedades cardiacas y en pacientes que usan regularmente narcóticos (7).
Propofol (2-6 diisopropilfenol). Es un agente sedante hipnótico de acción ultracorta con un inicio de acción muy rápido, 30 a 60 segundos, y una vida media plasmática de 1.8-4.1 minutos. Tiene además efecto amnésico el cual es menor que el que se consigue con las benzodiazepinas y una mínima acción analgésica. Generalmente produce un despertar placentero (8). Es una droga lipofílica preparada en una emulsión de aceite y agua consistente en propofol 1%, aceite de soya 10%, glicerol 2.25% y lecitina de huevo 1.2%, por lo que está contraindicado en pacientes alérgicos al huevo o a la soya. No produce náuseas, por el contrario, puede tener propiedades antieméticas (9). Potencia el efecto de las benzodiazepinas, opioides y barbitúricos, entre otros (10). El propofol viene rotulado como una agente anestésico y su uso ha sido aprobado en la inducción y mantenimiento de anestesia general y para sedación en pacientes ventilados mecánicamente en la UCI (11). Puede ser administrado en bolos o en infusión (12).
Su efecto adverso más frecuente es dolor en el sitio de inyección lo cual ocurre en 33 a 50% si se usan venas pequeñas (8), efecto que puede ser contrarrestado utilizando venas de gran calibre o mezclando la emulsión con 20 a 40 mg de lidocaína. En segundo lugar, causa depresión de la función cardiovascular, el cual es un efecto dosis-dependiente y puede manifestarse clínicamente como hipotensión y bradicardia. Finalmente, puede causar también depresión de la función respiratoria.
Su principal bondad en las salas de endoscopia es que incrementa la probabilidad de obtener una sedación profunda y satisfactoria con un despertar rápido y agradable, pero siempre existe el riesgo de alcanzar fácil y rápidamente el nivel de anestesia general (11). Por lo anterior, es recomendable que la administración de propofol se realice en presencia de una persona entrenada y certificada en reanimación cardiopulmonar básica y avanzada cuya única misión sea la de vigilar al paciente durante el procedimiento. Es obligatorio, además, disponer en la sala de endoscopia como mínimo de un monitor de pulso-oximetría, tensión arterial y electrocardiografía (11).
Existe una gran variabilidad individual en la dosis requerida para alcanzar un nivel de sedación predeterminado con propofol y en general los requerimientos están disminuidos con la edad, el uso concomitante de opioides/benzodiazepinas y nivel de ASA (12). Hay varias series publicadas con gran número de pacientes sometidos a procedimientos endoscópicos en las que el propofol fue administrado solo o combinado con otras drogas por enfermeras entrenadas en el uso de este medicamento. Estas series informan que el uso del propofol es factible y seguro en la mayoría de los procedimientos endoscópicos administrado por el personal de endoscopia (12, 13). Los efectos adversos reportados son los siguientes: hipoxemia 1.7%, la cual requirió la inserción de un tubo nasofaríngeo en 3 pacientes y ventilación con máscara en otros 3 (0.2%); hipotensión 14.6% y bradicardia 3.7% (12).
La combinación midazolam/meperidina comparada con el propofol solo, ha mostrado un tiempo de recuperación más rápido (18.6 vs 70.5 minutos) y un retorno a las actividades basales también significativamente más rápido (71% vs 16%), constituyendo una estrategia costoefectiva en instituciones con altos volúmenes de pacientes y de procedimientos complejos y prolongados (14).
Sedación en colonoscopia. Nuestra experiencia
En nuestra unidad de endoscopia hemos recolectado en forma prospectiva todos los procedimientos colonoscópicos en los últimos dos años en bases de datos estandarizadas que incluyen variables clínicas y datos relacionados con el desenlace del procedimiento. La tolerancia al examen fue valorada con una escala que se construyó bajo los siguientes criterios: buena, repetiría el examen en las mismas circusntancias; regular, preferiría mayor sedación en caso de repetir el examen; mala, no aceptaría a repetir el examen o sólo bajo anestesia general. Los datos presentados a continuación no están publicados y son observaciones parciales de estas bases de datos. Tenemos registrados 707 pacientes llevados a colonoscopia, de los cuales 498 (70.4%) recibieron algún tipo de sedación o analgesia y en los 209 (30.6%) restantes la colonoscopia se realizó sin sedación (Tabla 1). Como vemos, no existen diferencias en el promedio de edad, la tolerancia al examen y la canulación del ciego entre los pacientes sedados y no sedados. Observamos sin embargo, que la gran mayoría de los "no sedados" son hombres. Los pacientes no sedados fueron aquellos que accedieron realzarse el procedimiento bajo estas condiciones, y en caso de que presentaran dolor o molestias mayores, se les administaría sedación-analgesia inmediatamente durante el procedimiento (sedación a demanda). Estos resultados no significan de manera alguna que la tolerancia a la colonoscopia sea similar con o sin sedación puesto que los pacientes no fueron asignados en forma aleatoria entre los grupos sino que se autoseleccionaron voluntariamente antes de iniciar el procedimiento (15).
Tabla 1. Características demográficas y comparación de resultados en 707 colonoscopias realizadas en pacientes sedados versus no sedados.
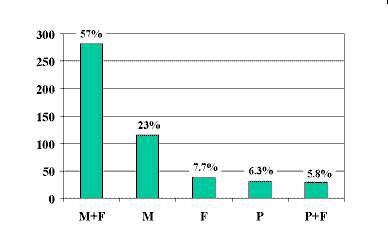
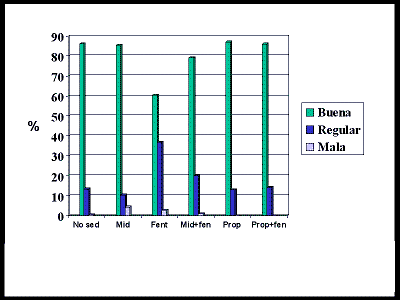
En la Tabla 2se presentan las dosis de los medicamentos y en la Figura 1los diferentes esquemas de sedación que usamos en nuestra unidad. De acuerdo con lo observado, los pacientes a quienes se les administró sólo analgesia con fentanyl presentaron niveles más bajos de tolerancia al examen, probablemente por no recibir el beneficio de la amnesia, la hipnosis y la potenciación del efecto analgésico que se consiguen con el midazolam (Figura 2).
Tabla 2. Dosis promedio y rango de los diferentes medicamentos utilizados para sedación.
| Droga Dosis X Rango |
| Fentanyl (mcg) 50.0 12.5 - 100 Propofol (mg) 91.0 30 – 200 |
Figura 1. Medicamentos utilizados en 498 pacientes a quienes se les realizó colonoscopia
bajo sedación. M = midazolan, F = fentanyl, P = propofol.
Figura 2. Tolerancia a la colonoscopia en pacientes no sedados y en los diferentes esquemas de sedación, n=707. (MD=midazolam, Fent=fentanyl).
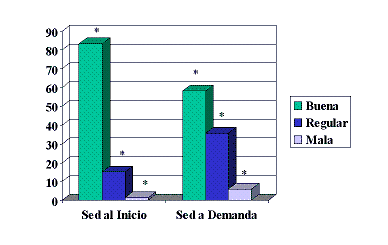
En un análisis independiente de los 498 pacientes sedados, observamos que la tolerancia a la colonoscopia es significativamente mejor cuando la sedación-analgesia se administra antes de iniciar el procedimiento que después de haberlo empezado, y por ello la sedación a demanda es un esquema que hemos dejado de utilizar en nuestro servicio (Figura 3).
Figura 3. Tolerancia comparativa en pacientes con sedación aplicada al inicio de la colonoscopia versus durante la colonoscopia. N = 498 (*p<0.001
En esta serie de 498 colonoscopias en las que se utilizó sedación-analgesia administradas y controladas por el endoscopista con monitoría de oximetría y frecuencia cardiaca no se reportó ninguna complicación seria clínicamente evidente.
Nuestra experiencia con el uso de propofol en colonoscopia y otros procedimientos endoscópicos nos indica que con este medicamento se consigue un nivel de sedación profunda más consistente que con los medicamentos tradicionales y el tiempo de recuperación es mucho más rápido; sin embargo, con mayor frecuencia observamos bradicardia y episodios transitorios de hipoxemia que aunque no fueron graves, reflejan la dificultad que existe en la titulación de la dosis de mantenimiento con la administración de bolos durante el procedimiento.
La Tabla 3resume las recomendaciones para sedación-analgesia por no anestesiólogos de la Sociedad Americana de Anestesiología.
Tabla 3. Recomendaciones de la Asociación Americana de Anestesia para la administración de sedación-analgesia por no aneste-siólogos (5).
| Valorar en el paciente: elegibilidad para sedación / analgesia, experiencias adversas previas con sedación o anestesia, condiciones médicas coexistentes, alergias, medicamentos actuales, situación cardiopulmonar y ayuno. Inicio del procedimiento Debe contarse con un asistente de endoscopia entrenado cuyo papel primario sea la sedación y la monitoría del paciente. El paciente debe tener un acceso venoso adecuado y deben medirse los siguientes parámetros antes de iniciar el examen: presión sanguínea, frecuencia cardíaca, frecuencia respiratoria y saturación de oxígeno. En la sala debe contarse además con los siguientes elementos mínimos: oxígeno, succión y equipo de reanimación y medicamentos para revertir efectos de benzodiazepinas y opioides. Durante el procedimiento Monitoreo permanente de oximetría y pulso; presión sanguínea en pacientes y EKG en paciente alto riesgo. Titulacion de los medicamentos según el efecto obtenido. Registrar en un formato predeterminado los medicamentos usados y sus dosis, los signos vitales y el nivel de conciencia durante el tiempo que dure el procedimiento. |
El uso de sedación/analgesia en endoscopia con seguridad, sin la presencia de un anestesiólogo, exige por parte del endoscopista una cuidadosa evaluación del paciente, especialmente cuando se usan medicamentos como el propofol. Se deben buscar específicamente datos que hagan prever una intubación difícil tales como obesidad, historia de estridor, apnea del sueño, artritis reumatoidea y masas que puedan comprometer la vía aerea. Se deben evaluar también flexibilidad del cuello, apertura bucal, estado de los dientes, tamaño de la lengua, mandíbula y visualización de orofaringe. La presencia de más de un factor de riesgo hace prever una intubación difícil y en estos casos es recomendable pedir la interconsulta de un anestesiólogo (7, 8).
Finalmente, queda abierta la discusión de los aspectos médico-legales sobre el uso de sedación analgesia en las salas de endoscopia dentro del marco de la legislación vigente en Colombia.
Referencias
1. Keefe B, O`Connor K. 1989 ASGE survey of endoscopic sedartion and monitoring practices. Gastrointest Endosc 1990;36:S13-18. [ Links ]
2. Bailey RJ, Barkun A, Brow J. Consensus in endoscopy. Can J Gastroenterol 1996;10: 237-242. [ Links ]
3. Bell GD. Monitoring: the gastroenterologyst´s view. Scand J Gastroenterol 1990;25 suppl 179:18. [ Links ]
4. Quine MA, Bell GD, Mc Cloy RF et al. Prospective audit of upper gastrointestinal endoscopy in two regions of England: safety, staffing and sedation methods. Gut 1995;36:462. [ Links ]
5. American Society of Anesthesiologists Task Force on Sedation and Analgesia by Non-Anesthesiologists. Anesthesiology 2002;96:1004-1010. [ Links ]
6. Freeman ML. Sedation and monitoring for gastrointestinal endoscopy. In: Texbook of Gastroeenterology Tadataka Yamada. Philadelphia Lippincot 2003. [ Links ]
7. American Society For Gastrointestinal Endoscopy. Guidelineas for conscious sedation and monitoring during gastrointestinal endoscopy. Gastrointest endosc 2003,58:317-322. [ Links ]
8. Graber RG. Propofol in the endoscopy suite: an anesthesiologist´s perspective. Gastrointest endosc 1999:49. [ Links ]
9. Borgeat A, Wilder-Smith OHG, Saiah M, Rifat K. Subhypnotic doses of propofol possess direct antiemetic properties. Anesth Analg 1992;74:539-541. [ Links ]
10. Bryson HM, Fulton BR, Faulds D. Propofol: an update of its use in anaesthesia and conscious sedation. Drugs 1995;50:513-519. [ Links ]
11. American Society for Gastrointestinal Endoscopy. Guidelines for the use of deep sedation and anesthesia for GI endoscopy. Gastrointest Endosc 2002:56. [ Links ]
12. Heuss LT, Schnieper P, Drewe J, Pflimlin E, Beglinger C. Risk stratification and safe administration of propofol by registered nurses srpervised by gastroenterologist: a prospective observational study of more than 2000 cases. Gastrointest endosc 2003;57:664-671. [ Links ]
13. Rex DK, Overley C, Kinser K, Coates M, Lee A, Goodwine BW, et al. Safety of propofol administered by registered nurses with gastroenterologist supervision in 2000 endoscopic cases. Am J Gastroenterol 2002;97:1159-1163. [ Links ]
14. Vargo JJ, Zuccaro G, Dumot JA, Shermock KM, Morrow JB, Conwell DL, et al. G astroenterologist administered propofol versus meperidine and midazolam for ERCP and USE: a randomized, controlled trial with cost effectiveness analysis. Gastroenterology 2002;123:8-16. [ Links ]
15. Cataldo PA. Colonoscopy without sedation. Dis ColonRectum 1996;39:257-261. [ Links ]