Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev Col Gastroenterol vol.19 no.4 Bogotá Sep./Dec. 2004
Síndrome de Plummer-Vinson
Reinaldo Andrés Rincón Sánchez (1), Albis Hani de Ardila (2), Jaime Alvarado Bestene (3)
(1) MD. Fellow de Gastroenterología y Endoscopia Digestiva, Hospital Universitario San Ignacio. Bogotá, D.C., Colombia.
(2) MD. Gastroenterólogo. Profesora asociada de Medicina Interna y Gastroenterología, Hospital Universitario San Ignacio. Bogotá, D.C., Colombia.
(3) MD. Gastroenterólogo. Profesor titular de Medicina Interna y Gastroenterología, Hospital Universitario San Ignacio. Bogotá, D.C., Colombia.
Se presenta una paciente de 38 años quien consulta por un cuadro de ocho años de evolución de astenia, adinamia y palidez mucocutánea progresiva; síntomas que se exacerban en los últimos meses y se acompañan, de nueve meses de evolución, de disfagia progresiva para sólidos y durante los últimos ocho días de deposición con sensación de evacuación incompleta, distensión abdominal y flatulencia, motivo por el cual decide consultar.
Como antecedentes importantes se encuentra que la paciente es fumadora de siete cigarrillos al día por 15 años, planifica con dispositivo intrauterino y tiene ciclos menstruales normales en frecuencia y cantidad.
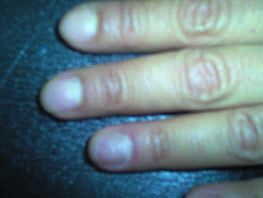
Al examen físico los signos vitales están dentro de parámetros normales. Hay marcada palidez en piel y mucosas. Bocio grado I. La auscultación cardiopulmonar es normal. Abdomen blando, sin evidencia de masas o megalias y se observa coiloniquia (Figura 1). Sistema neurológico dentro de límites normales.
Figura 1. Se evidencia la presencia de coiloniquia.
Los exámenes paraclínicos solicitados informaron:
TSH 12mU/ml creatinina 0,6 mg/dl.
Cuadro hemático: Leu 4400, Hb 6,9, Hto 23,7%, VCM 54fL, HCM 15,7pg, N 51%, L 34%. Moderada hipocromía, ligera policromatofilia, moderada poiquilocitosis con eliptocitos ++.
Radiografía de tórax normal.
Niveles de ácido fólico y vitamina B12 normales.
TIBC normal.
Se solicitó un esofagograma que mostró estenosis puntual del esófago a la altura de C5, que reduce la luz en 50%, con una longitud de 2 mm (Figura 2).
Figura 2. Esofagograma que mostró estenosis puntual del esófago a la altura de C5.
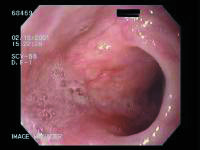
Se practica endoscopia gastroduodenal que documenta un anillo esofágico, inmediatamente por debajo del cricofaríngeo, a 18 cm de la arcada dentaria, que se dilata al ser franqueado con el endoscopio (Figura 3).
Figura 3. La endoscopia documentó un anillo esofágico.
La paciente presenta mejoría evidente de la disfagia para sólidos posterior al procedimiento.
Revisión de la literatura
Historia
El síndrome de Plummer-Vinson, también llamado por los ingleses como síndrome de Paterson-Brown-Kelly, correspondiente a la asociación de disfagia alta, membranas del esófago superior y anemia por deficiencia del hierro, fue descrito por primera vez por H. S. Plummer en su artículo original: Diffuse dilatation of the esophagus without anatomic stenosis (cardiospasm). A report of ninety-one cases, publicado en 1912 en el Journal of the American Medical Association (JAMA). Posteriormente, en 1919 fue descrito por los doctores P.P.Vinson, A.B. Kelly y D.R. Paterson.
Etiopatogenia
Se ha planteado que el agotamiento de enzimas oxidativas dependientes de hierro puede producir cambios miasténicos en los músculos implicados en el mecanismo de la deglución, atrofia de la mucosa del esófago, y formación de membranas, como una de las complicaciones epiteliales, entre las cuales se encuentran también coiloniquia, fragilidad y adelgazamiento progresivo de las uñas, fragilidad del cabello, glositis atrófica y estomatitis angular.
La etiopatogenia del síndrome es desconocida. Se ha informado la asociación del síndrome con factores genéticos, nutricionales, infecciosos y autoinmunes. La mejoría de la disfagia después de la terapia con hierro proporciona la evidencia para una asociación entre la deficiencia de este mineral y la disfagia post-cricofaríngea; además, la disminución en la incidencia de esta entidad en las últimas décadas es paralela a la mejoría en el estado nutricional de la población general. Sin embargo, el hecho de que se han descrito casos de este síndrome en sujetos sin anemia y que la enfermedad sea prácticamente desconocida en países africanos en los que la deficiencia de hierro es endémica, hace que la hipótesis de una etiopatogenia dependiente del hierro sea aún objeto de controversia.
Epidemiología
Se presenta principalmente en personas de raza blanca, predominantemente en mujeres entre los 40 y 70 años (90%), aunque también se ha descrito en niños. Hacia la primera mitad del siglo XX, era una entidad relativamente común, particularmente entre las mujeres de los países escandinavos; sin embargo, la rápida caída en la prevalencia del síndrome en los últimos 50 años ha sido paralela a la mejoría en el estado nutricional de dicha población.
Diagnóstico
Radiológicamente, cuando el paciente ingiere una pequeña cantidad de medio de contraste, se observa un defecto típico de llenamiento inmediatamente por debajo del cartílago cricoides. A veces la estenosis es tan apretada que produce la retención del medio en la hipofaringe. La esofagoscopia muestra una estructura similar a una membrana que se origina en la pared posterior del esófago proximal, de apenas unos milímetros de espesor. En muchos casos, la membrana pasa inadvertida en la endoscopia y se rompe durante el procedimiento, por lo que muchos pacientes refieren disminución de la disfagia posterior a la endoscopia.
Tratamiento
Aparte del reemplazo de hierro, la modificación de la dieta, con alimentos que son fuente de hierro hem (carnes rojas, pescados y mariscos), puede ser suficiente en pacientes con sintomatología leve. Los pacientes con disfagia severa y de muchos años requieren generalmente la dilatación mecánica. La membrana se puede romper a menudo durante el paso del endoscopio en el esófago. Si no, el paso de una bujía (ej. dilatador de Savary) es eficaz. En la mayoría de los casos, el paso de un solo dilatador grande es adecuado y es más efectivo que las dilataciones progresivas. La guía fluoroscópica no se requiere generalmente a menos que una membrana apretada imposibilite el paso del endoscopio. En algunos casos es necesario repetir la dilatación esofágica endoscópica para evitar la formación de una neo-membrana por cicatrización luego de la ruptura de la misma. Es importante también la vigilancia endoscópica periódica, por el riesgo de carcinomas de hipofaringe y esófago a largo plazo, aparentemente relacionados con el síndrome.
Bibliografía
1. Hoffman RM, Jaffe PE. Plummer-Vinson syndrome: A case report and literature review. Arch Intern Med 1995; 155: 2008-2011.
2. Mohandas KM, Swaroop VS, Desai DC, et al. Upper esophageal webs, iron deficiency anemia and esophageal cancer. Am J Gastroenterol 1991;86:117-118. [ Links ]
3. Enzinger PC, Mayer RJ. Esophageal Cancer. N Engl J Med 2003; 349:2241-2252. [ Links ]
4. Ninomiya I, Cichowolski V, Castagnino N, et al. Arch argent pediatr 2001;99(6):534-537.
5. Dantas RO, Villanova MG. Esophageal motility impairment in Plummer-Vinson syndrome: correction by iron treatment. Digest Dis Sci 1993;38: 968-971.