Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev Col Gastroenterol vol.20 no.3 Bogotá Sept. 2005
Cuándo considerar un paciente para trasplante hepático
Luis Gonzalo Guevara Casallas MD1
(1) Internista - Gastroenterólogo Hepatólogo Clínico y de Trasplante. Unidad de enfermedades hepáticas y trasplante. Hospital Universitario San Vicente de Paúl. Medellín – Colombia
RESUMEN
El trasplante hepático se ha convertido en una opción real para nuestros pacientes. Los centros de trasplante hepático en nuestro país realizan, en promedio, 50 trasplantes por año. Pero ante la escasez de donantes se requiere optimizar y determinar qué pacientes y en qué momento deben ser considerados para trasplante hepático. Esta revisión pretende establecer pautas para que los pacientes puedan disponer de este recurso en el menor tiempo posible y en el momento justo, sin congestionar las listas de espera de los diferentes centros.
Palabras Claves
Trasplante hepático, guías.
SUMMARY
The liver transplantation has become an option real for ours patient. The centers of liver transplantation in Colombia carry out on the average, 50 transplants per year. But before the scarce donors, is required to optimize and to determine that patient and in which moment they should be you considered for liver transplantation. This revision intends to establish guidelines so that the patients can have this resource, in the smaller at the moment just and possible time, without congesting the waiting lists of the different centers.
Key Words
Liver transplantation, Guidelines.
Fecha recibido: 20-08-05 - Fecha aceptado: 21-09-2005
El trasplante de órganos es un concepto relativamente reciente. El perfeccionamiento de las técnicas quirúrgicas unido a los avances en inmunobiología ha contribuido al éxito de estos procedimientos y significó su reconocimiento como la única posibilidad terapéutica que garantiza la vida de pacientes con enfermedades hepáticas, renales o cardíacas graves y progresivamente mortales.
El gran aumento en el número de trasplantes hepáticos realizados en el mundo también se ve reflejado en nuestro medio, donde centros como el nuestro realizan un promedio de 50 trasplantes por año. Estos deben satisfacer en lo posible las necesidades del medio. Para lograr este objetivo consideraremos algunos aspectos que determinan el éxito de una política de trasplantes:
1. Centros debidamente estructurados y experimenta-dos que garanticen resultados comparables a los obtenidos por otros grupos en el mundo.
2. Fortalecimiento de los programas y redes de donantes que determinen la disponibilidad de órganos suficientes para cumplir las necesidades de nuestro sistema de salud.
3. Adecuada comprensión del concepto de trasplante para poder optimizar y determinar qué pacientes y en qué momento deberán ser considerados para un trasplante hepático.
En esta revisión nos referiremos al tercer punto estableciendo algunas pautas que nos permitan lograr que los pacientes puedan disponer de este recurso en el menor tiempo posible y en el momento justo sin congestionar las listas de espera de los diferentes centros. La selección de candidatos tendrá como objetivo a los que tengan probabilidades de supervivencia post trasplante razonablemente elevadas.
INTERROGANTES ANTE LA POSIBILIDAD DE UN TRASPLANTE
1. Cuál es el diagnóstico y el pronóstico de la enfer-medad.
2. Comorbilidades que pudieran contraindicar o limitar el éxito del procedimiento.
3. Cuál es el deseo y las expectativas del paciente.
El diagnóstico preciso es importante dado que existen consideraciones especiales para algunas patologías en particular que contribuyen a determinar con claridad el momento en que la supervivencia esperada para un paciente sin trasplante es claramente inferior a la supervivencia esperada si este mismo paciente fuera trasplantado.
QUIÉNES SE TRASPLANTAN
1. Enfermedades crónicas avanzadas del hígado (cirrosis con sus complicaciones).
2. Enfermedades agudas severas del hígado (falla hepática fulminante).
3. Otras como tumores (casos especiales), enferme-dades metabólicas, congénitas, trauma hepático.
INDICACIONES
Falla hepática aguda
Enfermedades colestásicas
1. Cirrosis biliar primaria CBP
2. Colangitis esclerosante primaria
3. Hepatitis autoinmune
Enfermedad hepática alcohólica
Hepatitis virales crónicas
Malignidad Hepática1. Hepatitis B
2. Hepatitis C
1. Carcinoma hepatocelular HCC
2. Colangiocarcinoma
3. Hemangioendotelioma epitelioide
4. Tumores metastáticos (neuroendocrinos)
Otros
1. Síndrome Budd Chiari
2. Polineuropatía amiloidótica familiar
3. Hemocromatosis
4. Enfermedad de Wilson
5. Esteatohepatitis no alcohólica NASH
6. Cirrosis criptogénica
7. Enfermedad poliquística hepática
CONTRAINDICACIONES
Para cada centro de trasplantes habrá algunas variaciones en sus criterios de inclusión, pero en general podremos clasificarlas en contraindicaciones absolutas y relativas.
Absolutas
1. Enfermedad maligna extrahepática
2. Malignidad hepática avanzada
3. Abuso de substancias psicoactivas y alcohol
4. Daño cerebral irreversible
5. SIDA
6. Sepsis extrahepática no controlada
7. Comorbilidad severa (pulmonar-cardíaca)
8. Cirrosis compensada (Child A) o sin complicación mayor
Relativas
1. Trombosis venosa portal
2. Sepsis biliar o intrahepática
3. Ausencia de apoyo social
4. Enfermedad siquiátrica
5. HIV positivo
6. Edad mayor de 65 años
7. Obesidad IMC > 40
ELECCIÓN DEL MOMENTO ÓPTIMO PARA ENLISTAMIENTO
Una vez se ha establecido el diagnóstico y se ha considerado que el trasplante hepático podría ser una de las opciones terapéuticas, deberemos determinar cuál es el momento óptimo de remisión a un centro especializado.
Indicadores generales
Son aspectos clínicos o de laboratorio que determinan, en sentido general, cuando un paciente se encuentra en una condición clínica tal que el balance riesgo-beneficio entre permanecer con o sin trasplante juega claramente a favor de este último.
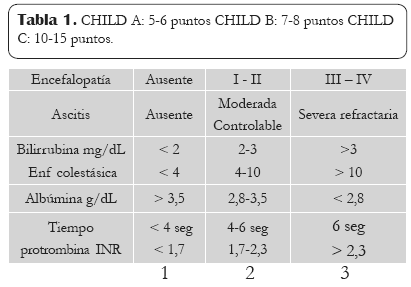
Score de Child-Pug
Permite evaluar los pacientes de bajo y alto riesgo, pero no precisa exactamente el pronóstico, además no considera factores importantes como son la etiología y la condición renal. (Tabla 1)
Tabla 1. CHILD A: 5-6 puntos CHILD B: 7-8 puntos C: 10-15 puntos
a. Función sintética: Tiempo de protrombina, albúmina.
b. Función excretora: Bilirrubina.
c. Hipertensión portal: Ascitis, encefalopatía.
United Network for Organ Sharing UNOS
Status 1:
Falla hepática fulminante, expectativa de vida menor de 7 días.
También se incluye: Disfunción primaria post trasplante, trombosis de la arteria hepática y enfermedad de Wilson aguda descompensada.
Status 2 A:
Hospitalizado en UCI con expectativa de vida menor de 7 días. CHILD C.
Además, sangrado varicoso incontrolable, síndrome hepatorrenal, ascitis, hidrotórax refractarios, encefa-lopatía hepática grado III-IV.
Status 2 B:
CHILD C con vigilancia médica permanente no UCI
CHILD B (>7puntos) y hemorragia varicosa no controlable o síndrome hepatorrenal o peritonitis bacteriana espontánea o ascitis/hidrotórax re-fractarios. Carcinoma hepatocelular.
Status 3:
CHILD B (>7 puntos) con vigilancia médica permanente y sin los factores considerados para el status 2 A.
Status 4:
Paciente inactivo.
Model for end stage Liver Disease MELD
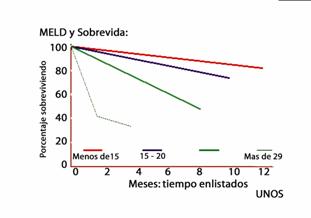
Debido a la gran cantidad de candidatos a trasplante y la conocida desproporción con la disponibilidad de órganos que determinaban una alta tasa de mortalidad en lista de espera, se vio la necesidad de contar con un modelo de predicción de riesgo de mortalidad que garantizara de la mejor manera posible la utilización de cada órgano para el paciente más enfermo en la lista. De esta manera aparece un modelo matemático inicialmente validado para pacientes sometidos a shunt porto sistémico transyugular (TIPS) que se basa en la utilización de tres parámetros principales: bilirrubina, INR y creatinina sérica.
MELD = 0,378 x log (bilirrubina mg/dL) + 1,12 x log(INR) + 0,957 x log (creatinina sérica mg/dL)
Este modelo matemático ha demostrado validez en predecir la supervivencia de pacientes según el score obtenido (figura 1) donde se aprecia claramente que a mayor score hay una evidente disminución de la supervivencia.
Figura 1. MELD y sobrevida
Como queda claro, este tipo de formulas matemáticas, MELD y su variante pediátrica PELD, están destinados a lograr la disminución de la tasa de mortalidad en lista que en la mayoría de centros se acerca al 10% en períodos de espera de hasta dos años.
En centros jóvenes como el nuestro, donde las listas de espera son cortas y por ahora existe un equilibrio entre la tasa de donantes y receptores, los pacientes pueden ser considerados fácilmente en forma individual sin la necesidad de aplicar este tipo de parámetros conservando una mortalidad en lista de 0%.
Esperamos que en un futuro cercano, cuando gracias a diversos factores (políticos, económicos, culturales, médicos) logremos acceder con más prontitud y facilidad a nuestros pacientes, seguramente nuestras listas crecerán y tendremos la necesidad de indicadores claros de severidad que nos permitan priorizar nuestros pacientes para lograr trasplantarles en el momento justo y en lo posible conservar este 0% de mortalidad en lista.
Es importante considerar que este tipo de indicadores de severidad de la enfermedad hepática pretenden optimizar la distribución de órganos, pero también es muy claro que la solución de fondo radica en el desarrollo de una mayor conciencia de donación que permita aumentar el número de donantes y de esta forma acercar más la opción de disponer de un órgano en el momento necesario.
Otros modelos matemáticos
Modelo de MAYO para CBP
Si tenemos en cuenta que existen enfermedades en las cuales los modelos CHILD y MELD no aplican, entidades como la cirrosis biliar primaria CBP han motivado interés en cuanto definir el momento preciso para un mejor resultado post trasplante.
La CBP es una enfermedad donde no podemos esperar grandes niveles de hipertensión portal expresados en varices esofágicas y sangrado (sólo el 30% desarrollan varices), alteraciones renales o de coagulación. Este tipo de pacientes podrán tener CHILD o MELD bajos con un grado avanzado de la enfermedad, por lo tanto se deberán tener otros parámetros de selección y priorización.
El modelo Mayo es tal vez el más aceptado y considera parámetros como bilirrubina, edad, albúmina, tiempo de protrombina y edema, al igual que otros modelos matemáticos no es fácilmente calculable, pero siempre podremos acceder a múltiples páginas de Internet (http://www.mayo.edu/int-med/gi/model/mayomodl.htm) donde introduciendo los valores requeridos, tendremos el score y el riesgo.
Falla hepática fulminante FHF
Constituye un punto crucial en el trasplante hepático el definir cuándo el paciente se encuentra demasiado bien o cuándo demasiado mal para recibir un órgano; es tal vez la falla hepática fulminante el evento médico que más pone en relevancia este aspecto.
Los criterios más utilizados son los ingleses del King´s College que diferencian entre falla hepática secundaria o no al consumo de acetaminofén y los criterios franceses de hospital Paul-Brousse. (Tabla 2)
Tabla 2. Falla hepática fulminante
Casos de controversia
Existen algunas circunstancias en las cuales podría presentarse algún grado de discusión en el momento de aceptar o no a un candidato de trasplante.
Enfermedad hepática alcohólica
El centro de la discusión se basa en considerar el riesgo de recidiva del alcoholismo como enfermedad; para tal fin se han considerado tres niveles de riesgo así:
Bajo riesgo (16% de recaída)
Abstinencia > 6 meses
Sin recaídas previas
Buen soporte social
Sin enfermedad siquiátrica.
Riesgo intermedio (80% de recaída)
Abstinencia entre 1 y 6 meses
Una o más recaídas previas
Disposición de ingreso a programa de rehabilitación
Soporte social deficiente.
Riesgo alto (100%% de recaída)
Abstinencia no documentada o < 1 mes
Múltiples recaídas
Rechaza programas de rehabilitación
Pobre o ausente soporte social.
Cirrosis por virus B
Teniendo en cuenta que entre 5 y 10% de los pacientes candidatizados para trasplante podrían tener enfermedad hepática secundaria a infección por el virus B, se ha considerado la necesidad de desarrollar medidas que permitan cambiar la historia natural de la enfermedad (reinfección espontánea post trasplante en 80% de los casos).
El manejo actual se sustenta sobre dos pilares:
1. Tratamiento antiviral que logre suprimir la re-plicación que se hace con base en lamivudina o adefovir dipivoxil (el uso de interferón se encuentra limitado por cuanto se tratará de pacientes cirróticos inestables).
2. Inmunoglobulina humana para hepatitis B, uti-lizada en el transoperatorio y durante un período de tiempo variable post trasplante (2-3 años) lo-gra disminuir la recidiva de la hepatitis del 75-80% al 33%.
Este manejo, a pesar de parecer eficaz, tiene el inconveniente del elevado costo del tratamiento que constituye una limitante importante aún para países desarrollados con economías sólidas y sistemas de seguridad social de amplia cobertura y presupuesto suficiente.
Hepatocarcinoma HCC (Carcinoma hepatocelular)
El concepto general en salud es que la enfermedad maligna no es beneficiaria de trasplante, debido a la posibilidad de recidiva y diseminación masiva una vez se inicie el protocolo inmunosupresor post trasplante.
El carcinoma primario hepático merece una consideración especial por su tendencia local que permitiría su extirpación total sin el riesgo de siembras residuales. Para determinar el punto en el cual se podría considerar seguro trasplantar un paciente con hepatocarcinoma se han realizado múltiples estudios que han llegado a un consenso en aceptar los criterios de Barcelona.
1. Tumor único menor de 5 cm.
2. Hasta tres nódulos, menores de 3 cms.
3. Sin compromiso vascular.
4. Child B o C.
Para pacientes no cirróticos o Child A compensados, se podría considerar la resección local.
EVENTOS CLÍNICOS ESPECÍFICOS QUE JUSTI-FICAN ENLISTAMIENTO
Existen algunas circunstancias clínicas, que independientemente de los criterios utilizados para definir el momento óptimo para el trasplante, obligan a considerar un caso en particular.
1. Sangrado varicoso esofágico o gástrico recurrente, masivo o refractario al tratamiento sin disponibilidad para TIPS.
2. Peritonitis bacteriana espontánea PBE.
3. Ascitis intratable.
4. Encefalopatía persistente.
Estos factores, independientemente, son reflejo de una pobre reserva hepática y de un compromiso severo del sistema portal con elevada mortalidad a corto plazo y deberán considerarse criterio suficiente para ingreso en lista de espera.
EXPERIENCIA LOCAL
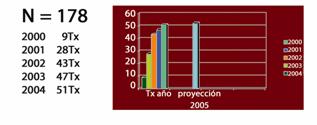
El grupo de enfermedades hepáticas y trasplante del Hospital Universitario San Vicente de Paúl viene realizando trasplantes hepáticos desde 1976 en una primera fase con la realización de 11; por diversos factores, esta práctica decayó y en el año 2000 se inicia una segunda fase que ha venido en aumento progresivo, desde 9 trasplantes en el año 2000 hasta 51 en 2004 (figura 2).
Figura 2. Trasplante de hígado HUSV
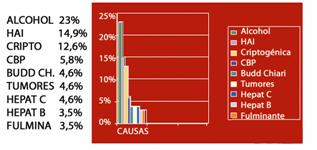
Nuestra casuística muestra una circunstancia especial si tenemos en cuenta que el 23% de nuestros trasplantados corresponden a enfermedad hepática alcohólica y sólo el 4,6% corresponden a Hepatitis C que en otros centros de trasplantes es la causa principal para hacerlo (figura 3).
Figura 3. Trasplante de hígado HUSVP.
Es resaltable que la práctica del trasplante hepático es una realidad en nuestro medio y que nuestros resultados son comparables con los de otros centros del mundo alcanzando sobrevida general a un año cercana al 90 %.
Tenemos los mismos problemas que afectan al mundo y que han sido referidos en este capítulo:
1. Necesidad de aumentar el número de donantes mediante educación a la comunidad y políticas estatales que lo faciliten.
2. Si bien es cierto que por ahora nuestras listas de espera son cortas, no nos cabe la menor duda que éstas aumentarán significativamente en los años venideros, trayendo consigo las dificultades de distribución de órganos que afectan a la mayoría de centros de trasplante en el mundo.
3. El limitado presupuesto de nuestros sistemas de salud hace que esta posibilidad, a pesar de estar disponible, no siempre sea una realidad para todos nuestros pacientes.
4. Los diferentes centros de trasplante en nuestro país y en los países vecinos deberemos seguir trabajando en función de hacer del trasplante de hígado, una solución real de salud y, para el logro de este objetivo, la adecuada selección de nuestros candidatos jugará siempre papel primordial.
Referencias
1. Devlin J et al. Indications for referral and assessment in adult liver transplantation. Gut 1999; 45(suppl 6). [ Links ]
2. Kamath PS, et al. A model to predict survival in patients with end stage liver disease. Hepatology 2001; 33: 464-70. [ Links ]
3. Lucey MR, Brown KA, et al. Minimal criteria for placement of adults in the liver transplant waiting list. Liver transplant surg 1997; 3: 628-37. [ Links ]
4. Malinchoc M, et al. A model to predict poor survival in patients undergoing transjugular intrahepatic portosistemic shunts. Hepatology 2000; 31: 864-7. [ Links ]
5. Murria KF, Carithers RL. AASLD Practice Guidelines: Evaluation of the patient for liver transplantation. Hepatology, vol 41, No. 6; junio 2005 [ Links ]
6. Perrillo RP et al. A multicenter United States-Canadian trial to assess lamivudine monotherapy before and after liver transplantation for chronic hepatitis B. Hepatology 2001; 33: 424-32. [ Links ]
7. Roberts MS, et al. Survival after liver transplantation in the United States a disease specific analysis of the UNOS database. Liver transplantation 2004; 10: 886-97. [ Links ]
8. Shouval D, Samuel D, et al. Hepatitis B immune globulin to prevent hepatitis B virus graft reinfection following liver transplantation a concise review. Hepatology 2000; 32: 1189-1195. [ Links ]
9. Wiesner RH, et al. MELD and PELD application of survival models to liver allocation. Liver transplantation 2001; 7: 567-80. [ Links ]