Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev Col Gastroenterol vol.20 no.4 Bogotá Dec. 2005
Prevalencia de hipolactasia tipo adulto e intolerancia a la lactosa en adultos jóvenes
Luis Alberto Ángel MD,1 Enrique Calvo MD,2 Yesid Muñoz MD.3
(1) Profesor Titular, Unidad de Gastroenterología, Departamento de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia. Jefe Departamento de Nutrición, Fundación Cardioinfantil-Instituto de Cardiología, Bogotá, Colombia.
(2) Médico Cirujano, Universidad Nacional de Colombia.
(3) Médico Reumatólogo, Unidad de Reumatología, Facultad de Medicina, Pontificia Universidad Javeriana. Unidad de Gastroenterología, Departamento de Medicina Interna. Facultad de Medicina, Universidad Nacional de Colombia. Unidad de Reumatología, Facultad de Medicina, Pontificia Universidad Javeriana.
Fecha recibido: 30/09/05 - Fecha aceptado: 10/11/05
RESUMEN
OBJETIVOS. Determinar en adultos jóvenes la prevalencia de hipolactasia, la ingestión diaria de calcio y la presencia de síntomas de intolerancia a la lactosa.
SUJETOS Y MÉTODOS. Estudio descriptivo transversal y analítico de prevalencia. Se escogieron al azar 98 estudiantes de la facultad de Medicina de la Universidad Nacional de Colombia y se estableció la frecuencia de hipolactasia (Test de hidrógeno), la ingestión diaria de calcio e intolerancia a la lactosa.
RESULTADOS. El 56% de los participantes presentaron hipolactasia. La ingestión de calcio en hipolactásicos fue menor (-116 mg/día), asociada a menor ingestión de lácteos (-123 mg/día), sin diferencias en la frecuencia de intolerancia a la lactosa, que se presentó en el 14%.
CONCLUSIONES. La prevalencia de hipolactasia es del 56%. La ingestión de calcio de origen lácteo es inferior en hipolactásicos no asociada a la prevalencia de intolerancia a la lactosa. La hipolactasia y baja ingestión de calcio son factores de riesgo de osteoporosis en esta población.
PALABRAS CLAVE
Deficiencia lactasa, hipolactasia, intolerancia lactosa, prevalencia, ingestión calcio.
SUMMARY
AIMS. To establish in young adults the hypolactasia prevalence, calcium daily dietary ingestion and lactose intolerance symptoms frequency.
SUBJECTS AND METHODS. Transversal descriptive prevalence and analytic study. Hypolactasia frequency in 98 Colombian National University randomized medical students was determined by Respiratory Hydrogen Test. Daily calcium ingestion and lactose intolerance was requested.
RESULTS. Hipolactasia was present in 56% of students. In hypolactasic subjects negatively calcium (-116 mg/d) and dairy (-123 mg/día) consumption were associated to. Lactose intolerance was present in 14% without consumption difference.
CONCLUSIONS. Hypolactasia prevalence was 56%. Dairy calcium ingestion was Inferior in these subjects, not associated to lactose intolerance. Hypolactasia and low calcium ingestion are osteoporosis risk factors in this group.
KEY WORDS
Lactase deficiency, hypolactasia, lactose intolerance, prevalence, calcium ingestion.
INTRODUCCIÓN
La leche humana y la leche entera de vaca son consumidas abundantemente por la población general. Uno de sus componentes es la lactosa –disacárido compuesto por glucosa y galactosa– respectivamente contienen 7% (15-18g/8 0z) y 4,8% (12-12,5gr/8 oz). La lactosa de la dieta no se absorbe intacta, primero debe ser hidrolizada en el intestino delgado por la enzima β-galactosidasa (lactasa) en glucosa y galactosa. Esta enzima está localizada en el borde en cepillo del epitelio intestinal. La actividad de esta lactasa se aumenta en el ser humano en las fases finales de la gestación y se mantiene en niveles altos hasta el destete del niño aproximadamente, después de lo cual comienza a declinar su actividad, encontrándose en el adulto una hipolactasia o deficiencia de la lactosa (1).
La prevalencia de la mala digestión de la lactosa varía ampliamente entre países, razas y poblaciones. En la población del norte de Europa se encuentra una prevalencia baja, de 1-3% en Dinamarca, Gran Bretaña, Holanda y Suecia (2). En USA se encuentra una prevalencia del 25% (blancos 15%, México-americanos 53%, afro-americanos 80% y asiático-americanos 90%) (15-16). También se sabe que hay muy poca prevalencia en África central y medio Oriente (Nigeria, Zaire y Tailandia) (2, 3). Las prevalencias más altas se encuentran entre los nativos americanos (62-100%), los aborígenes de Australia y Oceanía y la mayoría del sudeste Asiático (2, 3).
En Colombia, la población deriva de una mezcla triétnica, distribuida en los siguientes porcentajes: 10-11 % negros, 26-29% indígenas y 61-63% blancos, donde se esperaría una prevalencia de hipolactasia cercana al 50%. En el estudio de Ángel y cols. se encontró una prevalencia de hipolactasia del 70% en un grupo de pacientes con dispepsia ulcerosa a quienes se practicó una endoscopia digestiva alta para diagnóstico (4).
La pérdida de la lactasa intestinal es transmitida por un gen autosómico-recesivo (1, 5-10), mientras que la persistencia de los niveles de la enzima similares a los de la infancia se hereda por un gen autosómico dominante. Esta deficiencia de lactasa no es una enfermedad, antes bien, corresponde al patrón fisiológico normal; por el contrario, la permanencia de niveles altos de lactosa se puede tomar como un patrón alterado (2).
Hay tres tipos de deficiencia de lactosa: Congénita, la cual es muy rara ya que sólo se ha observado en unas cuantas docenas de casos a lo largo del mundo y obedece a un error raro del metabolismo que se observa desde el nacimiento. La enzima está disminuida o ausente en el neonato y permanece anormal a lo largo de la vida por lo que deben evitar el consumo de este carbohidrato o hacerlo en muy bajas cantidades (1, 5-15); secundaria, que es una condición resultante de enfermedades que alteran la mucosa intestinal donde previamente había una actividad normal de la lactasa; dentro de estas enfermedades están: gastroenteritis infecciosa aguda, ingestión de ASA, AINEs y antibióticos, Sprue celíaco y tropical, enfermedad de Whipple, enteritis por radiación, desnutrición (Marasmo y Kwashiorkor) (1, 11-16); y Primaria o también llamada de comienzo tardío o hipolactasia, la cual es la forma más común que se presenta entre los 2 y los 20 años, la época de inicio de la disminución de los niveles de lactasa está genéticamente determinado.
En estos casos, el descenso de la actividad de la lactasa, raras veces es completa y el nivel de lactasa que persista es un factor importante en el desarrollo de síntomas. Los síntomas que acompañan la intolerancia a la lactosa no son específicos (16), varían de intensidad y de persona a persona y son dependientes de la cantidad de lactosa ingerida; son: dolor abdominal, cólicos, flatulencia, borborigmos, distensión abdominal y diarrea (2-4). Una persona con bajos niveles de lactasa no necesariamente desarrolla intolerancia a la lactosa (o síntomas) después de la ingestión de lácteos y viceversa, ya que no todas las personas que son intolerantes a la lactosa tienen hipolactasia, debido a que factores fisiológicos y psicológicos también influyen en la intolerancia (2).
El inicio de los síntomas se puede presentar a los 30 minutos o varias horas después de ingerir los alimentos que contienen el carbohidrato. Los síntomas se presentan por el efecto osmótico de la lactosa sin digerir en la luz intestinal y por la excesiva producción de gases (ácidos grasos volátiles, metano, hidrógeno y dióxido de carbono) resultantes de la degradación bacteriana del disacárido en el colon (2-4, 17).
Varias pruebas están disponibles para diagnosticar los niveles bajos de lactasa, directa o indirectamente. El test de tolerancia a la lactosa o de glucosa plasmática se basa en el aumento de la glicemia mayor a 20 mg/dl una hora después de haber consumido una carga oral de 50 g de lactosa. Si no hay dicho aumento, se considera positividad de la prueba, ya que se infiere que el disacárido no fue hidrolizado y absorbido. Este método es poco sensible y específico (5, 6, 11, 18, 19).
El test respiratorio de hidrógeno se basa en que en el organismo humano, el H2 y el metano son producidos exclusivamente por el intestino, por metabolismo bacteriano de compuestos orgánicos, principalmente carbohidratos y glicoproteínas, los cuales no sólo se eliminan por flatos, sino también son absorbidos por la circulación portal y finalmente eliminados por el pulmón. Este estudio no es invasivo, tiene una especificidad cercana al 90% y la sensibilidad, dependiente del tipo y dosis de sustrato, puede ser de 60-85% (20-22).
Por otro lado, los métodos directos se basan en biopsias del intestino delgado. Se toma como Gold Standard la biopsia de yeyuno procesada con técnicas inmunomorfológicas, enzimo-histoquímicas y ensayo de actividades enzimáticas, ya que su epitelio es el que conserva mejores niveles de actividad enzimática, mientras que en duodeno e íleon la presencia de lactasa es en parches. Pese a su sensibilidad y especificidad, es un método costoso e invasivo para ser empleado de rutina (4). Ángel y cols. demostraron la eficacia para diagnosticar la hipolactasia tipo adulto con muestras de biopsias de tercera y cuarta porción de duodeno y procesadas con buffer sustrato de lactosa pH6 y glucosa oxidasa y midiendo la actividad de la lactasa por medio de espectrofotometría (4), en pacientes con dispepsia ulcerosa como ya se mencionó previamente. Lamentablemente, la población estudiada no permite conocer la verdadera prevalencia dentro de la población general, al seleccionar los sujetos de estudio de una población de pacientes sintomáticos, entre los cuales puede incluirse sujetos con sintomatología debida específicamente a intolerancia a la lactosa y así sobredimensionar la prevalencia.
El objetivo del presente estudio es el de describir la prevalencia de hipolactasia e intolerancia a la lactosa, en una población de adultos jóvenes asintomáticos, seleccionados de manera aleatoria dentro de una población definida y evaluados mediante un método no invasivo. Además establecer la relación de esta entidad con la ingestión diaria de calcio (a partir de lácteos y de otros alimentos ricos en calcio) y con la presencia de síntomas de intolerancia a la lactosa.
MATERIALES Y MÉTODOS
Muestra
La muestra se obtuvo de manera aleatoria, a partir de una lista de números aleatorios obtenidos por computador, sin repeticiones, la cual abarcaba el número total de estudiantes matriculados de una facultad de medicina de la Universidad Nacional de Colombia, sede Bogotá y numerados consecutivamente en orden ascendente desde al primero hasta el último semestre, según los listados aportados por la oficina de registro de la universidad.
Los criterios de inclusión fueron: ser estudiantes activos de la Universidad, tener una edad entre 18 y 25 años, no presentar ningún criterio de exclusión y aceptar su participación mediante la firma de consentimiento informado por escrito.
Los criterios de exclusión fueron:
1. Embarazo o posibilidad de estarlo al momento de ingresar al estudio.
2. Antecedente de cirugía del tracto gastrointestinal: Cualquier procedimiento quirúrgico de la porción proximal: esófago, estómago y duodeno; cualquier resección parcial o total a nivel de estómago, intestino o colon, a excepción del apéndice y colecistectomía.
3. Antecedente de quimioterapia antineoplásica: Cualquier medicamento recibido para el tratamiento de neoplasias de cualquier origen en el pasado.
4. Antecedente de radiación abdominal: uso radiaciones ionizantes a nivel abdominal para tratamiento paliativo o curativo de neoplasias de cualquier origen.
5. Consumo de suplementos de calcio por un período de más de 1 año.
6. Consumo de corticoides por más de 6 meses.
7. Uso crónico de anticonvulsivantes por más de un año.
8. Heparina: utilización por más de 6 meses.
9. Alcoholismo: consumo superior a 80 gm/d para los hombres o 40 gm/d para las mujeres, durante períodos superiores a un año.
10. Artritis reumatoidea: diagnóstico clínico definitivo por reumatólogo.
11. Insuficiencia renal crónica: reducción permanente de la depuración de creatinina por debajo de 60 ml/minuto.
12. Hipertiroidismo: diagnóstico clínico previo y tratamiento específico con antitiroideos o yodo radioactivo por cualquier período de tiempo.
13. Anorexia nerviosa: diagnóstico clínico definitivo previo por médico psiquiatra, nutricionista, internista o pediatra.
14. Inmovilización prolongada: por más de 6 meses independiente de la causa.
15. Diabetes Mellitus tipo 1: diagnóstico clínico previo y tratamiento específico con antidiabéticos e insulina.
16. Amenorrea primaria: mujeres que no hayan menstruado.
17. Rechazo del paciente a participar: El sujeto que no dé consentimiento por escrito para participar en el estudio o desee retirarse durante el desarrollo del protocolo.
TÉCNICAS Y PROCEDIMIENTOS
La muestra fue calculada basándose en la proporción de ocurrencia de deficiencia de lactasa en el estudio de Ángel y cols. del 70% de sujetos deficientes en lactasa. Para la estimación se utilizó la fórmula: n=3,84(pq)/L2 , donde n= tamaño de la muestra; p= proporción en que se encuentra la característica que se estudia, q= 1-p, y L= error aceptado por el investigador, para un margen de error en la estimación de ± 5%, con una seguridad del 95% de que el porcentaje que se encuentra en la muestra no superará en ± 10% de la verdadera proporción en el universo, para un total estimado de 81 sujetos. A esta muestra se le adicionó un 20% para compensar las posibles pérdidas, para un total de 97 sujetos.
El universo correspondió a todos los estudiantes matriculados en una Facultad de Medicina, durante el año 2000 y primer semestre de 2001. Una vez elegidos a partir de la lista de estudiantes y según los números aleatorios, los sujetos fueron contactados en las aulas respectivas e informados del estudio y el procedimiento, para luego ser citados al lugar de realización de las mediciones, previa instrucción sobre los requisitos y condiciones y según su disponibilidad de tiempo. Este sorteo se realizó en tres ocasiones, debido a las dificultades inherentes a la carga académica por parte de los estudiantes escogidos para la asistencia a las respectivas mediciones, citándolos en forma progresiva en cada nuevo semestre académico, hasta completar la muestra estimada.
Determinación de sujetos con hipolactasia tipo adulto. En cada sujeto se empleó el método de hidrógeno respiratorio, consistente en la determinación de las concentraciones de hidrógeno expirado en estado basal y luego de una carga de 15 g de lactosa, disueltos en 350 mL de agua, administrados en ayunas, sin haber fumado durante el día de la realización y desde la noche anterior, ni haber realizado actividad deportiva alguna, luego de por lo menos 8 horas de ayuno, sin ingestión la noche anterior de bebidas alcohólicas y la última comida con bajo contenido de fibras vegetales. El hidrógeno respiratorio se midió a intervalos de cinco minutos en estado basal y se consideró como basal el promedio, luego de lo cual se procedió a ingerir la bebida lactosada en un tiempo de 10 minutos y realizar las mediciones durante las tres horas siguientes a su administración a los 30, 60, 90, 120 y 180 minutos. Se consideró como un caso de hipolactasia si la concentración del hidrógeno respiratorio se elevó por lo menos 10 ppm por encima de la medida basal en cualquiera de las mediciones. Se consideró como ausencia de hipolactasia si la concentración respiratoria de hidrógeno espirado fue inferior a 10 ppm por encima de la media de la basal en todas las mediciones realizadas. Las mediciones se realizaron mediante una columna de cromatografía en fase líquida, Gastrolyzer EC-60, (Bedfont ®), con una precisión de ± 2% y sensibilidad de 1 ppm.
Ingestión de calcio. Se estableció la ingestión de diferentes productos lácteos y no lácteos con cantidades significativas de calcio, mediante una encuesta de frecuencias de consumo de dichos alimentos y la cantidad de cada una en medidas caseras (Anexo 1). Las cantidades ingeridas y la frecuencia se convirtieron a gramos de los alimentos a partir de tablas de intercambios y valores de medidas caseras; con las tablas de composición de alimentos colombianos (23) se calcularon los miligramos ingeridos por día de calcio de cada alimento, de alimentos lácteos y de no lácteos.
Síntomas de intolerancia a la lactosa. Se encuestó a cada sujeto acerca la presentación de síntomas relacionados con la mala digestión de la lactosa: dolor abdominal, aumento de ruidos intestinales, diarrea, aumento de expulsión de gases, y distensión abdominal y su asociación con el consumo de lácteos, independientemente de que al momento de la encuesta los consumiera o no. Se consideró como un caso de intolerancia a la lactosa si presentaba dos o más de los síntomas mencionados asociados con la ingestión de lácteos.
ANÁLISIS ESTADÍSTICO
Los datos son presentados en forma de medidas de tendencia central, diferencias de promedios, medianas y proporciones para variables paramétricas y no paramétricas, mediante pruebas t de Student, Mann-Whitney, Wilcoxon, Chi2, análisis de varianzas y correlación linear de Spearman, aceptándose un error alfa del 5%. El proceso se realizó en computador con los paquetes estadísticos Simstat for Windows v. 1.1 (Provalis Research, Canadá) y Epi-info 2004.
RESULTADOS
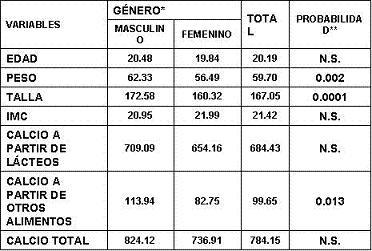
Se encuestaron un total de 98 sujetos que cumplieron con los criterios de inclusión, de los cuales 44 fueron hombres y 54 mujeres, sin diferencia de edad e IMC, según el sexo (tabla 1), con diferencias significativas en la estatura y el peso, como corresponde a la población general. El consumo de calcio global y de calcio a partir de los lácteos fue similar según el sexo, para un consumo superior en los hombres a partir de alimentos no lácteos (tabla 1).
Tabla 1. Características generales e ingestión de calcio según el género en estudiantes de medicina.
* n = 98 Sujetos, Varones = 44, Mujeres = 54.
** Diferencias de promedio por la t de Student, error alfa = 5%. ns = No significativo.
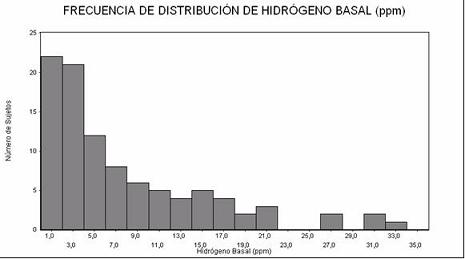
En la figura 1 se aprecian los valores y frecuencia del hidrógeno basal, con una mediana de 4 (2-11), mostrando predominancia por valores basales bajos menores a 10 ppm en el 70% de los sujetos bajo estudio y escasos valores extremos ≥30 ppm (n=4).
Figura 1. Frecuencia de distribución de hidrógeno basal (ppm)
En la figura 2 se observan las medias de las diferencias absolutas de hidrógeno espirado (ppm) según el tiempo, con respecto a la medición basal, en el grupo de sujetos con test de hidrógeno positivo (mayor de 10 ppm), con ascenso progresivo y pico máximo a los 120 minutos después de la ingestión de la carga de lactosa y leve descenso a los 180 minutos. Las diferencias superiores a 10 ppm, diagnósticas de hipolactasia se encontraron en el 56,12% (n=55) de los participantes.
Figura 2. Diferencias de hidrógeno espirado (ppm) con respecto a la medición basal en estudiantes de medicina.
En la tabla 2 se muestran los datos generales descriptivos discriminados como deficientes de lactasa o no, observando que no hay diferencias significativas en ninguna de las variables, incluyendo el género.
Tabla 2. Características generales según la presencia o no de hipolactasia en estudiantes de medicina.
*n = 98 sujetos
** Diferencias de promedio por la "t"de Studente, error alfa=5%.
NS= No significativo. + Número de sujetos y porcentaje según hipolactasia. ++ Diferencias de proporciones, chi 2 con error alfa de 5%.
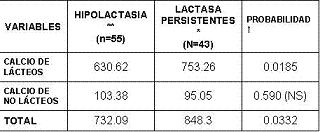
El consumo promedio de calcio en el grupo no deficiente fue significativamente superior en comparación al grupo con hipolactasia. Esta diferencia está dada a expensas de la ingestión de calcio proveniente de los lácteos (tabla 3), lo que a su vez determina la mayor ingestión global de calcio por los no deficientes, aunque ningún grupo alcanzó la ingestión diaria recomendada de calcio de 1 gramo al día. En la tabla 4 se aprecia que la diferencia en la ingestión de calcio a partir de los lácteos está dada en forma significativa por el consumo de leche como base de la bebida de chocolate y entre los no lácteos por la mayor ingestión de banano en los sujetos no deficientes. El grupo con hipolactasia tuvo un mayor consumo de calcio a partir del garbanzo y el huevo.
Tabla 3. Ingesta de calcio *según la presencia o no de hipolactasia en estudiantes de medicina.
* Valores en mg de calcio al día.
** Muestra total, n = 98 Sujetos. Diferencias de promedio por la prueba de MANN-WHITNEY U - WILCOXON, error alfa = 5%, NS = No significativo.
Tabla 4. Fuentes de calcio alimentario * según la presencia o no de hipolactasia en estudiantes de medicina.
* Valores en mg de calcio al día.
** Muestra Total, n = 98 Sujetos. Diferencias de promedio por la prueba de MANN-WHITNEY U-WILCOXON, error alfa = 5%.
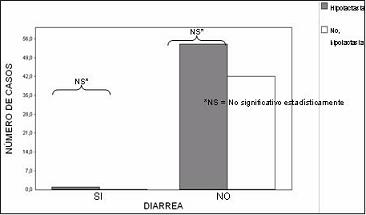
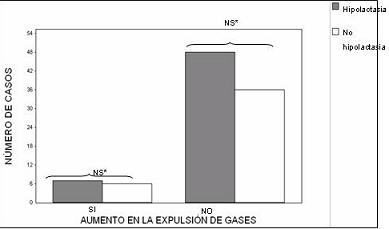
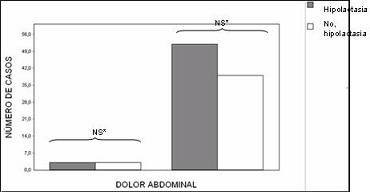
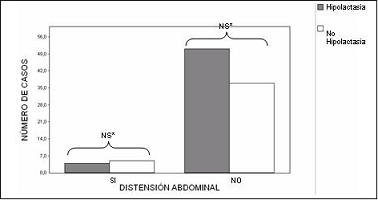
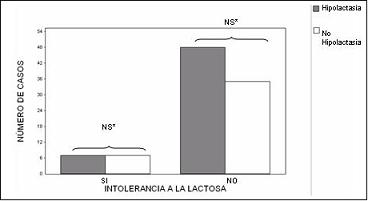
Noventa y siete de los participantes respondieron al interrogatorio acerca del desarrollo de síntomas de intolerancia a la lactosa (dolor abdominal, aumento de ruidos intestinales, diarrea, aumento de expulsión de gases, y distensión abdominal) posterior a la ingestión de lácteos. No se encontraron diferencias estadísticamente significativas entre los dos grupos de estudio, para cada uno de los síntomas (figuras 3, 4, 5, 6 y 7) ni la presencia de dos o más de éstos (figura 8) para configurar una diferencia en la ocurrencia de síndrome de intolerancia a la lactosa en ausencia o persistencia de la lactasa.
Figura 3. Diarrera e ingestión de lácteos según la presencia o no de hipolactasia en estudiantes de medicina.
*NS = No significativo estadísticamente
Figura 4. Expulsión de gases e ingestión de lácteos según la presencia o no de hipolactasia en estudiantes de medicina.
*NS = No significativo estadísticamente
Figura 5. Dolor abdominal e ingestión de lácteos según la presencia o no de hipolactasia en estudiantes de medicina.
*NS = No significativo estadísticamente
Figura 6. Ruidos intestinales e ingestión de lácteos según la presencia o no de hipolactasia en estudiantes de medicina.
*NS = No significativo estadísticamente
Figura 7. Distensión abdominal e ingestión de lácteos según la presencia o no de hipolactasia en estudiantes de medicina.
*NS = No significativo estadísticamente
Figura 8. Intolerancia a la lactosa según la presencia o no de hipolactasia en estudiantes de medicina.
*NS = No significativo estadísticamente
DISCUSIÓN
La hipolactasia tipo adulto es una condición que ha motivado múltiples estudios a través del mundo, en los cuales se ha demostrado una elevada prevalencia en la mayoría de la población. El presente estudio es el primero en nuestro país en determinar la prevalencia de esta condición en sujetos representativos de una comunidad saludable asintomática, mediante selección aleatoria y utilizando el test de hidrógeno respiratorio, el cual es considerado actualmente el método de elección para su diagnóstico y tamización de poblaciones (20-22). La prevalencia encontrada (56%) es acorde a las frecuencias descritas para mestizos en centro y Suramérica (5-7, 24), así como su igualdad de frecuencia en relación con el sexo, al ser un rasgo autosómico no ligado al sexo (1, 5-10).
En la aplicación del test de hidrógeno respiratorio encontramos que la mayoría de las mediciones basales estuvieron por debajo de 10 ppm, lo cual es una ventaja en términos de validez, ya que al tener unos valores basales bajos es menos probable que haya una lectura de hidrógeno respiratorio alta debida a una causa diferente a la fermentación de la lactosa por las bacterias anaerobias del tracto gastrointestinal (por ejemplo ingestión de alcohol el día anterior, dieta rica en fibra, no estar en ayunas al momento del examen) (25-26) y un valor basal real en la población estudiada. Dentro del subgrupo de pacientes con una medición basal igual o superior a 20 ppm (n=9), hubo una ocurrencia de hipolactasia similar al del resto de grupo de estudio (Hipolactasia=5, 55%), lo que descarta un sesgo para la determinación de la hipolactasia en el grupo total sin pérdida aparente de la sensibilidad para el diagnóstico. Por otro lado, al analizar el comportamiento de las mediciones seriadas en los pacientes diagnosticados como deficientes de lactasa, se puede observar que las mediciones del hidrógeno respiratorio a los 30 minutos pos carga de lactosa carecen de utilidad para el diagnóstico de hipolactasia (gráfico 2) y que el punto de máxima frecuencia diagnóstica ocurre a los 120 minutos posterior a la carga, momento ideal para realizar la medición, si se va a realizar una sola determinación.
La encuesta aplicada a los participantes nos permitió estimar una ingestión diaria promedio de calcio a partir de lácteos y de otros alimentos no lácteos ricos en este mineral. Solamente 22 de los 98 sujetos (22,44%) tuvieron una ingestión de calcio igual o superior a la ingestión diaria recomendada de calcio de 1 gramo/día (2, 27). Se encontró una diferencia esperable en la ingestión diaria de calcio por géneros, siendo ésta mayor en el género masculino (tabla 1), en relación con el mayor consumo calórico y global de nutrimentos, aunque no se describan en la literatura requerimientos diferentes según el sexo (2, 27). Encontramos, también, una diferencia estadísticamente significativa en la ingestión de calcio entre los dos grupos estudiados (tabla 3), siendo el grupo de los no deficientes de lactasa aquel que más calcio consume, con una ingestión diaria superior mayor en 100 mg en promedio, si se compara con el grupo deficiente en lactasa. Esta diferencia se debe a ingestión mayor de calcio proveniente de lácteos en el grupo de no deficientes (tabla 3). Aunque la diferencia en la ingestión fue significativa únicamente para la leche en la bebida de chocolate, la ingestión de leche pura fue el doble entre los no deficientes (datos no mostrados), pero con rangos muy amplios que probablemente alcanzarían significancia en una muestra más numerosa. Las diferencias en el consumo de no lácteos, aunque significativas entre los dos grupos, carecen de importancia dado el bajo porcentaje que representan dentro de la ingestión global y la proporción de los requerimientos establecidos.
Siendo ésta una población de adultos jóvenes (18 a 25 años), llama la atención la baja ingestión de calcio en ambos grupos, la cual es un factor de riesgo para desarrollar osteoporosis. Aunque la diferencia en la ingestión diaria es de sólo 116 mg, la diferencia a largo plazo es muy importante, al totalizar 42 gramos por año. Si tenemos en cuenta que en los estudios poblacionales, la deficiencia se instala en la mayoría de los sujetos hacia los doce años de edad (28), para la población estudiada corresponde a una diferencia en la ingestión de calcio acumulada de 336 gm de calcio elemental, que fácilmente podría explicar una diferencia en la mineralización ósea pico de dicha población.
La prevalencia de intolerancia a la lactosa (2 o más síntomas posterior a la ingestión de lácteos) fue de sólo 14,28% (n=14), para una tasa de hipolactasia del 55%, cifra que es inferior a la observada en el estudio de Ángel y cols. del 39,4% (4), muestra que correspondió a pacientes con dispepsia ulcerosa y en la cual demostraron asociación entre la dispepsia de tipo dismotilidad y la intolerancia a la lactosa. Por tanto, dicha población presentaba un sesgo de selección para dicho trastorno que no existe en el actual estudio, por corresponder a una muestra aleatoria de una población general, sana, definida.
Puesto que el número de casos con Síndrome de Intolerancia a la Lactosa fue el mismo en ambos grupos (n=7) (gráfico 8), no se puede atribuir la menor ingestión de lácteos (y por ende de calcio) en el grupo de hipolactasia a los síntomas de intolerancia a la lactosa, con los datos actuales, pero que ameritan un estudio observacional prospectivo, en el que se evalúe el consumo real de lácteos y la frecuencia de cada uno de los síntomas o un estudio experimental de intervención con y sin exposición a la lactosa.
Como es sabido, la sintomatología de la intolerancia a la lactosa es variable y dependiente de numerosos factores de confusión (24), porque aunque en la consulta diaria varios sujetos refieren síntomas posteriores a ingestión de pequeñas cantidades de leche, los síntomas no son debidos exclusivamente a ésta (29), existiendo aparentemente una adaptación a la ingestión crónica de lactosa, no dependiente del aumento de lactasa intestinal (18), la cual es compatible más con una disminución en la percepción de los síntomas que a cambios en la flora intestinal, fenómeno que ha sido denominado por algunos autores como efecto placebo (30). Por otro lado, cerca de un tercio de sujetos no consumían leche en forma pura y con frecuencia en otras formas, lo que podría ser explicado por fenómenos aversivos adquiridos, secundarios a sintomatología inducida en edades más tempranas por la ingestión de leche y que escapa al objetivo del presente estudio.
CONCLUSIONES
1. La prevalencia de hipolactasia en estudiantes de medicina de la Universidad Nacional de Colombia es del 56%, sin diferencias en cuanto a edad, peso, talla, IMC, y sexo.
2. La ingestión de calcio es significativamente inferior en los sujetos deficientes en lactasa, debido a menor ingestión de lácteos
3. La prevalencia de intolerancia a la lactosa en estudiantes asintomáticos de Medicina es del 14% e independiente de la presencia o no de hipolactasia.
4. La hipolactasia es un factor de riesgo potencial al desarrollo de osteoporosis, asociado a la baja ingestión de calcio, la cual está por debajo de las recomendaciones en la mayoría de los estudiantes de medicina de dicha facultad.
5. Se necesitan estudios prospectivos y ensayos clínicos controlados, para confirmar las obser-vaciones realizadas en el presente estudio.
Referencias
1. Walker-Smith JA. Lactose intolerance. En: Gracey M, Wlaker-Smith JA (editors). Diarrheal Disease. Nestlé Nutrition Workshop Series 1997; 38: 171-89. [ Links ]
2. McBean L, Miller G. Allaying fears and fallacies about lactose intolerance. J Am Diet Assoc 1998; 98(6): 671-6. [ Links ]
3. Lee M, Krasinski S. Human adult-onset lactase decline: An Update. Nutr Reviews 1998; 156(1) :l-8. [ Links ]
4. Ángel LA, Araújo GE, Pérez M, Gutiérrez O, Castillo B. Prevalencia de hipolactasia tipo adulto, en biopsias de tercera porción de duodeno obtenidas por endoscopia en pacientes con indicación clínica de endoscopia digestiva alta. Acta Med Colomb 1999; 24(2): 41-8. [ Links ]
5. Bayless TM, Rosensweig NS. A racial difference in incidence of lactase deficiency. JAMA 1966; 197(12): 138-42. [ Links ]
6. Huang S, Bayless TM. Lactose intolerance in healthy children. N Engl J Med 1967; 276(23): 1283-7. [ Links ]
7. Simoons FJ. The geographic hypothesis and lactose malapsorption. A weighing of the evidence. Dig Diseases 1978; 23(11): 963-80. [ Links ]
8. Newcomer AD. Milk, lactase, and gene distribution (Editorial). Dig Diseases 978; 23(11): 961-2.
9. Gray GM. Intestinal lactase: what defines the decline? (Editorial). Gastroenterology 1993; 105: 931-3. [ Links ]
10. Lloyd M, Mevissen G, Fischer M, Olsen W, Goodspeed D, Genini M, Boll W, Semenza G, Mantel N. Regulation of intestinal lactase in adult hypolactasia. J Clin Invest 1992; 89: 524-9. [ Links ]
11. Brasseur D, Goyens Ph. Enzymes et histologie de la muqueuse intestinale de nourrissons africains allaités. Ann Pediatr (París) 1992; 39(2): 87-93. [ Links ]
12. Villiers FPR. The effect of lactose maldigestion on the stools of young Tswana children. J Trop Pediatr 1995; 41: 54-6. [ Links ]
13. Parnes HL, Fung E, Schiffer CA. Chemotherapy-induced lactose intolerance in adults. Cancer 1994; 74(5): 1629-33. [ Links ]
14. Kochhar R, Mehta SK, Goenka MK, Mukherjee JJ, Rana SV, Grupta D. Indian J Med Res (B) 1993; 79-82. [ Links ]
15. Cook GC. Persisting diarrhoea and malabsorption. Gut 1994; 35: 582-6. [ Links ]
16. Auricchio LN, Pitchumoni CS. Lactose intolerance. Recognizing the link between diet and discomfort. Postgraduate Med 1994; 95(1): 113-20. [ Links ]
17. Gudmand-Hoyer E. The clinical significance of disaccharidase maldigestion. Am J Clin Nutr 1994; 59(suppl): 7352-31S. [ Links ]
18. Cuatrecasas P, Lockwood DH, Caldwell JR. Lactase deficiency in the adult. A common ocurrence. Lancet 1965; 2: 14-8. [ Links ]
19. Dahlqvist A. Assay of intestinal disaccharidases. Analytical Biochem 1968; 22: 99-107. [ Links ]
20. Armbrecht D, Seeberg S, Stockbrügger W. Hydrogen breath excretion in Peptic Disease before and during treatment with Ranitidine. Scand J Gastroenterology 1987; 22: 1211-6. [ Links ]
21. Brurnmer D y cols. The Hydrogen Breath test. Scand J Gastroenterology 1985; 20: 1007-13. [ Links ]
22. Ambrecht U. Hydrogen breath test in man: studies under experimental conditions in clinical practice. 1988. [ Links ]
23. Tabla de Composición de Alimentos Colombianos. Instituto Colombiano de Bienestar Familiar. 5ª Edición. Bogotá, Colombia 1988. [ Links ]
24. Malagelada JR. Lactose Intolerante (Editorial). N Eng J Med 1995; 333(1): 53-4. [ Links ]
25. Strocchi A, Coraza GR, Gasbarrini G. Recent advances on hydrogen metabolism in man. Ital J gastroenterol 1992; 24: 207-11. [ Links ]
26. Rumessen JJ. Hydrogen and methane breath tests for evaluation of resistant carbohydrates. Eur J Clin Nutr 1992; 46(suppl. 2): S77-S90. [ Links ]
27. Kanis J. Osteoporosis. Blackwell Science. London, England 1993. [ Links ]
28. Rasinperä H, Savilahti E, Enattah NS et al. A genetic test which can be used to diagnose adult-type hypolactasia in children. Gut 2004; 53: 1571-6. [ Links ]
29. Suarez FI, Savaiano DA, Levitt MD. A comparison of symptoms after the consumption of milk or lactose-hydrolized milk by people with self-reported severe lactose intolerance. N Engl J Med 1995; 333(1): 1-4. [ Links ]
30. Briet F, Pochart P, Marteau P, Flourie B, Arrigoni E, Rambaud JC. Improved clinical tolerance to chronic lactose ingestion in subjects with lactose intolerance: a placebo effect? Gut 1997; 41: 632-5. [ Links ]
ANEXO 1
Encuesta
Fecha: No. Encuesta:
Nombre: Edad:
Fecha de nacimiento: C.C.:
Lugar de origen:
Dirección: Teléfono:
Estrato socioeconómico:
Talla: Peso:
CRITERIOS DE EXCLUSIÓN
Antecedentes médicos. Se le han hecho diagnósticos de:
- Artritis Reumatoidea:
- Hipertiroidismo:
- Insuficiencia renal crónica
- Tumores, cáncer o neoplasias:
- Anorexia nerviosa
- Fracturas: Lugares y fechas:
- Inmovilizaciones por más de 6 meses: Fecha:
ANTECEDENTES QUIRÚRGICOS
- Ha tenido cirugías: Si____ No_____ Lugares__________________________________
ANTECEDENTES TOXICOLÓGICOS Y HÁBITOS
¿Ha fumado?: Si___No____ ¿Aún fuma?: Si___No____ ¿por cuánto tiempo?
¿Hace cuanto dejó de fumar? No. Paquetes/año
¿Consume bebidas alcohólicas frecuentemente? Si___No____ Frecuencia /semana:
Tipo de bebida: ¿Cantidad consumida cada vez que bebe?
Realiza ejercicio o algún deporte? Si___No____ Cuál?____________________
Número de veces a la semana _______ ¿Cuántos minutos cada vez?____________
ANTECEDENTES FARMACOLÓGICOS
Ha consumido los siguientes medicamentos:
- Medicamento Si No
Por cuanto tiempo los tomó:
Hace cuanto no los toma
- Corticoides
- Anticonvulsivantes
Terapia de reemplazo hormonal
- Suplementos de calcio
Antiácidos*
- Heparina
- Diuréticos*
Referir cuál (marca comercial):
ANTECEDENTES GINECO-OBSTÉTRICOS
- Menarquia: Ciclos menstruales: G___ A___P____C___
- Fecha de la última menstruación:
- Terapia de reemplazo hormonal Si____ No_____ Desde hace cuánto_________________
CONSUMO DE LÁCTEOS
- El consumo de productos lácteos le produce alguna de estas molestias:
Diarrea:____ Aumento en la expulsión de gases:_____ Aumento de ruidos intestinales:______ Cólicos:_____ Distensión abdominal:______
- ¿Por estas molestias ha dejado de consumirlos?: Si___No____
Desde cuándo no los consume:
| Consumo de lácteos | Frecuencia de consumo | Cantidad consumida cada vez |
| Leche de vaca | ||
| Leche de vaca en polvo, descremada | ||
| Kumis | ||
| Yogurth | ||
| Helados | ||
| Sorbetes o jugos en leche | ||
| Queso/cuajada | ||
| Perico/café en leche | ||
| Chocolate en leche | ||
| Changua | ||
| Té en leche |
¿Consumiría estos productos con más frecuencia? Si___No____
Si no, ¿por qué no los consumiría?
- Costo______
- No le gustan______
- Costumbre_______
CONSUMO DE OTROS ALIMENTOS CON CALCIO
| Alimentos con calcio | Frecuencia de consumo | Cantidad consumida cada vez |
| Carne de res Pollo (pechuga) Atún Salmón (rosado)Pescados / mariscos Huevo Frijol blanco Garbanzo Soya (grano) Tallos o col (hoja sin vena) Guascas (hojas sin venas) Repollo Naranja (una) Banano (mediano) |
RESULTADO DE OSTEODENSITOMETRÍA
OSTEOPOROSIS: Si: ____No:____
RESULTADO DE HIDRÓGENOS RESPIRATORIO: Hidrógeno basal: _________
Hidrógeno post carga: 30 _______ 60________ 90________ 120________ 180________