Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev Col Gastroenterol vol.21 no.1 Bogotá Mar. 2006
Comparación entre la gastroyeyunostomía y el stent metálico autoexpandible para la paliación de la obstrucción maligna gastroduodenal
Comparison between a gastro-yeyunostomy and a metallic auto-expansible stent for palliation of a malignant gastro-duodenal obstruction
Rodrigo Castaño Llano MD. (1), Óscar Álvarez Barrera MD. (2), Mario Ruiz Vélez MD. (3), Fabián Juliao Baños MD. (4), Andrés Cárdenas Vásquez MD. (5), Eugenio Sanín Fonnegra MD. (6), Faruk Erebrie Granados MD. (7)
(1) Cirugía Gastrointestinal y endoscopia. Hospital Pablo Tobón Uribe. Grupo de Gastrohepatología Universidad de Antioquia. Medellín, Antioquia, Colombia.
(2) Médico Internista Gastroenterólogo. Mac Allen - Texas USA. Hospital Pablo Tobón Uribe. Grupo de Gastrohepatología Universidad de Antioquia. Medellín, Antioquia, Colombia.
(3) Cirugía general y Endoscopia. Hospital Pablo Tobón Uribe. Grupo de Gastrohepatología. Medellín, Antioquia, Colombia.
(4) Médico internista y gastroenterólogo. Hospital Pablo Tobón Uribe. Grupo de Gastrohepatología. Medellín, Antioquia, Colombia.
(5) Médico internista gastroenterólogo y hepatólogo. Hospital Pablo Tobón Uribe. Grupo de Gastrohepatología Profesor Universidad de Antioquia. Medellín, Antioquia, Colombia.
(6) Médico Gastroenterólogo. Hospital Pablo Tobón Uribe. Grupo de Gastrohepatología. Profesor Universidad de Antioquia. Medellín, Antioquia, Colombia.
(7) Médico Gastroenterólogo. Hospital San Vicente de Paul. Medellín, Antioquia, Colombia.
Fecha entregado: 16-08-05 / Fecha aceptado: 22-02-06
RESUMEN
OBJETIVO: El tratamiento paliativo de la obstrucción maligna gastroduodenal se ha hecho tradicionalmente con la gastroyeyunostomía, la paliación con prótesis metálicas autoexpandibles es también efectiva y mejoran la calidad de vida del paciente. Se pretende con este estudio comparar la eficacia en la paliación de la obstrucción maligna gastroduodenal entre la gastroyeyunostomía convencional y la aplicación de un stent peroral metálico autoexpandible desarrollado localmente, evaluando el éxito clínico, morbilidad, mortalidad y estancia hospitalaria.
MATERIALES Y MÉTODOS: Se revisaron los registros médicos de 70 pacientes con obstrucción maligna gastroduodenal, 35 pacientes fueron tratados con la aplicación peroral de un stent metálico autoexpandible y otros 35 con gastroyeyunostomía. Los pacientes sometidos a gastroyeyunostomía profiláctica fueron excluidos.
RESULTADOS: En 35 pacientes (21 hombres) con tumores obstructivos del tracto gastroduodenal se practicó gastroyeyunostomía. En 34 de 35 pacientes (20 hombres) se colocó el stent gastroduodenal (97%) sin complicaciones mayores. La obstrucción gastroduodenal fue causada por tumores gástricos, vesícula, metastásicos, pancreáticos y ampular. Estas entidades fueron consideradas irresecables en todos los pacientes. No se encontraron diferencias entre los grupos referentes al origen de la obstrucción, el éxito clínico en el alivio de la misma, mortalidad hospitalaria o sobrevida. Sin embargo, el tiempo en que se reasume la alimentación es más corto en el grupo del stent (1,5 versus 8 días, p<0,01). En términos de la estancia hospitalaria, desde la realización del procedimiento al egreso es mayor para los pacientes con cirugía (4 días versus 14 días, p>0,01) No se demostró una diferencia significativa en la mejoría del índice de actividad después de la paliación sea endoscópica o quirúrgica. La mortalidad a 30 días fue similar para ambos grupos (5 en el de stent y 3 en gastroyeyunostomía) con una mayor morbilidad en el grupo quirúrgico (36% versus 20%, p<0,01) pero con un sobrevida similar para ambos procedimientos (98 días en gastroyeyunostomía y 119 días en stent).
CONCLUSIONES: La colocación del stent metálico autoexpandible fue mejor en términos de estancia hospitalaria, tiempo en reasumir la vía oral y morbilidad que la gastroyeyunostomía en la paliación de la obstrucción maligna gastroduodenal.
Palabras Clave
Estenosis u obstrucción maligna duodenal o gástrica. Stents o prótesis, Endoscopia intervencionista, Gastroyeyunostomía.
ABSTRACT
OBJECTIVE: Palliative treatment of malignant gastroduodenal obstruction has been made traditionally with gastrojejunostomy, palliation with autoexpandable metal prostheses is also effective and they improve the quality of life of the patients. We try to compare the effectiveness in the palliation of the malignant gastroduodenal obstruction between the conventional gastrojejunostomy and the application of an autoexpandable metal stent developed locally, evaluating the clinical success, morbidity, mortality and hospital stay.
MATERIALS AND METHODS: Medical records of 70 patients with malignant gastroduodenal obstruction were revised, 35 patients were treated with the application of an autoexpandable metal stent and other 35 with gastrojejunostomy. Patients who underwent prophylactic gastrojejunostomy were excluded.
RESULTS: In 35 patients (21 men) with obstructive tumours of the gastroduodenal tract was practiced gastrojejunostomy. In 34 of 35 patients (20 men) the gastroduodenal stent was placed (96%) without complications. The gastroduodenal obstruction was caused by gastric tumours, gallbladder o biliary tract cancer, metastases, pancreatic and ampular tumours. These entities were considered unresectables in all the patients. They were not differences among the origin of the obstruction, the clinical success in the relief of the same one, hospital mortality or survival. However, the time in that the feeding is resumed is shorter in the group of the stent (1,5 versus 8 days, p < 0,01). In terms of the hospital stay, from the realization of the procedure to the discharge home was longer for the patients with surgery (3 days versus 14 days, p>0,01) There wasnt a significant difference in the activity index after endoscopic or surgical palliation. The mortality to 30 days was the same for both groups (5 in stent and 3 in gastrojejunostomy group) with more morbidity in the surgical group (36% versus 20%, p < 0,01) but with a similar survival for both procedures (98 days in gastrojejunostomy and 119 days in stent patients).
CONCLUSIONS: The placement of autoexpandable metal stent was more beneficial in terms of hospital stay, time in oral resumption and morbidity that gastrojejunostomy for the palliation of malignant gastroduodenal obstruction.
Key Words
Malignant gastroduodenal obstruction, endoscopic interventional procedures. Stents and prostheses. Interventional endoscopy. Gastrojejunostomy.
INTRODUCCIÓN
La obstrucción maligna al tracto de salida gástrico, sea primaria o metastásica, es una seria condición encontrada en pacientes con lesiones neoplásicas avanzadas. Los síntomas de esta obstrucción incluyen náuseas, vómitos y distensión abdominal que llevan al deterioro clínico progresivo del paciente, con marcada afección de su calidad de vida. La mayoría de estos pacientes requieren de un manejo paliativo para aliviar los síntomas de la obstrucción gastroduodenal y para mejorar su estado nutricional. Tradicionalmente, la paliación ha sido quirúrgica, pero dado lo invasivo de la intervención y la pobre condición general de estos pacientes, se ha encontrado una tasa de morbilidad del 20-30% (1, 2). La paliación de estas obstrucciones con los stents metálicos ha sido reportada con prometedores resultados (3-12). El uso de los stents duodenales ha demostrado ser efectivo como alternativa no quirúrgica con menor morbimortalidad, menor estancia hospitalaria y menores costos en el manejo de estos pacientes (12). Los stents autoexpandibles no cubiertos duodenales como el wallstent (Boston Scientific/Medi-tech, MA) son frecuentemente utilizados por la flexibilidad de su sistema de introducción. Con el uso de los stents metálicos no cubiertos, los índices de migración son bajos. Sin embargo, la estenosis recurrente causada por el tumor y/o el tejido inflamatorio con colonización del stent ya ha sido reportada en el 8-46% de los casos (4, 5, 13).
El presente es un estudio clínico en el que se compara la calidad en la paliación de la obstrucción maligna gastroduodenal, en tumores irresecables, lograda con la gastroyeyunostomía abierta versus la colocación de un stent metálico autoexpandible.
MATERIALES Y MÉTODOS
Entre junio de 2002 y diciembre de 2004 se revisaron las historias de los pacientes que se manejaron por una obstrucción gastroduodenal, causada por lesión neoplásica inoperable, en el Hospital Pablo Tobón Uribe y el Hospital Universitario San Vicente de Paúl, dos hospitales de cuarto nivel. Se recopilaron 70 pacientes (41 hombres y 29 mujeres) con obstrucción maligna gastroduodenal, quienes se trataron con la aplicación peroral combinada, endoscópica y fluoroscópica, de una prótesis metálica autoexpandible (35 pacientes) o con gastroyeyunostomía (35 pacientes) En la tabla 1 se recogen las características de ambos grupos de pacientes estudiados.
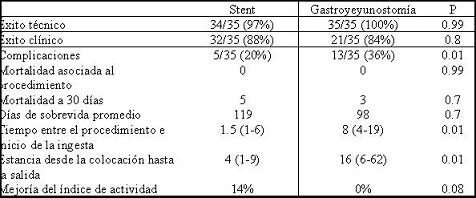
Tabla 1. Características de los dos grupos de pacientes
Los pacientes se presentaron con severos síntomas de náuseas, vómito persistente, pérdida de peso, lo que motivaba su hospitalización. Fueron declarados como inoperables por su pobre condición física, avanzada edad y por la extensión regional o a distancia del tumor, o una combinación de estas opciones. La colocación del stent o la gastroyeyunostomía se hizo en forma paliativa para aliviar los síntomas obstructivos gástricos o duodenales y así mejorar la calidad de vida.
El protocolo de estudio fue aprobado en las dos institu-ciones donde se realizó la investigación y se obtuvo la firma del consentimiento informado en todos los pacientes.
Fabricación del stent
El stent metálico autoexpandible fue desarrollado en forma manual por la empresa Tecnostent, filial de Corpaúl en la ciudad de Medellín-Colombia. Brevemente, los stents fueron fabricados con un filamento único de
Figura 1. Fotografía del stent duodenal de Song parcialmente cubierto. El centro está recubierto por poliuretano. Los extremos están descubiertos (flechas) para prevenir la migración. Nótese las marcas de oro para el seguimiento fluoroscópico. (Puntas de flechas)
Figura 2. Fotografía del sistema introductor. El sistema tiene una bala desprendible con un aro metálico en su punta (flecha abierta). El empujador también tiene una marca metálica (punta de flecha). Nótese el stent duodenal montado (flechas)
Técnica de la colocación del stent gastroduodenal
La serie gastroduodenal superior sirve para evaluar la longitud y localización de la estenosis en todos los pacientes. En los casos necesarios se dejaba una sonda nasogástrica de descompresión y no se utilizaron antibióticos profilácticos de rutina. El procedimiento se ejecutó bajo sedación consciente, sin presentarse problemas con la sedación. Con el endoscopio diagnóstico (GIF-P30; Olympus, Tokio) y con anestesia faríngea con xilocaina en aerosol, la lesión fue visualizada y cuando era posible fue franqueada con el endoscopio. El material de contraste fue aplicado y el extremo proximal y distal de la estenosis se marcó en la piel del paciente con clips metálicos. Sí no se lograba franquear la estenosis con el endoscopio, una guía hidrofílica de
Gastroyeyunostomía
La derivación gastroentérica se hizo latero-lateral en uno o dos planos de material absorbible, de acuerdo a la preferencia de cada cirujano.
Seguimiento
Al grupo de pacientes con stent se les practicó un esófago-estómago-duodeno el día siguiente del procedimiento para evaluar la descompresión gástrica y la ubicación y funcionalidad del stent. (Figuras 3a, 3b, 4a y 4b). Al grupo con cirugía, se esperó hasta el tercer o cuarto día para iniciar los líquidos orales.
Figura 3a y 3b. Paciente con cáncer gástrico avanzado y metástasis peritoneales. a. radiografía anteroposterior gastrointestinal superior, muestra oclusión completa del drenaje gástrico (flecha). b. Radiografía anteroposterior gastrointestinal superior un día después de la colocación del stent duodenal, con adecuado paso del material de contraste del duodeno (Flecha).
Figura 4a y b. Imágenes de un hombre de 72 años con anastomosis tipo Billroth II y cáncer gástrico recurrente. a. Radiografía gastrointestinal superior (vista anteroposterior) muestra la obstrucción parcial de la gastroyeyunostomía (flecha). b. Radiografía gastrointestinal superior (vista anteroposterior) un día después de la colocación del stent con adecuado paso del contraste a través de la prótesis (flecha) hasta el yeyuno.
Los pacientes fueros seguidos por llamadas telefónicas semanales y en la consulta externa cada mes, para evaluar la tolerancia a la dieta y la presencia de náuseas, dolor o vómito. Se practicaron estudios radiológicos con bario o endoscopias si aparecían síntomas sugestivos de recu-rrencia de la obstrucción. Se determinó el éxito técnico si se colocaba el stent en el sitio de mayor obliteración por la estenosis y el paciente reiniciaba la vía oral ese mismo día para el stent o después del tercer día de la cirugía. El éxito clínico se definió como la mejoría de los síntomas obstructivos y la mejoría de la ingesta oral. El estado de tolerancia a la ingesta se valoró de acuerdo a si no toleraba nada, sólo líquidos, sólidos o dieta normal.
Análisis estadístico
Las características generales de los pacientes son expresadas en promedios más o menos la desviación estándar del promedio. Los datos categóricos se evaluaron con el test exacto de Fischer. La edad se evaluó con la T de student. El test de Mann-Whitney se usó para la comparación de otros datos continuos. La sobrevida acumulada fue estimada utilizando el análisis de las tablas de vida de Kaplan-Meier y los dos grupos fueron comparados usando la prueba de log-rank. Un valor de p fue considerado como significativo si era menor a 0,05.
RESULTADOS
Se realizó la gastroyeyunostomía en 35 pacientes mientras se logró la colocación del stent en 34 de 35 (éxito técnico del 97%). Hubo sólo una falla técnica en la colocación de un stent, causada por la inadecuada longitud del sistema introductor en un paciente con una obstrucción maligna de la tercera porción del duodeno con un estómago masivamente dilatado. El paciente fue sometido a gastroyeyunostomía 3 días después.
El éxito clínico fue de 91% (32 de 35) para la paliación endoscópica y de 84% para la quirúrgica.
La migración proximal del stent se observó en 2 casos, entre 10 y 25 días después de su colocación. Estos pacientes se presentaron con recidiva de sus síntomas obstructivos gastroduodenales. La remoción endoscópica se hizo con una pinza de biopsia endoscópica capturando un nylon del extremo proximal del stent, seguido por la colocación de un nuevo stent peroral parcialmente cubierto. En dos pacientes más se demostró la obstrucción del stent por ingesta indebida de material alimentario (mala masticación, verduras) que debieron ser manejadas con endoscopias.
Un paciente se presentó con síntomas recurrentes de obstrucción gastroduodenal 40 semanas después de la colocación, el estudio baritado de seguimiento mostró la estrechez del stent por el crecimiento tumoral. (Figura 5)
Figura 5. Hombre de 57 años con obstrucción gastroduodenal recurrente, 40 semanas después de colocarle un stent duodenal descubierto: la radiografía gastroduodenal superior (vista oblicua) muestra una obstrucción parcial por la colonización tumoral (flecha). Nótese la presencia de dos stents biliares metálicos (flechas curvas)
Seis pacientes llegaron a la colocación del stent duodenal con intervencionismo biliar previo por estenosis y otros 4 ameritaron este intervencionismo luego de la colocación del stent duodenal, en el grupo quirúrgico cuatro llegaron con intervenciones biliares previas. A tres pacientes se les practicó paliación quirúrgica de la obstrucción biliar y duodenal simul-táneamente con la gastroyeyunostomía, con una hepatoyeyunostomía y dos colecistoyeyunostomías.
Los pacientes fueron capaces de tomar dieta blanda o líquidos en el 91% de los tratados con stent y 84% de los operados. Sólo la paciente con filtración de la anastomosis requirió nutrición parenteral. El tiempo promedio para el reinicio de la vía oral fue de 1,5 días para el grupo del stent y de 8 días para los sometidos a gastroyeyunostomía. Los resultados clínicos se recogen en la tabla 2.
Tabla 2. Resultados en la paliación por stent y gastroyeyunostomía
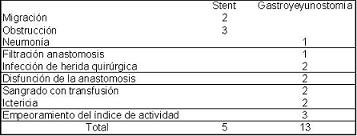
Por su parte, el grupo quirúrgico se presentó con mayor morbilidad, presentando un cuadro neumónico docu-mentado por estudios radiológicos y con resolución completa con terapia antibiótica apropiada, una filtración de la gastroenteroanastomosis (linfoma gástrico inter-venido con la presunción de un adenocarcinoma mal diferenciado), 2 infecciones de herida quirúrgica una de ellas con fascitis, 2 pacientes con disfunción de la gastroenteroanastomosis documentada por retraso en la tolerancia a la ingesta y endoscopia, 2 pacientes con sangrados demostrados por caída de la hemoglobina mayor a 2 gramos y que ameritaron transfusión y 2 con ictericia en el postoperatorio uno de ellos tras derivación colecistoentérica. En la tabla 3 se recogen las complicaciones en cada grupo.
Tabla 3. Complicaciones
El índice de actividad merece una consideración especial. Al comparar el comportamiento de ambos grupos tras la colocación del stent o la cirugía, no se demuestra una diferencia significativa, pero es notable que ninguno de los pacientes sometidos a stent empeorara su actividad funcional mientras que en el grupo quirúrgico 3 pacientes mostraron deterioro de su actividad tras la intervención. La estancia hospitalaria fue significativamente mayor en el grupo quirúrgico (16 días) que en los que se sometieron al stent (4 días). El paciente con mayor sobrevida fue el de un hipernefroma recurrente con 23 meses, con 3 cirugías previas las 2 últimas fallidas para la resección del tumor, presentó invasión del arco duodenal que fue manejada con un stent en otro (parcialmente cubiertos) por lo largo de la estenosis, evolucionando con la colonización del stent. La sobrevida promedio para los grupos fue de 119 días para el grupo del stent y 98 el quirúrgico, sin encontrarse una diferencia significativa en la sobrevida global ni a los 30 días del procedimiento (figura 6).
Figura 6. Sobrevida de los pacientes sometidos a paliación cons stent y por gastroyeyunostomía.
Discusión
Los pacientes con obstrucción maligna gastroduodenal tienen síntomas severos de vómito, náuseas, disfagia y pérdida de peso, con una rápida pérdida de su condición general y calidad de vida (14). La simple descompresión con una sonda nasogástrica, una gastrostomía o la yeyunostomía, aunque mínimamente invasivas, son frecuentemente inadecuadas como paliación, al no permitir la ingesta de alimentos y las náuseas y el vómito no son frecuentemente resueltos (3, 6). La cirugía paliativa con derivaciones gástricas ha sido el estándar en el tratamiento de los pacientes con neoplasias que comprometen el tracto de salida gastroduodenal. Como la mayoría de pacientes tienen enfermedad avanzada, otras enfermedades intercurrentes o edad avanzada, la paliación quirúrgica se asocia a una alta morbimortalidad (1, 2). La gastroyeyunostomía laparoscópica se ha utilizado con éxito como medida paliativa con menos morbimortalidad que la cirugía convencional, sin embargo, se requiere de anestesia general y los pacientes con ascitis y/o enfermedad peritoneal no son considerados buenos candidatos para este manejo laparoscópico e incluso se reporta una conversión a cirugía abierta del 20% (15).
En el presente estudio, se hace una evaluación de la experiencia en la colocación de stents y se compara con las gastroyeyunostomías realizadas en el mismo período de tiempo. Previamente se ha demostrado buenos resultados para la paliación de la obstrucción maligna gastroduodenal con la aplicación de los stents duodenales (5, 16, 17).
La primera aplicación de un stent duodenal se le atribuye a Song y lo hizo a través de una gastrostomía (18). La aplicación peroral de stents descubiertos fue reportada después por Strecker et al (19). Park y colaboradores (20) reportaron la primera experiencia con la colocación de los stents cubiertos duodenales lo que evita la colonización tumoral del stent. Estos reportes han mostrado que la colocación de la prótesis duodenal cubierta es factible y efectiva en pacientes con obstrucción gastroduodenal maligna.
No se ha demostrado en este estudio una diferencia clínica significativa en el alivio de la obstrucción con cualquiera de las dos opciones evaluadas. La causa más frecuente para no reiniciar la vía oral en forma tras el drenaje quirúrgico o protésico es la diseminación tumoral con carcinomatosis, con compromiso tumoral extenso en abdomen e incluso infiltración neural (21).
Se demostró una mayor morbilidad en el grupo sometido a cirugía, lo que prolongó su estancia hospitalaria. Las complicaciones surgidas con el stent (migración, obstrucción) no determinaron una mayor estancia hospitalaria, lo que sugiere que las complicaciones relacionadas con el stent son más fácilmente manejables que las posquirúrgicas. Otro factor que incidió en la larga estancia hospitalaria del grupo quirúrgico es su mayor retraso en reasumir la ingesta de alimentos, lo que está en concordancia con estudios previos (12, 22).
Al comparar el índice de actividad física de los dos grupos, no se encontró una diferencia significativa ni antes ni después de los procedimientos, sin embargo, en el grupo quirúrgico ningún paciente mejoró su índice de actividad física y por el contrario 3 empeoraron esta condición mientras que en 5 pacientes con stent mejoraron su actividad física, resultados similares a lo sugerido por Kim (23).
La obstrucción biliar como consecuencia de la colocación del stent puede ser un problema potencial en stents colocados sobre la papila (11, 13); esta situación no se observó en ninguno de nuestros pacientes aunque cabe destacar que 6, con compromiso de la segunda porción del duodeno tenían drenaje biliar previo. Con el progreso de la entidad dos pacientes en cada grupo requirieron el drenaje biliar paliativo.
Comparando la paliación de la obstrucción maligna gastroduodenal con stents duodenales y la intervención quirúrgica, la colocación del stent crea un conducto más fisiológico que las derivaciones quirúrgicas, resultando en una más pronta alimen-tación, menor estancia hospitalaria, cursa con una menor morbimortalidad, e incluso se sugiere una mayor sobrevida en los estudios que comparan ambas intervenciones (4, 6, 12, 22, 24-26).
El estudio de Mittal (24) es el único que evalúa costos y demuestra que la paliación quirúrgica abierta (US$ 13.256) o laparoscópica (US$ 10.938) es más costosa que la colocación del stent (US$ 5.736).
Hacia futuro se pretende implementar un nuevo stent de uso endoscópico y no peroral (como el actual) lo que hará más fácil la colocación de la prótesis y servirá para masificar este procedimiento en nuestro medio.
En conclusión, en la paliación de la obstrucción maligna gastroduodenal la colocación del stent cursa con mejores resultados que la gastroyeyunostomía en términos de menor morbilidad, menor estancia hospitalaria y un más rápido reinicio de la vía oral. Con base en estos resultados, se puede considerar el stent como la primera opción en la paliación de la obstrucción maligna gastroduodenal, aunque es difícil, se debe implementar en la práctica clínica un estudio prospectivo, aleatorizado y controlado que compare los stents versus la cirugía para encontrar la evidencia más categórica para la escogencia del tratamiento en estos pacientes.
Referencias
1. Weaver DW, Wiencek RG, Bouwman DL, Walt AJ. Gastrojejunostomy: is it helpful for patients with pancreatic cancer? Surgery 1987; 107: 608-612. [ Links ]
2. Potts JR, Broughan TA, Hermann RE. Palliative operations for pancreatic carcinoma. Am J Surg 1990; 159: 72-78. [ Links ]
3. de Baere T, Harry G, Ducreaux M, et al. Self-expanding metallic stents as palliative treatment of malignant gastroduodenal stenosis. AJR Am J Roentgenol 1997; 169: 1079-1083.
4. Morgan R, Adam A. Use of metallic stents and balloons in the esophagus and gastrointestinal tract. J Vasc Interv Radiol 2001; 12: 283-297. [ Links ]
5. Lopera JE, Alvarez O, Castaño R and Castañeda-Zuñiga W. Initial Experience with Songs Covered Duodenal Stent in the Treatment of Malignant Gastroduodenal Obstruction J Vasc Interv Radiol 2001; 12: 1297-1303. [ Links ]
6. Mauro M, Koehler RE, Baron TH. Advances in gastrointestinal interventions: the treatment of gastroduodenal and colorectal obstructions with metallic stent. Radiology 2000; 215: 659-669. [ Links ]
7. Soetikno RM, Carr-Locke DL. Expandable metal stents for gastric-outlet, duodenal, and small intestinal obstruction. Gastrointest Endosc Clin N Am 1999; 9: 447-458. [ Links ]
8. Feretis C, Benakis P, Dimopoulos C, et al. Palliation of malignant gastric outlet obstruction with self-expanding metal stents. Endoscopy 1996; 28: 225-228. [ Links ]
9. Venu RP, Pastika BJ, Kini M, et al. Self-expandable metal stents for malignant gastric outlet obstruction: a modified technique. Endoscopy 1998; 30: 553-558. [ Links ]
10. Binkert CA, Jost R, Steiner A, Zollikofer CL. Benign and Malignant stenoses of the stomach and duodenum: treatment with self-expanding metallic endoprostheses. Radiology 1996; 199: 335-338.
11. Yates MR, Morgan DE, Baron TH. Palliation of malignant gastric and small intestinal strictures with self-expandable metal stents. Endoscopy 1998; 30: 266-272. [ Links ]
12. Yim HB, Jacobson BC, Saltzman JR, et al. Clinical outcome of the use of enteral stents for palliation of patients with malignant upper GI obstruction. Gastrointest Endosc 2001; 53: 329-332. [ Links ]
13. Jung GS, Song HY, Kang SG, et al. Malignant gastroduodenal obstructions: treatment by means of a covered expandable metallic stent-initial experience. Radiology 2000; 216: 758-763. [ Links ]
14. Uno Y, Obara K, Kanazawa K, et al. Stent implantation for malignant pyloric stenosis. Gastrointes Endosc 1997; 46: 552-555. [ Links ]
15. Nagy A, Brosseuk D, Hemming A, Scudamore C, Mamazza J. Laparoscopic gastroenterostomy for duodenal obstruction. Am J Surg 1995; 169: 539-542. [ Links ]
16. Castaño R, Alvarez O, Ruiz M et al. Nitinol autoexpandable stent in malignant gastric outlet obstruction. Endoscopy 2004; 36 (Suppl 1): A242. [ Links ]
17. Castaño R, Alvarez O, Lopera J, et al. Endoprótesis metálicas autoexpandibles en la obstrucción maligna esofágica y gastroduodenal. Rev Col Cirugía 2005; 20(1): 33-48. [ Links ]
18. Song HY, Yang DH, Kuhn JH, Choi KC. Obs-tructing cancer of the gastric antrum: palliative treatment with covered metallic stents. Radiology 1993; 187: 357-358. [ Links ]
19. Strecker EP, Boos I, Husfeldt KJ. Malignant duodenal stenosis: palliation with peroral implantation of a self-expanding nitinol stent. Radiology 1995; 196: 349-351. [ Links ]
20. Park HS, Do YS, Suh SW, et al. Upper gastro-intestinal tract malignant obstruction: initial results of palliation with a flexible covered stent. Radiology 1999; 210: 865-870. [ Links ]
21. Baron TH, Schöfl R, Puespoek A, Sakai Y. Expandable metal stent placement for gastric outlet obstruction. Endoscopy 2001; 33: 623-628. [ Links ]
22. Wong YT, Brams DM, Munson L, Sanders L, Heiss F, Chase M, Birkett DH. Gastric outlet obstruction secondary to pancreatic cancer: surgical vs endoscopic palliation. Surg Endosc 2002; 16(2): 310-2. [ Links ]
23. Kim JH, Yoo BM, Lee KJ et al. Self-expanding coil stent with a long delivery system for palliation of unresectable malignant gastric outlet obstruction: a prospective study. Endoscopy 2001; 33: 838-842. [ Links ]
24. Mittal A, Windsor J, Woodfield J, Casey P, Lane M. Matched study of three methods for palliation of malignant pyloroduodenal obstruction. Br J Surg 2004; 91(2): 205-9. [ Links ]
25. Maetani I, Tada T, Ukita T, Inoue H, Yoshida M, Saida Y, Sakai Y. Self-expandable metallic stent placement as palliative treatment of obstructed colorectal carcinoma. J Gastroenterol 2004; 39(4): 334-8. [ Links ]
26. Del Piano M, Ballare M, Montino F, Todesco A, Orsello M, Magnani C, Garello E. Endoscopy or surgery for malignant GI outlet obstruction? Gastrointest Endosc 2005; 61(3): 421-6. [ Links ]