Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista colombiana de Gastroenterología
versión impresa ISSN 0120-9957versión On-line ISSN 2500-7440
Rev Col Gastroenterol v.22 n.3 Bogotá jul./sep. 2007
Complicaciones de cirugía bariátrica. Hernia interna: una condición potencialmente fatal. Reporte de un caso y revisión de la literatura.
Bariatric surgery complications. Internal hernia: A potentially fatal condition. A case report and literature review
Raúl Cañadas (1), Luis Jorge Lombana (2), Javier Hernández (3), Claudia Solano (1), Janeth Suárez (1), Diana Torres (1), Jaime Alvarado (1), William Valencia (3), Jairo García (3), Albis Hani (4)
(1) MD. Internista, Gastroenterólogo, Docente Medicina Interna y Gastro-enterología, Pontificia Universidad Javeriana. Bogotá, Colombia.
(2) MD. Cirujano Coloproctologo, Docente Departamento de Cirugia, Pontificia Universidad Javeriana. Bogotá, Colombia.
(3) MD. Internista, Residente de Gastroenterologia, Pontificia Universidad Javeriana. Bogotá, Colombia.
(4) MD. Internista, Gastroenterologo, Docente Medicina Interna y Gastro-enterologia, Jefe Unidad de Gastroenterologia, Pontificia Universidad Javeriana. Bogotá, Colombia
Fecha recibido: 31-07-07 / Fecha aceptado: 21-08-07
RESUMEN
En los últimos años, la obesidad (definida como índice de masa corporal >30 kg/m2) ha aumentado su prevalencia alcanzando niveles epidémicos en países como Estados Unidos, donde constituye un serio problema de salud pública. En Colombia su prevalencia se estima en 14%. Las opciones de tratamiento para la obesidad incluyen modificaciones del estilo de vida, intervenciones farmacológicas y cirugía bariátrica. En este artículo se describe el caso de una paciente con antecedente de cirugía bariátrica que ingresa por dolor abdominal y melenas secundario a isquemia del asa alimentaria por una hernia interna, condición potencialmente fatal si no se tiene un alto índice de sospecha que permita su diagnóstico y manejo temprano.
Palabras clave
Obesidad, Cirugía bariátrica, Hernia interna.
SUMMARY
In recent years, Obesity (defined as Body Mass Index > 30 kg/m2) has increased its prevalence reaching epidemic levels in countries such as The United States where it has became a national health issue. In Colombia the Obesity prevalence is figured around 14%. Treatment options for Obesity include life style modifications, pharmacologist management and surgical approach (Bariatric Surgery). This article describes a patient with previous bariatric surgery, who presents abdominal pain and melena owed to isquemic process of the alimentary limb caused by an internal hernia which is a potentially lethal condition if it is not highly suspected allowing its early diagnosis and treatment.
KEY WORDS
Obesity, Bariatric Surgery, Internal Hernia.
ANTECEDENTES
La obesidad, definida como un índice de masa corporal >30 kg/m2, ha aumentado su prevalencia alcanzando niveles epidémicos en países como Estados Unidos, donde constituye un serio problema de salud pública. En Colombia la prevalencia se ha estimado en 14%.
Hasta hace algunas décadas, la obesidad era tenida en cuenta por la población general y algunos miembros del personal de salud como una condición solamente estética, pero ha demostrado de manera fehaciente afectar la morbilidad y mortalidad de los pacientes que la padecen. En jóvenes con edad entre 24 y 35 años, con obesidad mórbida (IMC >40 kg/m2) la mortalidad se incrementa 10 veces respecto a controles de la misma edad y sexo; este incremento en la mortalidad relacionado con la obesidad es más notorio a edades más avanzadas (1).
Las opciones de tratamiento para la obesidad incluyen modificaciones del estilo de vida, intervenciones farmacológicas y cirugía bariátrica (2).
La cirugía bariátrica está indicada como tratamiento en pacientes con IMC >35 kg/m2 con complicaciones relacionadas con la obesidad o con obesidad mórbida, que han fallado a las modificaciones del estilo de vida o a la intervención farmacológica. La cirugía bariátrica puede revertir algunas de las comorbilidades relacionadas con la obesidad (diabetes mellitus, hipertensión arterial, apnea del sueño, depresión, osteoartrosis, entre otras) y ha demostrado ser una alternativa duradera (3).
La cirugía para obesidad se divide en 3 tipos: los procedimientos restrictivos, los de malabsorción y los que combinan estos dos mecanismos (4).
Desde sus inicios, hace aproximadamente 5 décadas con el primer bypass yeyuno ileal por Kremen y colaboradores, también comenzaron a aparecer las complicaciones tempranas y tardías posquirúrgicas.
En este artículo describimos el caso clínico de una paciente que ingresa por dolor abdominal y melenas secundario a isquemia del asa alimentaria por una hernia interna, condición potencialmente fatal si no se tiene un alto índice de sospecha que permita su diagnóstico y manejo temprano. La importancia de este caso es el no tener reportes previos en la literatura local y que es necesario mantener un alto índice de sospecha para su diagnóstico y manejo oportuno.
CASO CLÍNICO
Paciente femenina, 43 años, procedente de Bogotá, ocupación hogar, con antecedente de bypass gástrico por técnica abierta once meses previo al ingreso. Acudió por Urgencias de otra institución por un día de evolución de dolor abdominal, varios episodios de vómito de características alimentarias y deposiciones melénicas. Inician líquidos endovenosos y estudio de dolor abdominal con:
Ecografía abdominal total: distensión de algunas asas delgadas.
Rx de Abdomen: moderada dilatación de asas delgadas en el flanco izquierdo. Pequeños niveles hidroaéreos en el colon transverso, sin dilatación.
Hemograma: Leucocitos: 11.700
N: 90% Hb: 12,8g/dl Hcto: 38,5% Plaquetas: 413.000
TGO: 15 TGP: 11 F. Alcalina: 220 Amilasa: 45
Parcial de orina: normal.
Glicemia: 118mg/dl Sodio: 135 Potasio: 3.92 Cloro: 104
Remiten para continuar estudio y manejo.
ANTECEDENTES PERSONALES
Obesidad desde los 8 años, con mayor ganancia de peso en los últimos 6 años, sin respuesta a modificaciones del estilo de vida ni a intervención farmacológica, con peso: 146 kg, talla: 157 cm e IMC (índice de masa corporal): 59,3 asociado a síndrome de apnea-hipopnea obstructiva del sueño (SAHOS), hipertensión arterial, dislipidemia con hipertrigliceridemia, esteatosis hepática, osteoartrosis de rodillas y trastorno depresivo. Se indicó cirugía bariátrica.
Posterior a cirugía había presentado pérdida de 42 kg, ya sin requerimiento de medicación antihipertensiva, hipolipemiante ni analgésica para osteoartrosis. Toxico-alérgicos: ex tabaquismo 20 años/paquete hasta hace 5 años.
Examen físico: Paciente obesa, peso: 104 kg, talla: 157 cm, IMC: 42,2
Signos vitales: Tensión arterial: 130/70
Frecuencia cardíaca: 106/min
Frecuencia respiratoria: 20/min afebril
Cardiopulmonar: Taquicárdica. Murmullo vesicular normal.
Abdomen: Discreta distensión, con defensa muscular voluntaria, doloroso a la palpación superficial y profunda, de mayor intensidad en hemiabdomen izquierdo.
Extremidades: Sin edemas
Neurológico: Normal.
A su ingreso, dados los hallazgos clínicos y radiológicos, se consideran las siguientes impresiones diagnósticas:
Íleo a estudio
Hemorragia de vías digestivas altas
¿Enfermedad diverticular complicada?
Obesidad: antecedente de bypass gástrico
Se solicitaron paraclínicos que muestran:
Hemograma: Leucocitos: 22.300 (previos 11.700)
Neutrofilos: 76,2% Hb: 12,3g/dl
Plaq: 448.000
BUN: 11: Creatinina: 0,6mg/dl.
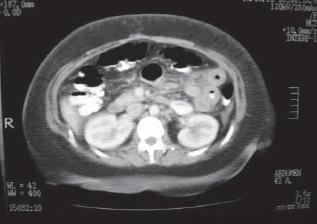
Por incremento de la leucocitosis, íleo y localización del dolor, en el Servicio de Urgencias se da inicialmente mayor valor a la posibilidad de enfermedad diverticular complicada y solicitan TAC abdominal el cual muestra cambios POP de bypass gástrico, engrosamiento inespecífico de asas yeyunales (figura 1).
Figura 1. Hallazgos tomográficos: engrosamiento inespecífico de astas yeyunales.
Se continúa manejo médico, optimizando el estado de hidratación, se pasa SNG a drenaje, sin embargo, era llamativo la persistencia de dolor en mesogastrio y flanco izquierdo, sin peritonismo, con tensión arterial: 120/70, frecuencia cardíaca: 78/min, afebril, pero con hemograma de control que muestra descenso de la hemoglobina. Hb: 9,9g/dl (al ingreso 12,3g/dl), con disminución de leucocitosis (Leucocitos: 12.400).
Reinterrogan sobre episodios de melenas, las cuales presentó al comienzo del cuadro clínico previo al ingreso y que no había vuelto a tener. Al examen físico, tacto rectal sin evidencia de masas palpables, ni sangrado.
Se revisa TAC abdominal que muestra engrosamiento de asas intestinales delgadas posiblemente yeyuno, lo cual sugiere patología de asas delgadas a establecer. Se descarta enfermedad diverticular.
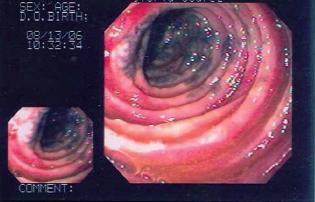
Se interconsulta a nuestro servicio de gastroenterología, y se decide realizar esofagogastroduodenoscopia la cual muestra (figura 2).
Figura 2. Hallazgos endoscópicos.
Esófago: Mucosa normal en toda su extensión.
Estómago: Se observa reservorio gástrico pequeño de aproximadamente el 10 al 15% con pequeña laceración en contacto con la punta de la SNG, sin sangrado.
Gastroenteroanastomosis: Permeable, de aspecto endoscópico normal, sin evidencia de ulceraciones. Se avanza a través de una de las bocas observando asa intestinal ciega, con mucosa normal. Se avanza a través de la boca eferente observando mucosa normal hasta los 8cm, a partir de los cuales se observa mucosa violácea, de aspecto isquémico, eritematoso-edematizada, congestiva, con algunas ulceraciones recubiertas de fibrina.
Se considera que cursa con cuadro de isquemia mesentérica. Se comenta con el grupo de cirugía y considerando su antecedente de bypass, se decide llevar a laparotomía exploratoria con posible resección y anastomosis intestinal.
Nota operatoria:
Dx prequirúrgico: 1. Isquemia intestinal 2. Hernia interna de asa yeyunal.
Hallazgos
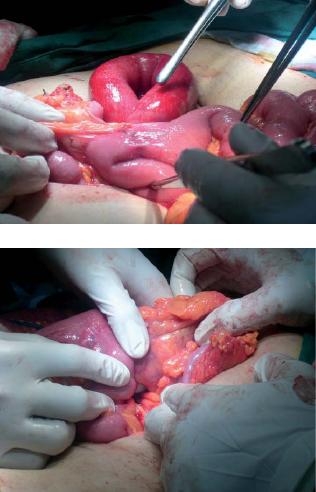
Síndrome adherencial al ingresar a cavidad. Hernia interna de asa yeyunal proveniente de la anastomosis gastroyeyunal, de aproximadamente 15 cm de longitud, con edema del asa, con cambios isquémicos que revierten al liberarla, con adecuada perfusión, pulsos en el meso de buena intensidad y movimientos peristálticos. Se observa defecto herniario en el meso de la yeyunoyeyunostomía de aproximadamente 2 cm. Se procede a corregir el defecto.
Dx posquirúrgico: hernia interna encarcelada del asa alimentaria a través del meso de la yeyuno-yeyunostomía (figura 3).
Figura 3. Hernia interna del asa alimentaria.
Evolución posquirúrgica: presenta adecuada evolución postoperatoria.
Se inició dieta líquida al tercer día POP con adecuada tolerancia y fue dada de alta al tercer día posquirúrgico. Acudió al primer control posquirúrgico por consulta externa a los 15 días, asintomática.
DISCUSIÓN
Desde 1954 cuando se realizó la primera cirugía para la obesidad, se ha mejorado mucho en el tiempo de estancia hospitalaria y en las técnicas quirúrgicas, permitiendo ahora intervenciones más seguras y efectivas. Las tasas de mortalidad para el bypass gástrico abierto o laparoscópico van del 0,5% al 1,5% y la incidencia de obstrucción de intestino delgado es del 1,3% al 5% (5, 6).
Aunque se ha demostrado la efectividad de la dieta, modificaciones del estilo de vida e intervención farmacológica en el manejo de la obesidad, la adherencia a esos programas no es alta, resultando en un alto porcentaje de recaídas y nueva ganancia de peso, quedando la cirugía como única opción para este grupo de pacientes, aumentando consecuentemente la población de pacientes posquirúrgicos susceptibles de presentar complicaciones a corto o largo plazo, complicaciones que pueden ser manejadas médicamente como las alteraciones nutricionales de déficit de hierro, calcio y vitaminas (7), o requerir intervención quirúrgica urgente como en el caso de las hernias internas, en donde el diagnóstico oportuno y la cirugía temprana afectan favorablemente el pronóstico y evitan complicaciones y muerte. Un estudio recientemente publicado (8) con 529 pacientes con antecedente de bypass gástrico, mostró una prevalencia de hernias internas del 2,5% (13 pacientes en total, 8 hernias ocurrieron en el sitio de la yeyunostomía, tres ocurrieron a través del mesocolon transverso y dos a través del defecto de Petersen), un tiempo promedio de 150 días desde la cirugía de bypass hasta la aparición de la hernia interna y un promedio de 29 horas (rango de 5 a 67 horas) desde el inicio de síntomas hasta la intervención. Se reportaron sólo dos complicaciones y ninguna muerte entre los 13 pacientes. En el caso reportado por nosotros el tiempo de inicio de síntomas hasta la intervención quirúrgica fue de 48 horas, y se obtuvo una evolución satisfactoria sin necesidad de resección intestinal, con adecuada perfusión del asa una vez liberada la hernia.
Las hernias internas no se ven solamente en pacientes con cirugía de bypass gástrico (9). Estas hernias pueden resultar de problemas técnicos o de pérdidas rápidas de peso que hacen que pequeños defectos se hagan más grandes y permitan la herniación de un asa a través de ellos.
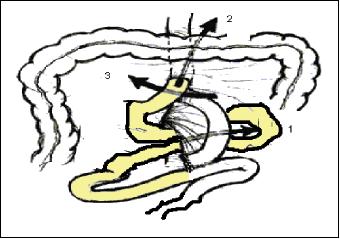
Las hernia internas ocurren en tres sitios (figura 4):
Figura 4. Tipos de hernias internas.
1. A través de un defecto del mesenterio en la yeyuno-yeyunostomía
2. A través del defecto mesocólico transverso (en procedimientos retrocólicos)
3. A través de un defecto detrás del asa de Roux entre el mesocolon transverso y el mesenterio del asa de Roux, esta última ha sido llamada la hernia de Petersen (8).
Los signos y síntomas de hernias internas son vagos, poco específicos y el diagnóstico oportuno requiere un alto índice de sospecha cuando se evalúa un paciente con dolor abdominal y náuseas quien tiene antecedente de bypass gástrico. Los síntomas incluyen dolor abdominal intermitente y náuseas. El vómito usualmente es escaso. La ubicación del dolor puede variar de acuerdo a la localización de la hernia, siendo más frecuente en el cuadrante superior izquierdo. El dolor es típicamente postprandial. La distensión abdominal se ve generalmente sólo en fases tardías. El caso que reportamos, cursó además con melenas, secundaria a la isquemia del asa yeyunal.
Los estudios radiológicos usualmente son normales o no conclusivos. Los hallazgos tomográficos son sutiles y pueden incluir signos de obstrucción intestinal, segmentos intestinales dilatados, engrosamiento, apelotonamiento de asas, además de distorsión e ingurgitación de vasos mesentéricos.
A pesar de todos estos posibles signos, el diagnóstico de hernia interna por tomografía es difícil. En el caso que reportamos, el engrosamiento de asas yeyunales de carácter inespecífico reportado en el TAC aumentó el índice de sospecha e hizo que avanzáramos más con el endoscopio en el asa yeyunal a pesar de observar el segmento proximal (primeros 8 cm) de características normales, con lo que se logró evidenciar distalmente el área isquémica.
Varias publicaciones han sugerido el uso de una técnica antecólica para reducir la incidencia de hernias internas, pero con el riesgo de favorecer la presencia de fístulas y estenosis de la anastomosis cuando se compara con la técnica retrocólica. Se ha sugerido también el uso de suturas no absorbibles de polipropileno (prolene) para el cierre de los defectos mesentéricos para disminuir la incidencia de hernias (8).
La hernia interna constituye una emergencia quirúrgica con significativa morbilidad con el retardo del diagnóstico, por esto su reconocimiento temprano es la clave fundamental para el éxito del tratamiento quirúrgico par a prevenir la isquemia y perforación inherentes a esta complicación tardía postoperatoria en los pacientes con bypass gástrico.
REFERENCIAS
1. Roth J, Qiang X, Lee S, et al. The obesity pandemic: where have we been and where are we going? Obesity research 2004; 12(suppl): 88-101S. [ Links ]
2. Zizza C, Herring A, Stevens J, et al. Bariatric Surgeries in North Carolina,1990 to 2001: A Gender Comparison. Obesity research 2003; 11(12): 1519-25. [ Links ]
3. Buchwald H, Avidor Y, Braunwald E, et al. Bariatric surgery: a systematic review and meta-analysis. JAMA 2004; 292: 1724-8. [ Links ]
4. Mehrotra Ch, Serdula M, Naimi T, et al. population-based study of trends, costs, and complications of weight loss surgeries from 1990 to 2002. Obesity research 2005; 13(11): 2029-34. [ Links ]
5. Fernandez AZ Jr, DeMaria EJ, Tichansky DS, et al. Ex-perience with over 3,000 open and laparoscopic bariatric procedures: multivariate analysis of factors related to leak and resultant mortality. Surg Endosc 2004; 18: 193-7. [ Links ]
6. Podnos YD, Jiménez JC, Wilson SE, et al. Complications after laparoscopic gastric bypass: a review of 3464 cases. Arch Surg 2003; 138: 957-61. [ Links ]
7. Pratt JS, Cummings S, Vineberg DA, Graeme-Cook F, Kaplan LM. Case 25-2004: a 49-year-old woman with severe obesity, diabetes, and hypertension. N Engl J Med 2004; 351: 696-705. [ Links ]
8. Eckhauser A, Torquati A, Youssef Y, et al. Internal hernia: postoperative complication of roux-en-y gastric bypass surgery. The American surgeon 2006; 72; 581-5. [ Links ]
9. Mallory G. Breakdown of Bariatric Procedures Done in the US in 2004. American Society for Bariatric Surgery; 2005. [ Links ]