Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev Col Gastroenterol vol.27 no.1 Bogotá Jan./Mar. 2012
Factores de riesgo asociados a pancreatitis e hiperamilasemia postcolangiopancreatografía retrógrada endoscópica (CPRE)
Risk factors for endoscopic retrograde cholangiopancreatography (ERCP) associated with pancreatitis and hyperamylasemia
Martín Alonso Gómez Zuleta, MD, (1) Lindsay Delgado, MD, (2) Víctor Arbeláez, MD. (3)
(1) Gastroenterólogo, profesor de Gastroenterología Unidad de Medicina Interna de la Universidad Nacional de Colombia. Hospital El Tunal. Bogotá, Colombia.
(2) Gastroenteróloga. Universidad Nacional de Colombia. Hospital de la Policía. Bogotá, Colombia.
(3) Gastroenterólogo. Universidad Nacional de Colombia. Centro de Enfermedades Digestivas. Bogotá, Colombia.
Presentado en el Congreso Colombiano de Enfermedades Digestivas de ACADI, Medellín 7 al 8 de diciembre de 2011
Fecha recibido: 02-02-12 Fecha aceptado: 28-02-12
Resumen
Aunque la pancreatitis y la hiperamilasemia asintomática son situaciones clínicas que se asocian a la colangiopancreatografía retrógrada endoscópica (CPRE), la primera es una entidad muy seria mientras que la segunda tiene una mínima significancia. Los factores de riesgo para pancreatitis post-CPRE son descritos en diferentes publicaciones pero su comportamiento varía entre una población y otra, motivo por el cual se hace importante su estudio en nuestro medio con el fin de identificar aquellos pacientes con mayor probabilidad de presentar pancreatitis y/o hiperamilasemia post-CPRE y poder hacer recomendaciones que tengan aplicabilidad clínica.
Materiales y métodos: Se trata de un estudio prospectivo, observacional, analítico, de corte transversal, realizado en el Hospital El Tunal, en aquellos pacientes que fueron sometidos a CPRE. Antes del procedimiento, el paciente llenaba un formulario con las principales variables epidemiológicas, laboratorios e imágenes, después se le realizaba la CPRE y permanecían hospitalizados mínimo 24 horas postprocedimiento al cabo de las cuales se les tomaba el nivel de amilasa y se evaluaban si tenían dolor o algunas de las complicaciones.
Resultados: En total se reclutaron 152 pacientes que cumplieron los criterios de inclusión ya que tenían indicación de realizarles una CPRE porque cursaban con colestasis y dilatación de la vía biliar extrahepática. El 61,8% de los pacientes eran mujeres (n-94). El promedio de edad observado fue 60,07 ± 15,9 años. La incidencia de hiperamilasemia en dicha población fue 65,8% (n = 100) pero solo 9 de estos se acompañaron de dolor abdominal típico más de 24 horas posterior al examen es decir que la incidencia de pancreatitis post-CPRE en este estudio es del 5,9% (n = 9). Y el 59,8% [91] pacientes presentaron hiperamilasemia sin dolor abdominal (o asintomática). Se identificaron 4 factores de riesgo para la pancreatitis; múltiples intentos de canulación (OR 23,6), uso del precorte (OR 6), opacificación del Wirsung (OR 4,65) y colocación de stent biliar (OR 5,19).
Conclusión: Nuestro trabajo muestra que la pancreatitis post-CPRE es una complicación muy frecuente y aún más, la hiperamilasemia asintomática si bien no tiene implicaciones para el paciente sí la tiene para la práctica clínica ya que nuestra recomendación es que después de una CPRE si el paciente no tiene dolor abdominal no deben solicitarse las amilasas dado que en el 60% de los casos va a estar elevada generando confusión. En cuanto a los 4 factores de riesgo identificados, lo cuales son potencialmente modificables, el trabajo sugiere que lo más importante es que la CPRE sea realizada por un profesional con entrenamiento.
Palabras clave
Colangiopancreatografía retrógrada endoscópica CPRE, complicaciones, pancreatitis, hiperamilasemia.
Abstract
Although both asymptomatic hyperamylasemia and pancreatitis are clinical situations associated with endoscopic retrograde cholangiopancreatography (ERCP), asymptomatic hyperamylasemia is a very serious entity while asymptomatic pancreatitis has minimal significance. Risks for patients following ERCP have been described in various publications, but the behavior of these factors varies from one population to another. For this reason it has become important to study these factors in our own environment to identify which patients have higher probabilities of pancreatitis and/or hyperamylasemia following ERCP so that we can make clinically applicable recommendations.
Materials and methods. This is a cross sectional, analytical, prospective and observational study of patients who underwent ERCP at the Hospital El Tunal. Before undergoing ERCP all patients filed out a form about their most important epidemiological variables, laboratory study results and imaging study results. After undergoing the procedure they remained in the hospital for at least 24 hours during which time amylase levels, pain, and other complications were monitored and evaluated.
Results. 152 patients met the study's inclusion requirements. All underwent ERCP because of cholestasis and dilation of the extrahepatic bile duct. 94 of these patients (61.8%) were women. Patients average age was 60.07 ± 15.9 years. The incidence of hyperamylasemia was 65.8 % (n=100), but only nine of these cases were accompanied by the abdominal pain typical of hyperamylasemia after the first 24 hours following the procedure. In other words, the incidence of pancreatitis following ERCP was 5.9% (n=9) while the incidence of asymptomatic hyperamylasemia was 59.8% (91 patients). Four risk factors for pancreatitis were identified: multiple attempts at biliary cannulation (OR 23.6), precut papillotomy (OR 6.0), use of contrast media in biliary duct radiography (OR 4.65), and placement of a biliary stent (OR 5.19).
Conclusion. Our work demonstrates that pancreatitis following ERCP is a very common complication, but that asymptomatic hyperamylasemia is even more common. Even though the latter does not have any implications for the patient, it does have implications for clinical practice. Our current recommendation for monitoring a patient following an ERCP is that no testing for amylases needs to be done if that patient has no abdominal pain since 60% of these cases will have elevated levels of amylase which could generate confusion. Of the four risk factors which were identified which might potentially be modified, the most important is that the ERCP should be performed by a well trained professional.
Key words
Endoscopic retrograde cholangiopancreatography (ERCP), complications, pancreatitis, hyperamylasemia.
Aunque la pancreatitis y la hiperamilasemia asintomática son situaciones clínicas que frecuentemente se asocian a la colangiopancreatografía retrógrada endoscópica (CPRE) la primera es una entidad muy seria mientras que la segunda tiene una mínima significancia clínica con una incidencia reportada de alrededor del 50%, sin embargo, su estudio ha sido mucho menor comparado con el primer escenario clínico (1-3).
La pancreatitis es la complicación más común causada por la CPRE, con una incidencia que va desde el 1,8% al 7,2% en la mayoría de las series prospectivas (1-4). Los criterios aceptados para su diagnóstico fueron propuestos desde 1991 e incluyen el dolor abdominal de tipo pancreático asociado a un incremento de por lo menos 3 veces el valor de referencia de la amilasa o la lipasa, estos dos factores deben ocurrir en las 24 horas posteriores a la CPRE. El dolor y los síntomas necesitan ser lo suficientemente severos para requerir admisión al hospital o prolongación de la estancia hospitalaria actual (1, 3, 5).
Aunque el 80% de los episodios de pancreatitis post-CPRE son leves, un número de pacientes va a desarrollar pancreatitis severa requiriendo hospitalización prolongada, unidad de cuidado intensivo, y utilización de mayor cantidad de recursos hospitalarios. (1,5) A pesar de la mejoría de la técnica en los años recientes y del crecimiento en la experticia de los endoscopistas la incidencia de esta pancreatitis no ha disminuido de manera significativa y los esfuerzos aún están dirigidos a identificar los factores que potencialmente están asociados con el riesgo y así minimizar la incidencia y la severidad de la pancreatitis que incluso puede ser mortal (1, 3, 6).
Estudios prospectivos usando análisis univariado y multivariado en largas series de pacientes han identificado un número de factores de riesgo específicos, relacionados tanto con el paciente como con el procedimiento (6-9). Varios factores pueden ser responsables de la patogénesis tanto de la hiperamilasemia como de la pancreatitis post-CPRE, tanto los relacionados con el paciente como con la técnica pueden actuar independientes o juntos. Algunos factores técnicos son la inyección del medio de contraste dentro del ducto pancreático principal o de Wirsung, especialmente cuando la canulación del ducto biliar es difícil, así como la presión y la velocidad con la que se inyecta el medio, el trauma de la esfinterotomía y el tipo de corriente utilizado (1, 3, 7). Así mismo se han identificado algunos factores de riesgo relacionados con el paciente como la presencia y número de cálculos en las vías biliares, el género femenino, la edad menor a 50 años y el antecedente previo de pancreatitis (1, 2, 8).
De otra parte, se desconoce en nuestro medio cuál es el porcentaje de pacientes que hacen hiperamilasemia post-CPRE, esta hiperamilasemia no significa necesariamente que haya una pancreatitis porque la mayoría de veces no hay dolor, pero por este desconocimiento en la práctica clínica se considera siempre que el paciente tiene la pancreatitis lo cual hace que no solo se retrase el manejo (dar de alta, llevar a colecistectomía, etc.) si no que se tengan implicaciones legales (demandas).
Aunque los factores de riesgo para pancreatitis post-CPRE sean descritos en diferentes publicaciones (1, 2, 5, 9) su comportamiento varía entre una población y otra, motivo por el cual se hace importante su estudio en nuestro medio con el fin de poder identificar aquellos pacientes con mayor probabilidad de presentar pancreatitis y/o hiperamilasemia post-CPRE para poder hacer recomendaciones que tengan aplicabilidad clínica.
OBJETIVO GENERAL
Describir cuáles factores de riesgo se encuentran asociados a la ocurrencia de pancreatitis y /o hiperamilasemia asintomática en pacientes sometidos a CPRE en el Hospital El Tunal de Bogotá.
OBJETIVOS ESPECIFICOS
- Establecer la incidencia de hiperamilasemia asintomática en pacientes a los cuales se les realizó CPRE.
- Establecer la incidencia de pancreatitis post-CPRE en el servicio de gastroenterología del hospital El Tunal.
- Determinar si existen diferencias relacionadas con las manifestaciones clínicas y la ocurrencia de hiperamilasemia asintomática y pancreatitis post-CPRE.
- Determinar si existen diferencias en las características de los pacientes (edad, sexo, etc.) y la ocurrencia de hiperamilasemia y pancreatitis post-CPRE.
- Establecer si existe relación entre aspectos de la técnica del procedimiento y la ocurrencia de hiperamilasemia y pancreatitis post-CPRE.
MATERIALES Y METODOS
Tipo de estudio
Estudio prospectivo, observacional, analítico, de corte transversal.
Población y muestra
La población de referencia estuvo conformada por aquellos pacientes adultos, atendidos en el Hospital El Tunal de la ciudad de Bogotá, con una población de estudio conformada por aquellos pacientes que fueron sometidos a la realización de CPRE en la Unidad de Gastroenterología durante el periodo comprendido entre enero del 2009 y agosto del 2011.
Criterios de inclusión
- Pacientes mayores de 18 años.
- Pacientes con colestasis y dilatación de la vía biliar extra hepática.
- Pacientes con riesgo alto de coledocolitiasis.
- Pacientes con coledocolitiasis diagnosticada por ecoendoscopia o colangiorresonancia.
Criterios de exclusión
- Pacientes con enfermedad cardiopulmonar descompensada.
- Pacientes con coagulopatías.
- Pacientes con pancreatitis aguda previa al procedimiento.
- Pacientes con lesiones de la vía biliar.
- Pacientes con riesgo bajo o intermedio de coledocolitiasis.
Técnica de recolección de información
La recolección de los datos se realizó tanto a través de la observación directa de los pacientes (fuente primaria) así como con la información disponible en las historias clínicas (fuente secundaria).
A partir de dichas fuentes se diligenció un formulario de recolección de datos cuyo diligenciamiento fue responsabilidad del investigador principal. En la Tabla 1 se definen las variables utilizadas.
A cada paciente seleccionado que hubiera firmado la aceptación para participar en el estudio y para la realización del procedimiento se le hizo una entrevista y se le registró en el formulario de recolección de datos tanto las variables epidemiológicas, como las relacionadas con las indicaciones del examen.
El paciente posteriormente fue conducido a la sala de radiología para la realización de la CPRE. Todas las CPRE fueron efectuadas en la sala de radiología con sedación suministrada por un anestesiólogo quien utilizó propofol a una dosis de 1 a 2 mg/kg de bolo e infusión continua de 4-6 mg/ kg/h. Durante el procedimiento se monitorizó la frecuencia cardíaca, el ritmo cardíaco, la saturación de oxígeno y la tensión arterial. Se utilizaron duodenoscopios diagnósticos y terapéuticos marca Olympus serie 150, la canulación de la papila de Váter, esfinterotomía, dilatación, inserción de prótesis y otros procedimientos de la CPRE fueron realizadas según las técnicas descritas previamente por expertos (5-9).
Una vez terminada la CPRE, los pacientes fueron trasladados al servicio de recuperación donde se les realizó una monitoría clínica permanente. Posteriormente, la totalidad taban o no pancreatitis aguda posprocedimiento. Dicho permaneció hospitalizado mínimo 24 horas como parte del diagnóstico se estableció por la presencia de dolor abdoprotocolo del estudio. A las 24 horas de realizada la CPRE minal tipo pancreático (dolor abdominal en epigastrio o se les midió el nivel de amilasa y se determinó si presen-en banda que se irradia a la espalda, no incluye dolor tipo cólico o ubicado en hipocondrio derecho que sugiere persistencia de litiasis) que persistiera 24 horas post-CPRE y se acompañara de un nivel de amilasas 3 ó más veces del límite normal.
Una vez finalizada la recolección de los datos, los formularios correspondientes fueron digitados para conformar la base de datos. Esta última fue revisada y depurada buscando identificar y corregir cualquier inconsistencia a través de su respectiva verificación en la historia clínica.
PLAN DE ANÁLISIS
Estadística descriptiva
Inicialmente se realizó una estadística descriptiva de las variables analizadas utilizando medidas de tendencia central y de dispersión. Las variables cuantitativas fueron descritas con promedios y desviaciones estándar y las variables cuantitativas con frecuencias absolutas y porcentajes. A través de dicho análisis se calculó la incidencia de hiperamilasemia asintomática y de pancreatitis posterior a CPRE.
Análisis bivariado
Se realizó un análisis bivariado encaminado a identificar si existen diferencias entre los niveles promedio de amilasa entre el grupo que hizo hiperamilasemia asintomática y aquellos que sí presentaron pancreatitis para lo cual se utilizó el análisis de varianza ANOVA. Así mismo se evaluó si existe alguna relación entre diversos factores del paciente así como de la técnica y la ocurrencia de pancreatitis posterior a CPRE, para lo cual se utilizó la prueba de chi cuadrado.
Consideraciones éticas
La elaboración del presente protocolo fue realizada bajo todas las recomendaciones dadas a nivel internacional (Declaración de Helsinsky) y a nivel nacional (Resolución 8430 de 1993 del Ministerio de Salud) para investigación en seres humanos. De acuerdo a esta última resolución, el trabajo es considerado como una investigación sin riesgo por tratarse de un estudio en el que no se realiza ninguna intervención o modificación intencionada de las variables objeto de observación entre los participantes del mismo.
Dentro de los principios éticos que se tuvieron en cuenta especialmente estuvo la confidencialidad o salvaguarda del secreto profesional.
En la totalidad de casos se recurrió a la firma de consentimiento informado para la realización del procedimiento y para la inclusión en el estudio. Dicho consentimiento estuvo precedido de una completa y clara explicación de los objetivos de la investigación, los posibles riesgos y los beneficios del examen como tal.
RESULTADOS
En total se reclutaron 152 pacientes que cumplieron los criterios de inclusión ya que tenían indicación de realizarles una CPRE porque cursaban con colestasis y dilatación de la vía biliar extrahepática.
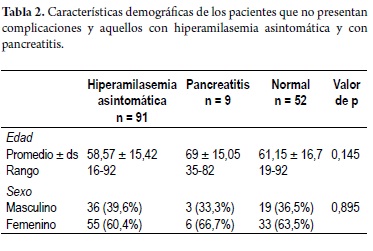
El 61,8% de los pacientes eran mujeres (n = 94). El promedio de edad observado fue 60,07 ± 15,9 años.
La incidencia de hiperamilasemia en dicha población fue 65,8% (n = 100) pero solo 9 de estos se acompañaron de dolor abdominal típico más de 24 horas posterior al examen es decir, que la incidencia de pancreatitis post-CPRE en este estudio es del 5,9% (n = 9). Y el 59,8% [91] pacientes presentaron hiperamilasemia sin dolor abdominal (o asintomática).
Características demográficas
Aunque el promedio de edad fue mayor entre los pacientes con pancreatitis no se encontraron diferencias significativas entre los grupos de pacientes. En los tres grupos hubo un porcentaje mayor de pacientes pertenecientes al género femenino sin que hubiera diferencias importantes (tabla 2).
Características clínicas
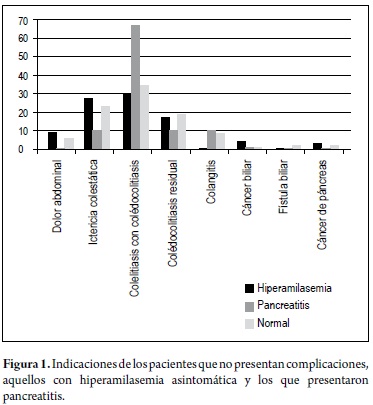
La colelitiasis con sospecha de coledocolitiasis fue la indicación más frecuentemente observada en todos los grupos, siendo mucho mayor el porcentaje entre los pacientes con pancreatitis (66,7%) que entre aquellos con hiperamilasemia asintomática (30,8%). La ictericia colestásica y la coledocolitiasis residual ocuparon el 2º lugar; ninguna de las diferencias observadas a este respecto tuvo significancia estadística (p > 0,05) (tabla 3, figura 1).
Con relación a las manifestaciones clínicas, la totalidad de los pacientes con pancreatitis y más del 90% de aquellos que finalizaron con hiperamilasemia asintomática tenían dolor abdominal, cólico como antecedente previo a la CPRE. La ictericia previa a la CPRE estuvo presente en un porcentaje ligeramente mayor de casos con hiperamilasemia asintomática, mientras que la fiebre se presentó en una proporción mayor de casos con pancreatitis. Sin embargo, tampoco se encontraron diferencias significativas con respecto al comportamiento de dichas manifestaciones en cada uno de los grupos (tabla 3).
Características paraclínicas
Los pacientes que cursaron con pancreatitis mostraron unos niveles promedio más elevados de alanino aminotransferasa y la aspartato aminotransferasa (tabla 4). Por su parte, los pacientes con hiperamilasemia asintomática tuvieron unos valores promedio mayores de fosfatasa alcalina. En cuanto a los pacientes que no presentaron ninguna de las 2 entidades hubo unos niveles promedio mayores de bilirrubina total y directa. En ninguno de estos casos se observaron diferencias significativas (p > 0,05) (tabla 4).
El porcentaje de pacientes con bilirrubina directa y total anormal fue muy similar en los 3 grupos sin encontrar diferencias de importancia (p = 0,968): 76,9% y 72,5% respectivamente entre los casos con hiperamilasemia, 77,8% y 77,7% respectivamente entre aquellos con pancreatitis y 78,8% y 73,1% entre aquellos sin ninguna entidad.
Con respecto al comportamiento de las transaminasas, aunque estas estuvieron anormales en más del 60% de la totalidad de los pacientes, el porcentaje de casos con dicho hallazgo fue un poco más elevado entre aquellos con pancreatitis sin que la diferencia observada fuera significativa.
HALLAZGOS ECOGRÁFICOS
Entre los pacientes con hiperamilasemia asintomática se encontraron más casos con colelitiasis (37,5%) seguidos por aquellos con vía biliar extrahepática dilatada sin cálculos (25%). En cuanto a los pacientes con pancreatitis, la tercera parte tuvo coledocolitiasis (33,3%) y otra tercera parte tuvo su ecografía normal (33,3%). Por otro lado, entre los pacientes que no presentaron hiperamilasemia ni pancreatitis los hallazgos más frecuentemente observados fueron la dilatación de la vía biliar extrahepática sin cálculos (38,5%) y la colelitiasis (30,8%). Las diferencias observadas no tuvieron ninguna significancia estadística (p = 0,080) (tabla 5).
TÉCNICA ENDOSCÓPICA (CPRE)
Durante la realización de la colangiopancreatografía retrógrada endoscópica se evidenció que los pacientes con pancreatitis presentaban un mayor diámetro del colédoco comparados con aquellos que únicamente cursaron con hiperamilasemia asintomática y con los que no presentaron ninguna de dichas entidades, sin diferencias significativas. Por otra parte, aunque en la mayor proporción de casos de los tres grupos de pacientes se observó una vía biliar intrahepática normal, la alteración más frecuentemente observada en todos los casos fue la dilatación (tabla 6).
Con respecto a la papila, estaba normal en la mayor parte de los pacientes con pancreatitis (69,2%), con hiperamilasemia (55,6%) y los pacientes normales (76,9%). Entre las alteraciones observadas la papila peridiverticular fue la más frecuentemente evidenciada en los tres grupos (tabla 6).
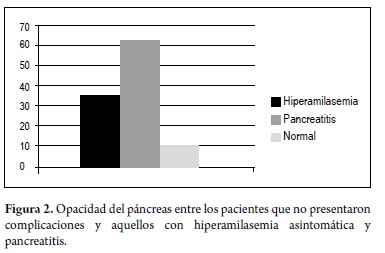
La distribución de los pacientes de acuerdo al número de encontrados tuvieron un tamaño promedio muy similar en cálculos no mostró ninguna diferencia entre los pacientes los tres casos (tabla 6). Por el contrario, la opacificación del con pancreatitis, aquellos con hiperamilasemia y aquellos páncreas fue significativamente mayor entre los pacientes con una evolución normal. De igual forma los cálculos con pancreatitis (figura 2)
Entre los pacientes con hiperamilasemia y aquellos que no presentaron ninguna de las 2 complicaciones objeto del estudio, los diagnósticos de la CPRE más frecuentes fueron coledocolitiasis con vía biliar dilatada (42,9% y 46,2% respectivamente) y la vía biliar extrahepática dilatada sin cálculos (15,4% y 13,5% respectivamente). De manera similar, entre los pacientes con pancreatitis dichos diagnósticos también fueron los más observados acompañados también por el tumor de Klastkin tipo I y del cáncer de páncreas (11,1% en cada caso). Por otra parte, solamente hubo 2 pacientes con CPRE que se consideraron fallidas y se presentaron en el grupo de pacientes que no cursaron con pancreatitis ni con hiperamilasemia y hubo 25 pacientes con CPRE normal, la mayor parte en el grupo de pacientes con hiperamilasemia asintomática (tabla 6).
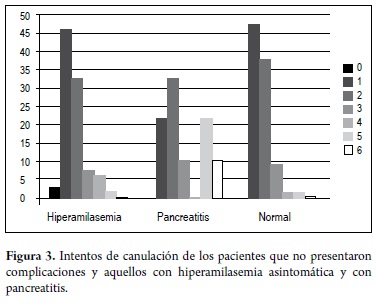
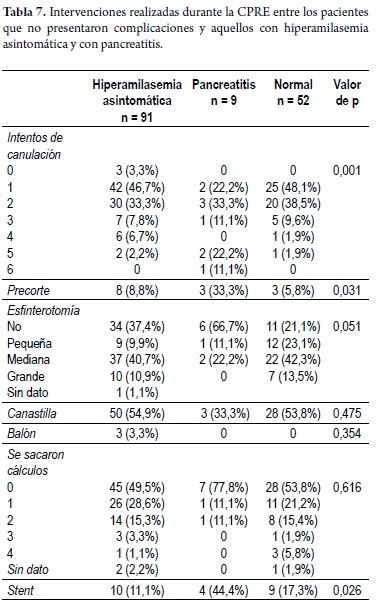
Con relación a las intervenciones efectuadas durante la CPRE entre los pacientes que cursaron con hiperamilasemia asintomática y el grupo normal hubo un porcentaje significativamente mayor de casos en quienes se realizaron menos de 5 intentos de canulación (97,8% y 98,1% respectivamente), comparado con aquellos que cursaron con pancreatitis aguda (66,7%) (p = 0,000) (figura 3).
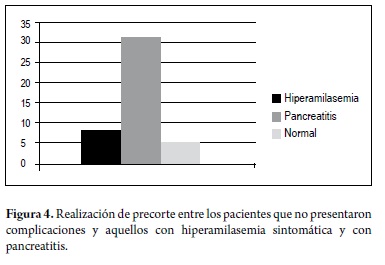
De la misma manera, el porcentaje de pacientes a quienes se les colocó stent fue significativamente más elevado en el grupo de pancreatitis. Con relación al precorte de la papila hubo una proporción significativamente mayor de pacientes a quienes se les hizo este procedimiento y desarrollaron pancreatitis (33,8 vs. 8,8%) (p < 0,05) (tabla 7, figura 4).
OTRAS COMPlICACIONES DE lA CPRE
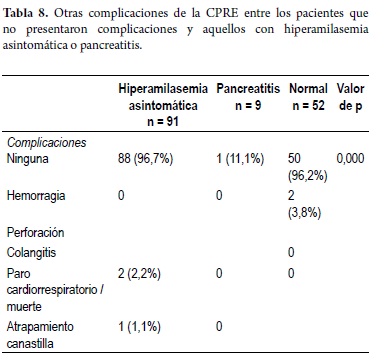
En el total de la población analizada se presentaron 2 casos de hemorragia (1,3%), 2 casos de colangitis (1,3%) y 1 caso de atrapamiento de la canastilla (0,6%). En la población analizada no se presentó ninguna perforación ni mortalidad por el procedimiento (tabla 8).
ESTIMACIONES DE RIESGO
Teniendo en cuenta los hallazgos previamente mencionados se calculó el OR para aquellas variables que mostraron alguna asociación estadística con la ocurrencia de pancreatitis.
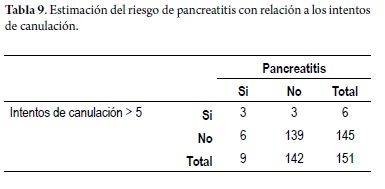
En primer lugar, se identificó que hubo 6 pacientes en total en quienes se realizaron 5 ó más intentos de canulación. De dicho grupo de pacientes, el 50% cursó con pancreatitis. Según el OR calculado para esta variable, aquellos pacientes en quienes se realizaron 5 ó más intentos de canulación tuvieron 23,16 veces más riesgo de finalizar con pancreatitis comparados con aquellos en quienes no hubo tantos intentos de canulación. Dicha asociación fue estadísticamente significativa de acuerdo a su respectivo intervalo de confianza (OR 23,16; IC 95% 3,84-139,71) (tabla 9).
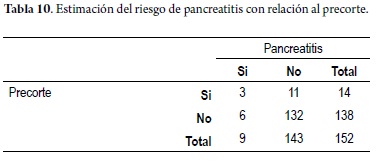
De igual forma, los pacientes a quienes se les realizó precorte tuvieron un riesgo 6 veces mayor de cursar con pancreatitis que aquellos a quienes no se les hizo dicho procedimiento, asociación que también fue estadísticamente significativa de acuerdo a su respectivo intervalo de confianza (OR 6 (IC95% 1,31-27,33) (tabla 10).
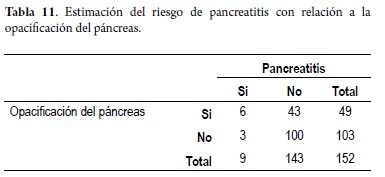
Por otra parte, pacientes con opacificación del páncreas tuvieron un riesgo 4,65 veces mayor de cursar con pancreatitis que aquellos sin dicha opacificación. Al igual que con las anteriores variables, el intervalo de confianza calculado para este OR demostró que dicha asociación tuvo una significancia estadística (OR 4,65; IC 95% 1,11-19,46) (tabla 11).
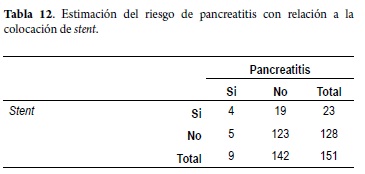
Con respecto a la colocación de stent y su asociación con la ocurrencia de pancreatitis, se evidenció que 17,4% de los pacientes a quienes se les colocó dicho material cursaron con pancreatitis en comparación con 3,9% a quienes no se les colocó el stent. Lo anterior representa un riesgo 5,19 veces mayor de cursar con dicha complicación en aquellos pacientes a quienes se les colocó el stent, asociación que fue significativa (OR 5,19; IC 95% 1,27-21,01) (tabla 12).
DISCUSÓN
La CPRE es un procedimiento de alto riesgo, incluso en manos expertas, con un índice de complicación que varía entre el 5 al 10% en series seleccionadas y una mortalidad que puede llegar hasta el 1% (1, 3, 5, 10). La pancreatitis aguda sigue siendo la complicación más común y temida con una incidencia que varía desde el 1,8% hasta el 7,2% (1, 3, 11); la hiperamilasemia asintomática secundaria a CPRE es mucho más frecuente pero afortunadamente no tiene riesgos para el paciente. Estas dos situaciones clínicas que se presentan post-CPRE tienen una gran relevancia en nuestra práctica diaria, la pancreatitis por sus consecuencias sobre la morbimortalidad del paciente y la hiperamilasemia por el desconocimiento en nuestro medio de su frecuencia que lleva a que muchos médicos la manejen erróneamente como una pancreatitis. De allí la importancia de trabajos que buscan establecer los factores de riesgo asociados a la ocurrencia de pancreatitis y/o hiperamilasemia asintomática en nuestro medio.
En este estudio, la incidencia de la pancreatitis post-CPRE fue del 5,9% (9 de 152 pacientes) y de hiperamilasemia asintomática del 59,8% (91 de 152 pacientes); si bien la frecuencia de la pancreatitis está dentro de los rangos reportados en la literatura (1, 7, 8, 11), la de hiperamilasemia si es mucho más alta si la comparamos con estudios como el de Christoforidis y cols que fue solo del 16,5% (1), si bien esto no tiene relevancia para los pacientes con hiperamilasemia, como discutimos previamente, sí es importante para la práctica clínica ya que, según nuestro trabajo, casi el 60% de los pacientes que son llevados en nuestro medio a CPRE presentarán después hiperamilasemia sin que represente una pancreatitis lo cual significa que no necesitamos dejarlos hospitalizados, quitarles la vía oral por tiempo prolongados ni tampoco diferirles su conducta mientras que le pasa la "supuesta pancreatitis", como no realizarles la colecistectomía, etc.
Aunque algunos estudios (1, 3, 12) han señalado el sexo femenino como factor de riesgo para la presencia de pancreatitis sin tener en cuenta el contexto clínico o la dificultad técnica de la CPRE, otros estudios no han encontrado el género femenino como un factor de riesgo independiente para el desarrollo de la pancreatitis post-CPRE (2, 7, 13). El mecanismo implicado en esta posible asociación es aún especulativo pero puede reflejar la mayor frecuencia en mujeres por la disfunción del esfínter de Oddi como lo señalado por Freeman y cols en su estudio (2). En nuestro trabajo se encontró una mayor incidencia de pancreatitis en el sexo femenino sin que hubieran diferencias significativas (p = 0,895) lo cual está de acuerdo con los estudios anteriormente mencionados (1, 2, 7, 11, 15). En cuanto a la edad no encontramos diferencias significativas en los pacientes que presentaron pancreatitis y/o hiperamilasemia; si bien tradicionalmente se considera que las personas jóvenes tienen un riesgo mayor de esta complicación (1, 3, 16), la mayoría de los pacientes que atendemos en nuestro centro para CPRE son mayores de 60 años, y esto, unido a que se seleccionan muy bien los pacientes para evitar realizar CPRE diagnóstica puede explicar en parte que la edad no se hubiera presentado como factor de riesgo.
En cuanto a las características clínicas y paraclínicas previas a la realización de la CPRE, la colelitiasis con sospecha de coledocolitiasis fue la principal causa de solicitud del examen correspondiendo al 34,2% del total de los exámenes, el dolor abdominal tipo cólico previo al procedimiento estuvo presente en el 96% de los casos y la ictericia en el 65% sin que se encontraran diferencias con significancia estadística entre los 3 grupos; el porcentaje de los pacientes con elevación de bilirrubina total y directa fue muy similar en los tres grupos sin encontrar diferencias de importancia (p = 0,968) lo cual contrasta con lo reportado en la literatura (2, 11, 16-18) en donde los niveles bajos de bilirrubinas, previos al procedimiento han demostrado ser un factor de riesgo independiente para el desarrollo de la pancreatitis post-CPRE probablemente por su asociación con la presencia de diámetros normales del colédoco (11, 16-19); sin embargo, es importante resaltar que en nuestro estudio la mayoría de los pacientes a quienes se les practicaba el examen tenían la vía biliar dilatada como parte del requerimiento para la realización del mismo.
Las variables técnicas son tal vez la parte más importante en la realización de una CPRE y en evitar la consecuente pancreatitis para lo cual es fundamental el entrenamiento de la persona que lo realiza ya que a medida que se tiene una mejor experiencia se realizan menos intentos de canulación, se opacifica el conducto biliar y no el pancreático y se utiliza menos el precorte (3, 20). La canulación difícil definida como la realización de 5 intentos o más para obtener acceso a la vía biliar se presentó en 6 pacientes, de los cuales el 50% cursó con pancreatitis; según la estimación de riesgo calculada para esta variable, estos pacientes presentaron 23,1 veces más riesgo de presentar pancreatitis, asociación que fue estadísticamente significativa (OR 23,16; IC 95% 3,84-139,7) y que se encuentra en relación con lo referido en la literatura (1-3, 20) en donde se ha demostrado que la tasa de pancreatitis se incrementa cuando se realizan múltiples intentos de canulación (1-3, 20) lo cual puede ser causado por un trauma local excesivo con el consecuente edema del tejido alterando el drenaje pancreático (1, 13, 21). Para controlar este factor es muy importante tener en cuenta, como ya lo señalamos, el entrenamiento de la persona que realiza los intentos de canulación, ya que entre mayor número de procedimientos haya realizado el gastroenterólogo tiene una mejor práctica y logra la canulación de la papila en un menor número de inten-tos comparado con un individuo en entrenamiento, de allí la importancia que tengamos en cuenta que la CPRE se debe realizar por un gastroenterólogo con entrenamiento universitario formal en el procedimiento y no por médicos que realizan cursos cortos los cuales no han adquirido ni siquiera la destreza en la endoscopia básica y saltan a realizar la CPRE la cual consideramos nosotros de un alto nivel de complejidad en la gastroenterología.
El precorte se requirió en 14 pacientes (9,21%), de estos ninguno se perforó pero 3 de ellos presentaron pancreatitis (21,43%); en el análisis estadístico hubo una proporción significativamente mayor de pacientes en los casos de pancreatitis post-CPRE (p < 0,05), al realizar la estimación de riesgo este fue 6 veces mayor de cursar con pancreatitis post-CPRE con una asociación estadísticamente significativa (OR 6 (IC 95% 1,31-27,3) hallazgo que se encuentra en relación con lo presentado por otros autores quienes lo reportan como un factor de riesgo en el análisis univariado; sin embargo, no lo han reportado como un factor de riesgo independiente (1-3, 17, 19) a diferencia de lo presentado en este estudio sin encontrar en esta serie factores que expliquen este hallazgo. El mecanismo probable por el cual se presenta la pancreatitis en este escenario clínico es por la obstrucción temporal del ducto pancreático causada por el daño térmico directo al mismo (3, 9, 22), pero es probable que el precorte por sí mismo no sea un factor de pancreatitis, lo que sucede es que lo realizamos como último recurso cuando después de múltiples intentos de canulación formal, no podemos entrar a la vía biliar y ya la papila está edematizada por el trauma repetido; algunos autores han mostrado que si uno realiza el precorte de entrada sin intentos de canulación no se genera mayor número de pancreatitis (4, 11, 15, 23), pero esta conducta aún no es aceptada, por lo cual nuestro grupo utiliza el precorte como un recurso final después de que la canulación estándar falla.
La opacificación no intencional del Wirsung se presentó en el 32% de los pacientes, de ellos, 36 (39,6%) estaban en el grupo de hiperamilasemia, 6 (66,7%) en el grupo de 9 que presentaron pancreatitis y 7 (13,5%) en el grupo normal, observándose en mayor medida en el grupo de pacientes que presentaron pancreatitis post-CPRE con una relación estadísticamente significativa (p = 0,000), al realizar la estimación del riesgo se encontró que este es 4,65 veces para desarrollar pancreatitis post-CPRE (OR 4,65; IC 95% 1,11-19,46). Este factor de riesgo para pancreatitis post CPRE ya se ha descrito desde hace mucho tiempo en literatura (1, 3, 15, 24) por ello es muy importante resaltar que debe evitarse al máximo. En nuestro trabajo fue muy alto, lo cual se puede explicar porque en algunos pacientes no se utilizó guía hidrofilica para facilitar la canulación, que evita que uno tenga que inyectar medio de contraste para verificar si el papilotomo está en el colédoco o no. Al revisar la literatura nacional encontramos una incidencia similar de la opacificación del Wirsung como lo reportado en la serie de Peñaloza y cols en donde se encontró una incidencia del 28,5% y de ellos solo un paciente presentó pancreatitis (15), en contraste con lo presentado en este estudio en donde se establece como un factor de riesgo independiente lo cual está más acorde con la literatura (1, 8, 22) y la fisiopatología de la pancreatitis ya que con la inyección del medio de contraste en el Wirsung hay un incremento significativo de la inflamación pancreática asociado a la lesión hidrostática y la acinarización de la glándula durante el procedimiento (1, 8, 23).
De otro lado, en algunos pacientes hemos observado que se opacifica el Wirsung incluso con guía, lo cual se debe a que el papilotomo lo dejamos muy afuera de la papila por lo cual la recomendación es introducir el papilotomo de 2 a 3 cm para evitar que quede en el conducto común que comunica al Wirsung con el colédoco y opacifique los dos con el elevado riesgo de pancreatitis posterior que en este trabajo fue de 4,6 veces. No se usaron prótesis pancreáticas buscando prevenir la aparición de la pancreatitis por no disponibilidad en nuestro medio de la prótesis adecuada; aunque esta medida está completamente aceptada como factor protector se debe tener en cuenta además, que se requiere un buen entrenamiento para su colocación y los costos del procedimiento (1, 3, 23).
Se usó el stent en vía biliar en 23 pacientes (15,1%) de ellos 10 (11,1%) con hiperamilasemia asintomática, 4(44,4%) con pancreatitis y 9 (17,3%) en el grupo normal, observándose en mayor frecuencia en pacientes con presencia de pancreatitis post-CPRE con una relación estadísticamente significativa (p = 0,026), al hacer la estimación de riesgo se encontró que este es 5,19 veces mayor en pacientes con pancreatitis post-CPRE (OR 5,19; IC 95% 1,27-21,01), considerándose con estos resultados un factor de riesgo independiente para el desarrollo de esta. No se encontró esta asociación en la literatura revisada (1, 3, 5, 11, 18, 22) para lo cual necesitaríamos un estudio prospectivo que explorara específicamente este factor de riesgo; sin embargo, nosotros sabemos que cuando colocamos un stent en el colédoco usualmente realizamos mucho trauma sobre la papila y ocluimos indirectamente el orificio del Wirsung, esto teóricamente podría estar de acuerdo con nuestros resultados.
En el reporte de las complicaciones se utilizó la clasificación internacional de severidad de Cotton (5, 19). En el presente estudio la incidencia de la pancreatitis post-CPRE fue del 5,9% (9 de 152 pacientes), todos los 9 casos de pancreatitis fueron leves y no se presentó mortalidad; otro tipo de complicaciones fueron la hemorragia en el 1,3% (2 casos), y colangitis post-CPRE en otros 2 casos, hallazgos que están de acuerdo con lo reportado en otras series (3, 11, 13, 14).
En conclusión, nuestro trabajo muestra que la pancreatitis post-CPRE es una complicación muy frecuente y aún más la hiperamilasemia asintomática; si bien esta última no tiene implicaciones para el paciente sí la tiene para la práctica clínica ya que nuestra recomendación es que después de una CPRE si el paciente no tiene dolor abdominal a las 24 horas no deben solicitarse las amilasas dado que en el 60% de los casos va a estar elevada y este dato no va a ser útil para el médico sino que lo va a confundir haciendo que se tomen conductas inadecuadas que ya hemos señalado. La razón por la cual algunos pacientes eventualmente desarrollan pancreatitis post-CPRE y no hiperamilasemia es aún desconocida. El punto más importante es identificar los factores de riesgo a tener en cuenta en nuestra población los cuales según los resultados del presente trabajo son: canulación difícil (OR 23,1; IC 95% 3,84-139,7) (el más importante), en cuyo caso lo más importante es que la CPRE sea realizada por un profesional con entrenamiento formal y una amplia experiencia en este procedimiento; en algunas ocasiones es mejor abandonar el procedimiento e intentar nuevamente en otra oportunidad o analizar adecuadamente la papila y ver si es mejor realizar de entrada precorte y no tardíamente ya que como se demostró en este trabajo también es un factor de riesgo OR 6; IC 95% 1,3127,33). En cuanto a la opacificación del páncreas (OR 4,65; IC 95% 1,11-19,46) debe ser evitada al máximo para lo cual recomendamos siempre usar guía hidrofílica para verificar la canulación e introducir en profundidad el papilotomo antes de inyectar el medio de contraste. Finalmente, el stent biliar (OR 5,19; IC 95% 1,27-21,01) lo planteamos como un probable factor de riesgo, no muy bien soportado en la literatura pero recomendamos que debe reservarse a pacientes con indicaciones claras para su uso.
REFERENCIAS
1. Christoforidis E, Goulimaris I, Kanellos I, Tsalis K, Demetriades C, Betsis D. Post ERCP pancreatitis and hyperamilasemia: patient related and operative risk factors. Endoscopy 2002; 34: 286-292. [ Links ]
2. Freeman ML, DiSario JA, Nelson DB, Fennerty B, Lee JG, Bjorkman DJ, Overby CS. Risk factors for post ERCP pancreatitis: a prospective multicenter study. Gastrointest Endosc 2001; 54: 425-434. [ Links ]
3. Freeman ML, Nelson DB, Sherman S, Haber HG. Complications of endosopic biliary schinterotomy. N Engl J Med 1996; 335: 909-918. [ Links ]
4. Chi - Liang C, Foliente RL, Santoro MJ, Walter MH, Collen MJ. Risk factors post ERCP pancreatitis: a prospective multicenter study. Am J Gastroenterol 2006; 101: 139-147. [ Links ]
5. Cotton PB, Lehman G, Vennes JA, Geenen JE, . Endoscopic sphincterotomy complications and their management: an attempt at consensus. Gastrointest Endosc 1991; 37: 383-393. [ Links ]
6. Masci E, Toti G, Mariani A, Curioni S, Lomazzi A. Complications of diagnostic and therapeutic ERCP. A prospective multicenter study. Am J Gastroenterol 2001; 96: 417-423. [ Links ]
7. Vandervoort J, Soetikno R, Tham T, Wong R. Risk factors for complications after performance of ERCP. Gastrointest Endosc 2002; 56: 652-656. [ Links ]
8. Cheng CL, Foliente RL, Santoro MJ, Walter MH. Risk factors for post ERCP pancreatitis: a prospective multicenter study. Am J Gastroenterol 2006; 101: 139-147. [ Links ]
9. Testoni P, Mariani A, Giussani A, Vailati C, Masci E, Macarri G. Risk factors post ERCP pancreatitis in high and low volume centers and among expert and non expert operators: a prospective multicenter study. Am J Gastroenterol 2010; 105: 1753-1761. [ Links ]
10. Elta GH, Barnett JL, Wille RT, et al. Pure cut electrocautery current for sphincterotomy causes less post procedure pancreatitis than blended current. Gastrointest Endosc 1998; 7 (2): 149-153. [ Links ]
11. Sherman S, Ruffolo TA, Hawes RH, Lehman GA. complications of endoscopic sphincterotomy. A prospective series with emphasis on the increased risk associated with non dilated bile ducts. Gastroenterology 1991; 101: 1068-1075. [ Links ]
12. Haber GB. Prevention of post ERCP pancreatitis. Gastrointest Endosc 2000; 51: 1- 5. [ Links ]
13. Sherman S, Lehman GA. ERCP and endoscopic sphincterotomy induced pancreatitis. Pancreas 1991; 6: 350-367. [ Links ]
14. Everson L, Artifon A, Chu A, Freeman ML, Sakai P, Usmani A. Comparison of the consensus and clinical definitions of pancreatitis with a proposal to redefine post ERCP pancreatitis. Pancreas 2010; 39: 530-535. [ Links ]
15. Peñaloza A, Leal C, Rodríguez A. Adverse events of ERCP at San Jose Hospital Bogota Colombia. Rev Esp Enferm Dig 2009; 101 (12) 837-849. [ Links ]
16. BoenderJ,Nix GA,Ridder MA,Van Blankenstein M.Endoscopic papillotomy for common bile duct stones: factors influencing the complication rate. Endoscopy 1994; 26: 209-216. [ Links ]
17. Loperfido S, Angelini G, Benedetti G, Chilovi F, Costan F. Major early complications from diagnostic andtherapeutic ERCP: a prospective multicenter study. Gastrointest Endosc 1998; 48: 1-10. [ Links ]
18. Dickinson RJ, Davies S. Post ERCP pancreatitis and hyperamylasaemia: the role of operative and patient. Eur J Gastroenterol Hepatol 1998; 10: 423-428. [ Links ]
19. Cotton PB. Precut papillotomy: a risky technique for experts only. Gastrointest Endosc 1989; 35: 578-579. [ Links ]
20. Baillie J. Complication of endoscopy. Endoscopy 1994; 26: 185-203. [ Links ]
21. Freeman M. Adverse outcomes of ERCP. Gastrointest Endosc 2002; 56: 273-282. [ Links ]
22. Cooper S, Slivka A. Incidence, risk factors, and prevention of post ERCP pancreatitis. Gastroenterol Clin N Am 2007; 36: 259-276. [ Links ]
23. Dumonceau J, Andriulli A, Deviere J, Mariani A, Rigaux J, Baron TH, Testoni P. European society of gastrointestinal endoscopy guideline: prophylaxis of post ERCP pancreatitis. Endoscopy 2010; 42: 503-515. [ Links ]
24. Tarnasky P, Cunningham T, Cotton P, Hoffman B, Palesch Y, Freeman T, et al. pancreatic sphincter hypertension increase the risk of post ERCP pancreatitis. Endoscopy 1997; 29: 252-257. [ Links ]











 text in
text in