Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev Col Gastroenterol vol.27 no.2 Bogotá Apr./June 2012
Ruptura esplénica posterior a colonoscopia: complicación infrecuente pero potencialmente letal
A ruptured spleen following colonoscopy is a rare, but potentially lethal complication
Jorge E Rodríguez Fajardo, MD (1), Javier Carrera S. MD (2), Heinz Ibáñez, MD (2), Carlos Martínez, MD (2), Lina Mateus, MD (2)
(1) Fellow de Coloproctología, Universidad Militar Nueva Granada, Bogotá, Colombia.
(2) Servicio de Coloproctología, Hospital Militar Central. Bogotá, Colombia.
Fecha recibido: 30-08-11 Fecha aceptado: 15-05-12
Resumen
La colonoscopia es el método diagnóstico y terapéutico más importante en la detección de lesiones tumorales del colon. Sin embargo, la perforación y la hemorragia son las complicaciones más frecuentes aunque en un porcentaje bajo en los exámenes diagnósticos. Se han descrito complicaciones menos comunes como neumomediastino, neumorretroperitoneo y ruptura de bazo. Nosotros presentamos un caso de lesión esplénica posterior a la realización de colonoscopia en el servicio de Coloproctología del Hospital Militar Central, diagnosticado luego de 48 horas y con tratamiento conservador. Mediante revisión de la literatura se encuentra que la ruptura esplénica es causa infrecuente de dolor abdominal secundario a colonoscopia y que puede ser potencialmente letal, además de requerir un alto grado de sospecha para ser diagnosticada de manera temprana. La utilización de la tomografía axial computarizada (TAC) de abdomen es el elemento diagnóstico más importante, aunque no se ha empleado como decisión terapéutica en el tratamiento no quirúrgico o con esplenectomía. El manejo conservador con seguimiento intrahospitalario, reanimación y antibioticoterapia se considera como la opción terapéutica pese a que la esplenectomía fue el tratamiento más utilizado en los casos encontrados. La sospecha clínica y diagnóstico temprano de estas lesiones son los elementos más importantes que pueden disminuir el riesgo de morbilidad y mortalidad por estas complicaciones que son raras en la colonoscopia, pero que pueden ser letales.
Palabras clave
Bazo, colonoscopia, esplenectomía, lesión, esplénica.
La colonoscopia se considera la herramienta diagnóstica más importante en la detección de lesiones, ya sean malignas o benignas. Sin embargo, no está exenta de complicaciones a pesar de que la mayoría de estos exámenes se realizan únicamente con propósitos diagnósticos. En los últimos 5 años, el cáncer colorrectal ha contribuido a más 145 000 casos nuevos y produce más de 56 000 muertes al año en los Estados Unidos. La detección temprana está asociada con una disminución de la mortalidad y con mejoría en la supervivencia a 5 años hasta del 90% para el tratamiento curativo en estadios tempranos y en enfermedades localizadas.
Aunque la colonoscopia nos ofrece una excelente imagen del colon y nos permite, a su vez, resecar la mayoría de pólipos y llevar a cabo biopsias de masas encontradas, la realización de este procedimiento corre el riesgo de presentar complicaciones. La probabilidad de una perforación o sangrado severo es aproximadamente de 6,4 por 100 000 colonoscopias. De igual manera, la posibilidad de que ocurran complicaciones en colonoscopias terapéuticas es de 0,4% frente a 1,2% para perforación y sangrado respectivamente, con menor frecuencia en los procedimientos diagnósticos (2). No obstante, la colonoscopia es un procedimiento seguro: el sangrado intraluminal se presenta en el 0,3%-2,1% y la perforación en el 0,1%-2,5% de los casos. Otras complicaciones menos habituales son: disrupciones del mesenterio, gas en la porta, neumomediastino, neumotórax, neumoescroto, enfisema retroperitoneal, sepsis, diverticulitis, apendicitis, vólvulos y explosión por gas metano.
CASO CLINICO
Mujer de 61 años de edad que ingresó al servicio ambulatorio de Coloproctología del Hospital Militar Central, en quien se realizó una colonoscopia diagnóstica por hemorragia de vías digestivas bajas (rectorragia) asociada con distensión abdominal y síntomas gastrointestinales posprandiales. No refería antecedentes de cáncer colorrectal en la familia.
Mediante colonoscopia diagnóstica hasta el ciego solamente se encontró, como hallazgo endoscópico, enfermedad diverticular sin complicaciones en el colon descendente y el sigmoide. El desarrollo del examen fue descrito como difícil por problemas en la intubación.
Posteriormente, al quinto día la paciente asistió al servicio de urgencias por dolor abdominal de predominio en el flanco izquierdo e hipocondrio izquierdo severo, sin mejoría con el uso de analgésicos. El único antecedente de importancia es la historia de tabaquismo, con 1 paquete de cigarrillos al día.
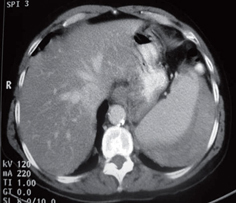
Se realizaron hemogramas que reportaron niveles de hemoglobina dentro de los límites normales y sin leucocitosis. Se decidió, entonces, hospitalizar y solicitar tomografía abdominal para descartar perforación. La tomografía mostró hematoma periesplénico del 20% (figura 1).
Figura 1. Tomografía inicial.
Durante el manejo intrahospitalario se identificó un descenso en los niveles de hemoglobina de aproximadamente 8,0 g/dL, motivo por el cual se transfunden 2 unidades de glóbulos rojos empaquetados. Se continuó con control del dolor y antibioticoterapia.
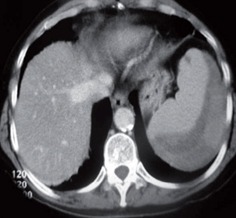
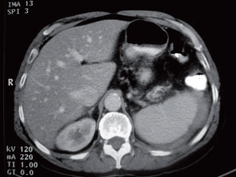
En la evolución la paciente presentó mejoría del dolor, aunque el control de la TAC de abdomen mostró aumento del tamaño del hematoma en un 40% (figura 2), sin mayor progresión en evaluación posterior. Continuó en observación sin necesidad de nueva transfusión, con manejo de antibioticoterapia hasta su mejoría clínica y se dio de alta con controles posoperatorios ambulatorios (figura 3).
Figura 2. Tomografía 48 horas después.
Figura 3. Tomografía de seguimiento.
DISCUSIÓN
El primer caso de ruptura esplénica asociada con colonoscopia como procedimiento diagnóstico fue publicado en 1974 por Wherry y Zehner (4, 5). Se ha reportado una incidencia entre el 0,00005%-0,017%, con una mortalidad hasta del 5%. A pesar del dramatismo en su desarrollo, por lo general su diagnóstico es tardío debido a que los síntomas, como en el caso registrado, pueden atribuirse a la distensión por insuflación excesiva o por fenómenos como serositis secundaria a polipectomía en las colonoscopias terapéuticas .También puede existir un subregistro voluntario de morbilidad en los procedimientos de algunos grupos o en ciertos casos que, por falta de sospecha, no quedan registrados y son tratados sintomáticamente con antiespasmódicos (4-14).
La mayoría de los pacientes con esta lesión asisten a los servicios de urgencias 24 horas después del procedimiento por dolor abdominal (5). En los casos más complicados puede presentarse hipotensión, anemia, leucocitosis, distensión abdominal y signo de Kehr (dolor en la región del hipocondrio izquierdo irradiado al hombro ipsilateral). La aparición de este signo no fue relacionada con la necesidad de laparotomía o éxito del manejo conservador (4). Hasta el momento se han reportado cerca de 70-80 casos; no obstante, es posible que esta cifra haya aumentado desde el 2006, año en el que fueron descritos cerca de 35 casos (5-7). En la revisión de Fong, que incluyó 66 pacientes, el 77,3% de estos eran mujeres y el 21% restante, hombres; el promedio de edad general se encontraba en 65 años. No se relacionó la aparición de lesión esplénica con el antecedente de cirugías previas.
El diagnóstico de la lesión con el empleo de métodos más precisos como la TAC se convirtió en la prueba diagnóstica por excelencia. En la revisión de 35 casos hecha por Shah, el 50% del diagnóstico de los casos estudiados fueron por tomografía (5, 6). Solamente dos de los casos se diagnosticaron con ecografía y un cuarto de estos, durante laparotomía por compromiso hemodinámico. La dificultad en la colonoscopia no fue asociada con la lesión esplénica; solamente el 1% de los casos fue reportado como "difícil" (4, 17) y en cerca del 12% de estos se utilizaron maniobras adicionales para la intubación cecal. De los casos revisados en la literatura, el 29% empleó laparotomía como método diagnóstico; probablemente correspondían a casos anteriores a 1991, en los cuales hubo inestabilidad hemodinámica en su presentación clínica (4- 7). El 2% de los pacientes fue diagnosticado en autopsia.
La presentación clínica de los síntomas descritos en el 74% de los casos ocurrió en las primeras 24 horas, y en las 48 horas iniciales para el 81%. Sin embargo, hay reportes de diagnóstico tardío hasta de 15 días (4 ,13).
Los síntomas principales son dolor abdominal (36%), localizado en el hipocondrio izquierdo, y dolor abdominal generalizado (30%). En el 48% de los pacientes hubo inestabilidad hemodinámica. De estos pacientes que fueron llevados a cirugía, más de la mitad describieron hematoma esplénico, laceración y ruptura.
Los mecanismos descritos para la lesión durante la colonoscopia pueden ser múltiples y aún no han sido establecidos de manera definitiva. Existen factores dependientes del endoscopista y del paciente (tablas 1 y 2). Sin embargo, la teoría que con mayor frecuencia se esboza es la tensión del ligamento esplenocólico por manipulación excesiva, asociada con pobre movilidad del bazo por adherencias al colon y con posibilidad de avulsión de la cápsula, que es más común que la ruptura. También se relaciona con tracción excesiva en los ligamentos por presión externa en el hipocondrio izquierdo para mantener corregido el endoscopio (figura 4). De igual manera, con algunas maniobras clásicas para avanzar sobre el ángulo esplénico tales como: avance por deslizamiento, reducción del asa del sigmoide y enganche sobre el ángulo esplénico para corregir el asa del sigmoide (asa en posición alfa) (figura 4). Otra maniobra que no está relacionada con alcanzar el ángulo esplénico es el torque excesivo, en algunas ocasiones, para ingresar al íleon terminal. La posición en decúbito lateral izquierdo parece ser un factor protector sobre el decúbito supino, pues permite que el bazo y los ligamentos caigan hacia el lado izquierdo, lo que disminuye la tensión sobre el ligamento esplenocólico (4-15).
Tabla 1. Factores dependientes del paciente.
Tabla 2. Factores dependientes del endoscopista.
Figura 4. Maniobras de intubación.
Con respecto al manejo, aproximadamente el 70% fue invasivo con esplenectomía, mientras que el de tipo conservador solo llegó al 29% e incluía hospitalización con reposo en cama, antibióticos intravenosos, monitorización estricta de los signos vitales, reanimación con cristaloides o transfusión sanguínea (a necesidad) y controles de hemoglobina (4). La cantidad de unidades de glóbulos rojos utilizadas fueron mayores para los pacientes con manejo médico. La decisión de tratamiento conservador se basó siempre sobre los hallazgos de la tomografía; no obstante, aún sigue siendo inconsistente la posibilidad de predecir el éxito de la terapia no quirúrgica con el uso de esta técnica. Asimismo, la decisión o no de esplenectomía se fundamentó en la inestabilidad más que en los hallazgos de la TAC (7, 16). El tratamiento con embolización solo fue dado como opción terapéutica en el 2%.
En el Hospital Militar anualmente se realizan 2200 colonoscopias terapéuticas y diagnósticas en total, de las cuales un 30% corresponde a colonoscopias terapéuticas, con un índice de complicaciones por perforación y sangrado entre el 0,2%-0,1%, respectivamente. La lesión presente se cuenta como la primera registrada en el servicio (0,00045%).
CONCLUSION
La lesión esplénica secundaria a colonoscopia es una complicación infrecuente, aunque se debe considerar dentro de las causas del dolor abdominal que se aprecia después de este examen. La aparición de nuevos casos demuestra la importancia en el registro de este tipo de complicaciones. La mayoría de estos pacientes consultaron en las primeras 48 horas del inicio de los síntomas, y el diagnóstico pudo realizarse mediante tomografía abdominal. La decisión terapéutica y el éxito del manejo conservador no fueron relacionados con el seguimiento por tomografía. El seguimiento y una alta sospecha clínica favorecen el diagnóstico temprano y el tratamiento oportuno de estas lesiones, al tiempo que disminuye la posibilidad de mortalidad.
REFERENCIAS
1. Nash GM. Advanced colon and rectal cancer. American Society of Colon and Rectal Cancer; 2011. Disponible en: www.fascrs.org. [ Links ]
2. Markowitz AW. Colorectal cancer screening and surveillance. Colorectal cancer. Evidence-based chemotherapy strategies. Leonard Saltz, editor. New Jersey: Human Press; 2007. p. 51-68. [ Links ]
3. O'Brien MJ, Winawer SJ, Zauber AG, Gottlieb LS, Sternberg SS, Diaz B, et al. The National Polyp Study. Patient and polyp characteristics associated with high-grade dysplasia in colorectal adenomas. Gastroenterology 1990; 98(2): 371-9. [ Links ]
4. Fong Ha J, Minchin D. Splenic injury in colonoscopy: a review. Int J Surg 2009; 7(5): 424-7. [ Links ]
5. Shah PR, Raman S, Haray PN. Splenic rupture following colonoscopy: rare in the UK? Surgeon 2005; 3(4): 293-5. [ Links ]
6. Sarhan M, Ramcharan A, Ponnapalli S. Splenic injury after elective colonoscopy. JSLS 2009; 13(4): 616-9. [ Links ]
7. Lalor PF, Mann BD. Splenic rupture after colonoscopy. JSLS 2007; 11(1): 151-6. [ Links ]
8. Harbrecht BG. Is anything new in adult blunt splenic trauma? Am J Surg 2005; 190(2): 273-8. [ Links ]
9. Volchok J, Cohn M. Rare complications following colonoscopy: case reports of splenic rupture and appendicitis. JSLS 2006; 10(1): 114-6. [ Links ]
10. Espinal EA, Hoak T, Porter JA, Slezak FA. Splenic rupture from colonoscopy. A report of two cases and review of the literature. Surg Endosc 1997; 11(1): 71-3. [ Links ]
11. Janes SE, Cowan IA, Dijkstra B. A life threatening complication after colonoscopy. BMJ 2005; 330(7496): 889-90. [ Links ]
12. Olshaker JS, Deckleman C. Delayed presentation of splenic rupture after colonoscopy. J Emerg Med 1997; 17(3): 455-7. [ Links ]
13. de Vries J, Ronnen HR, Oomen AP, Linskens RK. Splenic rupture following colonoscopy, a rare complication. Neth J Med 2009; 67(6): 230-3. [ Links ]
14. Zenooz NA, Win T. Splenic rupture after diagnostic colonoscopy: a case report. Emerg Radiol 2006; 12(6): 272-3. [ Links ]
15. Galperin-Aizenberg M, Blachar A, Gayer G. Iatrogenic injury to the spleen-CT appearance. Semin Ultrasound CT MR 2007; 28(1):52-6. [ Links ]
16. Reissman P, Durst AL. Splenic hematoma. A rare complication of colonoscopy. Surg Endosc 1998;12(2): 154-5. [ Links ]
17. Peterson CR, Adamsen S, Gocht-Jensen P, Arnesen RB, Hart-Hansen O. Splenic injury after colonoscopy. Endoscopy 2008;40(1): 76-9. [ Links ]











 text in
text in