Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.27 no.3 Bogotá July/Sept. 2012
Manejo endoscópico de las complicaciones biliares después del trasplante ortotópico de hígado
Endoscopic management of biliary complications following orthotopic liver transplantation
Rodrigo Castaño Llano, MD (1), Mario H. Ruiz Vélez MD (2), Juan Carlos Restrepo Gutiérrez MD (1), Sergio I. Hoyos Duque MD (1), Carlos E. Guzmán Luna MD (3), Álvaro Mena Hurtado, MD (3), Octavio Muñoz Maya, MD (4), Juan Ignacio Marín, MD (4), Vanessa García, MD (5), Gonzalo Correa Arango MD (6)
(1) Grupo de Gastrohepatología - Universidad de Antioquia. Hospital Pablo Tobón Uribe. Medellín, Colombia.
(2) Cirugía General y Endoscopia, Hospital Pablo Tobón Uribe. Medellín, Colombia.
(3) Cirugía de Trasplante Hepático, Hospital Pablo Tobón Uribe. Medellín, Colombia
(4) Medicina Interna y Hepatología, Hospital Pablo Tobón Uribe. Medellín, Colombia
(5) Radióloga especialista en Imagen Corporal. Profesora Universidad de Antioquia. Hospital Pablo Tobón Uribe. Medellín, Colombia
(6) Grupo de Gastrohepatología - Universidad de Antioquia. Jefe del Grupo de Trasplante Hepático, Hospital Pablo Tobón Uribe. Medellín, Colombia
Fecha recibido: 18-01-12 Fecha aceptado: 17-08-12
Resumen
Antecedentes: Las complicaciones derivadas de la reconstrucción de la vía biliar en el trasplante hepático (TOH) son frecuentes y son causa importante de morbimortalidad. Actualmente, la colangiopancreatografía endoscópica retrógrada (CPRE), por su utilidad diagnóstica y terapéutica, su menor invasividad y su baja morbilidad es una alternativa atrayente en el manejo de las complicaciones biliares. Se pretende evaluar los resultados del manejo endoscópico de pacientes con complicaciones biliares después del trasplante hepático, determinar factores de riesgo y el impacto en la sobrevida.
Materiales: Se revisaron las historias clínicas de los pacientes con complicaciones biliares después de trasplante hepático ingresados al programa del Hospital Pablo Tobón Uribe, fueran o no trasplantados en este centro, entre enero del 2002 y diciembre del 2010.
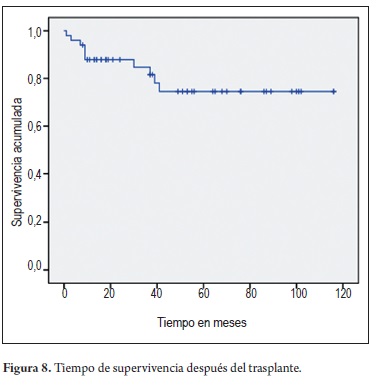
Resultados: Se hicieron 148 CPRE en 50 pacientes (30 hombres y 20 mujeres). La edad promedio fue 47 años (5 a 71 años). Tiempo promedio de seguimiento 44 meses. Los hallazgos fueron: estenosis biliares 42 (33 anastomóticas y 9 no anastomóticas), fistulas biliares 4, defectos de llenado (cálculos o moldes biliares) en 3 y disfunción del Oddi en 1. Las estenosis fueron manejadas con prótesis plásticas (30 pacientes) o metálicas (12 pacientes), estas últimas desde el 2008. El 94% de las estenosis no isquémicas mejoraron con stent biliar, mientras menos del 50% de las estenosis isquémicas mejoraron. No hubo diferencia en los resultados entre prótesis plásticas o metálicas pero sí una significativa reducción en el número de CPRE necesarias en el grupo de los stents metálicos (84 versus 28). Las fistulas cerraron en tres de los cuatro pacientes con las prótesis plásticas. Tres pacientes hicieron cálculos y moldes biliares que se removieron exitosamente. Hubo un paciente con disfunción del Oddi que mejoró con la esfinterotomía. Complicaciones asociadas a la CPRE se presentaron en 8 pacientes: 4 sangrados (todos controlados endoscópicamente), 3 pancreatitis leves y un paciente con sepsis que también se recuperó con manejo antibiótico. El análisis multivariado mostró una asociación significativa de las estenosis anastomóticas con la edad del paciente (p= 0,002). El análisis de sobrevida global mostró que la probabilidad de supervivencia a los 40 meses después del trasplante de hígado es de 0,745, sin afectarse la misma con respecto a los pacientes que no presentaron complicaciones biliares.
Conclusiones: La colangiografía endoscópica es segura y efectiva para el diagnóstico y manejo de las complicaciones biliares secundarias al trasplante hepático. Solo la edad presentó una relación directa con la posibilidad de complicaciones biliares. La sobrevida del grupo con complicaciones biliares no difiere de los pacientes trasplantados que cursaron sin complicaciones biliares.
Palabras clave
Trasplante hepático, stent biliar, estenosis biliar, fístula biliar, drenaje biliar.
Abstract
Background. Complications of bile duct reconstruction following liver transplantation are common and are an important cause of morbidity and mortality. Currently, endoscopic retrograde cholangiopancreatography (ERCP) is an attractive alternative for management of biliary complications. It has high diagnostic and therapeutic utility, is less invasive than other techniques and has low morbidity. The aims of this study are to evaluate the results of endoscopic management of patients with biliary complications following liver transplantation, and to then determine risk factors and their impacts on patient survival.
Materials. We reviewed the medical records of patients with biliary complications following liver transplantation who were admitted to the Hospital Pablo Tobón Uribe between January 2002 and December 2010. Cases were reviewed whether or not patients had undergone transplantation at this center.
Results. 148 ERCPs were performed on 50 patients (30 men and 20 women). Average patient age was 47 years (5 to 71 years old). Average follow up time was 44 months. 42 biliary strictures in (33 anastomotic and 9 non anastomotic), 4 fistulas, 3 filling defects (stones or bile casts) and 1 papillary stenosis (Oddi dysfunction) were found. Strictures were managed with plastic (30 patients) prostheses or, since 2008, with metal prostheses (12 patients). 94% of cases of non-ischemic stenosis improved with biliary stents. There were no significant differences in outcomes between plastic and metal prostheses, but there was a significant reduction in the number of ERCPs needed in the metal stent group (84 versus 28). Fistulas were closed with plastic stents in three of the four patients. Three patients had stones that were successfully removed. One patient with papillary stenosis improved after sphincterotomy. Complications occurred in 8 patients: four cases of bleeding (all controlled endoscopically), three cases of mild pancreatitis, and one patient with sepsis that recovered with antibiotic treatment. Multivariate analysis showed a significant association of anastomotic strictures with patient age (p = 0.002). The overall survival analysis showed that the probability of survival for 40 months after liver transplantation is 0.745. There were no differences among transplant patients without biliary complications.
Conclusions. Endoscopic cholangiography is safe and effective for the diagnosis and management of biliary complications following hepatic transplantation. The only factor which showed a direct relationship with the possibility of biliary complications was age. The survival of the group with biliary complications did not differ from transplant patients without biliary complications.
Key words
Liver transplantation, biliary stent, biliary stricture, biliary fistula, biliary drainage.
INTRODUCCION
El trasplante ortotópico hepático (TOH) es la única alternativa terapéutica para mejorar la sobrevida y la calidad de vida en pacientes con enfermedad hepática crónica avanzada y para aquellos que tienen falla hepática aguda con indicadores de mal pronóstico. Desde la primera descripción del TOH por Tomas Starzl (1) en 1963, se han implementado significativos avances en aspectos como la selección de órganos, el explante, soluciones de preservación, técnicas de implantación e inmunosupresión, entre otras. Las complicaciones derivadas de la reconstrucción de la vía biliar se describen entre el 5 y 25% de las series y son consideradas, aún hoy, el talón de Aquiles del TOH (2). Inicialmente, la mortalidad secundaria a las complicaciones biliares era hasta de un 30% (3), hoy en día no superan el 10-15% (4), sin embargo, la morbilidad es aún relevante con una incidencia que varía entre el 10 y el 30%, predominando las complicaciones infecciosas (5, 6). Estas altas tasas de CB post TOH señalan la sensibilidad inherente del epitelio biliar a la isquemia, cuando se compara con los hepatocitos y el endotelio vascular (7).
Las estenosis y las fístulas biliares son las complicaciones más frecuentes, pero la litiasis biliar y la disfunción del Oddi también se pueden presentar en cualquier etapa del trasplante y con frecuencia su cuadro clínico se puede confundir con otras complicaciones infecciosas o inmunológicas propias del trasplante (2, 8).
Con la mejoría en la sobrevida de los pacientes trasplantados, las complicaciones biliares se han incrementado. Estas CB no solo afectan la sobrevida del órgano, sino que representan un mayor impacto en la calidad de vida del paciente trasplantado, con hospitalizaciones repetidas, reintervenciones y una escalada de costos, amén del trauma emocional a que se ven sometidos los pacientes y su entorno familiar (9).
Pese a los avances en la técnica quirúrgica y cuidados perioperatorios del paciente trasplantado, las CB constituyen un desafío terapéutico para los equipos tratantes. La intervención quirúrgica fue considerada la primera opción de manejo de los pacientes con CB después de un TOH (10). Trabajos recientes señalan al manejo endoscópico por la colangiografía endoscópica retrógrada (CPRE) como una alternativa atrayente en el tratamiento de estos pacientes al ser menos invasivo, de utilidad diagnóstica y terapéutica y al tener una baja morbilidad en centros especializados (11-13).
El objetivo de este estudio fue evaluar los resultados en el manejo endoscópico de una serie de pacientes que presentaron CB tras un TOH, en dos centros de referencia de la ciudad de Medellín, Colombia; se pretende evaluar los potenciales factores de riesgo, los resultados de su tratamiento y determinar su impacto en la sobrevida de los injertos y pacientes.
MATERIALES Y METODOS
La información sobre el manejo endoscópico de las CB fue obtenida de los registros clínicos y de una base de datos prospectiva de todos los pacientes que ingresaron al Programa de Trasplante Hepático del Hospital Pablo Tobón Uribe entre enero de 2002 y diciembre de 2010, fueran o no trasplantados en este centro. Como se describió en una publicación reciente, la tasa de complicaciones biliares post-TOH fue del 9,84%, para efectos de la evaluación de la terapia endoscópica se tomarán los casos del centro de referencia (42 pacientes) y otras complicaciones biliares (8 pacientes) de otro Hospital de la ciudad, que fueron manejadas por endoscopia por los autores.
Generalidades técnicas
Todos los trasplantes se hicieron usando donante cadavérico, la solución de preservación empleada es siempre Custodiol (HTK: Histidine-Tryptophan-Ketoglutarate). Se hace técnica de Piggy Back, anastomosando las suprahepáticas a la cava y posteriormente se hace la anastomosis de la vena porta para luego reperfundir el injerto, paso seguido se hace la anastomosis arterial y por último la anastomosis biliar. En principio se hace coledococoledocostomía en todos los casos, usando sutura de PDS 6/0, puntos continuos posteriores y separados anteriores, no se deja nunca un tubo en T en la vía biliar. Se dejan tres drenes a cavidad, uno suprahepático derecho, otro subhepático derecho y un último subhepático izquierdo.
La inmunosupresión empleada está basada en un esquema triple sin inducción, usando esteroides, azatioprina e inhibidores de calcineurina, primordialmente ciclosporina. Los esteroides se retiran en la mayoría de los casos al terminar el tercer mes postrasplante. Solo se emplea micofenolato-mofetilo en casos de disfunción renal que obligue a disminuir o suspender los inhibidores de calcineurina y en pacientes con rechazo severo. El tacrolimus se indica en pacientes pediátricos, adultos con rechazo recurrente o con indicadores histológicos de mal pronóstico.
Características de los pacientes
Se determinaron las características demográficas de los donantes y de los receptores. Se determinó la causa que motivó el trasplante hepático. Además de las características demográficas, se registraron los siguientes factores de riesgo conocidos para el desarrollo de una complicación biliar en el TOH: edad del donante, tiempo de isquemia fría y caliente, complicaciones intra y perioperatorias. Se analizaron por separado aquellos pacientes que presentaron alguna complicación vascular. No se realizaron trasplantes en paciente con incompatibilidad ABO.
Indicaciones de la CPRE
En un total de 50 pacientes manejados endoscópicamente se realizaron 148 CPREs. La indicación para realizar una CPRE en estos pacientes se fundamentó en la historia clínica (dolor abdominal, fiebre) hallazgos radiológicos (colecciones biliares o biliomas, fístulas, conductos dilatados) o datos de laboratorio que mostraran un patrón colestásico en ausencia de rechazo celular. Se sospechó la fístula biliar en los pacientes que presentaban un producido exagerado por el dren de Jackson-Prat, y los pacientes con hallazgos de biliomas en las diferentes imágenes, también tenían la indicación de una CPRE. Pacientes con colestasis de causa no clara en ausencia de un rechazo crónico o agudo, fueron también llevados a CPRE. La biopsia hepática se realizó para excluir el rechazo o la hepatitis colestásica recurrente por virus C y fue postergada en casos de dilatación biliar o la presencia de cálculos biliares por el alto riesgo de desarrollar una fístula biliar. En estos casos la CPRE se indica primero y si no se resuelve la colestasis, se hace la biopsia hepática.
Aspectos técnicos de la CPRE
Los hallazgos de la CPRE se agruparon en estenosis biliares, fístulas y defectos de llenado o estenosis papilar (disfunción del Oddi), se registró el uso de balón para dilatación o no, el uso de stents plásticos y/o metálicos y si hubo recaída o no de la estenosis durante el seguimiento.
Durante la CPRE se realiza la canulación selectiva de la vía biliar y se hace una inyección del contraste con mínima presión para evitar el reflujo colangiovenoso y la potencial sepsis. El paso del stent se intentaba realizar sin la esfinterotomía si no había una estenosis que requiriera el paso sucesivo de stents (pacientes con fístulas) o si no había cálculos grandes que la ameritaran. Todos los pacientes recibieron antibióticos profilácticos antes de la CPRE (sulbactam-ampicilina o ciprofloxacina) y la gran mayoría (> 80%) se realizó con sedación. Se registraron complicaciones como la pancreatitis, sangrado o sepsis.
Las estenosis no isquémicas se manejaron con dilatación neumática con balón, antes de la colocación de los stents plásticos, con los cuales se hacían recambios sucesivos por un año hasta colocar por lo menos 3 stents de 10 FR cada uno. Desde el 2008 los pacientes no se dilataron con balón y se manejaron más frecuentemente con stents metálicos autoexpandibles parcialmente cubiertos (no había la disponibilidad de los totalmente cubiertos).
Se consideró una estenosis isquémica cuando eran múltiples y por lo menos 5 mm por encima de la anastomosis.
Complicaciones de la CPRE
Las complicaciones de la CPRE se definieron de acuerdo a los criterios establecidos por Cotton (14, 15). Se registraron las pancreatitis, colangitis, hemorragias o perforación, si las hubiere. Se consideraron eventos adversos leves cuando la hospitalización no se prolongaba por más de 3 días, moderados por 4 a 7 días y severos cuando la estancia era por más de una semana. Se evaluaron los desenlaces fatales, cuando la muerte era atribuible al procedimiento.
Evaluación de la terapia
La respuesta a la terapia se midió por la resolución completa o casi completa del área de estenosis demostrada por la CPRE; siempre queda una cintura residual, sin necesidad de una intervención subsecuente sea quirúrgica o percutánea. La normalización de las enzimas hepáticas no es objetivo final de la terapia porque muchos pacientes, por diversas razones, pueden tener las enzimas marginalmente aumentadas. Para las fístulas el éxito en la terapia se definió como el cierre completo de la fístula en ausencia de síntomas y sin necesidad de cirugía. El cierre de la fístula se confirmó durante la CPRE al momento de retirar el stent. En pacientes con defectos de llenado o estenosis papilar, el éxito se definió como la resolución completa de los cálculos y la mejoría de los síntomas.
Análisis estadístico
En el análisis descriptivo se utilizaron distribuciones absolutas y relativas e indicadores de resumen (medidas de tendencia centrales, de posición y de dispersión). Se utilizó la prueba chi cuadrado de independencia o la prueba exacta de Fisher para explorar posible asociación. Para el análisis de supervivencia se aplicó el método de Kaplan-Meier utilizando la prueba de Breslow (Wilcoxon Generalizado) para la comparación de curvas; para el análisis multivariado se realizó regresión de Cox; un valor p inferior de 0,05 se consideró estadísticamente significativo. La sistematización, el procesamiento y análisis de los datos se realizó mediante el programa SPSS versión 17.
Aspectos éticos
Esta investigación se clasificó de acuerdo con la declaración internacional de Helsinki, el informe de Belmont y la resolución colombiana 8430 de 1993 como una investigación sin riesgos biológicos, fisiológicos, psicológicos y sociales. Además se tuvo en cuenta la resolución 1995 de 1999 por la cual se establecen normas para el manejo de la historia clínica.
RESULTADOS
En 50 pacientes se realizaron 148 CPRE para el diagnóstico y manejo de las CB. La edad promedio de estos pacientes (30 hombres y 20 mujeres) fue 47 años (rango 5 a 71 años). La colangiografía no resolvió las estenosis no isquémicas en 2 de 33 pacientes. El tiempo promedio entre el trasplante y la primera CPRE fue de 11,6 meses, mientras que el tiempo mínimo de seguimiento fue de 7 meses y el promedio de la serie fue de 44 meses. Las características demográficas y otras variables de estudio se recogen en la tabla 1.
ESTENOSIS BILIARES
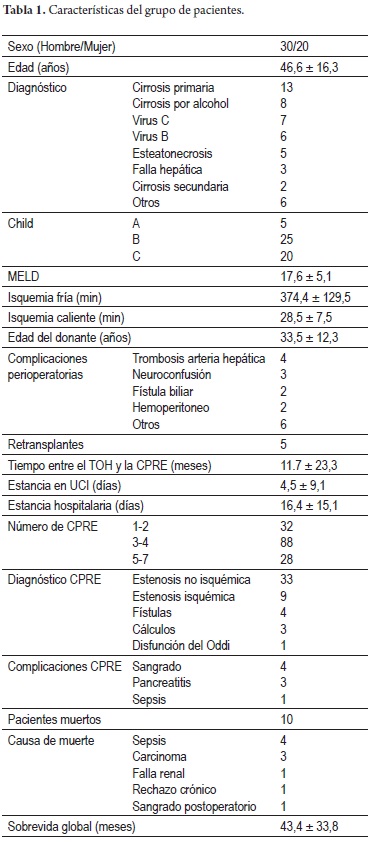
De los 50 pacientes, en 42 se encontraron estenosis de la anastomosis biliar, de las cuales 33 eran no isquémicas. Inicialmente los pacientes se dilataban con balón neumático de 6 a 8 mm (según la severidad de la estenosis) seguido por la colocación del stent plástico de 10 FR (figura 1).
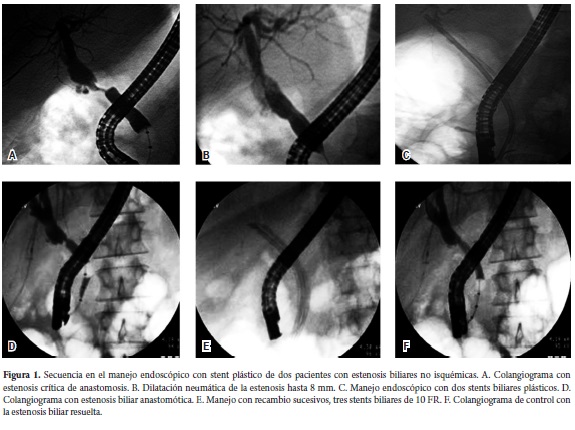
Se encontró una respuesta a la dilatación con balón seguida por el stent similar a la colocación del stent sin dilatación neumática. Más recientemente, se ha implementado el uso de los stents metálicos (12 pacientes) que permiten un control de las estenosis más breves y con resultados exitosos en 11 (figura 2) (tabla 2).
Sin embargo, el número de CPREs necesarias con el uso de stent plástico fue de 84 en 21 pacientes; mientras que en el grupo de los stents metálicos fueron 28 CPREs en 12 pacientes (p= 0,002).
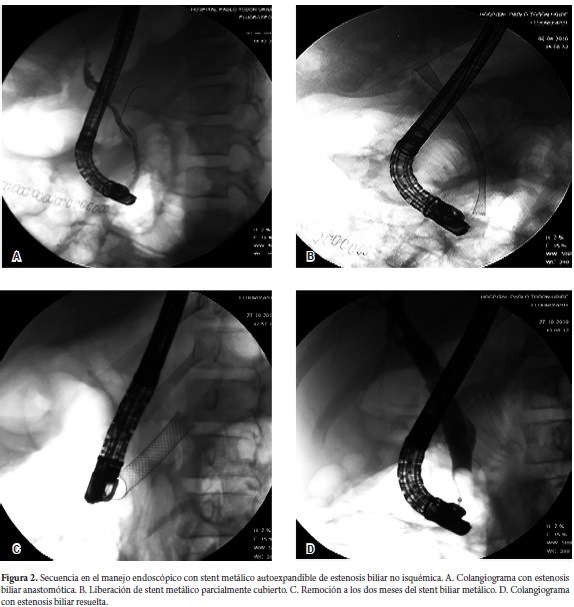
Respecto a las estenosis de origen isquémico, se presentaron en 9 pacientes, en promedio la CPRE se realizó antes de los seis meses del trasplante excepto en un paciente con una trombosis arterial tardía. Fallecieron 4 de los 9 pacientes con menos de un año de seguimiento (1 a 9 meses) (figura 3).
FISTULAS BILIARES
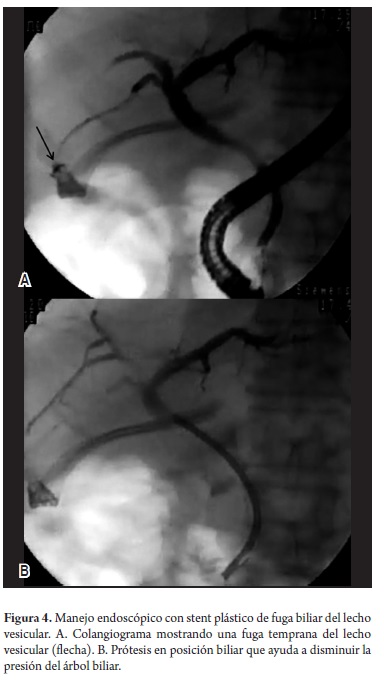
Se presentaron 4 pacientes con fístulas biliares, 3 fístulas anastomóticas y una del lecho de la vesícula biliar, todas ellas fueron tempranas y se manejaron con stents plástico de 10 FR con resolución del problema en tres de ellos; una paciente requirió la reintervención temprana al no ceder el producido de la fístula anastomótica pese el stent plástico y sospecharse una isquemia de la anastomosis. En promedio, se requirieron 2 CPREs por paciente, la segunda CPRE para la remoción de la prótesis biliar de 10 Fr y verificar el cierre de la misma a las 6-8 semanas después de su colocación (figura 4).
DEFECTOS DE LLENADO
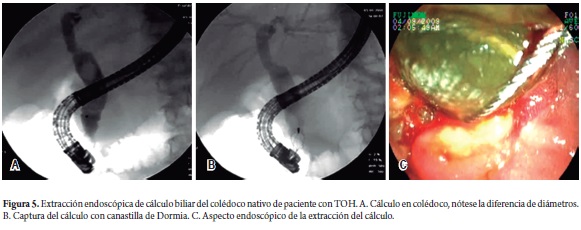
En tres pacientes se removieron cálculos de la vía biliar. Uno de ellos se asociaba con estenosis de la anastomosis, que se manejó con stent plástico. Un paciente presentó un molde (cast) de cálculos, todos ellos se manejaron con éxito con la esfinterotomía y la extracción de los cálculos. El promedio de CPREs para este grupo fue de 1,6 (figura 5).
DISFUNCION DEL ODDI
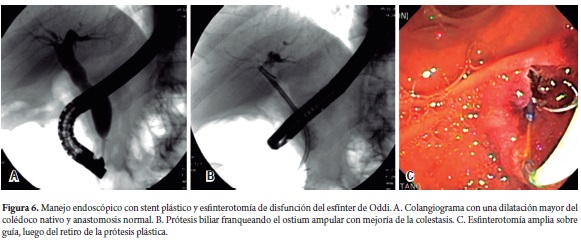
Aunque está descrita más frecuentemente en mujeres, se encontró en un hombre a los 54 meses del TOH, el cual presentó dolor abdominal y un patrón colestásico por laboratorio y se le realizó una CPRE sin evidenciarse una franca estenosis de la anastomosis y encontrando una mayor dilatación del colédoco nativo. Se le colocó una prótesis plástica de 10 Fr con mejoría de la colestasis y los síntomas, por lo que se retiró la prótesis a las cuatro semanas y se le realizó una esfinterotomía amplia sobre guía con resolución del cuadro colestásico (figura 6).
COMPLICACIONES DE LA CPRE
Se presentaron 8 complicaciones para una incidencia del 16%. Hubo 4 sangrados postesfinterotomía que ameritaron de un control endoscópico (escleroterapia con adrenalina y argón plasma) y en dos de ellos hubo necesidad de transfundir con dos y tres unidades de glóbulos rojos. En tres pacientes se presentó pancreatitis leve, evidenciada por el incremento de las amilasas en sangre, que se resolvieron con manejo expectante y con recuperación completa. Hubo un caso de sepsis después de la colangiografía, con repercusión hemodinámica dada por shock que se manejó con antibióticos en UCI y con recuperación sin problemas.
COMPLICACIONES VASCULARES
Se presentaron 4 trombosis perioperatorias de la arteria hepática y una tardía (78 meses postTOH) y una trombosis de la vena porta. De las trombosis perioperatorias de la arteria hepática dos evolucionaron con isquemia de la anastomosis y ambos pacientes fallecieron, uno de ellos fue retrasplantado. El paciente con trombosis tardía de la arteria hepática, también presentó estenosis isquémicas que se resolvieron con la dilatación y el recambio de stents plásticos. El paciente con trombosis de la porta presentó estenosis anastomótica que se resolvió con el recambio de los stents plásticos.
FACTORES DE RIESGO DE COMPLICACION BILIAR
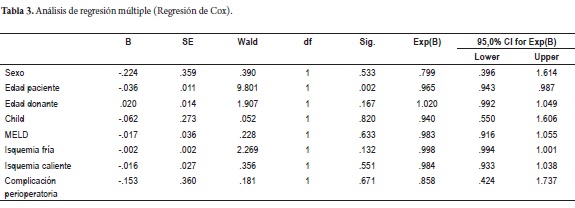
Se pretende determinar cuáles son las variables implicadas en las complicaciones biliares anastomóticas y no anastomóticas, para lo cual se realizó un análisis multivariado (regresión de Cox). Al evaluar las variables sexo, edad del paciente, la edad del donante, Child, MELD, isquemia fría, isquemia caliente y la presencia de complicaciones perioperatorias, por un análisis multivariado se mostró una asociación significativa de las estenosis anastomóticas con la edad del paciente (p= 0,002) (tabla 3).
SOBREVIDA
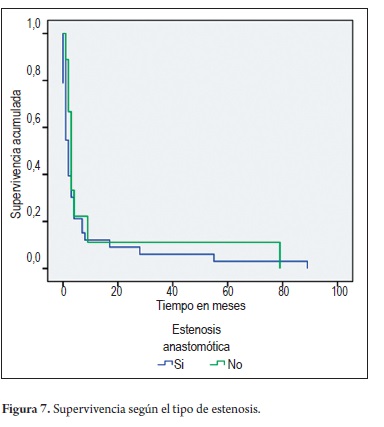
Al analizar el tiempo de sobrevida en los pacientes con estenosis anastomóticas y no anastomóticas (isquémicas), no se hallaron diferencias significativas entre estos pacientes (p= 0,163) (figura 7).
El análisis de sobrevida global mostró que la probabilidad de supervivencia a los 40 meses después del trasplante de hígado es de 0,745, sin afectarse la misma con respecto a los pacientes que no presentaron complicaciones biliares (figura 8).
DISCUSION
El presente estudio es el tercero de una serie en que se han evaluado las complicaciones biliares luego del TOH. En el primero se hizo la evaluación en una forma muy global del grupo de 254 pacientes con TOH, encontrando una tasa aceptable de complicaciones biliares en el orden del 9,8%, cifras comparables a las de otros grandes centros. Un segundo estudio comparó la CPRE como estándar de oro para la evaluación de las CB con respecto a la ecografía y la colangiorresonancia magnética, encontrando un valor predictivo positivo, sensibilidad pobre para la ecografía (93,7%-55,6%) y mejor para la colangiorresonancia (92,3%-80%). (En prensa).
El manejo de las complicaciones de la vía biliar en el paciente con TOH ha dado un viraje, evitando las reintervenciones quirúrgicas y el abordaje percutáneo y favoreciendo intervenciones menos invasivas como la CPRE, que cursa con mínima morbilidad y como en nuestra serie sin mortalidad (16).
En conformidad con otras series (5, 9, 17), la complicación que más frecuente se manejó fueron las estenosis anastomóticas o no isquémicas que representaron el 66% de las complicaciones. Estas estenosis tuvieron una tasa de respuesta con el manejo endoscópico del 94%, con solo dos casos que no mejoraron de 31 pacientes. Se describe que las estenosis que aparecen en el primer año postTOH pueden ser manejadas por 6 meses con recambios de stent, mientras las de aparición después del año del trasplante requieren del manejo con recambios de stent de 1 a 2 años (18). Estos pacientes fueron manejados en dos escenarios, antes del 2008 con dilatación neumática con balón y el recambio sucesivo con stents plásticos. Más recientemente se sugiere que la sola dilatación de estos pacientes, sin el uso del stent es suficiente para el manejo de las estenosis no complejas (isquémicas) (19).
A partir del 2008, se abandonó la dilatación neumática para colocar directamente un stent metálico autoexpandible parcialmente cubierto (no había en el mercado los totalmente cubiertos de hoy) porque la dilatación favorecería la migración del stent cubierto, además de que aumentaba los costos, la duración del procedimiento y añadía morbilidad al aumentar los requerimientos de esfinterotomía para poder pasar el balón. De los 12 pacientes manejados con el stent metálico, en 11 se logró aliviar la estenosis, el stent se está retirando entre 6 y 8 semanas después de liberado, aunque en una paciente de otra ciudad se retiró a los 11 meses sin problemas.
Las estenosis isquémicas o no anastomóticas o proximales a la anastomosis son de más difícil manejo endoscópico y se relacionan con compromiso arterial como la trombosis de la arteria hepática, tiempo de isquemia fría, tiempo de preservación del órgano superior a las 10 horas o la incompatibilidad ABO. Las estenosis isquémicas complican generalmente el hilio hepático y son de presentación múltiple comprometiendo los ductos intrahepáticos (figura 3). La formación de moldes de cálculos es frecuente en estos pacientes y se manejan también con dilatación neumática y recambios sucesivos de stents. En promedio requieren un mayor número de CPREs y tiene una menor tasa de respuestas comparados con las estenosis no isquémicas. Se ha demostrado que la instrumentación endoscópica de estos pacientes no afecta una cirugía reconstructiva futura (20). Se recomienda agotar el manejo endoscópico antes de intentar el abordaje percutáneo o bien la cirugía en estos pacientes. Recientemente se ha descrito la dilatación biliar intrahepática como un fehaciente marcador del éxito con la CPRE (21). Excepto en los pacientes que tienen compromiso de la confluencia de los hepáticos con extensión al hepático derecho e izquierdo en los que el manejo percutáneo puede ser más ventajoso. El seguimiento de estos pacientes a largo plazo debe ser estrecho porque la posibilidad de recaída de la estenosis es alta aun varios años después de una intervención exitosa (22).
Con relación a las fístulas biliares, la CPRE localiza en la mayoría de las veces el sitio de la fístula. Aun en los casos de alta sospecha de la fístula y que esta no se demuestra por las inyecciones repetidas del contraste en un paciente inmunosuprimido, se recomienda el dejar el stent con una posibilidad de mejoría de la fístula del 95%. En nuestra serie no se presentaron las fístulas asociadas al retiro del tubo en T y las 4 que se presentaron fueron fístulas tempranas. En caso de presentarse la fístula con la presencia del tubo T, e recomienda poner el stent paralelo al tubo en T y removerlo inmediatamente o bien esperar uno o dos días para su remoción, ambos abordajes son seguros. La mayoría de pacientes requiere de solo dos CPREs, para dejar el stent y luego para su remoción. A diferencia de las fístulas postcolecistectomías, que se resuelven prontamente, en el caso del TOH estas fístulas pueden tener un cierre más tardío por la inmunosupresión, por lo tanto se recomienda esperar de dos a tres meses. Esta espera la ratifica la frecuente presencia de fístulas tardías luego de retirar el tubo en T. En otras series se ha implementado el uso de drenes nasobiliares (23), con la incomodidad que ello implica, la alta tasa de autoretiros, mayor estancia hospitalaria, e incluso otros autores recomiendan la cirugía inmediata (10). Actualmente, la recomendación es el abordaje endoscópico y dejar el acceso percutáneo o la cirugía cuando el primero ha fallado. Los resultados con lo stents metálicos en el manejo de las estenosis biliares han sido en términos generales favorables, con grupos que los favorecen (24-32), mientras otros los contraindican (33).
La presencia de cálculos biliares en estos pacientes se asocia en el 50% de los casos a estenosis, como en nuestra serie, y se recomienda dilatar la estenosis antes de remover el cálculo. Los diagnósticos diferenciales incluyen la presencia de coágulos o moldes biliares, estos últimos se asocian a estenosis isquémicas difusas del hilio (34). Aunque se puede intentar el manejo endoscópico, a largo plazo el pronóstico es pobre por la infección frecuente y los abscesos hepáticos, más frecuentemente son abordados por vía percutánea. En general, el compromiso con estenosis varias de la vía biliar y la trombosis de la arteria hepática debe ser manejado con un retrasplante precoz.
La disfunción del esfínter de Oddi luego del TOH se ha descrito de 3 a 7% y es una complicación tardía (2, 22). El diagnóstico se basa en la dilatación del colédoco nativo asociado a la elevación de las enzimas hepáticas, con mejoría después de la esfinterotomía. En estos pacientes no se justifica la manometría del esfínter.
En la presente serie se encontró un número menor de CB que las descritas en otras, y una de las razones es el no uso del tubo en T al momento de la reconstrucción de la vía biliar por el cirujano; un estudio aleatorizado mostró 5 veces más complicaciones asociadas a la presencia del tubo en T (35). La reconstrucción colédoco-colédoco permite el abordaje endoscópico de la vía biliar y se recomienda incluso para los TOH con donante vivo, que cursan con una incidencia mayor de complicaciones biliares (36, 37).
En cuanto a las complicaciones después de la CPRE se encontró un razonable total del 16%, predominando los sangrados por esfinterotomía (8%) en cuatro pacientes, dos requirieron transfusión. Las pancreatitis agudas (6%) no fue tan frecuente como en otras series, en que incluso las describen más usuales que en la CPRE por neoplasias (38). Además, se presentó sepsis post-CPRE, con manejo en UCI y antibióticos sin implicar mortalidad inducida por el procedimiento, por lo que se describe como seguro y efectivo (13).
Respecto a las complicaciones vasculares y la presencia de complicaciones biliares, se presentaron cuatro trombosis arteriales que cursaron con 2 estenosis anastomóticas y una no anastomótica; uno de los pacientes requirió un retrasplante y falleció por sangrado masivo en el postoperatorio. Se reconoce una asociación entre las complicaciones vasculares arteriales y las estenosis biliares (39).
El análisis multivariado (Regresión de Cox) mostró una relación significativa entre el tiempo de presentación de las estenosis y la edad; en diferentes series se han descrito otras asociaciones como el uso del tubo en T y el nivel de bilirrubina preoperatoria (40, 41), otro describe la isquemia fría y la presencia de cirrosis previa al TOH (42), mientras que el sexo masculino y el rechazo lo fueron para otra serie (43).
Más recientemente se ha descrito que la administración de sorafenib (inhibidor de la tirosin-kinasa) que pretende evitar la progresión de los pacientes en lista de espera para TOH por carcinoma hepatocelular, aumenta la posibilidad de CB y de rechazo agudo (44). Por su parte, el sirolimus (inhibidor mTOR), por sus efectos negativos sobre el colágeno y la regeneración del colangiocito, también se ha implicado como inductor de CB en estos pacientes (45). No se evaluó el hábito de fumar, que también ha sido involucrado en las complicaciones vasculares y biliares de los pacientes con TOH (46, 47).
Con base en el estudio reportado previamente (4), las CB no impactaron la sobrevida de los injertos ni la de los pacientes, situación que ha sido ya reportada en otras publicaciones (48). En nuestra serie, solo las estenosis difusas con compromiso del hilio impactaron negativamente la sobrevida del injerto y del paciente, como ha sido ampliamente informado (49). El éxito en el manejo de estos pacientes se fundamenta en un enfoque interdisciplinario con la concurrencia de hepatólogos, endoscopistas, cirujanos de trasplantes y radiólogos intervencionistas.
Son múltiples los interrogantes que surgen al momento de revisar los datos presentados aquí y de las diferentes series que manejan con endoscopia las CB; no existe un protocolo unificado de manejo endoscópico para estos pacientes, respecto al número de colangiografías, la secuencia en el tiempo de estas, el uso de stents metálicos versus plásticos, el periodo de recambio de los stents plásticos, hacer los recambios protocolariamente o con la disfunción de los mismos. Estos cuestionamientos solo se resolverán con estudios aleatorizados con un mayor número de pacientes.
CONCLUSIONES
La colangiografía endoscópica es una intervención segura y efectiva para el diagnóstico y manejo de las complicaciones biliares secundarias al TOH, permitiendo obviar la necesidad de intervenciones más invasivas y con mayor morbimortalidad como el abordaje percutáneo o bien la cirugía. Estos abordajes deben reservarse en casos que el manejo endoscópico haya fallado. Solo la edad presentó una relación directa con la posibilidad de complicaciones biliares. La sobrevida del grupo con complicaciones biliares no difiere de los pacientes trasplantados sin complicaciones biliares.
Conflictos de interés
Los autores declaran que no hay ningún conflicto de interés.
REFERENCIAS
1. Starzl TE, Marchioro TL, Vonkaulla KN, Hermann G, Brittain RS, Waddell WR. Homotransplantation of the Liver in Humans. Surgery, gynecology & obstetrics 1963; 117: 659-76. [ Links ]
2. Balderramo D, Navasa M, Cardenas A. Current management of biliary complications after liver transplantation: emphasis on endoscopic therapy. Gastroenterol Hepatol 2011; 34: 107-15. [ Links ]
3. Starzl TE, Putnam CW, Hansbrough JF, Porter KA, Reid HA. Biliary complications after liver transplantation: with special reference to the biliary cast syndrome and techniques of secondary duct repair. Surgery 1977; 81: 212-21. [ Links ]
4. Muñoz OG, Insuasty MR, Marín JI, et al. Complicaciones de la vía biliar después de trasplante ortotópico de hígado: Experiencia en el Hospital Pablo Tobón Uribe - Medellín. Rev Col Gastroenterol 2011; 26: 9-14. [ Links ]
5. Yagci G, Cetiner S, Ersoz N, et al. The effect of gained experience on postoperative complications and mortality in cadaveric liver transplantation: a single-center experience. Transplant Proc 2011; 43: 912-6. [ Links ]
6. Vera A, Contreras F, Guevara F. Incidence and risk factors for infections after liver transplant: single-center experience at the University Hospital Fundacion Santa Fe de Bogotá, Colombia. Transplant infectious disease : an official journal of the Transplantation Society 2011. [ Links ]
7. Noack K, Bronk SF, Kato A, Gores GJ. The greater vulnerability of bile duct cells to reoxygenation injury than to anoxia. Implications for the pathogenesis of biliary strictures after liver transplantation. Transplantation 1993; 56: 495-500. [ Links ]
8. Krok KL, Cardenas A, Thuluvath PJ. Endoscopic management of biliary complications after liver transplantation. Clin Liver Dis 2010; 14: 359-71. [ Links ]
9. Ryu CH, Lee SK. Biliary strictures after liver transplantation. Gut Liver 2011; 5: 133-42. [ Links ]
10. Kuo PC, Lewis WD, Stokes K, Pleskow D, Simpson MA, Jenkins RL. A comparison of operation, endoscopic retrograde cholangiopancreatography, and percutaneous transhepatic cholangiography in biliary complications after hepatic transplantation. J Am Coll Surg 1994; 179: 177-81. [ Links ]
11. Londono MC, Balderramo D, Cardenas A. Management of biliary complications after orthotopic liver transplantation: the role of endoscopy. World J Gastroenterol 2008; 14: 493-7. [ Links ]
12. Williams ED, Draganov PV. Endoscopic management of biliary strictures after liver transplantation. World J Gastroenterol 2009; 15: 3725-33. [ Links ]
13. Sanna C, Giordanino C, Giono I, et al. Safety and efficacy of endoscopic retrograde cholangiopancreatography in patients with post-liver transplant biliary complications: results of a cohort study with long-term follow-up. Gut Liver 2011; 5: 328-34. [ Links ]
14. Cotton PB, Lehman G, Vennes J, et al. Endoscopic sphincterotomy complications and their management: an attempt at consensus. Gastrointest Endosc 1991; 37: 383-93. [ Links ]
15. Cotton PB, Eisen GM, Aabakken L, et al. A lexicon for endoscopic adverse events: report of an ASGE workshop. Gastrointest Endosc 2010; 71: 446-54. [ Links ]
16. Morelli J, Mulcahy HE, Willner IR, Cunningham JT, Draganov P. Long-term outcomes for patients with post-liver transplant anastomotic biliary strictures treated by endoscopic stent placement. Gastrointest Endosc 2003; 58: 374-9. [ Links ]
17. Krol R, Karkoszka H, Ziaja J, et al. Biliary complications after orthotopic liver transplantation: a 5-year experience. Transplant Proc 2011; 43: 3035-8. [ Links ]
18. Thuluvath PJ, Atassi T, Lee J. An endoscopic approach to biliary complications following orthotopic liver transplantation. Liver Int 2003; 23: 156-62. [ Links ]
19. Kulaksiz H, Weiss KH, Gotthardt D, et al. Is stenting necessary after balloon dilation of post-transplantation biliary strictures? Results of a prospective comparative study. Endoscopy 2008; 40: 746-51. [ Links ]
20. Davidson BR, Rai R, Nandy A, Doctor N, Burroughs A, Rolles K. Results of choledochojejunostomy in the treatment of biliary complications after liver transplantation in the era of nonsurgical therapies. Liver Transpl 2000; 6: 201-6. [ Links ]
21. Li QY, Qin YS, Ling Q, Yang FC, Zheng SS. No Therapeutic ERCP in Anastomotic Stricture without Intrahepatic Biliary Dilation after Liver Transplantation. Hepatogastroenterology 2011; 58: 1127-31. [ Links ]
22. Thuluvath PJ, Pfau PR, Kimmey MB, Ginsberg GG. Biliary complications after liver transplantation: the role of endoscopy. Endoscopy 2005; 37: 857-63. [ Links ]
23. Ostroff JW. Post-transplant biliary problems. Gastrointest Endosc Clin N Am 2001; 11: 163-83. [ Links ]
24. Traina M, Tarantino I, Barresi L, et al. Efficacy and safety of fully covered self-expandable metallic stents in biliary complications after liver transplantation: a preliminary study. Liver transplantation : official publication of the American Association for the Study of Liver 2009; 15: 1493-8. [ Links ]
25. Hu B, Gao DJ, Yu FH, Wang TT, Pan YM, Yang XM. Endoscopic stenting for post-transplant biliary stricture: usefulness of a novel removable covered metal stent. J Hepatobiliary Pancreat Sci 2011; 18: 640-5. [ Links ]
26. Chaput U, Scatton O, Bichard P, et al. Temporary placement of partially covered self-expandable metal stents for anastomotic biliary strictures after liver transplantation: a prospective, multicenter study. Gastrointest Endosc 2010; 72: 1167-74. [ Links ]
27. Garcia-Pajares F, Sanchez-Antolin G, Pelayo SL, et al. Covered metal stents for the treatment of biliary complications after orthotopic liver transplantation. Transplant Proc 2010; 42: 2966-9. [ Links ]
28. Garcia-Cano J, Taberna-Arana L, Jimeno-Ayllon C, et al. Use of fully covered self-expanding metal stents for the management of benign biliary conditions. Rev Esp Enferm Dig 2010; 102: 526-32. [ Links ]
29. Marin-Gomez LM, Sobrino-Rodriguez S, Alamo-Martinez JM, et al. Use of fully covered self-expandable stent in biliary complications after liver transplantation: a case series. Transplant Proc 2010; 42: 2975-7. [ Links ]
30. Tee HP, James MW, Kaffes AJ. Placement of removable metal biliary stent in post-orthotopic liver transplantation anastomotic stricture. World J Gastroenterol 2010; 16: 3597-600. [ Links ]
31. Doros A, Nemeth A, Deak AP, et al. Successful treatment with a covered stent and 6-year follow-up of biliary complication after liver transplantation. Cardiovasc Intervent Radiol 2010; 33: 425-9. [ Links ]
32. Mahajan A, Ho H, Sauer B, et al. Temporary placement of fully covered self-expandable metal stents in benign biliary strictures: midterm evaluation (with video). Gastrointest Endosc 2009; 70: 303-9. [ Links ]
33. Phillips MS, Bonatti H, Sauer BG, et al. Elevated stricture rate following the use of fully covered self-expandable metal biliary stents for biliary leaks following liver transplantation. Endoscopy 2011; 43: 512-7. [ Links ]
34. Ostroff JW. Management of biliary complications in the liver transplant patient. Gastroenterol Hepatol (N Y) 2010; 6: 264-72. [ Links ]
35. Scatton O, Meunier B, Cherqui D, et al. Randomized trial of choledochocholedochostomy with or without a T tube in orthotopic liver transplantation. Ann Surg 2001; 233: 432-7. [ Links ]
36. Wang SF, Huang ZY, Chen XP. Biliary complications after living donor liver transplantation. Liver Transpl 2011; 17: 1127-36. [ Links ]
37. Duailibi DF, Ribeiro MA, Jr. Biliary complications following deceased and living donor liver transplantation: a review. Transplant Proc 2010; 42: 517-20. [ Links ]
38. Kobayashi N, Kubota K, Shimamura T, et al. Complications of the treatment of endoscopic biliary strictures developing after liver transplantation. J Hepatobiliary Pancreat Sci 2011; 18: 202-10. [ Links ]
39. Dacha S, Barad A, Martin J, Levitsky J. Association of hepatic artery stenosis and biliary strictures in liver transplant recipients. >Liver Transpl 2011; 17: 849-54. [ Links ]
40. Foley DP, Fernandez LA, Leverson G, et al. Biliary complications after liver transplantation from donation after cardiac death donors: an analysis of risk factors and long-term outcomes from a single center. Ann Surg 2011; 253: 817-25. [ Links ]
41. Qian YB, Liu CL, Lo CM, Fan ST. Risk factors for biliary complications after liver transplantation. Arch Surg 2004; 139: 1101-5. [ Links ]
42. Yuan D, Wei YG, Lin HM, et al. Risk factors of biliary complications following liver transplantation: retrospective analysis of a single centre. Postgrad Med J 2009; 85: 119-23. [ Links ]
43. Chang TI, Ho MC, Wu YM, Lee PH, Hu RH. Biliary complications after liver transplantation: an 18-year single-center experience. J Formos Med Assoc 2011;110:183-9. [ Links ]
44. Truesdale AE, Caldwell SH, Shah NL, et al. Sorafenib therapy for hepatocellular carcinoma prior to liver transplant is associated with increased complications after transplant. Transpl Int 2011; 24: 991-8. [ Links ]
45. Tabibian JH, Yeh HC, Singh VK, Cengiz-Seval G, Cameron AM, Gurakar A. Sirolimus may be associated with early recurrence of biliary obstruction in liver transplant patients undergoing endoscopic stenting of biliary strictures. Ann Hepatol 2011; 10: 270-6. [ Links ]
46. Mathur AK, Ranney DN, Patel SP, et al. The effect of smoking on biliary complications following liver transplantation. Transpl Int 2011; 24: 58-66. [ Links ]
47. Pungpapong S, Manzarbeitia C, Ortiz J, et al. Cigarette smoking is associated with an increased incidence of vascular complications after liver transplantation. Liver Transpl 2002; 8: 582-7. [ Links ]
48. Gunawansa N, McCall JL, Holden A, Plank L, Munn SR. Biliary complications following orthotopic liver transplantation: a 10-year audit. HPB (Oxford) 2011; 13: 391-9. [ Links ]
49. Wang MF, Jin ZK, Chen DZ, Li XL, Zhao X, Fan H. Risk factors of severe ischemic biliary complications after liver transplantation. Hepatobiliary Pancreat Dis Int 2011; 10: 374-9. [ Links ]











 text in
text in