Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista colombiana de Gastroenterología
versión impresa ISSN 0120-9957
Rev Col Gastroenterol vol.27 no.4 Bogotá oct./dic. 2012
Trabajos originales
(1) Centro de Investigaciones de Enfermedades Digestivas (CIED) Centro Hospital la Rosa. Pasto Salud ESE
Premio Max Meyer. Congreso Colombiano de Enfermedades Digestivas. Medellín, 10 de diciembre de 2011.
Fecha recibido: 19-09-12 Fecha aceptado: 23-10-12
Resumen
Las lesiones precursoras de malignidad (gastritis crónica atrófica, metaplasia intestinal y displasia leve), según lo demuestran múltiples estudios, están claramente relacionadas con el riesgo que presentan como predictoras del cáncer gástrico y más aún en nuestra región considerada como de alto riesgo de esta patología.
Se realizó un estudio prospectivo descriptivo con 212 pacientes entre 11 y 89 años de edad procedentes de la zona amarilla del departamento de Nariño, atendidos en el Centro de Investigaciones de Enfermedades Digestivas (CIED) del Centro Hospital La Rosa dependiente de la ESE Pasto Salud a quienes se tomaron 7 biopsias de mucosa gástrica sometidas a un procesamiento y coloración especial de Giemsa modificado para detectar lesiones precursoras de malignidad y presencia de Helicobacter Pylori.
La prevalencia para gastritis crónica atrófica antrocorporal fue de 38,6%, metaplasia intestinal 24,4% y displasia leve 1,5%; presencia de infección para Helicobacter pylori en gastritis crónica atrófica 73,5%, para metaplasia intestinal 52% y displasia leve 100%; en relación a la severidad de las lesiones precursoras de malignidad de acuerdo a la escala de OLGA, 11,5% se clasificó como estadios III y IV; a excepción de un solo caso clínico todos fueron Helicobacter Pylori positivos.
Se pone en consideración de la comunidad médica el protocolo del CIED para seguimiento y vigilancia de las lesiones precursoras de malignidad tratando de demostrar que la mayor estrategia sigue siendo la prevención para el control del cáncer gástrico en las regiones de alto riesgo.
Palabras clave:
Lesiones precursoras de malignidad, cáncer gástrico, gastritis crónica atrófica, metaplasia intestinal, displasia leve.
Abstract
Atrophic chronic gastritis (ACG), intestinal metaplasia (IM) and mild dysplasia (MD)) are all precursor lesions which have been clearly demonstrated by many studies to be related to risks for development of gastric cancer (GC). This is especially true in our region which is considered to be a high risk area for this disease.
We conducted a prospective study of 212 patients between the ages of 11 and 89 years who were from the yellow zone of Nariño. Patients were cared for in the Centro de Investigaciones de Enfermedades Digestivas (CIED - Center for the Investigation of Digestive Diseases) at the Centro Hospital la Rosa which is part of the public health care system of Pasto. Seven gastric mucosa biopsies were taken from each subject and stained with specially modified Giemsa stain to detect precursor lesions and the presence of Helicobacter pylori.
The prevalence of ACG was 38.6%, the prevalence of IM was 24.4%, and the prevalence of MD was 1.5%. Prevalence of H. pylori infections among patients with ACG was 73.5% while among patients with IM it was 52%, but prevalence rose to 100% among patients with MD. When severity of precursor lesions on the OLGA-staging (Operative Link for Gastritis Assessment) scale was 11.5%, lesions were classified as stage III and IV. With one exception, all of these patients were H. pylori positive. We would like to ask the medical community to consider CIED's Follow-up and Monitoring Protocol for precursor lesions in order to demonstrate that the best strategy continues to be GC prevention in high risk regions.
Key words:
Precursor lesions, gastric cancer (GC), atrophic chronic gastritis (ACG), intestinal metaplasia (IM), mild dysplasia (MD).
INTRODUCCIÓN
La gastritis es una entidad patológica muy frecuente en la zona Andina y en Colombia su tratamiento se encuentra a cargo de médicos generales, cirujanos, internistas y gastroenterólogos; sin embargo, un gran número de estos profesionales aún no tiene un claro y profundo conocimiento de lo que implica esta entidad patológica en términos de riesgo, historia natural, intervención y seguimiento cuando tienen que enfrentarse a un reporte patológico de gastritis crónica atrófica con o sin metaplasia intestinal.
El departamento de Nariño, localizado en el suroccidente colombiano presenta una situación geográfica, social y étnica muy especial: una zona Andina alta montañosa con una elevada incidencia de cáncer gástrico y otra baja costera con baja incidencia de cáncer gástrico lo que lo hace especial y tal vez único en el mundo si se tiene en cuenta que este pequeño territorio de 33.265 km presenta zonas muy definidas de incidencia de cáncer gástrico: dos zonas conocidas como rojas al norte y suroccidente con una incidencia de las más altas del mundo (150 por 100.000 habitantes) con alta prevalencia de lesiones precursoras de malignidad (gastritis crónica atrófica, metaplasia intestinal y displasia leve) e infección por Helicobacter pylori; una zona amarilla que corresponde a su capital (San Juan de Pasto) y municipios circunvecinos localizados a la margen derecha del río Guaitara con un incidencia de 46 por 100.000 habitantes, una menor prevalencia de lesiones precursoras de malignidad y alta prevalencia de infección por Helicobacter pylori y una zona verde en la Costa Pacífica con un incidencia baja en cáncer gástrico 6 por 100.000 habitantes una menor prevalencia de lesiones precursoras de malignidad y alta prevalencia de infección por Helicobacter pylori conocida actualmente como el enigma tumaqueño, nariñense o colombiano (1-3) (figura 1).
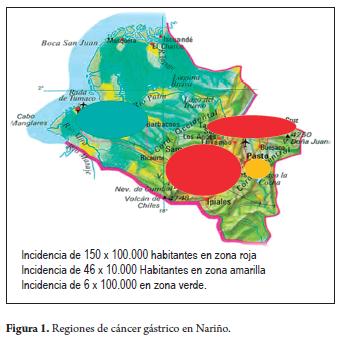
MATERIALES Y MÉTODOS
El diseño escogido para la ejecución del estudio fue descriptivo prospectivo; la población de estudio estuvo constituida por pacientes de 11 a 89 años de edad atendidos en el Centro de Investigaciones de enfermedades digestivas (CIED) del Centro Hospital La Rosa de Pasto, Colombia, durante el periodo de enero a diciembre de 2010 de forma consecutiva, examen realizado por un solo endoscopista con entrenamiento en diagnóstico de cáncer temprano.
La muestra utilizada fue de 212 pacientes procedentes de la zona clasificada como amarilla; el material utilizado lo constituyen las 7 biopsias de la mucosa gástrica de cada paciente tomadas a través de un video endoscopio Olympus Actera 150, así: dos (2) de antro, a cinco centímetros del píloro; una de incisura angulares, dos de cuerpo, a diez centímetros del cardias y dos subcardiales; se fijaron en formol tamponado al 10%, fueron deshidratadas e incluidas en parafina en las siguientes 24 horas; en el momento de la inclusión los tejidos fueron orientados en borde colocando la mucosa en plano perpendicular a la superficie de corte. De cada fragmento de biopsia se obtuvieron secciones histológicas de cuatro micras de grosor, se montaron en cada lámina de vidrio grupos de tres secciones histológicas preparados con coloración de hematoxilina eosina para examen histológico rutinario y coloración especial de Giemsa modificado para detección de Helicobacter pylori.
En la evaluación histológica se utilizo la escala visual análoga de la versión actualizada del sistema Sydney usada para graduar la gastritis; la distribución de los grados para los parámetros bajo estudio fueron clasificados como: negativo (0) leve (1), moderado (2), severo (3) e indiferenciado (9). Se denominó región antral A, región fundo corporal C y región subcardial S. Los parámetros evaluados fueron los siguientes: polimorfo nucleares neutrófilos (PMNs), leucocitos mononucleares (Lim), linfocitos intraepiteliales (lim-ie), actividad regenerativa (Reg), depleción del moco (Depl) y densidad de Helicobacter pylori (Helico).
De la población a estudio se excluyeron veinte pacientes, seis por presentar adenocarcinoma de los cuales cinco en estado avanzado y uno en estadio temprano clasificado como tipo I y catorce pacientes por tener diagnóstico de gastritis eritematosa que no clasifica o por tener una o varias biopsias de mala calidad.
RESULTADOS
De la población estudiada 192 pacientes, 118 estudios histológicos mostraron gastritis crónica no atrófica activa, 74 pacientes con gastritis crónica atrófica con una prevalencia de infección por Helicobacter pylori de 73%, 47 pacientes con metaplasia intestinal de los cuales un 52% correspondió a metaplasia intestinal completa o tipo I, y 48% a metaplasia intestinal incompleta o mixta denominada tipo II y III, 3 pacientes con displasia leve todos Helicobacter pylori positivos; para una prevalencia de 38,6% de gastritis crónica atrófica, 24,4% de metaplasia intestinal y 1,5% de displasia leve (tabla 1).
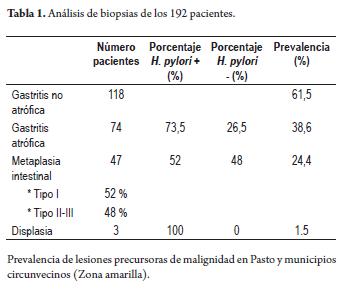
La microscopia mostró en los pacientes de gastritis crónica atrófica disminución o desaparición de las glándulas gástricas normales y reemplazo por fibrosis de la lámina propia (figura 2).
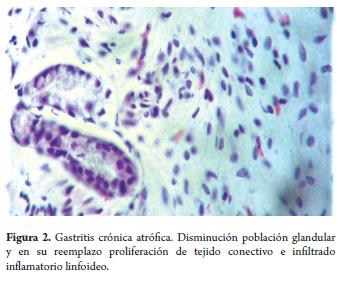
La metaplasia intestinal completa o tipo I mostró perdida de las glándulas gástricas debido al reemplazo de las glándulas normales por estructuras glandulares metaplásicas con recubrimiento de epitelio de intestino delgado incipiente (figura 3).
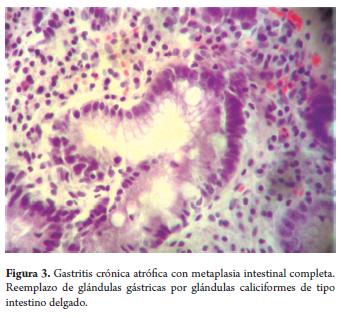
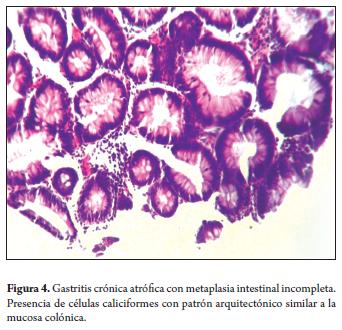
En la metaplasia intestinal incompleta o tipo II se encontró reemplazo de epitelio por glándulas caliciformes con patrón arquitectónico semejante a la mucosa colónica (figura 4).
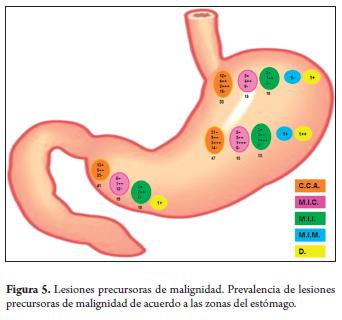
La relación topográfica del estómago y la prevalencia de lesiones precursoras de malignidad en relación al antro fue de 41 pacientes con gastritis crónica atrófica, 19 con metaplasia intestinal completa, 10 con metaplasia intestinal incompleta y 1 con displasia; en la región oxíntica o fundo corporal 47 pacientes con gastritis crónica atrófica, 15 con metaplasia intestinal completa, 13 con metaplasia intestinal incompleta, 1 con metaplasia intestinal mixta y 1 con displasia leve; llama la atención la significativa prevalencia de lesiones precursoras de malignidad y su asociación con infección por Helicobacter pylori en las biopsias subcondrales (figura 5).
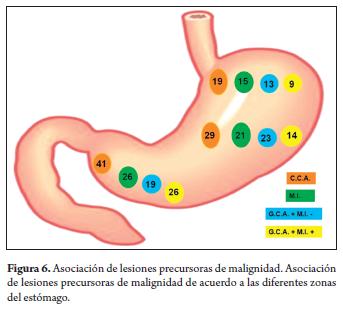
La asociación de las lesiones en relación a la topografía gástrica mostró que de los 41 pacientes con gastritis crónica atrófica del antro, 29 de estos también tenían atrofia de cuerpo; de 26 pacientes con metaplasia intestinal de antro, 21 también tenían metaplasia intestinal de cuerpo (figura 6).
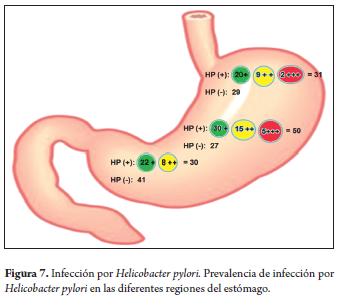
Se denominó caso positivo para infección por Helicobacter pylori a la presencia de la bacteria en una o varias biopsias; la prevalencia para Helicobacter pylori mostró 50 casos positivos en cuerpo y apenas 30 casos en región antral y un buen número con densidad de carga bacteriana moderada y severa (figura 7).
También se pudo demostrar que entre mayor sea la carga bacteriana mayor es el compromiso de daño histológico del paciente (figura 8).
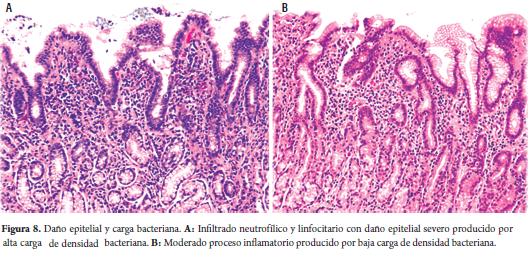
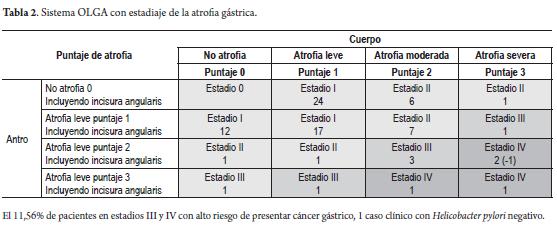
En la evaluación de riesgo de nuestro hallazgos histológicos reportados en escala visual análoga de la versión actualizada del sistema Sydney llevados a la escala de OLGA (operative link for gastritis assessment) encontramos 20,2% en estadio II, 6,3% en estadio III y 5,4% en estadio IV, donde un solo paciente de estadio IV fue negativo para infección por Helicobacter pylori(tabla 2).
DISCUSIÓN
La zona Andina y especialmente el departamento de Nariño se caracteriza por tener una elevada prevalencia de enfermedades gastrointestinales donde la gastritis se perfila como la mayor patología del sistema gastrointestinal que inicia en la niñez tal como se observó en una población infantil de Pasto donde el 88% de niños asintomáticos menores de 10 años mostraron algún cambio inflamatorio de la mucosa gástrica (4, 5).
El problema para el médico tratante inicia cuando se enfrenta a un reporte de patología de una gastritis crónica atrófica con o sin metaplasia intestinal, entidades clasificadas como lesiones precursoras de malignidad que se caracterizan por una progresión lenta hacia lesiones más avanzadas que pueden terminar en una neoplasia (6-10).
La prevalencia de las lesiones precursoras de malignidad presentan mucha variabilidad de acuerdo a las zonas geográficas y la edad; de allí que cobra importancia la prevalencia de la región donde se trabaja. Si se analiza el departamento de Nariño, existe un estudio de Correa P (11) que reporta una prevalencia en las zonas rojas de 57% para gastritis crónica atrófica, 38% de metaplasia intestinal y 10% de displasia leve en mayores de 40 años; un estudio de Bravo L (12) realizado en 16 ciudades colombianas en 86.243 biopsias reporta una gran variedad de prevalencia para las diferentes ciudades estudiadas correspondiéndole a Pasto 40,5% de gastritis crónica atrófica, valor casi semejante al de nuestro estudio donde reportamos 38,6% de gastritis crónica atrófica, tal vez la pequeña diferencia se debe a que en el estudio de Bravo se incluyeron algunos pacientes de la zona roja y verde; un estudio en niños menores de 10 años asintomáticos de Pasto publicado por Bedoya A (4) mostró gastritis crónica atrófica multifocal activa en 5% de la población estudiada, donde se pone de manifiesto el gran cuidado que se debe tener en esta población si se tiene en cuenta que a tan temprana edad ya existe atrofia glandular gástrica y que muy posiblemente con el tiempo y otros factores asociados progresara a metaplasia intestinal, displasia y carcinoma gástrico (13); con mayor razón si se tiene en cuenta el trabajo realizado con financiación del National Cancer Institute de los Estados Unidos (3) donde son claros en enunciar que el cáncer gástrico es una enfermedad infecciosa que se inicia en la niñez y que dentro de sus etapas incluyen las lesiones precursoras de malignidad.
La intervención de estas lesiones es de mucha importancia por tratarse de procesos progresivos y dinámicos de aparición lenta que pueden durar varios años y un porcentaje considerable unido a otros factores de riesgo pueden terminar en la aparición de un carcinoma gástrico tal como se confirma en muchos estudios realizados (14-16).
La intervención con los grupos de promoción de la salud y prevención de la enfermedad (P y P) donde se aconseja el tratamiento de la erradicación de la infección por Helicobacter pylori, utilizando el consenso de cada región (13) donde está ampliamente demostrado que la erradicación de la infección de la bacteria disminuye el riesgo de cáncer gástrico (17-20); en nuestro estudio encontramos una gran colonización de Helicobacter pylori a cuerpo gástrico con densidad de carga bacteriana moderada y severa asociada a gastritis crónica atrófica y metaplasia intestinal, fenómeno que nos está indicando indirectamente que se trata de un proceso avanzado de lesiones precursoras de malignidad que obligó a la bacteria cuyo hábitat normal es el antro a migrar al cuerpo por las condiciones inhóspitas del antro cuyos cambios atróficos y metaplásicos determinan un microambiente hostil para la supervivencia de la bacteria; este proceso migratorio se puede interpretar como una medida indirecta de la extensión del daño de la mucosa gástrica fenómeno que lo podemos considerar como un indicador de riesgo de carcinoma (21-23).
La utilización de antioxidantes y carotenos como también la intervención de los factores de riesgo por los grupos de P y P son estrategias con las cuales buscamos la regresión de las lesiones precursoras de malignidad tal como se ha demostrado en estudios realizados en Nariño (24-28).
Tenemos conocimiento de que las lesiones precursoras de malignidad son alteraciones histológicas que de manera individual se convierten en un fuerte predictor de riesgo de cáncer gástrico de tipo intestinal (6, 27, 29-32); sin embargo, el informe de gastritis crónica atrófica con o sin metaplasia intestinal en nuestro medio no ha logrado el verdadero impacto de lo que significa en la clínica en relación a su severidad y riesgo.
Por la razón anterior, los profesionales encargados del manejo de esta patología preocupados por la progresión de estas entidades a una catástrofe como es el cáncer gástrico propusieron un sistema para graduar la gastritis crónica atrófica incluyendo dentro de esta la metaplasia intestinal (33-36) en términos de estadio I a IV denominándose sistema OLGA (Operative Link for gastritis assessment), donde los estadios III y IV alcanzaron hasta 84% de riesgo de cáncer gástrico (36); en nuestro estudio encontramos un 11,5% en estadios III y IV con riego muy alto de presentar en el futuro cáncer gástrico, siete pacientes Helicobacter pylori positivo y un solo negativo; población que mantenemos en estricta vigilancia con los grupos de P y P, con la premisa de que la mejor estrategia es la prevención para el control de la enfermedad.
La clasificación anterior es de mucha importancia en relación al riesgo que representan estas entidades especialmente para los grupos de investigación y centros de referencia de estas patologías; sin embargo, en el trabajo diario del profesional que atiende este tipo de patologías no resulta fácil ni práctico la clasificación de OLGA como hoja de ruta; lo que sí consideramos indispensable y útil es el reporte patológico que debe ser manifiesto utilizando la escala análoga de la versión actualizada del sistema Sydney.
La vigilancia y seguimiento de la gastritis crónica atrófica con o sin metaplasia intestinal hasta el momento no está definida ni tampoco existe un consenso uniforme nacional o internacional; por tal motivo, nosotros invitamos a los profesionales involucrados con este tipo de patología a trabajar en el protocolo que proponemos en el CIED para zonas de alto riesgo de cáncer gástrico:
- Gastritis crónica atrófica antral leve o moderada con atrofia leve de cuerpo control endoscópico en 5 años, si es menor de 40 años control endoscópico cada 3 años.
- Metaplasia intestinal completa extensa de cuerpo con o sin atrofia de antro control endoscópico cada 2 años, si es menor de 40 años cada año.
- Metaplasia intestinal incompleta o mixta extensa de cuerpo con o sin atrofia de antro control endoscópico cada año, si es menor de 40 años cada 6 meses.
Hacemos énfasis en controles más seguidos en pacientes menores de 40 años por estar conscientes tal como lo hemos expresado en nuestros estudios (4, 5, 27), entre menor edad de inicio del proceso dinámico de lesiones precursoras de malignidad, la progresión hacia lesiones avanzadas es mayor y la intervención más precoz debe ser la estrategia de la prevención primaria, con mayor razón si tenemos en cuenta el reporte del estudio del programa de proyecto POICA 028842 del Nacional Cancer Institute de los Estados unidos (3) donde se enuncia que el cáncer gástrico invasivo está precedido por un prolongado proceso que empieza en la niñez como resultado de la infección por Helicobacter pylori, cuyas etapas siguientes incluyen atrofia multifocal de las glándulas, metaplasia intestinal y displasia; tal como lo habíamos enunciado en nuestra investigaciones hace 10 años (4-6).
Con lo anterior buscamos hacer una detección temprana del cáncer gástrico o también observar la regresión de las lesiones precursoras de malignidad, las cuales son intervenidas en el programa de P y P; de seguir nuestras recomendaciones creemos que a largo plazo podemos disminuir la mortalidad y la incidencia del cáncer gástrico en nuestra región.
Presentamos este trabajo de investigación convencidos del gran impacto en salud pública basados en que la gran mayoría del cáncer gástrico intestinal tiene asiento en las lesiones precursoras de malignidad y por contribuir al conocimiento de todos los profesionales implicados con esta patología con el fin de que tengan claridad de que si se intervienen los factores de riesgo como erradicación de la infección por Helicobacter pylori, monitorización, intervención y seguimiento de las lesiones precursoras de malignidad, control de la ingesta de sal, introducción de políticas nutricionales de ingesta de micronutrientes y antioxidantes podemos vencer este flagelo conocido como cáncer gástrico.
REFERENCIAS
1. Holcombe C. Helicobacter pylori: The African enigma. Gut 1992; 33: 429-431. [ Links ]
2. Correa P, Piazuelo B. Cáncer gástrico: El enigma colombiano. Rev Col Gastroenterol 2010; 25: 334-337. [ Links ]
3. Correa P. Cáncer gástrico: Una enfermedad infecciosa. Rev Colombiana de Cirugía 2011; 26: 111-117. [ Links ]
4. Bedoya A, Arcos M, Sanson F, Del Castillo G. Helicobacter pylori y cambios histológicos de la mucosa gástrica en menores de 10 años Pasto 1999. Rev Col Gastroenterol 2002; 17: 36-42. [ Links ]
5. Bedoya A, Garay J, Sanson F, Bravo L, Bravo J, Correa H, et al. Histopathology of gastritis in Helicobacter pylori infected children form population at high and low gastric cancer risk. Human Pathol 2003; 34: 206-213. [ Links ]
6. Bedoya A. Infección por Helicobacter pylori y su asociación con el cáncer gástrico. Temas escogidos de gastroenterología 2003; 32: 142-146. [ Links ]
7. Correa P, Haenszel W. Cuello C, Tannenbaum S, Archer M, et al. A Model for gastric cancer epidemiology. Lancet 1975; 2: 58-60. [ Links ]
8. Correa P, Haenszel W, Cuello C, Zabala D, Fontaham E, Zarama G, et al. The gastric precancerous in a high risk Population: Cohort follow-up. Cancer Res 1990; 50: 4737-4740. [ Links ]
9. Correa P, Bravo L. Investigaciones sobre cáncer gástrico en Nariño. Rev Med Hospital Universitario Departamental de Nariño 2007; 3: 6-12. [ Links ]
10. Correa P, Pazuelo M, Wilson K. Pathology of gastric intestinal metaplasia: Clinical implications. Am J Gastroenterology 2010; 105: 493-498. [ Links ]
11. Correa P, Haenszel W, Cuello C, Zabala D, Fontham E, Zarama G. et al. The gastric precursors process in a high risk population: Cross- sectional studies. Cancer Res 1990; 50: 1731-1736. [ Links ]
12. Bravo L, Cortez A, Carrascal E, Jaramillo R, García L, Bravo P. et al. Patología y prevalencia en biopsias gástricas en Colombia. Colombia Médica 2003; 34: 124-131. [ Links ]
13. Bedoya A. Infección por Helicobacter pylori y cáncer gástrico. Rev Debates 2010; 38: 22-23. [ Links ]
14. Correa P. Piazuelo M, Camargo M. Etiopathogenesis of gastric cancer. Scand J Surg 2006; 95: 218-224. [ Links ]
15. Cassaro M, Rugge M, Gutiérrez O, Leandro G, Graham D, Genta R. Topographic patterns of intestinal metaplasia and gastric cancer. Am. J. Gastroenterology 2000; 95: 1431-1438. [ Links ]
16. Correa P. Is gastric Cancer preventable? Gut 2005; 53: 1217-1221. [ Links ]
17. Montes S. Standpoint for the management of Helicobacter pylori infections in endemic zones for gastric cancer. Red Med Extension Portuguesa 2009; 3: 38-40. [ Links ]
18. Serrano A, Hernández M, De la Garza J, Herrera L. Helicobacter pylori y cáncer gástrico. Cancerología 2009; 4: 193-204. [ Links ]
19. Ramírez A, Sánchez R. Helicobacter pylori y cáncer gástrico. Rev Gastroenterol Perú 2008; 28: 258-266. [ Links ]
20. Ricaurte O. Asociación entre cáncer gástrico y la infección por Helicobacter pylori Rev Col Gastroenterol 1997; 12: 25-31. [ Links ]
21. Meining A, Kowfisch A, Stolte M. Comparative classification and grading of Helicobacter pylori gastritis in patients with gastric cancer and patients with functional dyspepsia. Scand J Gastroenterology 2003; 38: 707-711. [ Links ]
22. Bravo L, Bravo J, Realpe J, Zarama G, Piazuelo M, Correa P. Fuentes de variabilidad en el diagnóstico de gastritis crónica atrófica multifocal asociada con la infección de Helicobacter pylori. Colombia Médica 2008; 39: 58-65. [ Links ]
23. Correa P, Fontham E, Bravo J, Bravo L, Ruiz B, Zarama G, et al. Chemoprevention of gastric dysplasia: Randomized trial of antioxidant supplement and anti- Helicobacter pylori therapy. J Nat Cancer Insat 2000; 92: 1881-1888. [ Links ]
24. Fontham E, Correa P, Mera R, Bravo L, Bravo J, Piazuelo M, et al. Duration of exposure a neglected factor in chemoprevention trials. Cancer Epidemiol Bromarkers Prev 2005; 14: 2465-2466. [ Links ]
25. Mera R, Fontham E, Bravo L, Bravo J, Piazuelo M, Camargo M, et al. Long term follow-up of patients treated for Helicobacter pylori infections. Gut 2005; 54: 1536- 1540. [ Links ]
26. Bedoya A. Gastritis crónica atrófica: Lesión precursora de malignidad. Rev Debates 2008; 26: 36-37. [ Links ]
27. Bedoya A, Yépez Y. Hábitos alimentarios y gastritis crónica atrófica en el departamento de Nariño. Rev Col Gastroenterol 2000; 15: 165-169. [ Links ]
28. Bedoya A. Cáncer gástrico en Nariño: Un problema de salud pública. Rev Debates 2006; 14: 32-33. [ Links ]
29. Bedoya A. Cáncer gástrico: Nariño está perdiendo la guerra. Rev Debates 2007; 20: 21-22. [ Links ]
30. Correa P, Houghton J. Carcinogenesis of Helicobacter pylori. Gastroenterology 2007; 133: 679-672. [ Links ]
31. Ohata M, Kitauchi S., Yoshimura N, Mugitani K, Iwane M, Nakamura H, et al. Progression of chronic atrophic gastritis associated with Helicobacter pylori infection increases risk of gastric cancer. Int J Cancer 2004; 109: 138-143. [ Links ]
32. Rugge M, Genta R, OLGA group. Staging gastritis: an international proposal. Gastroenterology 2005; 129: 1807-1808. [ Links ]
33. Rugge M, Genta R. Staging and grading of chronic gastritis. Human Pathol 2005; 36: 228-233. [ Links ]
34. Rugge M, Meggio A, Pannelli G, Piscioli F, Giacomelli L, Depretis G, et al. Gastritis staging clinical practice: the OLGA system. Gut 2007; 56: 631-636. [ Links ]
35. Satoh K, Osawa H, Yoshizawa M, Nakano H, Hirasawa T, Kihira K, et al. Assessment of atrophic gastritis using the OLGA system. Helicobacter 2008; 13: 225-229. [ Links ]
36. Dixon M, Genta R, Jardley H, Correa P. And the participants in the international work. Classification and grading of gastritis- The up dated Sydney system. Am. J. Sug Pathol 1996; 20: 1161-1181. [ Links ]











 texto en
texto en 

