Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.28 no.1 Bogotá Jan./Mar. 2013
Polipectomía endoscópica de colon: efectividad y seguridad de la técnica de inyectar y cortar
William Otero R., MD. (1), Alejandro Concha M. MD. (2), Martín Gómez Z. MD.(3)
(1) Profesor de Medicina Unidad de Gastroenterología, Universidad Nacional de Colombia, Gastroenterólogo, Clínica Fundadores. Hospital Fundación San Carlos. Bogotá, Colombia
(2) Gastroenterólogo, Hospital San Ignacio. Bogotá, Colombia
(3) Profesor de Medicina Unidad de Gastroenterología, Universidad Nacional de Colombia, Gastroenterólogo Hospital El Tunal. Bogotá, Colombia
Fecha recibido: 03-10-12 Fecha aceptado: 17-01-13
Resumen
La polipectomía de colon es el más importante instrumento para detener la secuencia adenoma-cáncer. La técnica de inyectar y cortar ha demostrado eficacia y seguridad en estudios realizados en otros países. En nuestro país no se han reportado datos sobre el desempeño de esta técnica por lo que se hace necesario describir la experiencia de una unidad de gastroenterología de un centro universitario. Objetivos: Describir las características demográficas y operativas de la polipectomía endoscópica de colon por medio de la técnica de inyectar y cortar. Materiales y métodos: Se incluyeron todos los pacientes a quienes se les realizó polipectomía endoscópica colon en la unidad de gastroenterología de la Clínica Fundadores de Bogotá, desde enero de 2003 hasta septiembre de 2011; los datos se procesaron en el paquete estadístico PASW statistics 18 versión 18,8 (SPSS-IBM). Resultados: A 420 pacientes se les realizó polipectomía con un total de 548 pólipos resecados. Promedio de edad 56,3años (14-93), 201 masculinos y 219 femeninos. Localización más común en colon izquierdo (238/64,4%), promedio de tamaño 1,6 cm, 83,8% pediculados, 13,3% sésiles y 2,85% planos. Hubo sangrado intraprocedimiento en 36 casos (8,6%). No hubo relación entre esta complicación y el tamaño de los pólipos (<= 20 vs. > 20 mm); OR: 0,44 (IC 0,19-1,01), como tampoco con número de pólipos resecados (1 vs. > 1) OR: 1,44; (IC 95%: 0,65-3,2). Todos los casos de sangrado fueron controlados endoscópicamente sin complicaciones adicionales. No hubo necesidad de cirugía. No hubo recurrencias locales durante el seguimiento. Conclusiones: En el presente estudio se demostró que la técnica de inyectar y cortar es práctica y efectiva, económica y fácil de ejecutar para remover los pólipos del colon. Hasta el momento es la serie más grande publicada en nuestro medio sobre el tema.
Palabras clave
Polipectomía, inyectar, cortar, eficacia, seguridad.INTRODUCCIÓN
La utilización generalizada de la colonoscopia bien sea como una herramienta diagnóstica o de tamización (“screening”), ha aumentado la detección de pólipos colónicos, así como también los cánceres del colon en estadios tempranos (1). La remoción de los pólipos del colon (PC) ha demostrado que disminuye la incidencia del cáncer de colon (CC) y es también una modalidad terapéutica para el cáncer temprano de colon (1, 2). Hoy día, el manejo de la mayoría de los PC se hace por vía endoscópica (1, 3-5). Los retos terapéuticos exigentes son los pólipos grandes (> 2 cm) sésiles (altura mayor a 2,5 mm) y planos (altura menor a 2,5 mm) (6), ya que estos presentan más frecuentemente displasia de alto grado, pólipo maligno o adenocarcinoma (2, 3) y además mayor tasa de complicaciones durante o después de la resección, tales como hemorragia, perforación y síndrome postpolipectomía (4). Dos técnicas existen para el manejo endoscópico de los pólipos del colon, la resección mucosa endoscópica o mucosectomía y la disección endoscópica de la submucosa (DES) (4). Esta última ha sido desarrollada para lograr la resección en bloque de grandes lesiones del tracto gastrointestinal superior (7) y progresivamente se ha ido utilizando para la resección de pólipos colónicos grandes, planos o sésiles del colon distal (8-10), para remplazar con más eficiencia a la mucosectomía o resección mucosa estándar en la erradicación completa de esas lesiones para cumplir con el objetivo principal del tratamiento endoscópico como es interrumpir la cadena de adenoma-cáncer (12-15). Sin embargo, la resección endoscópica utilizando la técnica de inyectar la submucosa para separarla de la muscular propia, se ha convertido en la técnica estándar para resecar pólipos grandes del colon (16) ya que puede tener igual desempeño que la DES en lograr la resección completa de la mayoría de las lesiones si se siguen las recomendaciones de los estándares de calidad (12, 17-19). Con esta técnica de “inyectar y cortar” se logra la resección in toto de la mayoría de las lesiones y así hacer una adecuada evaluación histológica y poder determinar con exactitud si la resección fue completa, sin tejido adenomatoso residual, ya que de esa manera se evitan las recurrencias de los adenomas y en caso contrario se sigue corriendo el riesgo de transformación maligna del adenoma residual (18, 20). Los adenomas avanzados (tamaño mayor de un centímetro y con características histológicas de velloso o displasia de alto gado), son los que tienen mayor riesgo de convertirse en cáncer (21-24). La importancia principal de los pólipos es su reconocida relación con el CC (18-20). En la actualidad se acepta que el 95% de los CC se originan en pólipos adenomatosos (1-3). La polipectomía de pólipos colónicos es el más importante instrumento para detener la secuencia adenoma-cáncer, demostrada claramente en estudios poblacionales. El manejo de los pólipos con técnicas de polipectomía estándar ha mostrado deficiencias en el objetivo principal que es la de interrumpir la cadena de adenoma-cáncer. Estrictamente hablando, la polipectomía de colon utilizando la técnica de inyectar y cortar es una resección endoscópica mucosa cuando se realiza siguiendo los estándares de calidad adecuados (24), ya que al separar la submucosa de la muscular propia se reseca la lesión que está en la mucosa (13, 24, 26) y el beneficio final de la técnica, es permitir la resección total de la lesión, lo cual es fundamental para disminuir la recurrencia de los adenomas, así como también la curación de los tumores tempranos (13, 26, 27). En estudios realizados en otros países (25, 26), se ha demostrado que esta técnica es efectiva y segura; sin embargo, revisando la literatura nacional, no encontramos ningún trabajo que describa la experiencia sobre el desempeño de la misma. Teniendo en cuenta la falta de estudios al respecto en nuestro medio, así como también, la alta prevalencia de cáncer de colon en Colombia, el cual es la cuarta causa de muerte por cáncer en ambos sexos (28), decidimos llevar a cabo el presente trabajo para informar la experiencia de un centro universitario con una serie grande de pacientes. Los objetivos generales de esta investigación son:
1. Describir las características de los casos en los que se realizó polipectomía endoscópica de colon por medio de la técnica de inyectar y cortar.
2. Describir las características operativas del mencionado método terapéutico.
Los objetivos específicos son:
1. Describir las características demográficas en términos de sexo, edad de los casos de polipectomía endoscópica de colon.
2. Describir las características patológicas de los pólipos resecados.
3. Evaluar la eficacia, seguridad y desenlaces clínicos de la mencionada técnica.
MATERIALES Y MÉTODOS
Pacientes
Se incluyeron todos los pacientes a quienes se les realizó polipectomía endoscópica de pólipos colónicos iguales o mayores a 10 mm, sésiles, planos o pediculados, en la unidad de gastroenterología y endoscopia de la Clínica Fundadores de Bogotá, Colombia, durante el periodo comprendido entre enero de 2003 hasta septiembre de 2011, siempre y cuando se contara con la descripción exacta del procedimiento y con los resultados de anatomía patológica. Los pólipos de 2-4 mm se resecaban con pinza de biopsias siempre y cuando pudieran ser completamente “abrazados” y los de mayor tamaño pero menores a 10 mm, se resecaban con asa de polipectomía sin utilización de la unidad electroquirúrgica (“asa fría”) (9, 10). Estos pólipos pequeños representan 90% de los pólipos encontrados en la práctica diaria (29-31). Como parte del protocolo de atención en la unidad de gastroenterología, el paciente firmó el consentimiento informado del procedimiento terapéutico. Cuando el procedimiento se realizó bajo sedación (administrada siempre por un anestesiólogo), el paciente firmó adicionalmente el respectivo consentimiento informado de la sedación.
En la institución donde se realizó el estudio, por protocolo, a todos los pacientes se les realizó medición del tiempo de protrombina, tiempo parcial de tromboplastina y hemograma previo a la programación del procedimiento. A los pacientes que recibían anticoagulación o terapia antiagregación plaquetaria, se les recomendaba suspender tales medicamentos por lo menos una semana antes y en casos de dudas sobre la necesidad de tales medicamentos, eran remitidos a medicina interna o a cardiología para la autorización de las recomendaciones de gastroenterología o para cambiar el esquema de anticoagulación, etc. La limpieza del colon fue similar a la utilizada para las colonoscopias diagnósticas bien sea utilizando fosfosoda (Travad oral® 133 ml) o soluciones de polietilenglicol con electrolitos (Nulytely®, Tecnofarma o Klean prep®, Biotoscana). La primera, en los pacientes menores de 60 años sin comorbilidades cardiovasculares, insuficiencia renal, diabetes mellitus y el politilenglicol en los mayores de 60 años o los que tuvieran alguna de las condiciones médicas mencionadas. La preparación se iniciaba el día anterior con dieta normal hasta el almuerzo y en adelante dieta líquida. Si la preparación elegida era el travad oral, el paciente ingería un frasco del mismo a las 5 pm, seguidos de cinco a siete vasos de líquido (agua o jugos) y dos horas después el otro frasco con las mismas recomendaciones. Si la preparación era con politilenglicol, a las 5 pm del día anterior ingería dos sobres, diluyendo cada sobre en un litro de agua y tomado un vaso cada 15 minutos (un litro por hora). Los dos sobres restantes los ingería de la misma forma tres horas antes del procedimiento. Si el procedimiento se hacía bajo sedación, tomaba los cuatro sobres el día anterior y llegaba al servicio completamente en ayunas).
Polipectomía
Todas las polipectomías fueron realizadas por uno de nosotros (WO). El equipo utilizado fue OLYMPUS EXERA CV 160. La inyección submucosa se realizó con catéter de inyección para colonoscopio, Olympus nm 200Q 0425. Para lograr una elevación adecuada de la submucosa, la aguja se introducía en la pared colon con una inclinación de 30 grados o menos y la solución era inyectada inmediatamente después de atravesar la mucosa y cuando no se lograba la elevación de la mucosa de esta manera, la aguja se avanzaba profundamente y se retiraba lentamente mientras la asistente inyectaba la solución a través del catéter (16, 35). La solución utilizada para separar la mucosa era solución salina 0,9 N, el volumen de inyección fue entre 5 y 20 cc dependiendo del tamaño del pólipo a resecar. El objetivo de la inyección de líquido en la submucosa es aumentar la distancia entre la base del pólipo y la serosa y de esta manera eliminar la lesión de una forma más segura ya que el corte se realiza en un gran “colchón” que se ha producido en la submucosa (33, 35). La ubicación del pólipo para proceder a realizar la polipectomía era entre las 5 y 7 del reloj como clásicamente se ha recomendado (31). Para lograr esta ubicación, se utilizaban diversas maniobras tales como rotaciones del colonoscopio (torque), cambios de posiciones (decúbito lateral derecho, izquierda, decúbito supino, rectificación del colonoscopio, etc.), o utilización de gastroscopios. Se definieron como pólipos sésiles aquellos cuya altura fuera mayor a 2,5 mm y planos cuando la altura fuera menor a 2,5 mm (6). Las asas de polipectomía fueron asas marca Olympus, estándares, ovaladas o hexagonales de tamaños variables de acuerdo al tamaño del pólipo (10, 31).
Después de lograr adecuada elevación del pólipo el asa abierta se colocaba alrededor del pólipo, presionado la parte proximal del mismo y de manera progresiva, se iba cerrando hasta cuando se lograba “abrazar” de manera satisfactoria (3, 11, 31). En los pólipos pediculados, se inyectaba la solución salina en la base del pedículo y este se “abrazaba” con el asa presionando inicialmente la parte proximal y una vez “agarrado” el asa se iba apretando progresivamente hasta observar cianosis en la cabeza del pólipo y en ese momento, se aplicaba coagulación. El corte se realizaba por lo menos 5 mm por debajo de la parte inferior de la cabeza del pólipo con el fin de dejar este margen de seguridad de tejido sano, ante la eventualidad de que en el examen histológico existieran focos de malignidad (pólipo maligno). De esta manera, se garantizaban por lo menos 3 mm libre de invasión tumoral, que es un criterio de curación cuando existe malignidad focal en el pólipo (32). Después de la resección, rutinariamente se insuflaba suficiente aire para visualizar el sitio de la resección y verificar que no hubiera complicaciones (sangrado, perforación) o tejido polipoide residual, en cuyo caso era removido de manera similar a la descrito previamente. Los pólipos iguales o mayores a dos cm, eran removidos por “pedazos” (piecemeal) hasta que se obtuviera una completa resección y la muscularis de la mucosa o en ocasiones la muscular propia fuera visualizada (3, 16, 33). Siempre se intentaba resecar completamente la lesión en un solo bloque, y cuando esto no era posible se continuaba haciéndolo por “pedazos”, inyectando previamente solución salina, antes de cada corte, en la forma descrita previamente. Conforme los segmentos residuales eran de menor tamaño, se elegían asas más pequeñas. En cada caso, siempre se incluía por lo menos 1-3 mm de mucosa normal, para garantizar la completa resección de la lesión sin dejar tejido residual.
La unidad electroquirúrgica utilizada fue PSD-30 OLYMPUS y la corriente utilizada fue coagulación pura con un poder de 35 W. En los casos de dificultad para cortar segmentos grandes o pedículos grueso, se cambiaba a corte puro con la misma potencia. Finalmente, el pólipo resecado en un solo bloque o “piecemeal”, se recuperaba bien fuera con el asa de polipectomía, cesta de recuperar pólipos o con succión adosando el espécimen a la punta del colonoscopio y succionando de manera constante. Una vez recuperado se enviaba a patología, sumergido en la forma usual en formol tamponado para su respectivo análisis histopatológico. A todos los pacientes el procedimiento se les realizaba de manera ambulatoria. Solo se hospitalizaban si ocurría alguna complicación no controlada endoscópicamente.
Complicaciones
El sangrado se clasificó en tres tipos:
1. “Durante el procedimiento”, cuando se producía al ejecutar la polipectomía.
2. Temprano, cuando ocurría después del procedimiento dentro de las 24 horas de la realización del mismo.
3. Tardío si se presentaba después de 24 horas del procedimiento.
El diagnóstico de las dos últimas complicaciones se basaba en la expulsión de sangre fresca por el recto. El manejo del sangrado en cualquiera de los tres escenarios descritos, consistía en inyectar adrenalina diluida en solución salina 1:20.000 alrededor de sitio de la polipectomía y/o colocación de hemoclips (Olympus) (3, 16, 33). En nuestro servicio no tenemos plasma de argón como tampoco coagulación multipolar ni sonda caliente. El síndrome “pospolipectomía”, el cual se produce por la lesión térmica del peritoneo, se diagnosticaba con base en: dolor abdominal, fiebre y leucocitosis. El diagnóstico de perforación se basaba en la observación directa de la solución de continuidad con la visualización de la cavidad abdominal durante el procedimiento o por la demostración de neumoperitoneo en la radiografía simple de abdomen o con el TAC abdominal.
Criterios de exclusión
Se excluyeron los pólipos sugestivos de cáncer tales como (16):
1. Los que no se elevaban al inyectar la submucosa.
2. Los ulcerados o aquellos que a la “palpación” con la pinza de biopsias fueran duros.
3. Los que produjeran marcada deformidad de los pliegues o los gigantes que tuvieran gran friabilidad.
En cualquiera de las anteriores circunstancias, el paciente era remitido a coloproctología para la resección quirúrgica de los mismos. También se excluyeron los pólipos que por su ubicación no se pudieron colocar en adecuada posición para su resección e igualmente los que ocuparan más de un tercio de la circunferencia del colon o más de dos pliegues australes contiguos (33, 34). La resección de los pólipos de estos tamaños por mucosectomía implica un gran riesgo de perforación o de estenosis y para ellos la técnica preferida es la DES o la cirugía.
Seguimiento
En los casos en los cuales el pólipo era adenomatoso, la vigilancia se hacía con colonoscopia cada tres años y si el pólipo era maligno, a los tres meses, seis meses y un año. En los casos de pólipos ubicados en sitios distintos al recto o al ciego, se marcaba la mucosa sana cercana al sitio de la polipectomía con tinta china, de acuerdo a protocolos previamente descritos (16, 31). Durante el seguimiento los pólipos que se encontraban se resecaban de manera programada en una cita posterior. Cuando se identificaba el sitio de la resección, se tomaban biopsias de la cicatriz.
Variables evaluadas
Las variables evaluadas fueron: edad, género, tamaño, forma y localización de los pólipos, adecuada elevación o no de las lesiones con la inyección submucosa, complicaciones (sangrado, perforación y síndrome postpolipectomía), histología (adenomas tubulares, vellosos, grado de displasia y cáncer), técnica de resección aplicada (in toto o piecemeal), técnica de hemostasia en casos de sangrado.
Análisis estadístico
Los datos continuos son descritos por media, desviación estándar y rangos, de acuerdo a la distribución. Las variables categóricas se presentaron como números y porcentajes. Medidas de asociación se determinaron por el uso de odds ratio. Todos se procesaron en el paquete estadístico PASW statistics 18 versión 18,8 (SPSS-IBM).
RESULTADOS
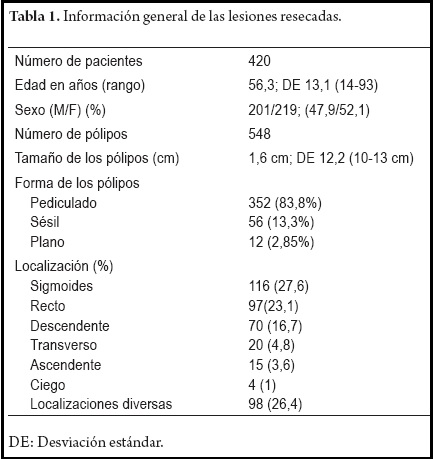
De enero de 2003 a septiembre de 2011, en 420 pacientes se resecaron 548 pólipos. Los tamaños de dichos pólipos oscilaron entre los 10 y 130 mm, las características demográficas de los pacientes se presentan en la tabla 1. El pólipo de 130 mm, tenía una base de implantación de aproximadamente 3 cm y esto se evidenció al resecarlo por partes. A pesar del tamaño, no comprometía más de un tercio de la circunferencia del colon o más de dos pliegues haustrales, que eran criterios de exclusión.
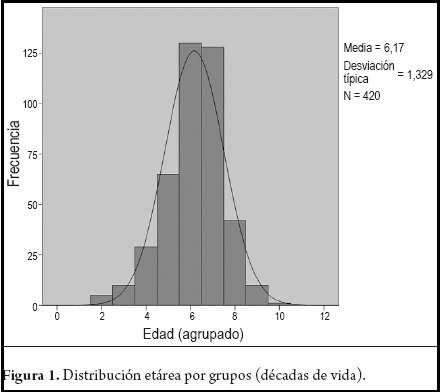
El promedio de edad en años fue de 56,3 con DS de 13,1, con un rango entre 14 y 93 años (figura 1); 201 casos fueron masculinos y 219 femeninos. La localización más común de los pólipos fue en colon izquierdo que en conjunto suman 283 pólipos para un porcentaje de 67,4% (tabla 2). El promedio de tamaño de los pólipos fue de 1,6 cm.
Todos los pólipos resecados tuvieron elevación con la inyección submucosa. Todos los pólipos excepto dos casos fueron realizados en una sola sesión de polipectomía (55 por “piecemeal”), los dos casos se completaron en una sesión adicional. En los casos en que la resección de hizo de esta manera, se hacían inyecciones adicionales de solución salina, de manera similar a como se hace al principio del procedimiento. En tales casos era necesario lavar reiteradamente el sitio de la resección, con el fin de mantener una adecuada visualización de los segmentos remanente de pólipos y lograr una resección completa de estos sin complicaciones. Siempre que era fuera necesario se aspiraba para “encoger” la mucosa y poderla “agarrar” con el asa de polipectomía. Conforme eran más pequeños los fragmentos residuales, se utilizaban asas de menor tamaño.
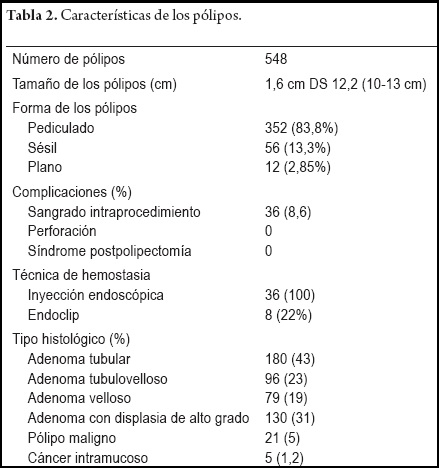
El 83,8% de los pólipos eran pediculados, el 13,3% fueron sésiles y el 2,85% fueron planos. Las complicaciones presentadas solo correspondieron a sangrados intraprocedimiento que ocurrieron en 36 casos (8,6%), los cuales fueron resueltos mediante de manera satisfactoria con hemostasia endoscópica de inyección de adrenalina diluida en solución salina normal 1:20.000, a 8 de estos casos se les colocó adicionalmente “endoclip” para complementar el manejo del sangrado. El sangrado se produjo en 7 pólipos con tamaños mayores de 15 mm y con pedículos gruesos, en 5 casos de resección piecemeal, en 7 casos de pólipos planos mayores a 20 mm y en 17 casos de pólipos menores de 15 mm, cinco de ellos asociados al sitio de la inyección, más que a la resección con el asa. Ningún caso requirió hospitalización como tampoco transfusiones. No se presentaron casos de perforación o síndrome postpolipectomía. El OR para complicaciones según el tamaño del pólipo (menor o igual a 20 mm versus mayor de 20 mm) fue de 0,44 (IC 95% 0,19 a 1,01); según la cantidad de pólipos resecados se encontró un OR de 1,44; (IC 95% 0,65-3,20) independientemente que se resecara uno versus dos o más pólipos. El estudio histológico mostró como tipo predominante el adenoma tubular con 43% seguido del adenoma tubulovelloso con 23% y el adenoma velloso en 19%. La displasia de alto grado se presentó en 31% de los casos, 21 casos de pólipo maligno y 5 casos de carcinoma intramucoso. El tamaño de 20 mm o más se relacionó con los casos de pólipo maligno y carcinoma intramucoso, los cuales cumplieron los criterios de curación (32). En cuatro casos de pólipos sésiles localizados en el colon transverso, de difícil abordaje por estar escondido detrás de un pliegue, la resección se logró utilizando un gastroscopio y haciendo retrovisión. Uno de esos medía aproximadamente 25 mm y se resecó exitosamente con varios cortes (“piecemeal”). El seguimiento de los pacientes fue completo en todos, el cual aún se sigue llevando a cabo. Todos los pacientes con pólipos mayores a 20 mm tuvieron colonoscopia de control a los tres meses después de la resección inicial, según las recomendaciones de la “Guía de manejo de pólipos” de la Asociación Americana de Endoscopia Digestiva (ASGE) (32). Durante el seguimiento se encontraron pólipos residuales en dos casos de polipectomías peacemeal, los cuales fueron resecados completamente y sin complicaciones en una sesión posterior, tres meses después de la primera sesión.
DISCUSIÓN
En el presente estudio, probablemente una de las series más grandes de Latinoamérica se ha demostrado efectividad y seguridad de la técnica de inyectar y cortar en la resección de más de 500 pólipos del colon, 59 de los cuales medían más de 20 mm y uno de ellos 130 mm y de esos 45 eran planos o sésiles y fue necesario resecarlos por “pedazos” (piecemeal).
Los resultados obtenidos en el presente trabajo, con una tasa de complicaciones de 8,6%, consistentes en hemorragias leves intraprocedimiento y controladas durante el mismo, demuestra la seguridad del procedimiento en nuestro medio, así como también la destreza alcanzada en la práctica de este. La frecuencia del sangrado como complicación del procedimiento está dentro del rango encontrado en las publicaciones internacionales que oscila entre 0,85 a 24% (35). Clásicamente se ha considerado que el sangrado inmediato está más frecuentemente relacionado con la utilización de corte puro (36), pero en este trabajo no ocurrió en ninguno de los seis casos en que se cambió de coagulación a corte puro. En las 45 casos de resección “peacemeal” el sangrado se produjo en 5 (9%), el cual es inferior al 24% informado internacionalmente (37). Contrario a lo publicado con respecto a la menor tasa de sangrado en pólipos de menor tamaño, en este trabajo no se encontró esa asociación, el OR para sangrado en pólipos menores de 20 mm vs. mayores de este tamaño fue de 0,44 (IC95% 0,19-1,01). En ningún caso hubo perforación, la cual es considerada la segunda complicación más importante después del sangrado y así mismo el principal predictor de mortalidad (38). En la serie de Ferrara y col (25) se produjo perforación en dos casos (1,1%). Además de la destreza adquirida, que consideramos punto clave, la depuración de la técnica representa un ahorro en el gasto en salud ya que es una técnica eficaz y segura en la mayoría de los casos, evitando gastos económicos en el manejo de las complicaciones. Además es un método fácil de usar. Importante aporte ha hecho al control del sangrado postpolipectomía el uso de los endoclips o hemoclips, que aunque por diversas razones pueden no estar claramente indicados en la profilaxis de sangrado, sí se ha demostrado que su uso disminuye el sangrado postpolipectomía y ayuda en el control de perforaciones menores (39, 40). Si bien en la literatura se ha descrito la utilización de métodos profilácticos para evitar el sangrado (39, 40), en esta serie no los utilizamos y sin embargo esta complicación no fue importante, por lo tanto es fundamental tener en cuenta que no es necesario seguir todas las recomendaciones de la literatura aumentando los costos, dejando de lado la experticia lograda con métodos que funcionan. En esta serie, no utilizamos métodos profilácticos de sangrado diferentes a la inyección de la submucosa. Aún más, por ejemplo, con respecto al uso de Endoloop, recomendado por muchos expertos como un método profiláctico que podría evitar sangrado (15), se ha informado que incluso puede ocurrir sangrado en el sitio de la preligadura (41, 42).
Aunque en la literatura, con más fuerza cada día, se encuentra que la realización de polipectomías a pólipos de más de 2 cm debe hacerse por medio de la disección endoscópica submucosa, nosotros consideramos que la técnica de inyectar y cortar es una alternativa que requiere menos entrenamiento avanzado y recursos y ha demostrado que si es ejecutada de manera adecuada, cortando preferiblemente fragmentos más grandes en vez de más fragmentos de menor tamaño, se puede lograr en la mayoría de los casos tasas de éxitos comparables (25). Sin embargo, la DES actualmente está indicada para grandes pólipos localizados en el recto y rectosigmoide donde la pared del colon más gruesa puede tolerar mejor las exigencias del procedimiento y está contraindicada en los pólipos del colon proximal o en posiciones anguladas (35). La OR para complicaciones según el tamaño del pólipo y la cantidad de pólipos resecados no mostró resultados estadísticamente significativos, aunque en series con mayor número de pólipos grandes, mayores de 20 mm, y polipectomías múltiples, sí se ha encontrado mayor riesgo de complicaciones, aunque fueran menores (25). Los excelentes resultados encontrados en el presente estudio, tanto en efectividad para erradicar los pólipos y la mínima tasa de complicaciones, coinciden con los de Ferrara y col (25) quienes utilizaron una metodología similar en más de 150 pólipos mayores de 15 mm y también con lo publicado recientemente por investigadores brasileros quienes utilizaron esta técnica en 172 pólipos colónicos mayores de 20 mm (43). En estos dos estudios (25, 43), la tasa de sangrado fue de 2,8 y 2,9% respectivamente, aunque el tamaño de las series fue menor que el del presente trabajo. La importancia de demostrar la efectividad y la seguridad de esta técnica en una serie de más de 500 pólipos resecados, se reitera si se tiene en cuenta que de 27 a 31% de los cánceres de colon que se detectan después de una colonoscopia, se deben a polipectomías incompletas o ineficaces (44, 45), ninguna de las cuales ocurrió en la presente investigación ya que en el seguimiento, los dos casos con pólipos remanentes después de la polipectomía inicial, fueron completamente resecados y en el seguimiento que aún continúa para todos los pacientes con colonoscopias cada tres años, no se ha encontrado cáncer en ninguno de ellos. Estos resultados permiten decir que con el protocolo utilizado, que incluye además de hacer un cojín de seguridad elevando la mucosa, el corte con el asa se realiza por lo menos tres mm por debajo de la lesión para incluir mucosa sana, se ha logrado el objetivo de las polipectomías del colon que es detener la cadena adenoma-cáncer.
CONCLUSIONES
1. Este estudio representa la serie de polipectomías de colon más grande realizada en nuestro país.
2. Se ha demostrado que la técnica de polipectomía de inyectar y cortar es práctica y efectiva con bajo riesgo de complicaciones y sin recurrencias locales del pólipo o de tumores.
3. Por su sencillez, bajo costo y efectividad, se recomienda utilizarla, siguiendo estrictamente el protocolo y enseñarla de esa manera a los residentes de gastroenterología y estimular a los gastroenterólogos en ejercicio que no la realizan, para que empiecen a hacerlo.
4. Con los resultados obtenidos, incluyendo el seguimiento, se demuestra que utilizando este método se pueden modificar las estadísticas de que los “cánceres de colon después de una colonoscopia, se deben a polipectomías incompletas o ineficaces”.
Financiación
Los costos del presente trabajo fueron asumidos en su totalidad por los autores.
REFERENCIAS
1. Bond JH. Colon polyps and cancer. Endoscopy 2003; 35: 27-35. [ Links ]
2. Winawer SJ, Zauber AG, Ho MN, et al. Prevention of colorectal cancer by colonoscopic polypectomy: the National Polyp Study Workgroup. N Engl J Med 1993; 329: 1977-1981. [ Links ]
3. Poppers D, Haber GB. Endoscopic Mucosal Resection of colonic lesions: current applications and future prospects. Med Clin N Am 2008; 92: 687-705. [ Links ]
4. ASGE. Endoscopic mucosal resection and endoscopic submucosal dissection. Gastrintest Endosc 2008; 68: 11-18. [ Links ]
5. Rubin PH, Waye JD. Colonoscopic polypectomy: A critical review of recent literature. Curr Gastroenterol Rep 2006; 8: 430-33. [ Links ]
6. The Paris endoscopic classification of superficial neoplastic lesions: esophagus, stomach, and colon. Gastrointest Endosc 2003; 58 (Suppl. 6):S2-S43. [ Links ]
7. Ohkuwa M, Hosokawua K, Boku N, et al. New endoscopic treatment for intramucosal gastric tumors using an insulated-tip diathermic knife. Endoscopy 2001; 33: 221-6. [ Links ]
8. Tanaka A, Oka S, Kaneko I, et al. Endoscopic submucosal dissection for colorectal neoplasia: posibility of standarization. Gastrointest Endosc 2007; 66: 100-7. [ Links ]
9. Fujishiro M, Yahagi N, Nakamura M, et al. Endoscopic submucosal dissection for rectal epitelial neoplasia. Endoscopy 2006; 38: 493-7. [ Links ]
10. Onozato Y, Kakizaki S, Ishihara H, et al. Endoscopic submucosal dissection for rectal tumors. Endoscopy 2007; 39: 423-7. [ Links ]
11. Karghi A, Waxman I. State of the art on endoscopic mucosal resection and endoscopic submucosal dissection. Gastrointest Endosc Clin North Am 2007; 17: 441-69. [ Links ]
12. Repicci A, Pellicano R, Strangio G, Danese S, Fagoonee S, Malesci A. Endoscopic mucosal resection for early colorectal neoplasia: pathologic basis, procedures, and outcomes. Dis Colon Rectum 2009; 52: 1502-15. [ Links ]
13. Kedia P, Waye JD. Routine and advanced polypectomy techniques. Curr Gastroenterol Rep 2003; 13: 506-11. [ Links ]
14. Fyock CJ, Draganov PV. Colonoscopic polypectomy and associated techniques. World J Gastroenterol 2010; 16: 3630-7. [ Links ]
15. Gallegos-Orozco JF, Gurudu SR. Complex colon polypectomy. Gastroenterol Hepatol (NY) 2010; 6: 375-82. [ Links ]
16. Saunders B. How I do it? OMED 2010. (www.OMED.org) [ Links ]
17. Kantsevoy SV, Adler DG, Conway JD, Diehl DL, Farraye FA, Kwon R, et al. Endoscopic mucosal resection and endoscopic submucosal dissection. Gastrointest Endosc 2008; 68: 11-8. [ Links ]
18. Saito Y, Fukuzawa M, Matsuda T, Fukunaga S, Sakamoto T, Uraoka T, et al. Clinical outcome of endoscopic submucosal dissection versus endoscopic mucosal resection of large colorectal tumors as determined by curative resection. Surg Endosc 2010; 24: 343-52. [ Links ]
19. Kato H, Haga S, Endo S, Hashimoto M, Katsube T, Oi I, et al. Lifting of lesions during endoscopic mucosal resection (EMR) of early colorectal cancer: implications for the assessment of resectability. Endoscopy 2001; 33: 568-73. [ Links ]
20. Tanaka S, Haruma K, Oka S, Takahashi R, Kunihiro M, Kitadai Y, et al. Clinicopathologic features and endoscopic treatment of superficially spreading colorectal neoplasms larger than 20 mm. Gastrointest Endosc 2001; 54: 62-6. [ Links ]
21. Bujanda L, Cosme A, Gil I, Arenas-Mirave JI. Malignant colorectal polyps. World J Gastroenterol 2010; 16(25): 3103-11. [ Links ]
22. Tolliver KA, Rex DK. Colonoscopic polypectomy. Gastroenterol Clin North Am 2008; 37: 229-51. [ Links ]
23. Stolte M. The new Vienna classification of epithelial neoplasia of the gastrointestinal tract: advantages and disadvantages. Virchows Arch 2003; 442: 99-106. [ Links ]
24. Morris ML, Tucker RD, Baron TH, Song LM. Electrosurgery in gastrointestinal endoscopy: principles to practice. Am J Gastroenterol 2009; 104: 1563-74. [ Links ]
25. Ferrara F, Luigiano C, Ghersi S, Fabbri C, Bassi M, Landi P, et al. Efficacy, safety and outcomes of 'inject and cut' endoscopic mucosal resection for large sessile and flat colorectal polyps. Digestion 2010; 82: 213-20. [ Links ]
26. Deyhle P, Largiander F, Jenny S, Fumagalli I. A method for endoscopic electroresection of sesile colorectal polyps. Endoscopy 1973; 5: 38-40. [ Links ]
27. Chandrasekhara V, Ginsberg GG. Endoscopic mucosal resection: not your father´s polpypectomy anymore. Gastroenterology 2011; 141-9. [ Links ]
28. Globocan 2008 http://globocan.iarc.fr/. [ Links ]
29. Regula J, Rupinski M, Krazewska E, et al. Colonoscopy colorectal cancer screening for detection of advanced neoplasia. N Engl J Med 2006; 355: 1863-72. [ Links ]
30. Lieberman D, Moravec M, Holub J, et al. Polyp size and advanced histology undergoing colonoscopy screening: implications for CT colonography. Gastroenterology 2008; 135: 1100-1105. [ Links ]
31. Waye J. Techniques for polypectomy and the problem polyp. Techn Gastrointest Endosc 2003; 5: 160-5. [ Links ]
32. Bond JH. Polyp guideline: diagnosis, Treatment and surveillance for patients with colorectal polyps. Am J Gastroenterol 2000; 95: 2053-63. [ Links ]
33. Waye JD. Advanced polypectomy. Gastrintest Endosc Clin North Am 2005; 15: 733-56. [ Links ]
34. Seitz U, Bohanacker S, Seewald S, Thonke F, et al. Difficult polypectomy. In Waye JD, Rex DK, Williams CB, eds. Colonoscopy principles and practice. Malden Mass: Blackwell Publ inc.; 2003. p. 420-42. [ Links ]
35. Mönkemüller K, Neumann H, Malfertheiner P, Fry LC. Advanced colon Polypectomy. Clin Gastroenterol Hepatol 2009; 7: 641-52. [ Links ]
36. Parra-Blanco A, Kaminaga N, Kojima T, et al. Colonoscopic polypectomy with cutting current: is it safe?. Gastrointest Endosc 2000; 51: 676-81. [ Links ]
37. Nelson D, Block D, Bosco J, et al. ASGE technology status evaluation report: endoscopic mucosal resection. Gastrintest Endosc 2000; 52: 860-63. [ Links ]
38. Consolo P, Luigiano C, Strangio G, Scaffidi MG, Giacobbe G, Di Giuseppe G, et al. Efficacy, risk factors and complications of endoscopic polypectomy: ten year experience at a single center. World J Gastroenterol 2008; 14: 2364-9. [ Links ]
39. Li LY, Liu QS, Li L, Cao YJ, Yuan Q, Liang SW, et al. A meta-analysis and systematic review of prophylactic endoscopic treatments for postpolypectomy bleeding. Int J Colorectal Dis 2011; 26: 709-19. [ Links ]
40. Kouklakis G, Mpoumponaris A, Gatopoulou A, Efraimidou E, Manolas K, Lirantzopoulos N. Endoscopic resection of large pedunculated colonic polyps and risk of postpolypectomy bleeding with adrenaline injection versus endoloop and hemoclip: a prospective, randomized study. Surg Endosc 2009; 23: 2732-7. [ Links ]
41. Umino J, Watanabe Y, Hayashida N, et al. Hemorrhage after EndoloopR assisted colon polypectomy: A case report. Endoscopy 1999; 55: 98-9. [ Links ]
42. Mitui T, Komatsu H, Nabeshima Y, et al. Heavy bleeding after Endoloop assisted gastric polypectomy: a case report. Hiroshima Igaku 2002; 55: 818-20. [ Links ]
43. Oliveira Dos santos CE, Malaman D, Pereira-Lima JC. Endoscopic mucosal resection in colorectal lesión:a safe and effective procedure even in lesions larger than 2 cm and in carcinomas. Arq Gastroenterol 2011; 48: 242-7. [ Links ]
44. Pabby A, Schoen RE, Weissfeld JL, et al. Analysis of colorectal cancer occurrence during surveillance colonoscopy in the dietary Polyp Prevention Trial. Gastrointest Endosc 2005; 61: 385-91. [ Links ]
45. Farrar WD, Sawhney MS, Nelson DB, et al. Colorectal cancers found after a complete colonoscopy. Clin Gastroenterol Hepatol 2006; 4: 1259-64. [ Links ]











 text in
text in