Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.28 no.1 Bogotá Jan./Mar. 2013
Toxicidad hepática por té verde (Camellia sinensis): Revisión de tema
Eliana Palacio Sánchez (1), Marcel Enrique Ribero Vargas (1), Juan Carlos Restrepo Gutiérrez.(2)
(1) Estudiante. Facultad de Medicina, Grupo de Gastrohepatología Universidad de Antioquia. Medellín, Colombia.
(2) Médico Internista Hepatólogo. Unidad de Hepatología y Trasplante de Hígado. Hospital Pablo Tobón Uribe. Profesor Titular, Facultad de Medicina Universidad de Antioquía. Miembro Grupo de Gastrohepatología, Universidad de Antioquia. Medellín, Colombia. Mail: jcrestrepo@une.net.co; jcrestrepo@hptu.org.co
Fecha recibido: 27-06-12 Fecha aceptado: 18-12-12
Resumen
El consumo de té verde se ha visto aumentado en los últimos años y así mismo un incremento en el reporte de sus efectos adversos y toxicidad hepática, que aparentemente se dan por procesos de interacción enzimática y daño celular, interferencia con sistemas de respuesta biológica y reacciones metabólicas. Esta revisión se introduce con las características morfológicas y componentes bioquímicos de la planta Camellia sinensis. Posteriormente, por medio del análisis de ensayos clínicos, ensayos in vitro, estudios farmacodinámicos y farmacocinéticos, se comprenden algunos de los mecanismos mediante los cuales los componentes del té verde causan daño hepático; por ejemplo, las interacciones con enzimas como la UDPGT, alcohol deshidrogenasa, citocromo P450 y otras como la del sistema enzimático mitocondrial e inmune. Estas formas de lesión celular se correlacionaron con reportes de caso en la literatura científica, permitiendo ver los espectros de daño hepático asociados a su consumo. A partir de este análisis se encuentra que aún los mecanismos de toxicidad hepática por el té verde son inciertos; sin embargo, se han involucrado ciertas catequinas de la planta Camellia sinensis y ciertas interacciones a nivel celular y mitocondrial que pueden ser las responsables de su toxicidad. Por esto se pueden justificar medidas preventivas a nivel social y político sobre la ingesta de este producto naturista.
Palabras clave
Hepatotoxicidad, té verde, Camellia sinensis, catequinas.
INTRODUCCIÓN
El té verde se obtiene de la planta Camellia sinensis que es un arbusto o árbol pequeño perenne que tiene una raíz principal, hojas verdes de 4 a 15 cm de longitud y flores de color blanco amarillento; se corta para efectos de su cultivo a máximo dos metros de altura (figura 1).
No se conoce con exactitud la fecha en la que se cultivó la primera planta de Camellia sinensis. Según la tradición China, el emperador Shen Nung, hace aproximadamente 4.000 años estaba calentando una olla con agua debajo de un árbol y cayeron algunas hojas de ese árbol en el agua, él bebió toda la olla y al hacerlo se sintió renovado, por lo que decide promover su cultivo en el resto del imperio.
En Estados Unidos, se procesó por primera vez el té en 1650, aunque el género Camellia sinensis entró a ese país en 1744 en los jardines de Georgia sin tener éxito con los primeros ensayos, por lo que se necesitaron otros intentos para lograr un cultivo adecuado (1). Actualmente es cultivado en climas tropicales y subtropicales en diferentes partes del mundo (2).
Existen tres tipos principales de té, que se obtienen recogiendo las hojas frescas de la planta, luego se dejan secar al sol o al aire caliente y posteriormente son molidas. Cuando las hojas son obtenidas en este momento y no se hacen procesos de oxidación y fermentación se logra extraer té verde. Si se exponen por largo tiempo al sol y al aire después de haber sido maceradas, debido a la oxidación que se genera por la exposición al ambiente, se obtiene té negro. Por último, si se aplica una oxidación más corta que la del té negro, se puede extraer el té Oolong (1).
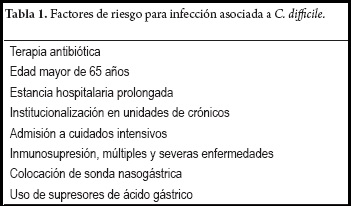
Al té verde se le han concedido múltiples beneficios curativos. Entre estos se encuentra la mejoría de la astenia, diarrea, bronquitis, asma, hiperlipidemias, celulitis, abscesos y para reducir de peso, entre otras posibles indicaciones. Además, otro grupo de personas sanas defienden su uso como herramienta que ayuda a aumentar su salud y prevenir la enfermedad; sin embargo, estas propiedades aún no cuentan con la evidencia científica necesaria ya que la mayoría son estudios in vitro y con animales, sin tener suficientes ensayos clínicos que soporten su uso en personas. Estos posibles beneficios han llevado a ganancias en la salud que por consiguiente su disponibilidad, su accesibilidad y su ingesta no vigilada cada vez es mayor, viéndose reflejado en que su consumo mundial solo es superado por el agua (3). Así mismo, en el presente se cuenta con presentaciones líquidas y en cápsulas, que a diferencia de las infusiones convencionales tienen altas concentraciones de sustancias posiblemente tóxicas y algunos otros excipientes. En el centro de ciencias de la salud Queen Elizabeth II en Canadá, reportaron un caso de falla hepática aguda por consumo de té verde; al hacer el análisis farmacológico encontraron que tenía los componentes enlistados en la tabla 1.
Estos componentes han propiciado que surjan ciertas influencias sobre la salud que representan grandes riesgos debido a la persistencia en su consumo, que en casos extremos puede llegar a ser mortal. Es por esto que en los últimos años se han reportado casos de toxicidad hepática asociada al consumo de té verde en las principales bases de datos de la literatura médica. Por lo tanto, se realizó una revisión en las principales bases de información médica científica de los posibles mecanismos de daño hepático por parte del té verde, además se revisan los diferentes espectros de toxicidad hepática de acuerdo a los últimos reportes de casos sobre daño hepático y los reportes de seguridad del consumo de té verde.
COMPONENTES DEL TÉ VERDE
Es muy grande la variedad de componentes del té verde, dentro de este se encuentran componentes como galato de galocatequina (GCG), galocatequina (GC), galato de catequina (CG) y catequina (C), también flavonoides como kaempferol, quercetina y miricetina, la teanina derivado del ácido amino, la cafeína alcaloide xantina, teofilina, teobromina, saponinas, taninos, así como 300 sustancias adicionales (4, 5). Sin embargo, los principales componentes activos a los cuales se les ha atribuido los efectos benéficos y adversos sobre la salud son cuatro catequinas polifenólicas: galato de epigalotocatequina (EGCG), galato de epicatequina (ECG), catequina epigalato (EGC), epicatequina (CE) (6). Un beneficio muy importante que es atribuido a las catequinas, en especial a galato de epigalatocatequina (EGCG) es la propiedad de disminuir y mantener el peso corporal debido a la capacidad para inducir y estimular la termogénesis y la oxidación de las grasas (7); no obstante, en un metanálisis publicado en el International Journal of Obesity se concluye que es muy poco el efecto que el té verde pueda tener en la disminución y el mantenimiento del peso (8).
ABSORCIÓN Y ELIMINACIÓN DEL TÉ VERDE
Se han realizado múltiples ensayos clínicos con pacientes voluntarios y estos han permitido dilucidar en cierto grado la absorción de las catequinas del té verde.
En uno de estos, Yang y colaboradores suministraron diferentes dosis de catequinas a 18 voluntarios. Las dosis eran de 282, 564 y 846 mg de las tres principales catequinas del té verde (EGCG, EGC, CE respectivamente). En plasma, aproximadamente a las 1,5 h y 2,5 h se detectaron los máximos niveles de catequinas, indicando que tienen una buena absorción vía oral; a las 24 h no se detectaron más niveles de estas sustancias. La concentración máxima medida en plasma fue para EGCG 321 ng/ml, para EGC 550 ng/ml y para CE fue de 190 ng/ml. La catequina con vida media más larga fue la EGCG con 5 h, siendo esta la catequina que se ha encontrado más involucrada en los procesos de daño hepático, como se cita más adelante. La EGC y la CE fueron detectadas en orina, lo que indica una excreción renal. En cuanto a la excreción por riñón no existen consideraciones sobre los efectos contraproducentes en pacientes con enfermedad renal debido a que el estudio fue hecho en personas sanas (9).
Es importante considerar que en los estudios farmacocinéticos los pacientes no presentaron efectos adversos; sin embargo, las muestras de los pacientes iban de 18 a 60, lo que es un número limitado para concluir que el uso de té verde es seguro (10-13).
INTERACCIONES DE LAS CATEQUINAS DEL TÉ VERDE CON LA ENZIMA URIDINA DIFOSFATO GLUCURONOSIL TRANSFERASA
Como ya se mencionó, los principales componentes del té verde son las catequinas EGCG, ECG, EGC, CE. No obstante, de este grupo se resaltan la EGCG y la EGC como los principales componentes que pueden interactuar con la enzima UDPGT. Para entender esta interacción es necesario conocer los posibles mecanismos que el hepatocito tiene para metabolizar estas sustancias. La biotransformación de EGCG y EGC aún no se ha estudiado de manera completa, aunque autores como Li y colaboradores, en 2001, describen que EGCG y EGC sufren un proceso de metilación, glucuronidación y sulfatación sin tener definido cuál de los tres procesos predomina. Más adelante Hong Lu y colaboradores, con la Sociedad Americana para Farmacología y experimentos terapéuticos, ASPERT por sus siglas en inglés, proponen que el método de glucuronidación es el predominante para el metabolismo de las principales catequinas del té verde. Esto lo concluye al buscar los metabolitos en orina, plasma y bilis, encontrando que los más comunes son EGC-O- monoglucorónidos, indicando que el proceso de glucuronidación es el más usado por los hepatocitos para la biotransformación de las catequinas EGC y EGCG. Al parecer, la UDPGT 1A con la subfamilia UDPGT 1A1, 1A3, 1A8 y 1A9 tienen la mayor actividad en ese proceso de glucuronidación. Estos metabolitos glucuronidados son clivados por la β- glucuronidasa, lo que lleva a que durante el consumo crónico de té verde, los metabolitos glucuronidados de estas catequinas se acumulen en el tejido hepático debido a que la β-glucoronidasa se ve sobrepasada e inhibida por las catequinas del té verde. Los metabolitos acumulados, al parecer tienen la propiedad de captar radicales libres que se pueden traducir en toxicidad hepática, daño de la mitocondria del hepatocito y dificultad para metabolizar otras sustancias como el ácido araquidónico, que puede ser precursor de productos inflamatorios por la vía de la ciclooxigenasa y de la lipoxigenasa (14).
INTERACCIONES CON EL SISTEMA CITOCROMO P450
En la literatura científica también se ha evaluado la interacción de las principales catequinas del té verde en sistemas enzimáticos como el citocromo P450. Estudios en animales han demostrado que los componentes del té verde pueden inhibir el citocromo P450. A pesar de esto, estudios preclínicos que diferencian un grupo de personas consumidoras de té verde y otro grupo de no consumidoras, evalúan las concentraciones en plasma y orina de los metabolitos de medicamentos procesados por el citocromo P450, encontrando que las personas que consumen té verde clínicamente no tienen una inhibición significativa de este, aunque al parecer el miembro CYP3A4 puede verse un poco afectado (15). Sin embargo, estos estudios son limitados en la muestra de pacientes y en los medicamentos evaluados que son metabolizados por esta enzima. Se hace necesario entonces realizar más estudios para concluir el papel de las catequinas del té verde sobre el sistema enzimático CYP 450.
INTERACCIONES CON LA GLICOPROTEÍNA P
La glicoproteína P es una bomba ATP dependiente que se encuentra en intestino delgado, barrera hematoencefálica, hepatocitos y tejidos tumorales, entre otros, donde tiene la función de transportar al exterior de la célula diferentes sustancias como xenobióticos, metabolitos celulares y medicamentos antitumorales. Esto último se traduce en que favorece la resistencia a múltiples fármacos antitumorales al sacarlos de la célula cancerosa.
Es por esto que se han realizado ensayos in vitro con el fin de conocer la interacción de las catequinas del té verde con este transportador. Los experimentos han incluido medicamentos como tamoxifeno, doxorubicin, verapamilo y diltiazem. Los resultados han mostrado que las cuatro principales catequinas del té verde pueden inhibir la función de la glicoproteína P, lo que reduciría el nivel de resistencia por parte del tejido tumoral a los antineoplásicos (16-18). Esto debe ser visto con cuidado, pues todavía no hay consenso de las dosis, del tiempo que se deben usar estas catequinas, efectos adversos y tumores específicos en los que se pueda dar el beneficio para evitar la resistencia a los antitumorales por parte de las células cancerosas. Esto mismo se debe a que todavía no hay ensayos clínicos en humanos a largo plazo con las condiciones epidemiológicas y éticas necesarias para que exista un respaldo científico suficiente.
Sumado a las funciones mencionadas, la glicoproteína P también cumple el papel de eliminar diferentes medicamentos y compuestos como la bilirrubina conjugada por el hepatocito (19, 20). Cuando las catequinas inhiben la acción de esta glicoproteína se puede traducir en efecto tóxico para el hepatocito, ya que puede llevar a colestasis intrahepática y a toxicidad sistémica (21).
INTERACCIONES CON LA MITOCONDRIA DEL HEPATOCITO
Diferentes ensayos in vitro y algunos in vivo han encontrado una posible interacción entre la mitocondria del hepatocito y las catequinas del té verde. Giuseppe Galati y colaboradores de la Universidad de Toronto, realizaron un modelo celular in vivo en el que se demuestra hepatotoxicidad por los componentes de Camellia sinensis. En el estudio se concluye que los principales mecanismos de toxicidad hepática se dan por parte de la formación de radicales libres de oxígeno (ROIS), que llevan a una disfunción mitocondrial y a toxicidad celular. Llama la atención que la EGCG, siendo la más abundante de los fenoles del té verde, fue la catequina con mayor producción de radicales libres y daño mitocondrial (22, 23).
INTERACCIONES CON LA ENZIMA ALCOHOL DESHIDROGENASA
Dentro de los componentes de la planta Camellia sinensis se encuentran las saponinas triterpenoidales, las cuales se han aislado principalmente de las raíces de la planta de té verde por experimentos de cromatografía (24). La importancia de las saponinas de las raíces de la planta radica en que estudios in vitro han demostrado que tienen la capacidad de inhibir la enzima alcohol deshidrogenasa. Los experimentos consisten en que a una solución con un buffer de fosfato se le adiciona etanol, luego de esto se introduce una solución de la enzima ADH y luego se realizan mediciones seriadas (cada 5 minutos) de la absorbancia de la solución que refleja la actividad de la enzima alcohol deshidrogenasa. Los resultados demostraron que en la solución con saponinas, la enzima alcohol deshidrogenasa tenía hasta 50% menos de actividad con respecto al control sin saponinas (25, 26). Como bien es sabido, los estudios in vitro clínicamente no cuentan con una gran validez, pero se puede proponer que ciertas sustancias del té verde podrían inhibir la alcohol deshidrogenasa, lo cual para las personas con consumo de alcohol y té verde produciría aumento en la vida media de los niveles de etanol en sangre, ocasionando mayor toxicidad a nivel hepático y aumentando el resto de efectos del etanol a nivel sistémico.
INTERACCIONES CON EL SISTEMA INMUNE
Existen pocos ensayos que evalúen las interacciones de las catequinas del té verde con los componentes del sistema inmune. En el último año se publicó un ensayo en el que se evidenció que la EGCG al producir radicales libres de oxígeno lleva a una activación de los canales de calcio, lo que hace que se libere el ion al espacio extracelular y el mastocito produzca mayores cantidades de IL-13 y TNF α, con las repercusiones que tiene la producción de estas citoquinas en el sistema inmune, como regulación de linfocitos Th1, estimulación del crecimiento, diferenciación y regulación de la actividad de linfocitos B; además producción de otras citoquinas inflamatorias y mediación de la respuesta inflamatoria por parte del TNFα (27).
ESPECTRO DE LA TOXICIDAD HEPÁTICA
Los mecanismos explicados durante esta revisión llevan a una miscelánea de daño hepático asociado al consumo de té verde. El espectro puede ir desde una alteración de las enzimas hepáticas, hasta pacientes que entran a falla hepática aguda y han necesitado como tratamiento trasplante de hígado (28, 29). En la histología de los explantes de los pacientes que requirieron trasplante se ha encontrado que en algunas áreas se conserva el parénquima, pero en otras se tienen hallazgos como necrosis centrolobulillar o panlobulillar; en algunos casos se observa reacción de eosinófilos y en otros infiltrados inflamatorios mixtos (30-34).
No todos los casos que se tienen asociación de daño hepático y consumo de té verde debutan con una presentación aguda o linear. En algunas ocasiones se han visto manifestaciones insidiosas en las que hay una elevación intermitente de las enzimas hepáticas que reflejan inflamación asociada al consumo de Camellia sinensis por parte del paciente; cuando el paciente suspende la ingesta vuelven a retomar los valores normales de los marcadores biológicos, y en algunos casos después de múltiples exposiciones la inflamación es de tal magnitud que el hígado no logra recuperar su función y entra en una falla hepática fulminante (35, 36). En algunos casos, las alteraciones del perfil bioquímico se presentan a expensas de la enzima gamma-glutamil transferasa y de la fosfatasa alcalina, que se han visto modificadas en algunos pacientes durante 5 años consecutivos, indicando que el espectro de daño hepático es amplio y aún incierto. Es importante resaltar que en la presentación de estos casos se han descartado rigurosamente otras causas que puedan generar ese tipo de alteraciones del perfil hepático. En algunas publicaciones se han utilizado métodos como el RUCAM, el cual permite evaluar la asociación entre el consumo de un medicamento y la aparición de alteraciones y deterioro hepático, mostrando que en los casos reportados de falla hepática fulminante es posible la relación de causalidad entre el consumo de té verde y la patología que presentan los pacientes (37, 38).
DISCUSIÓN
En los últimos 5 años ha venido en aumento el consumo de té verde, y de allí la asociación de daño hepático por la ingesta del producto. Múltiples casos se reportaron en los que no tenían falla hepática fulminante; sin embargo, en 2001 se presenta un escenario en el que un paciente tiene falla hepática aguda. Esta problemática llevó a que en el año 2003 ciertos países como Francia y España prohibieran la distribución comercial de los productos hechos a base de Camellia sinensis (39). Sumado a esto, entidades como US Pharmacopeia hicieron una revisión sistemática en 2008 sobre la seguridad del consumo de té verde. Esta revisión mostró que en múltiples países se han reportado casos de toxicidad por té verde, la tasa de efectos adversos para especialidades farmacéuticas como Exolise® fue de 1 en cada 100.000 consumidores, y sugirió tomar medidas de salud pública para evitar que estas cifras continúen aumentando y afecten los sistemas de salud (40).
La evidencia clínica de esto no solo se ha visto en productos como el anterior, sino también en diversas especialidades farmacéuticas que actualmente se están comercializando y a las que se les atribuyen y se han denunciado casos de toxicidad (41). Por lo tanto, dentro del gremio médico y el personal de la salud alrededor del mundo se están encendiendo las alarmas debido a esta problemática en salud con motivo de prevenir su evolución y avanzar en los procesos de ampliación e investigación clínica que permita aclarar espectros de daño y tomar medidas de prevención máxima (42).
En Colombia, el encargado de vigilar la autorización y comercialización de alimentos y medicamentos, incluyendo productos naturistas, es el INVIMA (Instituto Nacional de Vigilancia de Medicamentos y Alimentos). Este organismo de control nacional acepta preparados de alimentos que contienen cantidades pequeñas de té verde, las cuales no son nocivas para la salud. Sin embargo, en cuanto a medicamentos y productos naturistas, múltiples preparados que contienen té verde han recibido respuesta negativa para su comercialización por parte de la entidad reguladora. En esta revisión solo se encontró un producto naturista con aprobación por el INVIMA; se llama Thever, y tiene como indicación disminución del riesgo cardiovascular, no obstante la etiqueta presenta la advertencia de que no puede ser usado en pacientes con enfermedad hepática ni renal, esto debido a los mecanismos discutidos en este documento. A pesar de esto, en Colombia se encuentran múltiples preparaciones que no tienen registro de aprobación INVIMA, son vendidas dentro del marco del contrabando y sus presentaciones no tienen registro de las concentraciones y de su composición neta, sus consumidores compran la idea de efectos benéficos por comercializadores que incluso desconocen los componentes que le integran. (43-45). De acuerdo a esta revisión, los autores creemos que es acertado por parte del INVIMA negar su registro a esta variedad de fórmulas que contienen té verde, sin embargo hacen falta políticas nacionales de control para tener la certeza de que los productos que no tienen aprobación sean retirados del mercado. Esto, debido a que en el mundo se reporta una frecuencia de toxicidad hepática de hasta 10% asociada a consumo libre de productos naturistas; en este sentido, se encuentran encabezando la lista en orden de frecuencia los productos que dentro de sus componentes tienen té verde (46). Por lo tanto, creemos que una medida restrictiva beneficiaría a toda la población colombiana sin necesidad de limitarse a un grupo especial, puesto que no se conoce el perfil de seguridad hepático ni qué tipo de pacientes exactamente se verían perjudicados o beneficiados por el consumo de Camellia sinensis.
CONCLUSIONES
La toxicidad por té verde es un problema emergente, pues existen múltiples reportes que demuestran su asociación. Sin embargo, se tiene poco conocimiento sobre los mecanismos de daño y existen pocas medidas políticas y sociales para vigilar su distribución y consumo. La mayoría de estudios encontrados en esta revisión explican diferentes mecanismos de toxicidad evaluados in vitro o en modelos animales; esto plantea la necesidad de realizar más estudios de causalidad, ensayos clínicos y farmacocinéticos que permitan evaluar la seguridad del consumo de té verde. Mientras tanto, las medidas de seguridad deben ser tomadas por los entes administrativos y de control para evitar que continúen presentándose escenarios de toxicidad hepática.
REFERENCIAS
1. Odom D. Camellia sinensis the tea plant. The Camellia Journal 2007; 18-20. [ Links ]
2. Weisburger JH. Tea and health: a historical perspective. Cancer Lett 1997; 114(1-2): 315-317. [ Links ]
3. Schönthal AH. Adverse effects of concentrated green tea extracts. Mol Nutr Food Res. 2011; 55(6): 874-885. [ Links ]
4. Cooper R, Morre DJ, Morre DM. Medicinal benefits of green tea: part II. Review of anticancer properties. J Altern Complement Med 2005; 11(4): 639-652. [ Links ]
5. Vuong QV, Golding JV, Nguyen M, Roach PD. Extraction and isolation of catechins from tea. J Sep Sci 2010; 33(21): 3415-3428. [ Links ]
6. Nikaidou S, Ishizuka M, Maeda Y, Hara Y, Kazusaka A, Fujita S. Effect of components of green tea extracts, caffeine and catechins on hepatic drug metabolizing enzyme activities and mutagenic transformation of carcinogens. Jpn J Vet Res 2005; 52(4): 185-192. [ Links ]
7. Dulloo AG, Duret C, Rohrer D, Girardier L, Mensi N, Fathi M, Chantre P, Vandermander J. Efficacy of a green tea extract rich in catechin polyphenols and caffeine in increasing 24-h energy expenditure and fat oxidation in humans. Am J Clin Nutr 1999; 70(6): 1040-1045. [ Links ]
8. Hursel R, Viechtbauer W, Westerterp-Plantenga MS. The effects of green tea on weight loss and weight maintenance: a meta-analysis. Int J Obes (Lond) 2009; 33 (9): 956-961. [ Links ]
9. Yang CS, Chen L, Lee MJ, Balentine D, Kuo MC, Schantz SP. Blood and urine levels of tea catechins after ingestion of different amounts of green tea by human volunteers. Cancer Epidemiol Biomarkers Prev 1998; 7(4): 351-354. [ Links ]
10. Lee MJ, Wang ZY, Li H, Chen L, Sun Y, Gobbo S, Balentine DA, Yang CS. Analysis of plasma and urinary tea polyphenols in human subjects. Cancer Epidemiol Biomarkers Prev 1995; 4(4): 393-399. [ Links ]
11. Pietta P, Simonetti P, Gardana C, Brusamolino A, Morazzoni P, Bombardelli E. Relationship between rate and extent of catechin absorption and plasma antioxidant status. Biochem Mol Biol Int 1998; 46(5): 895-903. [ Links ]
12. Unno T, Kondo K, Itakura H, Takeo T. Analysis of (-)-epigallocatechin gallate in human serum obtained after ingesting green tea. Biosci Biotechnol Biochem 1996; 60 (12): 2066-2068. [ Links ]
13. Li C, Meng X, Winnik B, Lee MJ, Lu H, Sheng S, Buckley B, Yang CS. Analysis of urinary metabolites of tea catechins by liquid chromatography/electrospray ionization mass spectrometry. Chem Res Toxicol 2001; 14(6): 702-707. [ Links ]
14. Lu H, Meng X, Li C, Sang S, Patten C, Sheng S, Hong J, Bai N, Winnik B, Ho CT, Yang CS. Glucuronides of tea catechins: enzymology of biosynthesis and biological activities. The American Society for Pharmacology and Experimental Therapeutics. Drug Metab Dispos 2003; 31(4): 452-461. [ Links ]
15. Muto S, Fujita K, Yamazaki Y, Kamataki T. Inhibition by green tea catechins of metabolic activation of procarcinogens by human cytochrome P450. Mutat Res 2001; 479(1-2): 197-206. [ Links ]
16. Leslie EM, Deeley RG, Cole SP. Multidrug resistance proteins: role of P-glycoprotein, MRP1, MRP2, and BCRP (ABCG2) in tissue defense. Toxicol Appl Pharmacol 2005; 204(3): 216-237. [ Links ]
17. Jodoin J, Demeule M, Beliveau R. Inhibition of the multidrug resistance P-glycoprotein activity by green tea polyphenols. Biochim Biophys Acta 2002; 1542(1-3): 149-159. [ Links ]
18. Zhou S, Lim LY, Chowbay B. Herbal modulation of P-glycoprotein. Drug Metab Rev 2004; 36(1): 57-104. [ Links ]
19. Kageyama M, Fukushima K, Togawa T, Fujimoto K, Taki M, Nishimura A, Ito Y, Sugioka N, Shibata N, Takada K. Relationship between excretion clearance of rhodamine 123 and P-glycoprotein (Pgp) expression induced by representative Pgp inducers. Biol Pharm Bull 2006; 29(4): 779-784. [ Links ]
20. Tanigawara Y. Role of P-glycoprotein in drug disposition. Ther Drug Monit 2000; 22(1): 137-140. [ Links ]
21. Lin LC, Wang MN, Tsai TH. Food-drug interaction of (-)-epigallocatechin-3-gallate on the pharmacokinetics of irinotecan and the metabolite SN-38. Chem Biol Interact 2008; 174(3): 177-182. [ Links ]
22. Nakagawa Y, Moldéus P, Moore GA. Relationship between mitochondrial dysfunction and toxicity of propyl gallate in isolated rat hepatoctyes. Toxicology 1996; 114(2): 135- 145. [ Links ]
23. Galati G, Lin A, Sultan AM, O'Brien PJ. Cellular and in vivo hepatotoxicity caused by green tea phenolic acids and catechins. Free Radic Biol Med 2006; 40(4): 570-580. [ Links ]
24. Kumar NS, Rajapaksha M. Separation of catechin constituents from five tea cultivars using high-speed counter-current chromatography. J Chromatogr A 2005; 1083(1-2): 223-228. [ Links ]
25. Manir MM, Kim JK, Lee BG, Moon SS. Tea catechins and flavonoids from the leaves of Camellia sinensis inhibit yeast alcohol dehydrogenase. Bioorg Med Chem 2012; 20 (7): 2376-2381. [ Links ]
26. Varughese T, Manir MM, Rahaman M, Kim JK, Lee BG, Moon SS. Tea triterpenoidal saponins from the roots of camellia sinensis has inhibitory effects against alcohol dehydrogenase. Planta Med 2011; 77(18): 2029-2036. [ Links ]
27. Inoue T, Suzuki Y, Ra C. Epigallocatechin-3-gallate induces cytokine production in mast cells by stimulating an extracellular superoxide-mediated calcium influx. Biochem Pharmacol 2011; 82(12): 1930-1939. [ Links ]
28. Gloro R, Hourmand-Ollivier I, Mosquet B, Mosquet L, Rousselot P, Salamé E, Piquet MA, Dao T. Fulminant hepatitis during self-medication with hydroalcoholic extract of green tea. Eur J of Gastroenterol Hepatol 2005; 17(10): 1135-1137. [ Links ]
29. Adeline NS. Toxicity of Green Tea Extracts Used for Weight Loss. Eur J Emerg Med 2009; 18(2): 43-48. [ Links ]
30. Molinari M, Watt KD, Kruszyna T, Nelson R, Walsh M, Huang WY, Nashan B, Peltekian K. Acute Liver Failure Induced by Green Tea Extracts: Case Report and Review of the Literature. Liver Transpl 2006; 12(12): 1892-1895. [ Links ]
31. Dueñas Sadornil C, Fabregas Puigtió S, Durández R. Hepatotoxicity due to Camellia sinensis. Med Clin (Barc) 2004; 122(17): 677-678. [ Links ]
32. Garcia Moran S, SaezRoyuela F, Gento E, Lopez Morante A, Arias L. Acute hepatitis associated with Camellia tea and Orthosiphon stamineus ingestion. Gastroenterol Hepatol 2004; 27(9): 559-560. [ Links ]
33. Pedros C, Cereza G, Garcia N, Laporte JR. Liver toxicity of Camellia sinensis dried etanolic extract. Med Clin (Barc) 2003; 121(15): 598-599. [ Links ]
34. Bonkovsky HL. Hepatotoxicity associated with supplements containing Chinese green tea (Camellia sinensis). Ann Intern Med 2006; 144(1): 68-71. [ Links ]
35. Annals of Internal Medicine. Porcel JM, Bielsa S, Madronero AB. Hepatotoxicity associated with green tea extracts. Electronic letter. May 2005. Accessed at 31 July 2009. Available at: www.annals.org on. [ Links ]
36. Federico A, Tiso A, Loguercio C. A case of hepatotoxicity caused by green tea. Free Radic Biol Med 2007; 43(3): 474. [ Links ]
37. Danan G, Benichou C. Causality assessment of adverse reactions to drugs-I. A novel method based on the conclusions of international consensus meetings: application to drug-induced liver injuries. J Clin Epidemiol 1993; 46(11): 1323-1330. [ Links ]
38. Mazzanti G, Menniti Ippolito F, Moro PA, Cassetti F, Raschetti R, Santuccio C, Mastrangelo S. Hepatotoxicity from green tea: a review of the literature and two unpublished cases. Eur J Clin Pharmacol 2009; 65(4): 331-341. [ Links ]
39. Ministerio de Sanidad y Consumo. Sistema Español de Farmacovigilancia. Hidalgo A, Manso G, Revuelta P, Sánchez L. Nota informativa de la Agencia Española del Medicamento: Suspensión de la comercialización de la especialidad farmaceútica Exolise®. Ref: 2003/03. Disponible en: www.aemps.gob.es [ Links ]
40. Sarma DN, Barrett ML, Chávez ML, Gardiner P, Ko R, Mahady GB, Marles RJ, Pellicore LS, Giancaspro GI, Low Dog T. Safety of green tea extracts: a systematic review by the US Pharmacopeia. Drug Saf 2008; 31(6): 469-484. [ Links ]
41. Dara L, Hewett J, Lim JK. Hydroxy cut hepatotoxicity: a case series and review of liver toxicity from herbal weight loss supplements. Worls J Gastoenterol 2008; 14(45): 6999-7004. [ Links ]
42. Javaid A, Bonkovsky HL. Hepatotoxicity due to extracts of Chinese green tea (Camellia sinensis): A growing concern. J Hepatol 2006; 45 (2): 334-336. [ Links ]
43. Ministerio de la Protección Social. INVIMA, Instituto Nacional de Vigilancia de Medicamentos y Alimentos. En línea www.invima.gov.co. Citado en Octubre de 2012. [ Links ]
44. Amariles P, González L, Giraldo NA. Prevalence of Self-Treatment with Complementary Products and Therapies for weight Loss: A Randomized Cross-Sectional Study in Overweight and Obese Patients in Colombia. Curr Ther Res Clin Exp 2006; 67 (1):66-78. [ Links ]
45. Amariles P, Angulo N, Agudelo J, Gaviria G. Hepatitis associated with aqueous green tea infusions: a case study. Farm Hosp 2009; 33(5): 289-291. [ Links ]
46. Avelar Escobar G, Méndez Navarro J, Ortiz Olvera NX, Castellanos G, Ramos R, Gallardo Cabrera VE, Vargas Alemán Jde J, Díaz de León O, Rodríguez EV, Dehesa Violante M. Hepatotoxicity associated with dietary energy supplements: use and abuse by young athletes. Ann Hepatol 2012; 11(4): 564-569. [ Links ]











 text in
text in