Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.28 no.2 Bogotá Apr./June 2013
Linfangiectasia intestinal asociada a hemihipertrofia: Reporte de caso
Dalia Tatiana Mora Arbeláez (1), Mónica Contreras Ramírez, MD (2), Javier Rendón Henao, MD (3)
(1) Residente de Pediatría. Universidad CES. Medellín, Colombia.
(2) Gastroenteróloga pediatra. Departamento de gastroenterología. Hospital Pablo Tobón Uribe. Medellín, Colombia.
(3) Médico Patólogo. Departamento de Patología. Hospital Pablo Tobón Uribe. Medellín, Colombia.
Fecha recibido: 21-01-13 Fecha aceptado: 16-04-13
Resumen
La linfangiectasia intestinal primaria es una enfermedad caracterizada por dilatación de los vasos linfáticos del intestino, manifestándose como una enteropatía perdedora de proteínas. Presentamos un paciente con diarrea crónica, prolapso rectal recurrente y hemihipertrofia de miembro superior izquierdo, asociado a linfopenia e hipoalbuminemia. Por endoscopia digestiva superior y biopsia se diagnostica linfangiectasia intestinal primaria y se inicia tratamiento nutricional exitosamente.
Palabras clave
Linfangiectasia intestinal, enteropatía perdedora de proteínas, terapia nutricional.
INTRODUCCIÓN
La linfangiectasia intestinal primaria es una rara enfermedad caracterizada por dilatación de los vasos linfáticos de la mucosa, submucosa y serosa como también del mesenterio del intestino, esto lleva a fuga linfática secundaria que es responsable del cuadro clínico. Esta condición permite un amplio espectro de manifestaciones clínicas y paraclínicas las cuales están condicionadas por la localización anatómica y la extensión de la anomalía linfática (1). A continuación se reporta el caso de un niño con linfangiectasia intestinal asociada a hemihipertrofia de miembro superior izquierdo.
REPORTE DE CASO
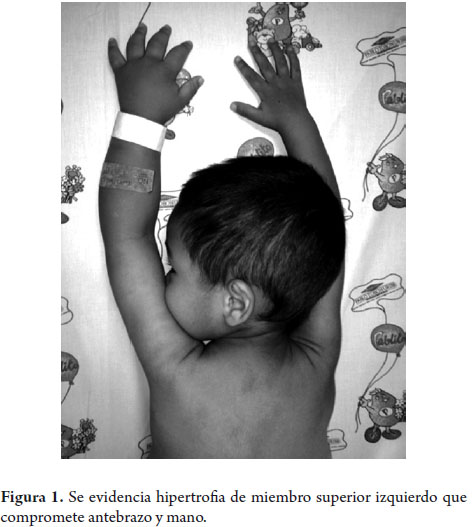
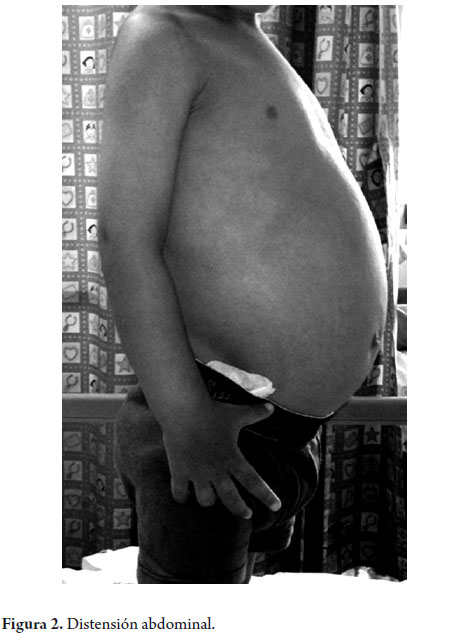
Paciente masculino de 33 meses de edad, que ingresó por cuadro clínico de 9 meses de evolución de prolapso rectal recurrente asociado a deposiciones líquidas, no fétidas, sin moco y sin sangre, en frecuencia de 5-6 veces al día, y en ocasiones acompañadas de vómitos no biliosos, no hemáticos. No historia de fiebre ni otros síntomas digestivos o extradigestivos. Antecedente de hospitalización previa por síndrome ascítico edematoso autolimitado con hallazgos de hipoalbuminemia, linfopenia y elevación de transaminasas durante el curso de ese evento con resolución posterior. No hay otros antecedentes personales ni familiares relevantes para la enfermedad actual (figuras 1 y 2).
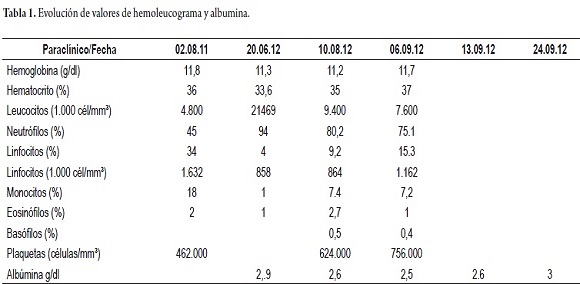
Al ingreso se encuentra paciente con distensión abdominal, prolapso rectal y hemihipertrofia de miembro superior izquierdo que compromete antebrazo y mano, valoración nutricional compatible con talla baja, sin otros hallazgos significativos al examen físico. Paraclínicos de ingreso evidencian anemia microcítica hipocrómica, linfopenia e hipoalbuminemia (tabla 1).
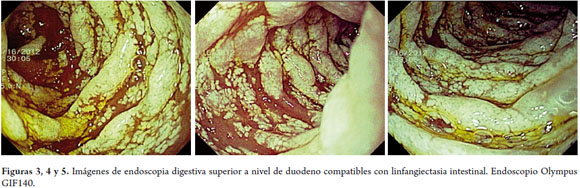
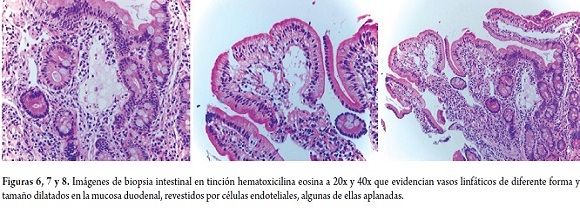
Como parte del enfoque diagnóstico del paciente se realizaron diferentes exámenes que incluían: coprograma seriado que descarto parasitosis, ionograma normal, función hepática normal, función renal normal, iontoforesis negativa, SUDAN III positivo, niveles de inmunoglobulinas con IgG de 300 mg/dl (VR: 749-2682 mg/dl). Finalmente se realiza endoscopia digestiva superior que evidencia gran edema de pliegues con lesiones blanquecinas "en copo de nieve" que recubren 90% de las paredes de bulbo y primera porción duodenal sugestivas de linfangiectasia intestinal, diagnóstico que fue confirmado por la biopsia intestinal (figuras 3, 4, 5, 6, 7 y 8).
Se realiza manejo inicial con dieta hipercalórica, hipograsa más fórmula enriquecida con triglicéridos de cadena media (MONOGEN®) por 20 días pero por poca respuesta se decide cambio a dieta exclusiva con fórmula enriquecida con triglicéridos de cadena media, obteniéndose a los 15 días respuesta clínica y paraclínica, caracterizada por disminución en el número de deposiciones a 1-2 día, formadas, ganancia de peso de aproximadamente 30 g/día y elevación de los niveles séricos de albúmina a 3g/dl.
DISCUSIÓN
En 1961, Waldmann y cols describen los primeros 18 casos de "hipoproteinemia hipercatabólica idiopática". Estos pacientes cursaban con edema asociado con hipoproteinemia y bajos niveles séricos de albúmina y gammaglobulinas. La excreción diaria de proteínas fecales era dos veces más alta que el valor obtenido en los pacientes sanos. El examen microscópico de biopsia de intestino delgado mostraba grados variables de dilatación de vasos linfáticos en la mucosa y submucosa. Estos autores propusieron el término de linfangiectasia intestinal (2).
La linfangiectasia intestinal es responsable de la fuga linfática al lumen intestinal lo cual lleva a hipoalbuminemia y linfopenia. El edema es consecuencia de la hipoproteinemia asociada a presión oncótica disminuida. Esta condición permite un amplio espectro de manifestaciones clínicas y paraclínicas las cuales están condicionadas a la localización anatómica y la extensión de la anomalía linfática (1). La lesión intestinal puede ser en parches, o en distribución más o menos localizada (3). Puede haber compromiso de otras estructuras como son el útero, el pulmón y la conjuntiva. Muchas enfermedades son asociadas con pérdida entérica excesiva de proteínas plasmáticas pero sin linfangiectasia intestinal tales como, la enfermedad de Menetrier o estados inflamatorios como el lupus eritematoso sistémico (4).
La linfangiectasia intestinal primaria típicamente se limita al intestino delgado y su etiología y prevalencia es desconocida. Los niños con linfagiectasia intestinal primaria usualmente se diagnostican antes de los 3 años de edad.
La linfangiectasia intestinal secundaria ocurre más frecuentemente en adultos y es secundaria a un aumento de la presión linfática. Entre las causas encontramos: linfoma intestinal, fistula linfoentérica, enfermedad de Whipple, enfermedad de Crohn, sarcoidosis, tuberculosis intestinal, giardiasis, radioterapia, quimioterapia, postoperatorio de cirugía de Fontan y pericarditis constrictiva.
Muchas enfermedades son asociadas con pérdida entérica excesiva de proteínas plasmáticas pero sin linfangiectasia intestinal tales como la enfermedad de Menetrier o estados inflamatorios como el lupus eritematoso sistémico (4).
Los niños con linfagiectasia intestinal primaria usualmente se diagnostican antes de los 3 años de edad.
En 95% de los casos la principal característica clínica de estos pacientes es el edema. Generalmente es periférico, simétrico, de grado variable, moderado a severo, con fóvea. Es común que se presente derrame pleural, pericarditis y ascitis quilosa. Se puede sospechar in útero por ascitis fetal o edema de miembros inferiores (4).
Los pacientes pueden presentar fatiga, dolor abdominal, náusea, vómito y falla de medro. El principal síntoma digestivo es diarrea moderada e intermitente. También pueden presentar íleo mecánico secundario a áreas de edema en intestino delgado que llevan a engrosamiento de la pared intestinal y disminución del lumen. La malabsorción puede causar déficit de vitaminas liposolubles.
Se ha descrito hipocalcemia que puede llevar a tetania secundaria y crisis convulsivas. Existen reportes que la asocian a osteomalacia y osteoporosis, además pueden desarrollar déficit de vitamina D e hiperparatiroidismo secundario (5).
Pueden presentar deficiencia de hierro con anemia secundaria a sangrado crónico por múltiples úlceras no específicas en intestino delgado. Además, se han reportado casos de sangrado digestivo sin evidencia paraclínica significativa de pérdida entérica de proteínas, lo cual ha sido asociado a aumento de la presión linfática en las anastomosis linfovenosas con ruptura de vasos venosos y sangrado secundario.
Entre las anomalías biológicas indirectas sugestivas de linfangiectasia intestinal se encuentran: hipoproteinemia, hipoalbuminemia, hipogammaglobulinemia con bajos niveles de IgG, IgM e IgA, bajo conteo de células T CD4+, y linfopenia.
A pesar de que estos pacientes presentan hipogammaglobulinemia severa y linfopenia, el riesgo de contraer una infección no es muy elevado y las infecciones oportunistas son poco comunes (6). Se han descrito casos de meningitis o enfermedad diseminada por criptococo y un caso de infección severa por estreptococo hemolítico del grupo b.
Se ha descrito un caso de transformación gelatinosa de la medula ósea, hay un reemplazo de células hematopoyéticas y adipocitos por un material extracelular amorfo compuesto de mucopolisacáridos, que fue atribuido a la desnutrición resultante de la malabsorción (4).
Se han descrito varios síndromes asociados como son: síndrome de las uñas amarillas, enfermedad de Von Recklighausen, síndrome de Turner, síndrome de Noonan, síndrome de Klippel-Trenaunay y síndrome de Henekam.
Los siguientes criterios han sido descritos para el diagnóstico:
1. Manifestaciones clínicas típicas.
2. Linfopenia.
3. Disminución simultánea de los niveles séricos de albúmina y de IgG.
4. Confirmación patológica de linfangiectasia intestinal, ya sea por biopsia endoscópica o espécimen quirúrgico.
5. Hallazgos compatibles con pérdida de proteínas por tracto digestivo.
Los primeros tres ítems son sugestivos, los dos siguientes son esenciales para establecer el diagnóstico (7). Sin embargo, el diagnóstico se realiza por la presencia de linfangiectasia intestinal basada en hallazgos endoscópicos con la correspondiente confirmación histológica en la biopsia intestinal.
Las anormalidades macroscópicas evidenciadas en la endoscopia digestiva superior son claras, se observan vellosidades de un color cremoso amarillento que corresponden a la dilatación de los vasos linfáticos en el interior de la mucosa intestinal. Las manifestaciones también pueden ser leves, la mucosa puede parecer edematisada pero no cremosa. La endoscopia puede ser negativa cuando las lesiones son segmentarias o localizadas, en estos casos la videocápsula endoscópica es útil para detectar la presencia de linfangiectasia intestinal, su localización y extensión. Donzelli y cols describieron dos tipos de placas linfangiectásicas sobre la superficie de la mucosa duodenal que fueron detectadas por este medio: un tipo tenía un diámetro menor a 1 mm mientras que el otro excedía los 3 mm de diámetro (8).
El examen histológico de las biopsias de duodeno, yeyuno e íleon confirma la presencia de material blanquecino con vasos linfáticos dilatados localizados en la mucosa, submucosa y serosa en ausencia de inflamación. Los linfáticos pueden estar dilatados en muchas vellosidades o en unas pocas y también se pueden encontrar dilatados en el mesenterio intestinal. La biopsia intestinal puede ser negativa en 16% de los casos (4).
EXÁMENES COMPLEMENTARIOS
1. Clearance de alfa 1-antitripsina en heces de 24 horas, se encuentra elevado debido a perdida entérica de proteínas. El método de la alfa 1-antitripsina ha reemplazado la gammagrafía la cual es más costosa y menos disponible y el uso de un producto humano conlleva riesgos infecciosos.
2. Gammagrafía de albúmina: la albúmina sérica humana unida a tecnecio 99 puede encontrarse aumentada a nivel intestinal lo cual indica perdida de proteínas en esta región. Se requieren exámenes seriados en 24 horas dado que la pérdida de proteínas en el intestino es intermitente. Es altamente sensible y es capaz de identificar el sitio de pérdida de proteínas.
3. Ecografía abdominal: puede evidenciar características indirectas que sugieran linfangiectasia intestinal primaria, tales como dilatación de asas intestinales, engrosamiento difuso de las paredes, hipertrofia de los pliegues, severo edema mesentérico y en algunos casos ascitis.
4. Tomografía computarizada con contraste: los hallazgos son similares en adultos y en niños, hay un engrosamiento difuso y nodular de las paredes del intestino delgado y edema como consecuencia de los vasos linfáticos dilatados en el interior de las vellosidades, también se evidencia algún grado de dilatación intestinal. El signo del halo caracterizado por un anillo interno de baja atenuación rodeado por un anillo externo de mayor atenuación es reportado en la linfangiectasia intestinal como también en la enfermedad de Crohn, la colitis ulcerativa y la enteritis por radiación. La tomografía axial computarizada con contraste puede ser útil para la detección de áreas localizadas de linfangiectasia.
5. Resonancia magnética nuclear con contraste: se puede evidenciar ascitis, edema mesentérico hiperintenso con colección de fluidos alrededor de los vasos sanguíneos mesentéricos, y un anillo hiperintenso rodeando áreas marcadamente engrosadas de asas de intestino delgado
6. Gammagrafía linfática: es útil para identificar anormalidades del árbol linfático y para confirmar la presencia de linfedema.
Con respecto al tratamiento se han utilizado diferentes tipos que incluyen: modificaciones dietarías, octreótide, terapia antiplasmina, corticoesteroides, resección quirúrgica de los segmentos afectados y tratamientos sintomáticos como la infusión de albúmina y la paracentesis. También se han usado shunt peritoneo-venoso y trasplante intestinal (5).
El pilar del tratamiento para la linfangiectasia intestinal primaria es una reducción de ácidos grasos de cadena larga procedentes de los alimentos y adición de triglicéridos de cadena media (9). Las modificaciones dietarias están encaminadas a controlar los síntomas y las consecuencias de la obstrucción linfática pero no modifican el proceso de la enfermedad subyacente (3). La exclusión de ácidos grasos largos previene la dilatación y ruptura de los linfáticos malformados mientras que los triglicéridos de cadena media son directamente absorbidos a la circulación venosa portal. Las modificaciones dietarias son más efectivas en niños que en adultos (8) y pueden resultar en mejoría en más de 50% de los pacientes (4). En pocas semanas se evidencia mejoría en parámetros clínicos y paraclínicos en estos pacientes (niveles de albúmina, inmunoglobulinas y conteo de linfocitos). Se ha descrito edema hipoproteinémico refractario en algunos casos (12-17). En casos que no responden, o la clínica es severa, la nutrición parenteral total puede ser requerida (10).
El octreótide es un análogo de la somatostatina que puede ayudar a disminuir las pérdidas linfáticas a través de diferentes mecanismos. Se ha reportado su utilidad en dos casos refractarios a otras modalidades terapéuticas. En un estudio realizado en 11 pacientes pediátricos con diagnóstico de linfangiectasia intestinal primaria se utilizó a dosis de 150-200 µg dos veces al día de forma subcutánea con una duración entre 3 y 37 meses encontrando disminución en el número total de deposiciones y en los requerimientos de albúmina; solo uno de los pacientes revelo mejoría histopatológica. Se observó pancreatitis aguda como efecto adverso en un caso (11).
Existe reportes de caso que evidencian la respuesta a la terapia antiplasmina con ácido tranéxamico 1 gramo vía oral 3 veces al día, en pacientes que no respondían adecuadamente al manejo con dieta ni al octreótide (3). Esta modalidad está fundamentada en un aumento en la actividad fibrinolítica plasmática o tisular en estos pacientes (9). Sin embargo, las respuestas descritas a este manejo son heterogéneas con mejoría parcial.
Los corticoides se han usado principalmente en pacientes con elevación de reactantes de fase aguda, así pues, pueden ser usados en un subgrupo de pacientes con enfermedad inflamatoria subyacente como es el caso del lupus eritematoso sistémico.
Los reportes de manejo quirúrgico son principalmente en adultos y son casos en que la clínica simulaba inicialmente un cuadro de abdomen agudo; existe un caso reportado de resección del segmento afectado en un paciente de 7 años de edad (4). Usualmente la cirugía no tiene utilidad en pacientes con linfangiectasia intestinal primaria dado que la alteración no está confinada a un área específica (1).
La terapia de soporte puede requerir infusiones de albúmina, diuréticos, toracentesis y paracentesis con el fin de lograr un alivio transitorio de los síntomas. La infusión de albúmina es un tratamiento sintomático propuesto para pacientes con efusiones serosas importantes o que causen molestia. Las infusiones repetidas de albúmina pueden ser útiles para reducir el edema y para mejorar los niveles séricos de esta, pero esta eficacia es transitoria.
El pronóstico a largo plazo es variable, pero usualmente la linfangiectasia intestinal primaria es una enfermedad crónica, de progresión lenta con remisiones clínicas intermitentes, que requiere una dieta restrictiva continua. Es importante aclarar a los padres que no existe un manejo curativo. Los principales factores que alteran la calidad de vida en estos pacientes son el linfedema y las infecciones asociadas (4).
REFERENCIAS
1. Uguralp S, Mutus M, Kutlu O, Baysal T, Mizrak B. Primary intestinal lymphangiectasia: A rare disease in the differential diagnosis of acute abdomen. J Pediatr Gastroenterol Nutr 2001; 33(4): 508-510. [ Links ]
2. Waldmann TA, Steinfeld JL, Dutcher TF, Davidson JD, Gordon RS: The role of the gastrointestinal system in "Idiopathic hypoproteinemia". Gastroenterology 1961; 42: 197-207. [ Links ]
3. Maclean J, Cohen E, Weinstein M. Primary intestinal and thoracic lymphangiectasia: A response to antiplsmin therapy. Pediatrics 2002; 109: 1177-1180. [ Links ]
4. Vignes S, Bellanger J. Primary intestinal lymphangiectasia. Orphanet J Rare Dis 2008; 3:5. [ Links ]
5. Suresh N, Ganesh r, Sankar J, Malathi S. Primary intestinal lymphangiectasia. Indian Pediatr 2009; 46: 903-906. [ Links ]
6. Jabeen S, Murthy A, Kandadai R, Meena A, Borgohain R, Uppin M. Cryptoccocal meningitis as a primary manifestation in a patient with intestinal lymphangiectasia. Ann Indian Acad Neurol 2012; 15: 218-20. [ Links ]
7. Li XP, Shen WB, Long MQ, Lian XL, Yu M. Osteomalacia and osteoporosis associated with primary intestinal lymphangiectasis. Chin Med J 2012; 125(10): 1836-38. [ Links ]
8. Oh TG, Chung JW, Kim HM, Han SJ, Lee JS, Park JY et al. Primary intestinal lymphangiectasia diagnosed by capsule endoscopy and double ballon enteroscopy. World J Gastrointest Endosc 2011; 3(11): 235-240. [ Links ]
9. Campos C, Fernández-Argüelles A, Rabat JM, Sendón A. Dietoterapia en paciente con linfangiectasia intestinal primaria y ascitis quilosa de repetición. Nutr Hosp 2007; 22(6): 723-25. [ Links ]
10. Aoyagi K, Iida M, Matsumoto T, Sakisaka S. Enteral nutrition as a primary therapy for intestinal lymphangiectasia: Value of elemental diet and polymeric diet compared with total parenteral nutrition.Digestive Diseases and Sciences. 2005; 50(8): 1467-70. [ Links ]
11. Sari S, Baris Z, Dalgic b. Primary intestinal lymphangiectasia in children: Is octreotide an effective and safe option in the treatment? J Pediatr Gastroenterol Nut 2010; 51(4): 454-7. [ Links ]
12. Gortani G, Maschio M, Ventura A. A child with edema, lower limb deformity, and recurrent diarrhea. J Peadiatrics 2012. [ Links ]
13. Holzknecht N, Helmberg T, Beuers U, Rust C, WiebeckeB, Reiser M. Cross-Sectional imaging findings in congenital intestinal lymphangiectasia. Journal of Computer Assisted Tomography 2002; 26(4): 526-528. [ Links ]
14. Perisic Vojislav, Kokai G. Bleeding from duodenal lymphangiectasia. Arch Dis Child 1991; 66: 153-154. [ Links ]
15. Dierselhuis M, Boelens JJ, F Versteegh, Weemaes C, Wulffrat N. Recurrent and opportunistic infections in children with primary intestinal lymphangiectasia. J Pediatr Gastroenterol Nut 2007: 44(3): 382-85. [ Links ]
16. McDonald K, Bears C. A preterm infant with intestinal lymphangiectasia: A diagnostic dilemma. Neonatal Network 2009; 28(1): 29-36. [ Links ]
17. Molina M, Romero S, Antón S, Prieto G, Polanco I. Linfangiectasia intestinal primaria: Evolución a largo plazo. An Esp Pediatr 2001; 54 (Supl. 3): 33-35. [ Links ]











 text in
text in