Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.28 no.3 Bogotá July/Sept. 2013
Enfermedad de Alzheimer y disfagia. Desarrollo del compromiso deglutorio
Camilo A. Manrique M., MD (1), Julián D. Martínez, MD (2), Martín A. Garzón O. MD (2), Natan Hormaza, MD (2), Jorge Lizarazo R., MD (2), Juan C. Marulanda, MD (2), Juan Molano V., MD (2), Renzo Pinto C., MD (1), Mario H. Rey T., MD (3), Daysi Rivera H., MD (1)
(1) Fellow Gastroenterología Universidad del Rosario, Hospital Universitario de La Samaritana. Bogotá, Colombia.
(2) Profesor asociado, Departamento de medicina, Universidad Nacional de Colombia, Bogotá, Colombia.
(3) Gastroenterólogo. Servicio Gastroenterología Hospital Universitario de La Samaritana. Postgrado Gastroenterología, Universidad del Rosario. Bogotá, Colombia.
Fecha recibido: 17-08-12 Fecha aceptado: 26-06-13
Resumen
La disfagia es síntoma común en varias enfermedades neurológicas, en afectados por eventos cerebrovasculares o como consecuencia de traumas craneoencefálicos. Otro grupo importante que desarrolla trastornos de la deglución son aquellos adultos mayores con pérdida progresiva de las funciones cognitivas como es el caso de pacientes con demencia tipo Alzheimer, en donde la enfermedad se acompaña de complicaciones respiratorias que son potencialmente evitables, si la disfagia es reconocida precozmente y se trata adecuadamente.
Palabras clave
Disfagia, enfermedad de Alzheimer, trastorno de la deglución, esófago.
PRESENTACIÓN DEL CASO
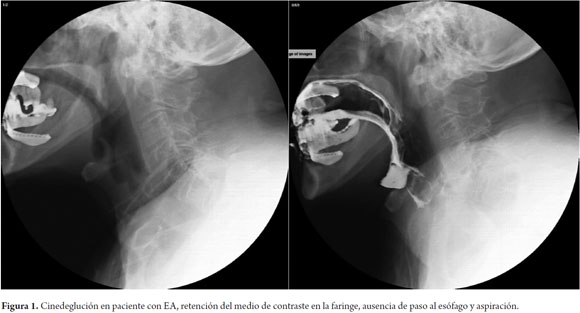
Mujer de 80 años de edad con cuadro clínico progresivo de pérdida de la memoria de 4 años de evolución. Disminución de la capacidad de autocuidado 2 años posteriores al inicio de pérdida de la memoria; además de disminución en la ingesta de alimentos que fue progresiva para sólidos y posteriormente para los líquidos. La paciente pierde progresivamente peso además de masa corporal con atrofia muscular. El cuadro un año después evoluciona con franca disfagia, tos y regurgitación nasal. Debido a estas alteraciones que la paciente presentaba durante los episodios de deglución se realiza estudio de cinedeglución el cual mostró retención del bario en la hipofaringe y broncoaspiración de medio de contraste (figura 1).
Para garantizar adecuada nutrición de la paciente además de diminuir el riesgo de broncoaspiración crónica se realiza gastrostomía endoscópica sin complicaciones.
DISCUSIÓN
El incremento de la expectativa de vida en la población mundial ha generado una creciente aparición de patologías asociadas a este fenómeno demográfico, así como el creciente aumento de los costos a los sistemas de salud y la necesidad de desarrollar estrategias para afrontar y contener las complicaciones que se derivan de esta longevidad y poder ajustar los manejos de las mismas a la población que las requiere.
El fenómeno del envejecimiento humano va de la mano con el desarrollo de patologías neurológicas, que tienen impacto no solo para el paciente sino para sus familias ya que deben hacer ajustes en los cuidados básicos, según la severidad de la afección y la repercusión que esta tenga en los individuos (1).
Es por esta razón que cada dia tiene una mayor importancia la asociación de enfermedades neurológicas degenerativas como la enfermedad de Alzheimer, con patologías gastrointestinales en especial en cuanto al funcionamiento del tracto digestivo superior como es el caso de los trastornos de la deglución y de la motilidad que sin un diagnóstico oportuno y un manejo adecuado, aumentan grandemente la morbimortalidad de los pacientes.
En USA se calcula que 4,5 millones de norteamericanos presentan esta enfermedad, de los cuales 200.000 son menores de 65 años de edad y se proyecta que la generación actual aportará 10 millones más de adultos con este padecimiento. La prevalencia actual es de 11 millones de personas, la cual se incrementará a 16 millones en los próximos 20 años, y generará 17,4 millones de horas laborales con costos de 200.000 millones de dólares a los hogares de cuidado crónico. Además se debe tener en cuenta que uno de cada siete ancianos de ese país no cuenta con ningún tipo de cuidador (2).
En Colombia, las enfermedades demenciales tienen una prevalencia de 1,8% en personas mayores de 65 años y de 3,4% en los mayores de 75 años. Resultados mostrados en estudio EPINEURO refieren que la mayor prevalencia se establece en las regiones suroccidental y oriental del país con 2,2% y 1,9%, los cuales están sensiblemente por debajo de los reportados por países en la misma región en donde Brasil tiene la mayor prevalencia con el 11% (3).
La expectativa de vida para el 2030 tendrá un incremento aproximado de 30%, con una prevalencia calculada en la aparición de trastornos de la deglución en los ancianos de 7% a 22% el cual se incrementará hasta en 40%-50% en los ancianos que residen en hogares de cuidado crónico (1).
Adicionalmente, se ha descrito que los ancianos recluidos en hogares de cuidado crónico tienen una incidencia de hasta 45% en la presentación de trastornos deglutorios, los cuales incrementan a medida de los cambios sensoriales y motores funcionales empeoran y sumados a los producidos por su neuropatología de base (1).
La evaluación fisiológica del tracto aerodigestivo en el punto de conjunción anatómico ubicado en la boca y la faringe tienen un importante papel en la coordinación de la funcionalidad de cada uno de sus componentes en cuanto a la respiración y la deglución para su eficacia y seguridad (4). La aparición de tos es un indicador importante de potenciales cuadros de broncoaspiración (5). Es importante saber que los movimientos básicos involucrados en la deglución son un mosaico que incluye las cuatro fases: la oral preparatoria, oral, faríngea, esofágica, las cuales permiten que el bolo se mezcle con la saliva, sea masticado, y con los movimientos para su desplazamiento hacia la faringe donde según su consistencia, tamaño y hasta su sabor hacen que se dicte la duración de la fase oral y la preparación para la fase siguiente donde se evidencia que en la fase faringe haya interrupción de la respiración para así permitir el paso del bolo alimenticio hacia la faringe y posteriormente múltiples eventos biomecánicos hacen sello en la vía aérea y permiten el paso del bolo a la faringe por medio de la actividad del músculo constrictor de la faringe y movido a través de esta por ondas de presión secuencial y al paso de este al esófago inmediatamente se reincorpora la respiración, y el desplazamiento hacia el estómago es dado por los movimientos peristálticos de los músculos circulares y longitudinales esofágicos (1).
Los anteriores eventos descritos están comandados por una compleja interacción entre componentes sicológicos, motores y sensoriales que involucran los pares craneales V - VII - IX - X - XI - XII, la corteza cerebral, el cerebelo y el tronco cerebral. Estas acciones neurofisiológicas están íntegramente ligadas a las fases macro de la deglución en donde las actividades corticales y del tronco cerebral están integradas en la fase oral; estas alteraciones deglutorias se enmarcan en el termino "presbifagia", la cual no se asocia frecuentemente con la aparición de disfagia orofaríngea, pero sí en el uso de fármacos que comprometan funcionalidad del sistema nervioso central (4).
Por lo tanto, estas alteraciones estructurales pueden impedir la progresión del bolo alimenticio. La misma alteración en los ancianos es la que compromete las regiones cerebrales como son la corteza promotora lateral, la ínsula, la corteza temporo parietal, la amígdala y el cerebelo. Esto explica que los pacientes que tienen compromiso en estas áreas ya sea por componentes vasculares, degenerativos, metabólicos o traumáticos van a desarrollar disfagia que se presenta entre 30%-50% de los adultos mayores que sufren estas afecciones estructurales; que a su vez también se presentan al encontrarse alteraciones a nivel de los cordones a nivel C1-C2 (5).
Se conoce que los movimientos deglutorios tienen rangos de duración como los de los músculos submentonianos que tienen reacción de < 740 milisegundos (ms), el cierre rápido del vestíbulo laríngeo < 160 ms, la apertura rápida del esfínter esofágico superior < 220 ms; lo que en los pacientes con alteraciones en las diferente áreas del sistema nervioso central antes mencionadas se traduce en disfagia neurogénica que genera retardo en la respuesta del músculo submentoniano, mayor duración de la respuesta de la deglución orofaríngea (OSR) por sus siglas en inglés y demora la fase de reconfiguración orofaríngea entre la vía respiratoria y la vía digestiva. Con evidencia en los estudios de pacientes con disfagia de la prolongación de los tiempos del cierre rápido del vestíbulo de la laringe (LVC) y de la apertura rápida del esfínter esofágico superior (UESO), pueden llegar a duplicar esta duración, que en los sujetos sanos ocasiona deglución insegura y en los pacientes ancianos con desórdenes neurológicos broncoaspiración (5).
Mediante la técnica de video fluoroscopia se valora la duración fisiológica de los tiempos de cierre en un adulto mayor normal y el retardo de tiempos que se evidencia en los pacientes que presentan alteraciones degenerativas a nivel de sistema nervioso central durante la ingesta de alimentos especialmente los líquidos (6).
Todas estos trastornos que aumentan los tiempos de respuesta son condicionadas por la disminución en las sensaciones, número de neuronas y retardo en la conducción aferente que están altamente asociadas a las enfermedades degenerativas del sistema nervioso central, esto genera una velocidad más lenta en el transporte del bolo alimentario de alrededor de < 10 cm/segundo (7).
A pesar de las alteraciones y los cambios a nivel anatómico, fisiológico y funcional que pueden ocurrir con el paso del tiempo en los humanos, el primer compromiso funcional en los adultos mayores sanos es la denominada presbifagia, que son cambios "fisiológicos" ajustados a la edad del paciente y que no ponen en riesgo la seguridad de la vía aérea y tampoco aumento de aspiración (8).
Estos cambios durante el transcurso de la vida se ven de forma marcada en los ancianos, no solo por las alteraciones estructurales cerebrales sino también como respuesta a cambios degenerativos de las estructuras anatómicas de la cavidad oral, faringe y laringe, como son la disminución del área de los músculos masticatorios, la atrofia lingual, la infiltración grasa y la disminución del diámetro de las fibras musculares linguales, atrofia del músculo tiroaritenoideo, las ondas de contracción más lentas de los músculos constrictores faríngeos y disminución del tono del esfínter esofágico superior. Una de las alteraciones menos estudiadas son las relacionadas con la percepción donde hay disminución del reconocimiento táctil de labios y lengua; disminución de la percepción de viscosidad, pobre esterognosia oral, reducción en la percepción del gusto (9). A su vez, otras situaciones asociadas que desarrollan alteración en la sensibilidad de los ancianos es la ausencia de piezas dentales que pueden ser tan severas como en los casos de anodoncia, el reemplazo de estas por prótesis dentales que incrementan los problemas deglutorios presentes y aumentan la pérdida de sensibilidad en la cavidad oral.
LA TOS COMO MARCADOR DE BRONCOASPIRACIÓN
La aspiración se puede presentar antes, durante o después de la deglución, sin que esté necesariamente asociada a episodios de tos. La aspiración silenciosa (sin tos) en algunos pacientes tiene un riesgo cuatro veces mayor de presentar neumonía, y para quienes tienen un mayor deterioro orofaríngeo se eleva hasta diez veces (9, 10), siendo factores independientes de riesgo ser hombre y mayor de 65 años para presentar broncoaspiración silente. La tos refleja es la respuesta a la presencia de contenidos líquidos o sólidos a nivel de la laringe como protector traqueobronquial. Mientras que el desarrollo de tos voluntaria no está en relación con los episodios de comida o bebida con una sensibilidad 55%-70% y especificidad 45%-68%, mientras que la sensibilidad y especificidad de la presencia de tos reflejo como marcador para aspiración es de 50%-86% de sensibilidad y 50%-91% de especificidad (5), lo que genera que sea en primer punto de enfoque para los trastornos deglutorios en el anciano tanto los producidos por deterioro neurológico, por fármacos o condiciones asociadas (11). Dentro de este enfoque inicial se deben asociar estudios radiológicos de tórax para definir si hay compromiso parenquimatoso pulmonar, que es una de las recomendaciones importantes dadas para los pacientes en que se sospeche aspiración silente (5).
IDENTIFICANDO LA DISFAGIA Y SUS RIESGOS
La neumonía adquirida en la comunidad es una de las mayores causas de morbimortalidad en los ancianos; este riesgo se incrementa en las personas que superan los 60 años de edad y es cinco veces más alto en los mayores de 75 años. Siendo un factor de riesgo asociado la internación en hogares de cuidado crónico en los cuales llega a ser de 33 de cada 1.000 recluidos comparado con 1,14 por cada 1.000 ancianos que tienen como cuidadores a sus familiares (12). Mientras que el volumen de aspiración es uno de los factores de riesgo para el desarrollo de neumonía existen otros factores que se asocian, así como indicadores que el paciente está presentando disfagia y predisponen al desarrollo de neumopatía aspirativa (tabla 1).
La colonización bacteriana en la faringe que sucede por los trastornos deglutorios es fundamental en el desarrollo de infección pulmonar en el anciano; los gérmenes Staphylococcus aureus, Klebsiella pneumoniae y Escherichia coli, son los más implicados y a esto se suma al poco aclaramiento de saliva y en algunos casos la higiene bucal deficiente en este grupo de pacientes (13). Los cambios de la inmunidad pulmonar y los mecanismos de defensa locales como el escaso aclaramiento mucociliar, elasticidad pulmonar, fuerza muscular y disminución de la capacidad residual funcional que se han descrito en los ancianos aumentan significativamente el riesgo de infección respiratoria (12).
CAMBIOS DEMENCIALES E INICIO DE LA DISFAGIA
Los pacientes con cambios demenciales son más dependientes de cuidados médicos, lo que hace que con estas condiciones presenten mayor riesgo de enfermedades y morbimortalidad que los adultos que se alimentan solos; este riesgo es directamente proporcional a la severidad del compromiso neurológico, mayor grado de dependencia de alimentación en donde las adecuadas técnicas de nutrición en los pacientes con enfermedad de Alzheimer (EA) disminuyen la probabilidad de aspiración así como la pérdida de peso o alteraciones hidroelectrolíticas.
Los primeros cambios a tener en cuenta en la EA es la anosmia, así como el cambio por el gusto de los alimentos que usualmente consume el paciente (1, 14), que posteriormente en las fases iniciales de la enfermedad se traduce en la disminución de los movimientos de la lengua, que se suman al olvido de los pacientes por consumir los alimentos o la sensación y el "recuerdo" de haberlos consumido anteriormente sin haberlo ejecutado, lo que representa el inicio de las aparición de deshidratación, pérdida de peso, además de un mayor consumo energético por la hiperquinesia que presentan en las fases iniciales de la enfermedad (1-14).
ESTUDIOS NEURONALES
Los cambios iniciales en los pacientes con Alzheimer y disfagia carecen de representación en los estudios fisiológicos corticales, como sucede en otras alteraciones neurológicas (por ejemplo, posterior a un evento cerebrovascular) en los cuales se observa disminución en la utilización de oxígeno y de glucosa por determinadas zonas del encéfalo. Tampoco se observa que aumente la activación neuronal en áreas vecinas a las afectadas como un mecanismo de adaptación o de compensación; esta situación ha impedido el uso extensivo de estudios neurofisiológicos en estadios tempranos de la enfermedad, que puedan servir de guía para el manejo adecuado de estos pacientes (14-16).
CUANDO EL ALZHEIMER LLEGA A MODERADO / SEVERO
Es importante la evolución de la enfermedad con el desarrollo y adaptación de la deglución, la cual se comporta de forma individual según las necesidades sociales, nutricionales que también incluye la discriminación del tipo de alimentos, viscosidad, consistencia y volumen. La alteración de estos mecanismos redunda en la presentación de disfagia con los cambios nutricionales, alteraciones sociales y la adaptación de los individuos a estos. El papel fundamental para la presentación de estos cambios deglutorios no es el envejecimiento de las personas sino los cambios cognitivos que llevan al desarrollo de la pérdida de la independencia y de la capacidad para nutrirse de forma autónoma. Las limitaciones en el conocimiento de estos cambios en los cuidadores de los pacientes con EA, impiden que adopten el uso de diferentes técnicas como cambios posturales de la cabeza, mandíbula o cuello que mejoren la deglución y su coordinación con la respiración, para lograr mantener un adecuado estatus nutricional y disminuir el riesgo de aspiración.
El trabajo desarrollado por Sheilla de Medeiros Correia, et al donde evaluaron 50 pacientes con enfermedad de Alzheimer en fases avanzadas (moderado CDR2 y severo CDR3) con trastorno en la deglución, catalogados en el score de clasificación de demencia clínica (CDR) y el examen cognitivo de los individuos que se incluyeron en el estudio fue basado en el minimental (MMSE) y la funcionalidad global con base en el índice de actividades de la vida diaria, caracterizando a su vez el cuestionario de afásica (FOQ-A) para la evaluación de la comunicación de los pacientes. Encontraron que los pacientes clasificados como Alzheimer severo tenían mayor deterioro en la velocidad de la deglución que los clasificados como moderado (4= 22,2% en CDR2 y 13= 40,6% en CDR3); con problemas más severos en ingestión específica de bebidas (5= 27,8% en CDR2 y 23= 71,9% en CDR3), retraso en el proceso de deglución (12= 37,5% en CDR3), y en relación con determinados alimentos (2= 11,1% en CDR2 y 22= 68,8% en CDR3). Paradójicamente, observaron un mayor número de cuidadores en los pacientes que aún tenían habilidades para su cuidado que en los pacientes con alteraciones funcionales severas (16).
Esto nos muestra que es importante que estos pacientes estén al cuidado de personal entrenado y calificado en alteraciones de alimentación y estado nutricional. Pero fundamentalmente, a la adecuada evaluación y manejo en los pacientes con EA en fases iniciales es a los que las intervenciones terapéuticas deben estar encaminadas para corregir en lo posible los trastornos deglutorios y prevenir las complicaciones. Esto basado y apoyado por los cuestionarios de evaluación del deterioro de la función cognitiva de quienes tienen manifestaciones de esta patología; y al estar ya instaurada la enfermedad con disfagia es la evaluación, el cuidado y el entrenamiento del personal a cargo de estos ancianos quienes deben caracterizar el avance de la enfermedad así como sus potenciales complicaciones.
Los pacientes que se encuentran en fases del Alzheimer clasificadas como moderadas presentan distracción con los alimentos y rechazo a los mismos que en muchos casos se presenta por el olvido de las actividades que está desarrollando, mientras que los pacientes en fases más avanzadas de la enfermedad presentan pasividad durante la comida y velocidad de la alimentación inadecuada, lo que puede por parte de quien cuida, que estimule nuevamente alimentación sin percatarse la no deglución y el riesgo de aspiración; de otro lado, la no apertura voluntaria de la boca puede interpretarse como no deseo de ingesta de alimentos poniendo en riesgo el estado nutricional, que también en fases terminales de la enfermedad se puede manifestar con morder la cuchara que en realidad es la aparición de reflejos primitivos deglutorios. Así como la fuga de alimento de la cavidad oral está en relación con el compromiso de los músculos de la boca y lengua y la severidad de la enfermedad, de igual manera las alteraciones en la dentición y en la capacidad sensorial que se inician en el estado intermedio se reflejan con más severidad en los estados avanzados de la enfermedad.
REFERENCIAS
1. Easterling CS, Robbins N. Dementia and Dysphagia. Geriatric Nursing 2008; 29(4): 275-285. [ Links ]
2. Alzheimer's Association. 2012 Alzheimer's disease facts and figures. Alzheimer's Association / Alzheimer's & Dementia 2012; 8: 131-168. [ Links ]
3. Ruiz de Sanchez C, Nariño D, Muñoz JF. Epidemiología y carga de la enfermedad de Alzheimer. Acta Neurológica 2010; 26: 3 87-94. [ Links ]
4. Forster A, Samaras D, Gold NA. Oropharyngeal dysphagia in older adults: A review. European Geriatric Medicine 2011; 2: 356-362. [ Links ]
5. Smith Hammond CA, Goldstein LB. Cough and Aspiration of Food and Liquids Due to Oral-Pharyngeal Dysphagia ACCP Evidence-Based Clinical Practice Guidelines. Chest 2006; 129: 154S-168S. [ Links ]
6. Rofes L, Arreola V, Almirall J, Cabre M, Campins L, García-Peris P, Speyer R, Clave P. Diagnosis and Management of Oropharyngeal Dysphagia and its Nutritional and Respiratory Complications in the Elderly. Gastroenterology Research and Practice 2011. [ Links ]
7. Robbins J, Hamilton JW, Lof GL, Kempster GB. Oropharyngeal swallowing in normal adults of different ages. Gastroenterology 1992; 103(3): 823-829. [ Links ]
8. Ianessa AH, Robbins JA. Dysphagia in the Elderly. Phys Med Rehabil Clin N Am 2008; 19(4): 853-865. [ Links ]
9. Pikus L, Levine MS, Yang YX, et al. Videofluoroscopic studies of swallowing dysfunction and the relative risk of pneumonia. AJR Am J Roentgenol 2003; 180: 1613-1616. [ Links ]
10. McCullough GH, Wertz RT, Rosenbek JC. Sensitivity and specificity of clinical/bedside examination signs for detecting aspiration in adults subsequent to stroke. J Commun Disord 2001; 34: 55-72. [ Links ]
11. Paul E. Marik, Kaplan D. Aspiration Pneumonia and Dysphagia in the Elderly. Chest 2003; 124: 328-336. [ Links ]
12. Palmer LB, Albulak K, Fields S, et al. Oral clearance and pathogenic oropharyngeal colonization in the elderly. Am J Respir Crit Care Med 2001; 164: 464-468. [ Links ]
13. Ianessa AH, McLaren DG, Kosmatka K, Fitzgerald M, Johnson, Porcar E, Kays S, Eno-Obong Umoh, JoAnne Robbins. Early deficits in cortical control of swallowing in Alzheimer's disease. J Alzheimers Dis 2010; 19(4): 1185-1197. [ Links ]
14. Priefer BA, Robbins J. Eating changes in mild-stage Alzheimer's disease: a pilot study. Dysphagia 1997; 12: 212-221. [ Links ]
15. Humbert IA, Fitzgerald ME, McLaren DG, Johnson S, Porcaro E, Kosmatka K, Hind J, Robbins J. Neurophysiology of swallowing: Effects of age and bolus type. Neuroimage 2009; 44: 982-991. [ Links ]
16. Sheilla de Medeiros Correia, Lilian Schafirovits Morillo, Wilson Jacob Filho, Leticia Lessa Mansur. Swallowing in moderate and severe phases of Alzheimer's disease. Arq Neuropsiquiatr 2010; 68(6): 855-861. [ Links ]











 text in
text in