Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.29 no.2 Bogotá Apr./June 2014
Hígado graso: aspectos clínicos en un centro de tercer nivel en Bogotá - período 2009-2013
Jhon E. Prieto Ortiz MD. (1), Santiago Sánchez Pardo MD. (2), Leonardo Rojas Díaz MD. (2), Sandra Huertas Pacheco MD. (3)
(1) Gastroenterólogo, Hepatólogo, Clínica Universitaria Colombia. Bogotá, Colombia.
(2) Médico, Fundación Universitaria Sanitas. Bogotá, Colombia.
(3) Patóloga, Epidemióloga, Clínica Universitaria Colombia. Bogotá, Colombia.
Fecha recibido: 11-12-13 Fecha aceptado: 08-05-14
Resumen
Introducción: La enfermedad hepática grasa no alcohólica, o hígado graso (NAFLD, nonalcoholic fatty liver disease) es una de las principales causas de enfermedad hepática a nivel mundial, con una prevalencia aproximada del 30% en adultos. En nuestro medio no se conocen las características clínicas de estos pacientes.
Metodología: Estudio descriptivo, retrospectivo, con revisión de historias clínicas de 266 pacientes con diagnóstico de hígado graso, de la consulta externa de hepatología, de Clínica Universitaria Colombia, desde el 1 de enero de 2009 hasta el 31 de mayo de 2013, describiendo las características clínicas.
Resultados: De los 266 pacientes incluidos en el estudio, 52,3% eran hombres y 47,7% mujeres, la edad promedio de diagnóstico fue de 51,6 años. El antecedente de importancia encontrado con mayor frecuencia fue la dislipidemia, la cual se presentó en 113 pacientes (42,5%); 127 (47,8%) pacientes presentaron esteatohepatitis no alcohólica (NASH, del inglés nonalcoholic steatohepatitis), 108 (40,6%) esteatosis simple y 31 (11,6%) cirrosis; estos últimos se clasificaron de acuerdo a la escala de CHILD, encontrando: 22 (70,9%) clasificados como A, 8 (25,8%) como B y 1 (3,2%) como C. La biopsia hepática se realizó en 31 pacientes (11,6%).
Conclusiones: En los pacientes con hígado graso se identificaron, frecuentemente, elementos del síndrome metabólico, siendo el principal, la dislipidemia. La mayoría se encuentran en estadios iniciales de la enfermedad, con un bajo porcentaje de pacientes cirróticos, lo cual podría sugerir una evolución más lenta de la enfermedad en nuestro medio, hipótesis que debe ser validada en otros estudios.
Palabras clave
Hígado graso, factores de riesgo, NASH, NAFLD, esteatosis hepática, cirrosis hepática, fibrosis.
INTRODUCCIÓN Y DEFINICIÓN
El hígado graso o enfermedad hepática grasa no alcohólica (NAFLD, del inglés nonalcoholic fatty liver disease), entidad descrita originalmente en los años 80 por Ludwig (1), es un motivo frecuente de consulta por transaminasas elevadas en forma asintomática (2,4) y una de las principales causas de enfermedad hepática a nivel mundial.
Definición
El término de hígado graso o NAFLD, desde el punto de vista histológico, abarca un espectro que va desde la esteatosis grasa simple (condición benigna), pasando por el hígado graso, con elevación de transaminasas o esteatohepatitis no alcohólica (NASH, del inglés nonalcoholic steatohepatitis), en la cual la esteatosis está acompañada por los fenómenos de balonización e inflamación, con fibrosis progresiva, que puede llevar hasta la cirrosis, con sus complicaciones inherentes (2-6).
El hígado graso se define como la presencia de esteatosis hepática en el ultrasonido, con o sin inflamación y/o fibrosis, en ausencia de causas secundarias, mencionadas a continuación (5,6):
- Consumo de alcohol mayor a 20 g/día para hombres y 10 g/día para mujeres.
- Uso de medicamentos hepatotóxicos como (glucocorticoides, isoniazida, metrotexate, amiodarona y tamoxifeno) dentro de los últimos 6 meses previos al estudio.
- Serología positiva para hepatitis B y C.
- Concentración de ferritina >1000 mg/L.
- Títulos séricos de anticuerpos antimúsculo liso >1:160 o anticuerpos antimitocondriales >1:140.
PREVALENCIA
Se estima una prevalencia mundial del 20% al 30% en adultos; estos valores pueden variar según la población estudiada y del método utilizado para su diagnóstico (ultrasonografía, biopsia hepática o elevación de las enzimas hepáticas) (7-10). Es mucho más frecuente en países industrializados, en donde la mayoría de pacientes se diagnostican entre los 40 y 50 años, aunque se está incrementando el diagnóstico en la población infantil (11).
Se asocia a factores de riesgo como la obesidad y el alcoholismo hasta en un 30%-100% de los casos, a diabetes mellitus tipo 2 entre un 10%-75%, a dislipidemia en un 90% y al síndrome metabólico (SM) en 25% (el hígado graso es la manifestación hepática de este síndrome, el 90% de los pacientes con NAFLD presentan al menos una característica del SM y una tercera parte presenta todos los criterios) (3,4-6,). Es importante resaltar que la entidad se puede presentar en pacientes sin sobrepeso (12).
Por otra parte, la presencia de hígado graso se asocia con un mayor riesgo de muerte por cualquier causa, siendo predictor de eventos cardiovasculares futuros, independientemente de la edad, sexo, niveles de LDL, tabaquismo y SM (13-16). Varios estudios han demostrado la asociación entre la existencia de hígado graso con la aparición de diabetes, independientemente de la presencia de factores de riesgo convencionales como: obesidad, resistencia a la insulina y SM, lo que sugiere que la presencia de hígado graso puede tener relación causal con la génesis de la diabetes, probablemente asociada a la resistencia a la insulina a nivel hepático (17-20). La entidad se presenta con una distribución étnica, siendo los hispanos los más afectados (58%), seguidos de los caucásicos (44%) y, por último, los afroamericanos (35%) (9,13-14). Datos recientes muestran un incremento en la incidencia en los últimos años, paralelo al aumento de la obesidad y la diabetes a nivel mundial, como elementos del SM (9,13,17).
HISTORIA NATURAL
Se sabe que la esteatosis simple puede progresar a NASH, y de allí a cirrosis. El riesgo de progresar a cirrosis, a partir de una esteatosis simple después de 10 a 20 años es de 0%-4%, en contraste con un 5-10% de los pacientes que presentan NASH, los cuales pueden desarrollar cirrosis en aproximadamente 5 años (2,4-6,13,21,22). El estudio de Rahman concluye que, aproximadamente, 20% de los casos de esteatosis grasa simple progresan a NASH, y que de ellos, aproximadamente, el 20% progresan a cirrosis, algunos con presencia de hepatocarcinoma (23), este último ha sido descrito, incluso, en pacientes con NASH sin cirrosis, por lo cual se ha establecido que el hígado graso es un factor de riesgo para dicho tumor (23,24).
PATOGENIA
La patogénesis del hígado graso no ha sido completamente dilucidada, sin embargo la teoría más apoyada implica la secuencia de dos eventos fundamentales: i) resistencia a la insulina, con una progresiva acumulación de ácidos grasos en los hepatocitos, cúmulos de lípidos en forma de glicerolípidos, glicerofosfolípidos y esteroles; y ii) alteración de la función mitocondrial del hepatocito, generando acumulación de los ácidos grasos antes mencionados, incapacidad de mantener la b-oxidación, disminución de la secreción de VLDL, aumento del estrés oxidativo, peroxidación lipídica, apoptosis, aumento de la respuesta inflamatoria mediada por la liberación de factor de necrosis tumoral (TNF) implicado en la balonización, fibrosis y hialina de Mallory (3-6,25,26), disfunción en la señalización de la insulina responsable de la peroxidación lipídica y el estrés oxidativo, lo que causa inflamación y apoptosis, a través de factores de transcripción y vías de señalización dependientes de cinasas (27-29).
CLÍNICA Y HALLAZGOS DE LABORATORIO
La mayoría de los pacientes son asintomáticos, en casos aislados refieren astenia, adinamia y dolor en hipocondrio derecho; en fases avanzadas la clínica se asocia a complicaciones de la hipertensión portal y la cirrosis (2,4,6,13).
Las transaminasas, usualmente, se elevan en forma leve a moderada, aunque los resultados normales no excluyen el diagnóstico. La elevación de la ALT tiene relevancia clínica, ya que está demostrada como predictor de la génesis de la resistencia a la insulina, diabetes mellitus, enfermedades cardiovasculares y SM, en los pacientes con hígado graso (30,40). Otros hallazgos de laboratorio incluyen la elevación de la fosfatasa alcalina (FA) más de 3 veces su valor normal, elevación de la ferritina (31), la albumina, bilirrubinas y tiempos de coagulación, que solamente se alteran en estados de cirrosis (6,13,32-34).
BIOPSIA HEPÁTICA
Es la mejor herramienta para la confirmación del diagnóstico, evaluación de la inflamación y fibrosis, y aporta información acerca del pronóstico (6,10,32). Algunos autores sugieren que se realice en grupos de mayor riesgo, tales como: pacientes con obesidad, diabetes mellitus, edad mayor a 45 años, una relación ASAT/ALAT>1, resistencia insulínica, hipertensión arterial e hipertrigliceridemia (8,22,35,36). Dadas las limitaciones de la biopsia hepática y las controversias de su uso, se han estudiado distintos biomarcadores para hacer el diagnóstico de hígado graso como: α-fetoproteína, niveles de ALT, GGT, ácidos grasos no esterificados, niveles de glicemia alterados, etc., buscando determinar el grado de fibrosis; todos ellos sin lograr igualar a la biopsia hepática en cuanto información acerca del pronóstico de la enfermedad, lo que incentiva su uso y aplicación sistemática (32,33,35,36). Los hallazgos histológicos de la enfermedad grasa hepática, van desde la simple infiltración grasa mayor, al 5% de los hepatocitos (clasificada como leve [5%-33%], moderada [34%-66%] y grave [>66%]), hasta su asociación con inflamación lobular, balonización y fibrosis (36-39).
TRATAMIENTO
El tratamiento está basado en la modificación de los estilos de vida y los factores de riesgo, incentivando el ejercicio, la pérdida de peso, la dieta sana baja en calorías, y con un seguimiento permanente para la detección temprana de fibrosis y/o cirrosis; sumado a lo anterior, se han desarrollado terapias efectivas con mínimos efectos adversos para controlar la progresión de la enfermedad, como las intervenciones con antioxidantes (vitamina E y C), los cuales han demostrado revertir los niveles elevados de transaminasas, colesterol y ácido hialurónico, aunque no mejoran los niveles elevados de citocinas ni la inflamación (4,6,18,41). La pérdida de peso, así sea como factor aislado o único, se relaciona con una mejoría histológica (41-42). Los hipolipemiantes, como las estatinas, en el estudio europeo GREACE (43) demostraron beneficio y mejoría del hígado graso, además de la reducción del riesgo cardiovascular.
Otras intervenciones incluyen sensibilizadores periféricos de insulina, como las biguanidas y tiazolidinedionas, las cuales han demostrado normalizar los niveles de transaminasas; la respuesta inflamatoria y la esteatosis hepática. Los inhibidores del receptor de angiotensina II (ARA II); el ácido ursodesoxicólico; la L-carnitina, encargada del transporte lipídico a nivel mitocondrial; y la administración de probióticos, al reducir la translocación bacteriana intestinal, disminuyen la respuesta inflamatoria a nivel hepático (44-50). Las intervenciones quirúrgicas, como la cirugía bariátrica, específicamente la combinación de la variedad restrictiva y malabsortiva, con la técnica de bypass gástrico en Y de Roux, con la técnica modificada de Fobi-Capella, han mostrado beneficio y mejoría de la inflamación, la cual es demostrada mediante la biopsia hepática (51).
Desconocemos, en nuestro medio (Clínica Universitaria Colombia), las características clínicas de los pacientes con diagnóstico de hígado graso y la relación con enfermedades metabólicas. No se tienen estadísticas propias y, por lo tanto, tampoco datos epidemiológicos. Los que manejamos son basados en literatura internacional. Por lo anterior, el presente estudio describe las características clínicas del hígado graso en una serie de 266 pacientes.
OBJETIVO
Describir las características clínicas de 266 pacientes con diagnóstico de hígado graso, que consultaron al servicio de hepatología de la Clínica Universitaria Colombia, durante el período de estudio, en Bogotá.
METODOLOGÍA
Se revisaron las historias clínicas de los pacientes con diagnóstico de hígado graso, que asistieron a consulta externa del Servicio de Hepatología de la Clínica Universitaria Colombia, durante el período comprendido entre el 1 de enero de 2009 y el 31 de mayo de 2013. Se realizó el análisis descriptivo de cada una de las variables de estudio. Para las variables continuas, se estimaron promedios y desviaciones estándar; para las variables categóricas, se estimaron proporciones y se presentaron en textos, tablas y/o gráficas, empleando Excel y SPSS.
Diseño, población y definición de variables
Estudio descriptivo, retrospectivo, con revisión de las historias clínicas de pacientes adultos con diagnóstico de hígado graso, que asistieron a consulta de hepatología de la Clínica Universitaria Colombia. Se incluyeron únicamente aquellos pacientes en los que se conocía el diagnóstico de hígado graso, basados en hallazgos ecográficos y/o elevación de transaminasas y/o biopsia hepática. Se agruparon y tabularon las características demográficas, el motivo de remisión del paciente, los antecedentes referidos en la historia clínica, los datos del examen físico y las pruebas de laboratorio.
Consideraciones éticas
Este es un estudio retrospectivo que utilizó datos de las historias clínicas de pacientes. No se realizó ninguna intervención o modificación intencionada de las variables biológicas, fisiológicas, psicológicas o sociales de los individuos. Se condujo de acuerdo con los principios declarados en la XVIII Asamblea Médica Mundial (Helsinki, 1964). Los datos de identificación de los pacientes incluidos, así como sus diagnósticos, no fueron consignados dentro de las publicaciones. El grupo de investigadores manejó con total confidencialidad los datos de historia clínica.
RESULTADOS
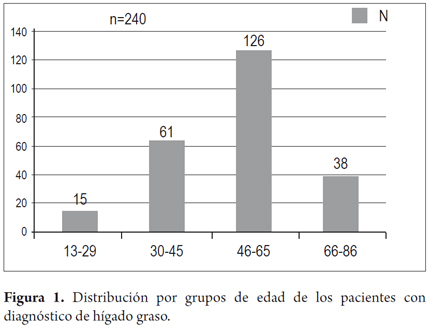
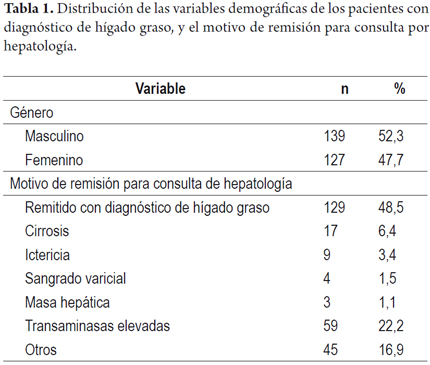
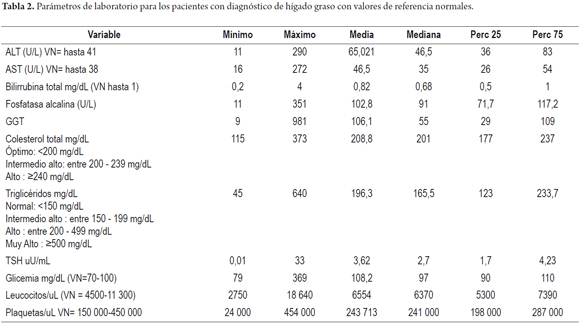
De 266 pacientes con diagnóstico de hígado graso, la edad promedio fue de 51,6 años (13-86 años) con la siguiente distribución por grupos de edad: 13-29 años: 15 pacientes, 30-45 años: 61 pacientes, 46-65 años: 126 pacientes, 66-86 años: 38 pacientes (figura 1). La distribución por género mostró 139 pacientes hombres (52,3%) y 127 mujeres (47,7%). Los principales motivos de remisión a la consulta por hepatología fueron: remisión con diagnóstico de hígado graso en 129 pacientes (48,5%), transaminasas elevadas en 59 pacientes (22,2%), cirrosis en 17 pacientes (6,4%), ictericia en 9 (3,4%), sangrado varicial en 4 (1,5%), masa hepática en 3 (1,1%) y otros en 45 (16,9%) (tabla 1). Los parámetros de laboratorio al ingreso a consulta de los pacientes se presentan en la tabla 2. De estos parámetros cabe destacar la media de las transaminasas, la cual se encuentra en 65 y 46 U/L para ALT y AST, respectivamente, con valores tan altos como 290 y 272 U/L. El colesterol y triglicéridos presentaron medias de 208 y 196, con valores máximos de 373 y 640 mg/dL, respectivamente. Los valores de glicemia en ayunas se encontraron en un valor promedio de 108,2 mg/dL y con un valor máximo de 369 mg/dL. Las características demográficas de los pacientes se presentan en la tabla 1.
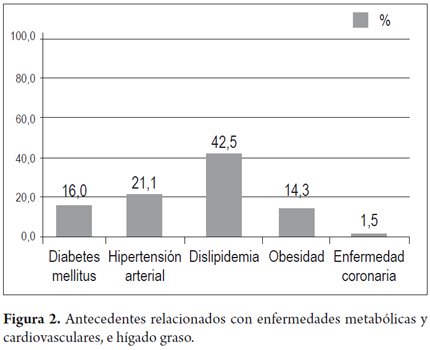
Antecedentes personales relacionados con enfermedades metabólicas y cardiovasculares e hígado graso
Dentro de los antecedentes de importancia relacionados con hígado graso y SM se encontró: dislipidemia en 113 pacientes (42,5%), hipertensión arterial en 56 (21,1%), diabetes mellitus en 46 (16%), obesidad en 38 (14,3%) y enfermedad coronaria en 4 (1,5%). Algunos de los pacientes presentan más de un antecedente. El índice de masa corporal (IMC) de los pacientes tiene una media de 27 kg/m2, con valores tan altos como 45 kg/m2, valor que denota la presencia de sobrepeso y obesidad (figura 2).
Clasificación clínica de la enfermedad hepática
De los 266 pacientes con diagnóstico de hígado graso o NAFLD se encontró que 127 (47,8%) presentaban NASH, 108 (40,6%) esteatosis simple y 31 (11,6%) cirrosis, estos últimos se clasificaron de acuerdo a la escala de CHILD, encontrando 22 (70,9%) clasificados como A, 8 (25,8%) como B y 1 (3,2%) como C.
Biopsia hepática
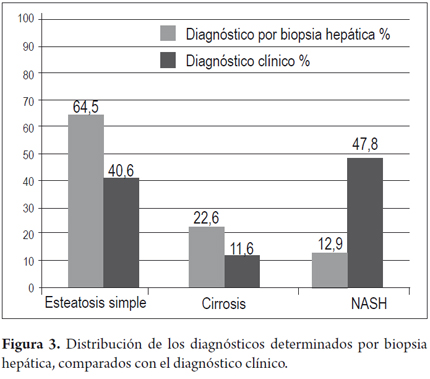
Se realizó en 31 pacientes (11,6%), de los cuales 20 (64,5%) tenían diagnóstico de cambio graso no significativo o esteatosis simple (<5%), 4 (12,9%) NASH y cirrosis en 7 pacientes, que representan el (22,6%). Los datos se presentan en la figura 3.
DISCUSIÓN
Para esta serie, la edad promedio de los pacientes fue de 51,3 años, y el grupo con un mayor número de pacientes diagnosticados fue el de los 46-65 años; dato que coincide con estudios internacionales, en donde la edad promedio de diagnóstico es entre los 40 y 50 años. La distribución por género se comportó de manera similar, siendo más frecuente el diagnóstico en hombres, que en mujeres, con 52,3% y 47,7%, respectivamente (5,6,10). Se encontró dislipidemia en el 42,5% de los pacientes, hipertensión arterial en el 21,1%, diabetes en el 16%, obesidad en el 14,3% y enfermedad coronaria en el 1,5% (todos ellos, factores del síndrome metabólico), reflejando la relación descrita en la literatura entre el hígado graso y las enfermedades metabólicas (6-26). Solo en 1,5% de los pacientes se encontró el antecedente de enfermedad coronaria. En cuanto a los hallazgos de laboratorio se encontraron valores de transaminasas y lípidos, que concuerdan con los referidos en la literatura internacional (5,30,40).
La cirrosis se encontró en 31 pacientes (11,6%), diagnosticada por la clínica, la mayoría de ellos se encontraban en CHILD A. Por histología, en un grupo de pacientes muy seleccionados (n=31), el mismo diagnóstico se encontró en el 22,6%. Aunque estos datos permitirían pensar en una cirrosis, de relativa benignidad, en la historia natural del hígado graso, hay que recordar que en la actualidad es una enfermedad que afecta hasta un 30% de la población mundial y alerta sobre un posible diagnóstico tardío del cuadro, con lo cual se debe enfatizar en medidas de diagnóstico precoz y prevención de la enfermedad (4,6,13). Como dato final, cabe resaltar que ningún paciente tuvo diagnóstico de hepatocarcinoma, aunque el riesgo de presentación en este grupo de pacientes está descrito; y al paciente cirrótico por hígado graso, se le debe hacer el tamizaje para esta entidad, cada 6 meses.
En conclusión, se encontró una alta frecuencia de factores del síndrome metabólico en nuestros pacientes con NAFLD. Se deben generar estudios prospectivos, que aporten directrices en muestro medio, encaminadas a la detección e intervención precoz de la enfermedad.
REFERENCIAS
1. Ludwig J, Viggiano TR, McGill DB, Oh BJ. Nonalcoholic steatohepatitis: Mayo Clinic experiences with a hitherto unnamed disease. Mayo Clin Proc. 1980;55(7):434-8. [ Links ]
2. McCullough AJ. The clinical features, diagnosis and natural history of nonalcoholic fatty liver disease. Clin Liver Dis. 2004;8(3):521-533, viii. [ Links ]
3. Mavrogiannaki AN, Migdalis IN. Nonalcoholic Fatty liver disease, diabetes mellitus and cardiovascular disease: newer data. Int J Endocrinol. 2013;2013:450639. [ Links ]
4. Santos LF, Hernandez G, Varon A, Betran O, Botero RC, Mejia G. Enfermedad hepática por infiltración grasa noalcohólica. La nueva pandemia del milenio. Rev Col Gastroenterol. 2010; 25(4):380-98. [ Links ]
5. Lewis JR, Mohanty SR. Nonalcoholic fatty liver disease: a review and update. Dig Dis Sci. 2010;55(3):560-78. [ Links ]
6. Chalasani N, Younossi Z, Lavine JE, Diehl AM, Brunt EM, Cusi K, et al. The diagnosis and management of non-alcoholic fatty liver disease: Practice guideline by the American Association for the Study of Liver Diseases, American College of Gastroenterology, and the American Gastroenterological Association. Am J Gastroenterol. 2012;107(6):811-26. [ Links ]
7. Lazo M, Clark JM. The epidemiology of nonalcoholic fatty liver disease: a global perspective. Semin Liver Dis. 2008;28(4):339-50. [ Links ]
8. Browning JD, Szczepaniak LS, Dobbins R, Nuremberg P, Horton JD, Cohen JC, et al. Prevalence of hepatic steatosis in an urban population in the United States: impact of ethnicity. Hepatol Baltim Md. 2004;40(6):1387-95. [ Links ]
9. Younossi ZM, Stepanova M, Afendy M, Fang Y, Younossi Y, Mir H, et al. Changes in the prevalence of the most common causes of chronic liver diseases in the United States from 1988 to 2008. Clin Gastroenterol Hepatol Off Clin Pract J Am Gastroenterol Assoc. 2011;9(6):524-530.e1; quiz e60. [ Links ]
10. Williams CD, Stengel J, Asike MI, Torres DM, Shaw J, Contreras M, et al. Prevalence of nonalcoholic fatty liver disease and nonalcoholic steatohepatitis among a largely middle-aged population utilizing ultrasound and liver biopsy: a prospective study. Gastroenterology. 2011;140(1):124-31. [ Links ]
11. Rashid M, Roberts EA. Nonalcoholic steatohepatitis in children. J Pediatr Gastroenterol Nutr. 2000;30(1):48-53. [ Links ]
12. Omagari K, Kadokawa Y, Masuda J-I, Egawa I, Sawa T, Hazama H, et al. Fatty liver in non-alcoholic non-overweight Japanese adults: incidence and clinical characteristics. J Gastroenterol Hepatol. 2002;17(10):1098-105. [ Links ]
13. Vernon G, Baranova A, Younossi ZM. Systematic review: the epidemiology and natural history of non-alcoholic fatty liver disease and non-alcoholic steatohepatitis in adults. Aliment Pharmacol Ther. 2011;34(3):274-85. [ Links ]
14. Flegal KM, Carroll MD, Ogden CL, Curtin LR. Prevalence and trends in obesity among US adults, 1999-2008. JAMA J Am Med Assoc. 2010;303(3):235-41. [ Links ]
15. Bellentani S, Saccoccio G, Masutti F, Crocè LS, Brandi G, Sasso F, et al. Prevalence of and risk factors for hepatic steatosis in Northern Italy. Ann Intern Med. 2000;132(2):112-7. [ Links ]
16. Falck-Ytter Y, Younossi ZM, Marchesini G, McCullough AJ. Clinical features and natural history of nonalcoholic steatosis syndromes. Semin Liver Dis. 2001;21(1):17-26. [ Links ]
17. Gaggini M, Morelli M, Buzzigoli E, DeFronzo RA, Bugianesi E, Gastaldelli A. Non-alcoholic fatty liver disease (NAFLD) and its connection with insulin resistance, dyslipidemia, atherosclerosis and coronary heart disease. Nutrients. 2013;5(5):1544-60. [ Links ]
18. Attar BM, Van Thiel DH. Current concepts and management approaches in nonalcoholic fatty liver disease. ScientificWorldJournal. 2013;2013:481893. [ Links ]
19. Ahmed MH, Barakat S, Almobarak AO. Nonalcoholic fatty liver disease and cardiovascular disease: has the time come for cardiologists to be hepatologists? J Obes. 2012;2012:483135. [ Links ]
20. Lv W-S, Sun R-X, Gao Y-Y, Wen J-P, Pan R-F, Li L, et al. Nonalcoholic fatty liver disease and microvascular complications in type 2 diabetes. World J Gastroenterol WJG. 2013;19(20):3134-42. [ Links ]
21. Powell EE, Cooksley WG, Hanson R, Searle J, Halliday JW, Powell LW. The natural history of nonalcoholic steatohepatitis: a follow-up study of forty-two patients for up to 21 years. Hepatol Baltim Md. 1990;11(1):74-80. [ Links ]
22. Caldwell SH, Crespo DM. The spectrum expanded: cryptogenic cirrhosis and the natural history of non-alcoholic fatty liver disease. J Hepatol. 2004;40(4):578-84. [ Links ]
23. Rahman RN and Ibdah JA, Nonalcoholic fatty liver disease without cirrhosis is an emergent and independent risk factor of hepatocellular carcinoma: a population based study. Hepatology. 2012. [ Links ]
24. Ertle J, Dechêne A, Sowa J-P, Penndorf V, Herzer K, Kaiser G, et al. Non-alcoholic fatty liver disease progresses to hepatocellular carcinoma in the absence of apparent cirrhosis. Int J Cancer J Int Cancer. 2011;128(10):2436-43. [ Links ]
25. Marchesini G, Bugianesi E, Forlani G, Cerrelli F, Lenzi M, Manini R, et al. Nonalcoholic fatty liver, steatohepatitis, and the metabolic syndrome. Hepatol Baltim Md. 2003;37(4):917-23. [ Links ]
26. Gastaldelli A, Cusi K, Pettiti M, Hardies J, Miyazaki Y, Berria R, et al. Relationship between hepatic/visceral fat and hepatic insulin resistance in nondiabetic and type 2 diabetic subjects. Gastroenterology. 2007;133(2):496-506. [ Links ]
27. Cusi K. The role of adipose tissue and lipotoxicity in the pathogenesis of type 2 diabetes. Curr Diab Rep. 2010;10(4):306-15. [ Links ]
28. Kawano Y, Cohen DE. Mechanisms of hepatic triglyceride accumulation in non-alcoholic fatty liver disease. J Gastroenterol. abril de 2013;48(4):434-41. [ Links ]
29. Malaguarnera M, Di Rosa M, Nicoletti F, Malaguarnera L. Molecular mechanisms involved in NAFLD progression. J Mol Med Berl Ger. 2009;87(7):679-95. [ Links ]
30. Ghamar-Chehreh ME, Amini M, Khedmat H, Moayed Alavian S, Daraei F, Mohtashami R, et al. Elevated alanine aminotransferase activity is not associated with dyslipidemias, but related to insulin resistance and higher disease grades in non-diabetic non-alcoholic fatty liver disease. Asian Pac J Trop Biomed. 2012;2(9):702-6. [ Links ]
31. Kowdley KV, Belt P, Wilson LA, Yeh MM, Neuschwander-Tetri BA, Chalasani N, et al. Serum ferritin is an independent predictor of histologic severity and advanced fibrosis in patients with nonalcoholic fatty liver disease. Hepatol Baltim Md. 2012;55(1):77-85. [ Links ]
32. Ahmed MH. Biochemical markers: the road map for the diagnosis of nonalcoholic fatty liver disease. Am J Clin Pathol. 2007;127(1):20-2. [ Links ]
33. Haukeland JW, Konopski Z, Linnestad P, Azimy S, Marit Løberg E, Haaland T, et al. Abnormal glucose tolerance is a predictor of steatohepatitis and fibrosis in patients with non-alcoholic fatty liver disease. Scand J Gastroenterol. 2005;40(12):1469-77. [ Links ]
34. Kara M, Genc H, Tapan S, Meral C, Ercin CN, Erdal M, et al. Alpha fetoprotein levels and its relationship with histopathological findings in patients with non-alcoholic fatty liver disease. Eur Rev Med Pharmacol Sci. 2013;17(11):1536-41. [ Links ]
35. Brunt EM, Kleiner DE, Wilson LA, Unalp A, Behling CE, Lavine JE, et al. Portal chronic inflammation in nonalcoholic fatty liver disease (NAFLD): a histologic marker of advanced NAFLD-Clinicopathologic correlations from the nonalcoholic steatohepatitis clinical research network. Hepatol Baltim Md. 2009;49(3):809-20. [ Links ]
36. Neuschwander-Tetri BA, Clark JM, Bass NM, Van Natta ML, Unalp-Arida A, Tonascia J, et al. Clinical, laboratory and histological associations in adults with nonalcoholic fatty liver disease. Hepatol Baltim Md. 2010;52(3):913-24. [ Links ]
37. Brunt EM, Tiniakos DG. Alcoholic and nonalcoholic fatty liver disease. En: Odze RD, Goldblum JR, Editores. Surgical pathology of the GI tract, liver, biliary tract and pancreas. 2009; 2.a Edición, Elsevier. Philadelphia. p.1007. [ Links ]
38. Pais R, Charlotte F, Fedchuk L, Bedossa P, Lebray P, Poynard T, et al. A systematic review of follow-up biopsies reveals disease progression in patients with non-alcoholic fatty liver. J Hepatol. 2013;59(3):550-6. [ Links ]
39. Dam-Larsen S, Franzmann M, Andersen IB, Christoffersen P, Jensen LB, Sørensen TIA, et al. Long term prognosis of fatty liver: risk of chronic liver disease and death. Gut. 2004;53(5):750-5. [ Links ]
40. Fracanzani AL, Valenti L, Bugianesi E, Andreoletti M, Colli A, Vanni E, et al. Risk of severe liver disease in nonalcoholic fatty liver disease with normal aminotransferase levels: a role for insulin resistance and diabetes. Hepatol Baltim Md. 2008;48(3):792-8. [ Links ]
41. Musso G, Gambino R, Cassader M, Pagano G. A meta-analysis of randomized trials for the treatment of nonalcoholic fatty liver disease. Hepatol Baltim Md. 2010;52(1):79-104. [ Links ]
42. Promrat K, Kleiner DE, Niemeier HM, Jackvony E, Kearns M, Wands JR, et al. Randomized controlled trial testing the effects of weight loss on nonalcoholic steatohepatitis. Hepatol Baltim Md. 2010;51(1):121-9. [ Links ]
43. Athyros VG, Tziomalos K, Gossios TD, Griva T, Anagnostis P, Kargiotis K, et al. Safety and efficacy of long-term statin treatment for cardiovascular events in patients with coronary heart disease and abnormal liver tests in the Greek Atorvastatin and Coronary Heart Disease Evaluation (GREACE) Study: a post-hoc analysis. Lancet. 2010;376(9756):1916-22. [ Links ]
44. Sanyal AJ, Chalasani N, Kowdley KV, McCullough A, Diehl AM, Bass NM, et al. Pioglitazone, vitamin E, or placebo for nonalcoholic steatohepatitis. N Engl J Med. 2010;362(18):1675-85. [ Links ]
45. Ratziu V, Charlotte F, Bernhardt C, Giral P, Halbron M, Lenaour G, et al. Long-term efficacy of rosiglitazone in nonalcoholic steatohepatitis: results of the fatty liver improvement by rosiglitazone therapy (FLIRT 2) extension trial. Hepatol Baltim Md. 2010;51(2):445-53. [ Links ]
46. Masterton GS, Plevris JN, Hayes PC. Review article: omega-3 fatty acids - a promising novel therapy for non-alcoholic fatty liver disease. Aliment Pharmacol Ther. 2010;31(7):679-92. [ Links ]
47. Leuschner UFH, Lindenthal B, Herrmann G, Arnold JC, Rössle M, Cordes H-J, et al. High-dose ursodeoxycholic acid therapy for nonalcoholic steatohepatitis: a double-blind, randomized, placebo-controlled trial. Hepatol Baltim Md. 2010;52(2):472-9. [ Links ]
48. Xiao J, Guo R, Fung ML, Liong EC, Tipoe GL. Therapeutic approaches to non-alcoholic fatty liver disease: past achievements and future challenges. Hepatobiliary Pancreat Dis Int HBPD INT. 2013;12(2):125-35. [ Links ]
49. Ekstedt M, Franzén LE, Mathiesen UL, Holmqvist M, Bodemar G, Kechagias S. Statins in non-alcoholic fatty liver disease and chronically elevated liver enzymes: a histopathological follow-up study. J Hepatol. 2007;47(1):135-41. [ Links ]
50. Kelishadi R, Farajian S, Mirlohi M. Probiotics as a novel treatment for non-alcoholic Fatty liver disease; a systematic review on the current evidences. Hepat Mon. 2013;13(4):e7233. [ Links ]
51. Vargas V, Allende H, Lecube A, Salcedo MT, Baena-Fustegueras JA, Fort JM, et al. Surgically induced weight loss by gastric bypass improves non alcoholic fatty liver disease in morbid obese patients. World J Hepatol. 2012;4(12):382-8. [ Links ]











 text in
text in