Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.29 no.2 Bogotá Apr./June 2014
Melanoma maligno primario del esófago: reporte de un caso y revisión de la literatura
Elkin Yasmany Cabrera Riascos MD. (1), Ricardo Oliveros MD. (2), Jairo Ospina MD. (2), Jorge Mesa MD. (3), Ricardo Villarreal MD. (4), Haylmanrth Contreras MD. (4)
(1) Médico residente de cirugía general, Universidad de la Sabana. Chía, Colombia.
(2) Departamento de cirugía gastrointestinal y endoscopia digestiva, Instituto Nacional de Cancerología. Bogotá, Colombia.
(3) Departamento de patología oncológica, Instituto Nacional de Cancerología. Bogotá, Colombia.
(4) Especialista en entrenamiento de cirugía gastrointestinal y endoscopia digestiva, Universidad Militar Nueva Granada. Bogotá, Colombia.
Correspondencia: elkincabreramd@hotmail.com
Fecha recibido: 30-07-13 Fecha aceptado: 08-05-14
Resumen
El melanoma maligno primario del esófago (MMPE) es una enfermedad extremadamente rara, con una incidencia del 0,1%-0,2% de todos los tumores del esófago. El pronóstico generalmente es pobre, debido a su alto potencial metastásico. El diagnóstico diferencial con el melanoma maligno metastásico puede convertirse en un reto para el grupo tratante y su abordaje requiere de un equipo multidisciplinario, que incluye la participación de un gastroenterólogo, patólogo oncólogo, oncólogo clínico, dermatólogo, entre otros.
Se reporta un caso de melanoma maligno primario del esófago in situ en una mujer de 45 años de edad, manejada con esofagectomía en 3 tiempos, en el Instituto Nacional de Cancerología de Colombia; y se realiza una revisión de la literatura.
Palabras clave
Neoplasia esofágica, melanoma, esofagoscopia, cirugía.
INTRODUCCIÓN
El melanoma maligno primario del esófago (MMPE) es una condición extremadamente rara, con una incidencia de 0,0036 casos por millón de habitantes al año (1). Aproximadamente 340 casos han sido reportados en la literatura mundial, lo que corresponde al 0,1%-0,2% de todas las neoplasias del esófago (2,3).
El primer caso fue reportado por Baur en 1906, aunque este fue considerado una metástasis de otro origen y no un melanoma primario del esófago (4).
El pronóstico de la enfermedad es pobre, debido a su alto potencial de diseminación metastásica, principalmente hematógena y linfática. La incidencia de metástasis alcanza el 40%-80% al momento del diagnóstico (5).
Las manifestaciones clínicas de la enfermedad varían respecto al carcinoma del esófago. La gran mayoría de los pacientes cursan asintomáticos o con síntomas inespecíficos como pirosis y epigastralgia. La disfagia no es frecuente, dado que se trata de un tumor blando. Síntomas como hematemesis y melenas; en general, son infrecuentes debido a que la ulceración del tumor es muy rara. La duración de los síntomas previa al diagnóstico es aproximadamente de 3 meses (6).
Endoscópicamente el MMPE aparece como una lesión polipoide, circunscrita y pigmentada (excepto en el melanoma amelanocítico), particularmente cubierta por mucosa esofágica normal (6). Se debe realizar una revisión cuidadosa de todo el esófago en busca de focos de melanocitosis y lesiones satélite, que pueden corresponder a metástasis intramurales de la lesión primaria.
La sensibilidad de las biopsias alcanza el 80%, porque en el 20% de los casos se puede subdiagnosticar la enfermedad, confundiéndola con un carcinoma pobremente diferenciado del esófago, especialmente en el melanoma amelanocítico (6). Por esta razón es útil el uso de la inmunohistoquímica, que en los casos de MMPE marca positivamente para S100, HMB-45 y Melan-A (7).
En el reporte más grande presentado en la literatura (n=175), Maekawa y colaboradores (8) identificaron que la localización usual del tumor se encuentra en el esófago torácico superior en el 7,1%, superior al medio en el 3,3%, medio en el 36,3%, medio a inferior en el 16,5%, inferior en el 26,9% y en la unión gastroesofágica en el 2,7% de los casos.
La mayoría de las metástasis del MMPE suceden en los ganglios regionales o supraclaviculares, el hígado, el pulmón y óseas (6). La enfermedad tiene un alto potencial de diseminación, con una incidencia de metástasis del 40%-80% al momento del diagnóstico (5). La tomografía por emisión de positrones con fluorodesoxiglucosa (FDG-PET, de su abreviatura en inglés) es actualmente aceptada como el estudio de elección para explorar las metástasis originadas de un tumor sólido, aunque en el melanoma del tracto gastrointestinal su rendimiento aún no está claro (9).
El tratamiento y pronóstico de la enfermedad permanece incierto. En el 60%-80% de los casos reportados en la literatura el tratamiento ha sido quirúrgico, con esofagogastrectomía proximal en enfermedad localmente resecable. Debido a la escasa información que existe, no hay un consenso con respecto al manejo adyuvante del MMPE (10).
El pronóstico de la enfermedad reportado por Sabanathan y su equipo de investigadores (6) en su serie fue de 10 meses, aunque lo reportado por Volpin (3) en su estudio, la sobrevida a 5 años fue de 37%. Sin embargo, esto depende del estadio clínico al momento del diagnóstico, y faltan estudios que indaguen este desenlace (10).
REPORTE DE CASO
Una mujer de raza negra de 45 años de edad, acudió a consulta externa del Instituto Nacional de Cancerología de Colombia por un cuadro clínico de 10 años de evolución de epigastralgia y pirosis. Sin antecedentes relevantes y examen físico completamente normal, especialmente con ausencia de lesiones dermatológicas, oculares, anales, ni del cuello uterino sospechosas. Asistió con una esofagogastroduodenoscopia (EGD) extrainstitucional que reportaba: esofagitis péptica grado A (clasificación de los ángeles), gastritis aguda erosiva y gastritis crónica difusa activa antral, duodenitis aguda erosiva, reflujo biliar duodenogástrico.
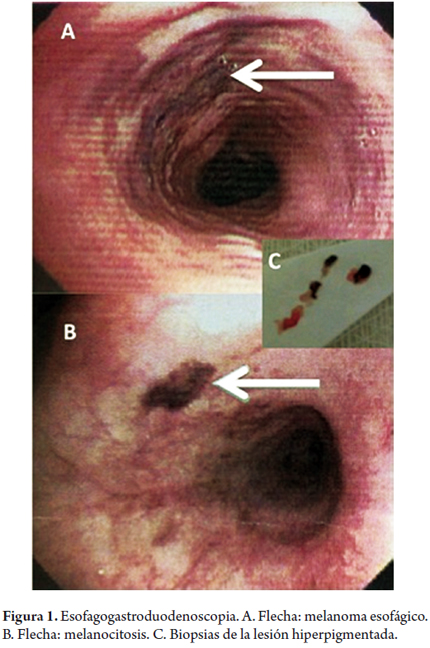
La paciente fue manejada con inhibidor de bomba de protones y por persistencia de los síntomas se decidió realizar una nueva EGD 3 años después, con los siguientes hallazgos: esófago: zona de hiperpigmentación de 2 cm de diámetro en la pared posterior a los 21 cm de la arcada dental, otra zona similar de 6 mm de diámetro en la pared posterior a los 31 cm de la arcada dental, de las cuales se tomaron biopsias (figura 1). El reporte de patología mostró proliferación melanocítica basal atípica de tipo melanoma in situ. Lámina propia con infiltrado linfocitario y pigmento melanocítico.
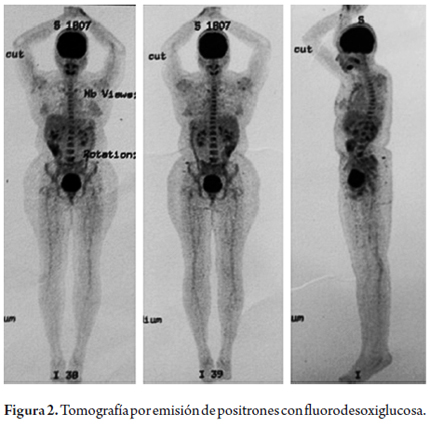
Se tomó una FDG-PET donde no se identificaron lesiones hipermetabólicas que sugieran un compromiso tumoral o metastásico (figura 2). Además, una tomografía torácica y una abdominal contrastada, las cuales fueron normales.
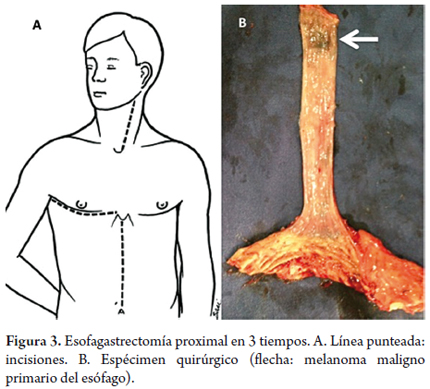
Con estos estudios la paciente fue llevada a junta quirúrgica de cirugía gastrointestinal, donde se decidió realizar una esofagogastrectomía en 3 tiempos (cervicotomía izquierda, toracotomía derecha y laparotomía mediana supraumbilical) con intención curativa. Este procedimiento fue realizado en el Instituto Nacional de Cancerología en junio de 2013. En la figura 3 se muestra el espécimen quirúrgico.
Al séptimo día del posoperatorio se presentó una fístula de bajo gasto en la anastomosis esofagogástrica, que fue manejada médicamente con drenaje de Penrose y se resolvió espontáneamente a los 20 días del posoperatorio.
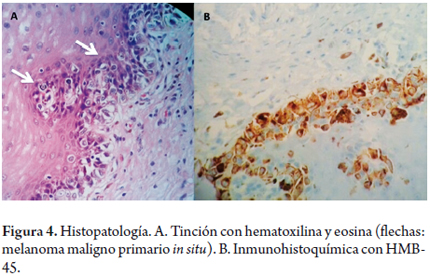
El reporte definitivo de la patología confirmó el diagnóstico inicial. A continuación se describe la histopatología: melanoma maligno primario in situ (lesión proximal), en fase de crecimiento radial (inmunohistoquímica con HMB-45 y Melan-A positivos), sin invasión estromal;, melanocitosis atípica (lesión distal), sin invasión linfovascular o neural; bordes de sección proximal, radial y distal libres de tumor; 10 ganglios linfáticos libres de metástasis (0/10) (Melan-A, HMB-45 y CD 68 positivos) (figura 4).
Actualmente la paciente se encuentra asintomática y lleva 2 meses de seguimiento clínico ambulatorio sin complicaciones.
DISCUSIÓN
El MMPE es una condición rara, con una incidencia de 0,1-0,2 según lo reportado en la literatura (2, 3).
El diagnóstico era incierto, hasta que De La Pava y sus colaboradores (11) demostraron la presencia de melanocitos benignos en la mucosa esofágica en 4 de 100 autopsias. Posteriormente Ohashi y su equipo de trabajo (12) reafirmaron esta observación, demostrando la presencia de melanocitos en la mucosa esofágica en el 8% de la población.
Los factores de riesgo de la enfermedad no han sido identificados y el consumo de alcohol y tabaco no parecen estar asociados. La melanocitosis es una condición benigna, caracterizada por el incremento en el número de gránulos de melanina en el citoplasma del melanocito de la membrana basal de la mucosa esofágica; ha sido asociada con el MMPE (12). El 25%-30% de los casos de MMPE se acompañan de melanocitosis esofágica (13).
En la paciente del caso descrito en el presente artículo, se documentó la lesión pigmentada en el esófago 3 años después de la primera endoscopia. Las biopsias inicialmente no fueron conclusivas y se necesitó del estudio con inmunohistoquímica para caracterizar mejor los hallazgos histopatológicos. Sin embargo, también presentaba una lesión sincrónica distal al melanoma in situ compatible con melanocitosis.
Aunque el estudio con FDG-PET no mostró lesiones hipermetabólicas, sigue siendo una herramienta útil en la estadificación de la enfermedad, sobre todo en la evaluación de metástasis a distancia, donde la incidencia de metástasis al diagnóstico de MMPE alcanza el 40%-80% (5,9). Chalkiadakis y sus investigadores, (14) en su serie identificaron 31% de metástasis hepáticas, 29% al mediastino, 18% al pulmón y 13% al cerebro, al momento del diagnóstico.
Los criterios diagnósticos de Allen y Spitz (15) definen el melanoma maligno cutáneo, que incluye: i) melanoma de patrón histológico típico, con gránulos de melanina dentro de las células tumorales y ii) originada en el epitelio escamoso en un área de unión del epitelio, con nidos de melanocitos con diferentes grados de atipia, adyacente a la masa tumoral.
Como lo reporta la literatura, el manejo del MMPE, cuando es localmente resecable, fue quirúrgico en el 60%-80% de los casos (10). Por esta razón y por las características clínicas de la paciente, se realizó una esofagectomía en 3 tiempos, con el objetivo de lograr una adecuada disección ganglionar locorregional, pese a la morbilidad que el abordaje torácico conlleva.
Se presentó una fístula de bajo gasto en la anastomosis esofagogástrica, la cual se resolvió espontáneamente. La frecuencia de esta complicación varía ampliamente en la literatura, la cual puede suceder en el 10%-25% de los pacientes llevados a esofaguectomía (16).
Yamaguchi y colaboradores (10) analizaron 72 pacientes con MMPE manejados quirúrgicamente de 1993 a 2003 en Japón, definiendo algunos factores predictivos de pronóstico que incluyen: pacientes de 60 años de edad, invasión T2, presencia de metástasis a ganglios linfáticos locorregionales y metástasis distantes.
Algunas opciones de manejo adyuvante incluyen quimioterapia, quimioradioterapia, endocrinoterapia e inmunoterapia. Cada una de ellas, individualmente, no ha demostrado mejoría en el pronóstico de la enfermedad y faltan estudios para definir la respuesta seguida del manejo quirúrgico. Es difícil discutir si los tratamientos antes mencionados tienen algún valor en el manejo del MMPE, debido a la baja incidencia de la enfermedad.
REFERENCIAS
1. Westwood DA, Macemon JB, Coulter GN, Chalmers-Watson TA, Roberts RH. Primary oesophageal malignant melanoma. J Gastrointest Surg Off J Soc Surg Aliment Tract. 2011;15(7):1286-8. [ Links ]
2. Wang S, Tachimori Y, Hokamura N, Igaki H, Kishino T, Kushima R. Diagnosis and surgical outcomes for primary malignant melanoma of the esophagus: a single-center experience. Ann Thorac Surg. 2013;96(3):1002-6. [ Links ]
3. Volpin E, Sauvanet A, Couvelard A, Belghiti J. Primary malignant melanoma of the esophagus: a case report and review of the literature. Dis Esophagus Off J Int Soc Dis Esophagus ISDE. 2002;15(3):244-9. [ Links ]
4. Baur EH. Ein Fall von Primaerem Melanoma de Oesophagus. Arb Geb Pathol Anat Inst Tuebingen. 1906;5:343-54. [ Links ]
5. Li B, Lei W, Shao K, Zhang C, Chen Z, Shi S, et al. Characteristics and prognosis of primary malignant melanoma of the esophagus. Melanoma Res. 2007;17(4):239-42. [ Links ]
6. Sabanathan S, Eng J, Pradhan GN. Primary malignant melanoma of the esophagus. Am J Gastroenterol. 1989;84(12):1475-81. [ Links ]
7. Joob AW, Haines GK 3rd, Kies MS, Shields TW. Primary malignant melanoma of the esophagus. Ann Thorac Surg. 1995;60(1):217-22. [ Links ]
8. Maekawa T, Satoh K, Maekawa H, Wada R, Matsumoto M. A case of primary malignant melanoma arising in the esophagus. Nippon Gekakei Rengo Gakkai Zasshi. 2005;30:154-9. [ Links ]
9. Schwimmer J, Essner R, Patel A, Jahan SA, Shepherd JE, Park K, et al. A review of the literature for whole-body FDG PET in the management of patients with melanoma. Q J Nucl Med Off Publ Ital Assoc Nucl Med AIMN Int Assoc Radiopharmacol IAR. 2000;44(2):153-67. [ Links ]
10. Iwanuma Y, Tomita N, Amano T, Isayama F, Tsurumaru M, Hayashi T, et al. Current status of primary malignant melanoma of the esophagus: clinical features, pathology, management and prognosis. J Gastroenterol. 2012;47(1):21-8. [ Links ]
11. De La Pava S, Nigogosyan G, Pickren JW, Cabrera A. Melanosis of the esophagus. Cancer. 1963;16:48-50. [ Links ]
12. Ohashi K, Kato Y, Kanno J, Kasuga T. Melanocytes and melanosis of the oesophagus in Japanese subjects--analysis of factors effecting their increase. Virchows Arch A Pathol Anat Histopathol. 1990;417(2):137-43. [ Links ]
13. Lohmann CM, Hwu WJ, Iversen K, Jungbluth AA, Busam KJ. Primary malignant melanoma of the oesophagus: a clinical and pathological study with emphasis on the immunophenotype of the tumours for melanocyte differentiation markers and cancer/testis antigens. Melanoma Res. 2003;13(6):595-601. [ Links ]
14. Chalkiadakis G, Wihlm JM, Morand G, Weill-Bousson M, Witz JP. Primary malignant melanoma of the esophagus. Ann Thorac Surg. 1985;39(5):472-5. [ Links ]
15. Allen AC, Spitz S. Malignant melanoma; a clinicopathological analysis of the criteria for diagnosis and prognosis. Cancer 1953; 6(1):1-45. [ Links ]
16. Schuchert MJ, Abbas G, Nason KS, Pennathur A, Awais O, Santana M, et al. Impact of anastomotic leak on outcomes after transhiatal esophagectomy. Surgery. 2010;148(4):831-838; discussion 838-840. [ Links ]











 text in
text in