Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.29 no.2 Bogotá Apr./June 2014
Signos de alarma en proctocolitis eosinofílica: reporte de dos casos
Wilson Daza C. MD. (1), Silvana Dadán MD. (2), Ana María Rojas V. MD. (3), Edgardo Yaspe. MD. (4)
(1) Gastroenterólogo Pediatra, Magíster en Nutrición Clínica, Director Gastronutriped, Director del Posgrado de Gastroenterología Pediátrica, Universidad El Bosque. Bogotá, Colombia.
(2) Nutricionista Clínica, Magíster en Nutrición Clínica, Profesor asistente Posgrados de Pediatría y Gastroenterología Pediátrica. Universidad El Bosque. Bogotá, Colombia.
(3) Pediatra, Fellow de Gastroenterología Pediátrica, Universidad El Bosque. Bogotá, Colombia.
(4) Médico Patólogo, Labopat. Bogotá, Colombia.
Correspondencia: wilson.daza@gastronutriped.com
Fecha recibido: 25-10-13 Fecha aceptado: 08-05-14
Resumen
Se presentan dos pacientes con un diagnóstico de proctocolitis eosinofílica sin persistencia de la manifestación más típica, la rectorragia, aunque con perseverancia de su compromiso inflamatorio eosinofílico. A propósito de estos casos, se señala la importancia de evaluar otras manifestaciones menos relevantes como parte del seguimiento estricto de los pacientes, con el fin de decidir si necesitan colonoscopia y biopsias, así como de reorientar el manejo mediconutricional.
Palabras clave
Proctocolitis eosinofílica, presentación clínica, alergia alimentaria.
INTRODUCCIÓN
La alergia alimentaria tiene una amplio espectro de manifestaciones clínicas, con base en tres mecanismos inmunes desencadenantes: i) mediadas por inmunoglobulina E (IgE) de inicio agudo: comprometen más de un órgano como la piel (urticaria y angioedema), sistema respiratorio (rinoconjuntivitis y asma) y el tracto gastrointestinal (náusea, vómito y diarrea); ii) mediadas por células (no IgE) de evolución aguda o crónica como: enterocolitis, proctocolitis y enteropatía; y iii) mediadas por mecanismos mixtos (con o sin intervención de la IgE) de inicio tardío, que se pueden manifestar como: dermatitis atópica, esofagitis eosinofílica o gastroenteritis eosinofílicas (1,2).
En los primeros años de vida, la proteína de la leche de vaca (PLV) es el alérgeno más frecuente. Las manifestaciones gastrointestinales de la alergia a PLV son inespecíficas, secundarias a la inflamación o dismotilidad del tracto digestivo (2).
La alergia a PLV presenta un pico de expresión durante el primer año de vida, disminuyendo posteriormente, hasta 1% en los niños mayores de 6 años de edad. En preescolares la prevalencia varía de 1% a 17,5%, entre los 5 y 16 años de 1% a 13,5% y del 1% al 4% en adultos (1,2).
La proctocolitis eosinofílica es una de las causas más probables de sangrado rectal en lactantes alimentados con leche materna, entre el primero y el sexto mes de vida postnatal (3). En la década de los ochenta se le consideraba una enfermedad poco frecuente; en la actualidad, su incidencia ha ido en aumento (4). El 60% de los casos ocurre durante los primeros 6 meses de vida, en niños alimentados con leche materna, y su resolución acontece alrededor de los 2 años de edad (5).
El diagnóstico de la alergia alimentaria, entre ellas, de la proctocolitis eosinofílica, se basa en la historia clínica detallada, con énfasis en antecedentes familiares y personales, y características clínicas. La colonoscopia no es un procedimiento de rutina para todo paciente con sospecha de proctocolitis, porque el diagnóstico, principalmente es clínico. Cuando la colonoscopia resulta pertinente, se observan lesiones eritematosas, ulceraciones, erosiones o equimosis e histológicamente, se evidencian inflamación aguda y eosinofilia (5). La patología, por lo general, muestra erosiones superficiales, infiltración eosinofílica en la lámina propia, abscesos en las criptas e hiperplasia nodular linfoide (1,3).
El tratamiento incluye la restricción de alérgenos, tanto en la madre que lacta o en el niño (3,5). Cuando el diagnóstico probable es proctocolitis alérgica, al eliminar la leche de vaca, los niños mejoran en el 72% al 96% de los casos (6). Se ha informado que hasta un 7% de los pacientes requiere una fórmula extensamente hidrolizada y un 5% necesita una fórmula a base de L-aminoácidos, en los casos graves y cuando existe una alergia en la infancia a múltiples alimentos (polisensiblización) (2).
REPORTE DE CASOS
Caso 1
Paciente de género masculino de 25 días de edad, cuya familia consulta a la Unidad de Gastroenterología, Hepatología y Nutrición Pediátrica – Gastronutriped (GNP), en Bogotá, porque su bebé presentó rectorragia.
El niño, desde el nacimiento, tuvo un cuadro clínico consistente en múltiples episodios de regurgitación y eméticos, asociados con disfagia y crisis de sofocación, sin alteración del apetito o del estado general. Previo a la consulta, además de la alimentación con lactancia materna, complementaban con fórmula infantil, con tres cambios a diferentes marcas de fórmula etapa 1, sin observar mejoría en la sintomatología. Tres días antes de la consulta presentó un episodio único de deposición tipo Bristol 5, asociado con rectorragia en hilos de sangre. La madre, por iniciativa propia, decide implementar una fórmula parcialmente hidrolizada y continúa con leche materna, iniciando, el día anterior a la consulta, con una dieta restrictiva a proteína de leche de vaca, huevo, frutos secos y mariscos. Además, toman un coproscópico cuyo resultado fue normal.
Antecedentes relevantes
El paciente es producto de una gestación de 38 semanas, con parto por cesárea por desproporción cefalopélvica, con peso y longitud adecuados al nacer. No presentó ictericia neonatal, y tuvo su meconio en las primeras 24 horas. Como antecedentes familiares se destacan rinoconjuntivitis alérgica en el padre y alergia alimentaria (tomate, papaya, pollo, aguacate y champiñones) en una tía paterna.
El examen físico fue normal, con indicadores de crecimiento (según patrón Organización Mundial de la Salud, OMS) que mostraron: un peso para la edad, P/E en riesgo (-1,06 desviación estándar, DE), longitud para la edad L/E con franca alteración (-1,89 DE, enlentecimiento del patrón de crecimiento), aunque con una relación "normal-compensada" según el indicador peso para la longitud, P/L (0,85 DE) y un perímetro cefálico (PC) para la edad, normal (0,55 DE).
Al ingreso a la GNP se sospecha proctocolitis eosinofílica por el antecedente único de rectorragia, más los antecedentes familiares de alergia; como secundario a la presencia de síntomas como disfagia, crisis de sofocación y regurgitaciones, se sospecha de enfermedad por reflujo gastroesofágico con esofagitis frente a esofagitis eosinofílica.
Se inicia manejo con una fórmula extensamente hidrolizada y se continúa con la lactancia materna, con una dieta con eliminación de los alérgenos, que ya la mamá había comenzado a restringir, pero bajo estricta orientación de un profesional en nutrición clínica.
Se le valoró nuevamente al mes y 14 días de edad, es decir, 20 días después de la primera consulta, con ausencia de nuevos episodios de rectorragia, mejoría del vómito y de las crisis de sofocación, aunque con persistencia de los episodios de disfagia asociada a disquecia. Continúa con una alimentación mixta, lactancia materna con dieta materna restrictiva y una fórmula extensamente hidrolizada, sumado al manejo con antagonista anti-H2 a 6 mg/kg de peso/día (implementado por la madre) y domperidona. Al momento del examen físico, se evidencia dermatitis en los pabellones auriculares. Por otro lado, se observó una buena evolución pondoestatural, con un avance ostensible en el ritmo de crecimiento del peso y de la longitud, P/E: (-0,75 DE) y L/E: (-1,17 DE) respectivamente, continuando con parámetros de normalidad en el peso para la longitud (0,56 DE) y en el PC para la edad (0,90 DE).
No obstante, por la dermatitis y la persistencia del vómito, se considera que la mejoría es parcial, por lo que se decide observar la evolución para determinar si amerita cambiar a una fórmula con base en L-aminoácidos, así como hacer un estudio endoscópico alto y bajo.
Durante el tercer control, a los 2 meses y 15 días de edad, el paciente persiste con deposiciones con moco, aunque sin sangre y eritema perianal, relatan un aumento en las regurgitaciones, y el cambio del antagonista anti-H2 a inhibidor de bomba de protones (IBP), implementado por el pediatra tratante (extrainstitucional), a pesar de haberle comentado a la mamá que no era aconsejable instaurar IBP en niños menores de 1 año de edad. En cuanto a la alimentación, el paciente continúa con una fórmula extensamente hidrolizada, con suspensión de leche materna por decisión de la madre. Ante la valoración antropométrica, continúa con los parámetros alcanzados en términos de crecimiento, mejorando aún más en peso: P/E: -(0,66 DE), L/E: (-1,18 DE), P/L: (0,52 DE), PC: (0,97 DE). Dada la adecuada evolución antropométrica y considerando que el reflujo gastroesofágico era solo fisiológico, ya que el paciente presentaba adecuado ritmo de crecimiento asociado a ausencia de otros síntomas, se suspendió el IBP y se continuó con domperidona como manejo sintomático del vómito.
A los 4 meses y 21 días, se realiza un nuevo control. Los padres refieren xerodermia marcada, placa eritematosa en el cuero cabelludo y vómitos recurrentes, razón por la que dos semanas previas a la consulta en GNP, el pediatra tratante decide cambiar la fórmula extensamente hidrolizada a una fórmula a base de L-aminoácidos. En la revisión por sistemas se documentaron: alteración en el patrón de sueño y deposiciones tipo Bristol 6 con persistencia del moco, pero sin sangre, con flatulencia excesiva y eritema perianal. A consecuencia del empeoramiento en los síntomas, principalmente el aumento en los episodios de vómito, la mamá reinició el IBP.
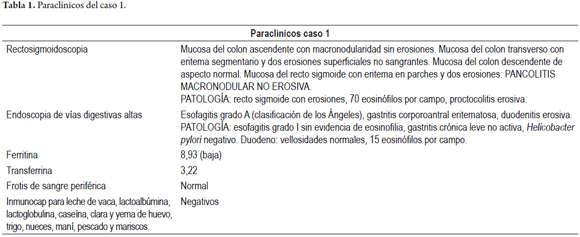
Considerando la evolución clínica, se decide la pertinencia de un estudio endoscópico alto y bajo, la toma de laboratorios para evaluar hemograma, ferritina, transferrina, y por su compromiso en la piel, se solicitan inmuno-CAP para alérgenos alimentarios. En cuanto al manejo, se continúa con una fórmula a base de L-aminoácidos, IBP y domperidona (ver tabla 1 y figura 1).
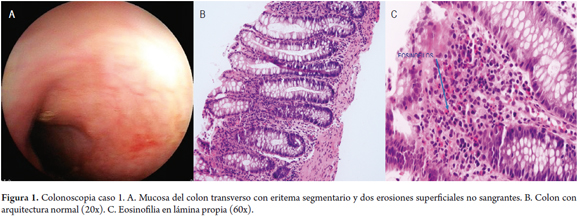
Con la colonoscopia, se documenta una proctocolitis eosinofílica, con evidencia de una proctocolitis erosiva, asociada a un recuento de 70 eosinófilos, por campo de gran poder en la patología, por lo que se continúa con el manejo con una fórmula a base de L-aminoácidos. No obstante, como ya se había implementado la fórmula y, a pesar de ello, se documentó persistencia de la inflamación, se consideró iniciar un manejo con esteroides tipo prednisolona a 0,5 mg/día por 4 semanas. En la endoscopia digestiva alta se documenta esofagitis, gastritis corporoantral eritematosa y duodenitis, por lo cual se continúa con el uso del IBP.
Posterior al inicio del tratamiento médico con esteroides, el paciente presentó una mejoría de sus lesiones de la piel, sus deposiciones cambiaron de Bristol 6 a Bristol 4, sin sangre y especialmente, sin moco, así como una mejoría del eritema perianal. Luego de las 4 semanas de tratamiento con esteroides se hace un descenso lento del corticoide, hasta lograr su completa suspensión. A los 6 meses de edad, se inicia con la alimentación complementaria, libre de los principales alérgenos alimentarios.
A los 9 meses y 9 días, en el control, se evidenció una buena evolución, con parámetros antropométricos dentro de normalidad (P/E: -1,07 DE; L/E: -0,85 DE, P/L: -0,8 DE y PC/E: +1,87 DE) y con un tolerancia, en su progresión, a la alimentación complementaria.
Esta evolución favorable se mantiene hasta el año de vida. Se continúa el manejo con una fórmula a base en L-aminoácidos y una progresión de alimentación complementaria.
De acuerdo a los protocolos mundiales del manejo de alergia, se realizó un desafío a la proteína de leche de vaca, que resultó adecuadamente tolerado. No ha asistido nuevamente a control.
Caso 2
Paciente de género masculino, conocido en GNP a los 2 meses y 18 días de edad, cuya familia consulta porque su bebé presentó diarrea.
A los 5 días de vida, presenta un cuadro clínico consistente en deposiciones líquidas tipo Bristol 7, aproximadamente 12 a 13 veces por día, por lo cual suspenden leche materna e inician el manejo con una fórmula infantil parcialmente hidrolizada, baja en lactosa. Al mes y 10 días de edad, comienza con rectorragia, por lo que realizan coproscópico que reporta: color amarillo, sangre +, moco ++, pH 7, azúcares reductores negativos, hematíes 2-4 por campo. Deciden repetirlo y el nuevo reporte muestra: color amarillo, moco++, pH 6, grasas+++, leucocitos: 1-2 por campo, hematíes 0-2 por campo. Ante la sospecha de una alergia a la proteína de leche de vaca, cambian la fórmula parcialmente hidrolizada por una fórmula extensamente hidrolizada y se maneja con antibiótico, ampicilina. Como el niño rechaza la fórmula, comienzan a prepararla con agua de arroz tostado y guayaba, lo que según los familiares, mejora la aceptación, al tiempo que la rectorragia y la frecuencia en las deposiciones. Posteriormente, el bebé reinicia con deposiciones líquidas con moco, y en un nuevo coprocultivo el reporte resulta negativo. Por lo anterior, suman al tratamiento la suplementación farmacológica con sulfato de zinc y probióticos.
Como antecedentes relevantes, cabe destacar que es producto de primera gestación, parto por cesárea a las 39 semanas, con peso y longitud adecuados al nacer, meconio dentro de las primeras 24 horas de vida y antecedentes familiares de rinitis alérgica en ambos padres y en la abuela materna.
Durante la primera consulta en GNP, al examen físico se encuentra un buen estado general y parámetros antropométricos normales (P/E: -0,01 DE; L/E: -0,98 DE; P/L +1,14 DE; PC/E: 0,09 DE).
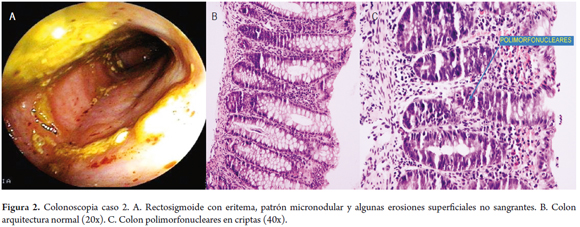
De acuerdo con la evolución clínica del paciente, se sospecha de una proctocolitis y resulta pertinente practicar una colonoscopia. En el procedimiento, se evidencia una mucosa de rectosigmoide con eritema, patrón nodular y algunas erosiones superficiales no sangrantes. Posterior a la colonoscopia, se decide iniciar con una fórmula a base de L-aminoácidos, por los hallazgos inflamatorios, a pesar de estar recibiendo una fórmula extensamente hidrolizada.
A los 2 meses y 24 días de edad, a los 6 días de la valoración inicial, se hace el control, donde los familiares comentan que las deposiciones han disminuido a 1 (una) diaria, por lo que se confirma la sospecha diagnóstica de una proctocolitis alérgica. Además, el informe de la histopatología reporta "proctocolitis aguda moderada erosiva", observándose 5 eosinófilos por campo, con una exocitosis e infiltración de polimorfonucleares (figura 2). A pesar de que no se confirmó la infiltración eosinofílica con el conteo de eosinófilos por campo de alto poder, se continuó con la fórmula a base de L-aminoácidos, por la mejoría en el número y aspecto de las deposiciones (Bristol 7, sin moco).
En el control, a los 5 meses y 24 días de edad, se observa una evolución favorable, con deposiciones normales. Por lo tanto, se decide iniciar con la alimentación complementaria libre de alérgenos, bajo la directriz del nutricionista clínico.
A los 13 meses de edad, los padres consultan nuevamente y se observa una evolución favorable, con transgresiones dietarias con proteína de leche de vaca. Al examen físico, se encuentra un buen desarrollo pondoestatural (P/E: 0,35 DE; L/E:-0,19; P/L: 0,56; PC/E: -0,30 DE). Por lo anterior, se considera pertinente hacer el desafío a la proteína de leche de vaca, el cual se realiza exitosamente, con una buena tolerancia a la proteína de la leche de vaca (tabla 2).
DISCUSIÓN
La proctocolitis eosinofílica es una de las expresiones gastrointestinales de la alergia alimentaria no mediada por IgE, descrita hace varios años, que continúa generando inquietudes. Se describe como "cambios inflamatorios en el recto y colon, como consecuencia de la ingesta de antígenos, como la proteína de leche de vaca y soya, asociados con rectorragia, que mejora con su eliminación, dentro de las primeras 72 horas". Además, es autolimitada y la mayoría de los pacientes tienen un adecuado desarrollo pondoestatural, y no presentan anemia (7,8,9,18).
Se ha descrito un pequeño grupo de pacientes con leve rectorragia, generalmente transitoria, sin que esta sea el síntoma principal. En concordancia con lo expuesto, en los dos casos se observó una persistencia de las deposiciones con moco o de deposiciones líquidas acompañadas de moco, sin sangrado como síntoma principal (7,10).
La incidencia ha ido en aumento y, en parte, se debe a la disminución de la lactancia materna y al uso más frecuente de fórmulas infantiles (6). Aunque en los dos casos que se exponen, ambos recibían leche materna exclusiva cuando se presentó la enfermedad, indicando, posiblemente, la sensibilización a los alergenos alimentarios ingeridos por la mamá y transferidos por la leche materna, sensibilización que puede empeorar si se inician fórmulas a base de proteína de leche y/o soya.
Como antecedente, en los niños(as) con diagnóstico de alergia alimentaria en la GNP, entre el 2010 y el 2013, se presentaron 50 pacientes con proctocolitis eosinofílica confirmada, 57% de género masculino, y de ellos solo en dos, los que se muestran en este artículo, se ha documentado una persistencia de alteraciones intestinales atípicas, con deposiciones con moco como síntoma predominante.
En ambos casos, se les cambio a una fórmula extensamente hidrolizada y, por su evolución, requirieron de inicio con fórmula a base de L-aminoácidos, presentando una mejoría progresiva. Dupont (11) sugiere que hasta el 10% de los niños con alergia a la proteína de leche de vaca no prosperan con hidrolizados de proteínas, y sí con fórmula elemental, evidenciándose una ausencia de síntomas gastrointestinales o extraintestinales secundarios a la alergia y aumento en el peso.
En los casos descritos, hubo un evolución tórpida con una dieta materna restrictiva y una fórmula extensamente hidrolizada, lo que conllevó la indicación del procedimiento endoscópico bajo para descartar diagnósticos diferenciales. En la patología se puede documentar eosinofilia en la lámina propia, puede ser marcada (>60 eosinófilos por campo), asociada con abscesos de las criptas y a linfocitos intraepiteliales, predominantemente CD8+. No obstante, no hay consenso aún sobre el valor normal del recuento de eosinófilos, aunque algunas revisiones hablan de 5 a 35 por campo (12). En el caso 1 se demostró la presencia de eosinófilos en el colon, con un recuento mayor a 60 eosinófilos por campo de alto poder, confirmando la enfermedad. En el caso 2, se observó un recuento menor e infiltrado polimorfonuclear alto, probablemente secundario a la implementación de una fórmula extensamente hidrolizada previa al procedimiento. Pero, hubo respuesta a la fórmula de L- aminoácidos, por lo que se puede pensar que el moco excesivo en sus deposiciones eran por persistencia de la proctocolitis.
Por lo anterior, el seguimiento minucioso de los pacientes es la base para determinar si hubo o no cambios sutiles, con mejoría o deterioro del cuadro clínico.
En la GNP, algunos pacientes con proctocolitis grave no respondieron a la restricción del alérgeno y han requerido de la administración de corticoide sistémico oral a bajas dosis, con un desenlace favorable, como en el primer caso. Entre los 50 pacientes con diagnóstico de proctocolitis eosinofílica, 3 pacientes necesitaron de corticoides con dosis de 0,5 mg/día a 1 mg/kg/día, con resolución completa de los síntomas en todos. El uso de esteroides en proctocolitis eosinofílica no está claramente descrito. La literatura actual está dirigida al tratamiento con esteroides de colitis o proctocolitis de etiologías diferentes a la alérgica. Lucendo (13) sugiere la posibilidad de usar esteroides sistémicos cuando las restricciones alimentarias no resultan suficientes para lograr la mejoría, y propone la budesonida, porque actúa sobre el intestino delgado y el colon. No obstante, la falta de investigaciones relacionadas, define la necesidad de estudios controlados (14). Otros tratamientos que se mencionan son el cromoglicato, montelukast y antagonistas del receptor de histamina, aunque sin experiencia para el manejo de la proctocolitis (15). Por otro lado, en aquellos pacientes que no mejoran, es fundamental considerar diagnósticos diferenciales, como gastroenteritis bacterianas, fisuras anales, intususcepción intestinal, pólipos juveniles y otras formas no alérgicas de colitis, como la enfermedad granulomatosa o la enfermedad inflamatoria intestinal, que aunque no tan frecuentes deben tenerse en cuenta (3).
En la GNP, se ha observado que algunos niños(as) con proctocolitis alérgica, tienen dificultades para la progresión y tolerancia a los alimentos, cuando se introduce la alimentación complementaria, incluso, con alimentos de baja alergenicidad (datos no publicados). En ciertos casos, se han tenido que retirar alimentos probados, por la inadecuada evolución, demandando más tiempo para alcanzar la tolerancia, que lo informado en la literatura. Jacob (15) comenta el caso de un niño de 4 años, con antecedente de proctocolitis a los 2 meses de vida, manejado con dieta restrictiva a la proteína de leche de vaca, quien al reintroducir el alérgeno 2 años después del tratamiento, reinicia con síntomas gastrointestinales, especialmente con rectorragia.
Con lo expuesto, se destaca la necesidad de un equipo interdisciplinario (gastroenterología pediátrica, nutrición, alergología, fonoaudiología, psicología y trabajo social) para el seguimiento acucioso del paciente, especialmente en términos de la variación de los síntomas y el crecimiento (tablas 3 y 4).
CONCLUSIÓN
La proctocolitis eosinofílica o alérgica, es una de las manifestaciones más tempranas de la alergia alimentaria. Se ha descrito como una enfermedad benigna, cuyas manifestaciones clínicas principales son la rectorragia asociada o no a moco en la deposición. No obstante, posterior a esta manifestación, caben resaltar otros cambios en las deposiciones diferentes al sangrado, que resultan igualmente trascendentes y sugestivos, tales como: moco, aumento en la frecuencia y consistencia de las deposiciones. Estas manifestaciones pueden ser obviadas por la ausencia o persistencia de la enterorragia, generando una demora en el cambio necesario en el abordaje, con dificultad secundaria para alcanzar la resolución del proceso inflamatorio, retardando el tiempo para alcanzar la tolerancia al alérgeno desencadenante y favoreciendo la sensibilización a otros alérgenos durante la introducción de la alimentación complementaria.
REFERENCIAS
1. Fiocchi A, Schünemann HJ, Brozek J, Restani P, Beyer K, Troncone R, et al. Diagnosis and Rationale for Action Against Cow's Milk Allergy (DRACMA): a summary report. J Allergy Clin Immunol. 2010;126(6):1119-1128.e12. [ Links ]
2. Koletzko S, Niggemann B, Arato A, Dias JA, Heuschkel R, Husby S, et al. Diagnostic approach and management of cow's-milk protein allergy in infants and children: ESPGHAN GI Committee practical guidelines. J Pediatr Gastroenterol Nutr. 2012;55(2):221-9. [ Links ]
3. Heine RG. Pathophysiology, diagnosis and treatment of food protein-induced gastrointestinal diseases. Curr Opin Allergy Clin Immunol. 2004;4(3):221-9. [ Links ]
4. Yu M-C, Tsai C-L, Yang Y-J, Yang S-S, Wang L-H, Lee C-T, et al. Allergic colitis in infants related to cow's milk: clinical characteristics, pathologic changes, and immunologic findings. Pediatr Neonatol. 2013;54(1):49-55. [ Links ]
5. Wolfe JL, Aceves SS. Gastrointestinal manifestations of food allergies. Pediatr Clin North Am. 2011;58(2):389-405, x. [ Links ]
6. Atkins D, Furuta GT. Chapter 10 - Eosinophilic Gastroenteropathies (Eosinophilic Esophagitis, Eosinophilic Gastroenteritis and Eosinophilic Colitis). En: James JM, Burks W, Eigenmann P, editores. Food Allergy [Internet]. Edinburgh: W.B. Saunders. 2012; 129-41. [ Links ]
7. Odze RD, Wershil BK, Leichtner AM, Antonioli DA. Allergic colitis in infants. J Pediatr. 1995;126(2):163-70. [ Links ]
8. Simon D, Wardlaw A, Rothenberg ME. Organ-specific eosinophilic disorders of the skin, lung, and gastrointestinal tract. J Allergy Clin Immunol. julio de 2010;126(1):3-13; quiz 14-15. [ Links ]
9. Academy of Breastfeeding Medicine. ABM Clinical Protocol #24: Allergic Proctocolitis in the Exclusively Breastfed Infant. Breastfeed Med Off J Acad Breastfeed Med. 2011;6(6):435-40. [ Links ]
10. Troncone R, Discepolo V. Colon in food allergy. J Pediatr Gastroenterol Nutr. 2009;48 Suppl 2:S89-91. [ Links ]
11. Dupont C, de Boissieu D. [Treatment of severe cow's milk protein allergy using Neocate]. Allerg Immunol (Leipz). 2002;34(3):85-90. [ Links ]
12. Lowichik A, Weinberg AG. A quantitative evaluation of mucosal eosinophils in the pediatric gastrointestinal tract. Mod Pathol Off J U S Can Acad Pathol Inc. 1996;9(2):110-4. [ Links ]
13. Lucendo AJ. Eosinophilic diseases of the gastrointestinal tract. Scand J Gastroenterol. 2010;45(9):1013-21. [ Links ]
14. Rothenberg ME. Eosinophilic gastrointestinal disorders (EGID). J Allergy Clin Immunol. 2004;113(1):11-28; quiz 29. [ Links ]
15. Jacob CMA, Pitarello DLA, Pastorino AC, Trevisan MMF, Koda YL, Vidolin E, et al. Allergic Proctocolitis Associated With Cow's Milk With An Unusual Evolution. J Allergy Clin Immunol. 2007;119(1):S123-S123. [ Links ]











 text in
text in