Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.30 no.1 Bogotá Jan./Mar. 2015
Estudio comparativo del stent colónico versus laparotomía en el tratamiento de la obstrucción intestinal aguda por cáncer colorrectal
Rodrigo Castaño Llano MD. (1), Juliana Restrepo MD. (2), Alejandro Carvajal López MD. (3), Mario H. Ruiz MD. (3), Juan D. Puerta MD. (4), Óscar Álvarez MD. (5), Andrés Rojas MD. (6), Alejandra Álvarez (7), Luis Miguel Ruiz (7), David Restrepo (7)
(1) Cirugía Gastrointestinal y Endoscopia. Jefe de Posgrado Cirugía General, UPB. Grupo Gastrohepatología, Universidad de Antioquia. Instituto de Cancerología Clínica las Américas. Medellín, Colombia.
(2) Médico Residente de Cirugía General, Universidad Pontificia Bolivariana. Medellín, Colombia.
(3) Cirujano General, Hospital Pablo Tobón Uribe. Medellín, Colombia.
(4) Cirujano General y Coloproctólogo, Profesor de Cirugía, Universidad Pontificia Bolivariana, Clínica las Américas. Medellín, Colombia.
(5) Gastroenterólogo, Texas Valley Coastal Bend (Veterans Administration) y Clinical Assistant Professor. UTHSCSA. Houston, Texas, EE.UU.
(6) Cirujano General, Instituto de Cancerología, Clínica las Américas. Medellín, Colombia.
(7) Estudiantes de pregrado, Facultad de Medicina UPB. Medellín, Colombia.
Fecha recibido: 01-07-14 Fecha aceptado: 02-02-15
Resumen
Objetivo: la obstrucción por cáncer colorrectal (CCR) es una entidad frecuente y con importante morbilidad y mortalidad. El uso de stent colónicos aparece como una buena alternativa y pueden utilizarse con carácter paliativo o como una terapia puente para facilitar una única y definitiva cirugía. El objetivo del presente estudio es comparar el uso de los stents con la cirugía en los pacientes con obstrucción maligna colorrectal en términos de necesidad de ostomías, morbimortalidad y sobrevida.
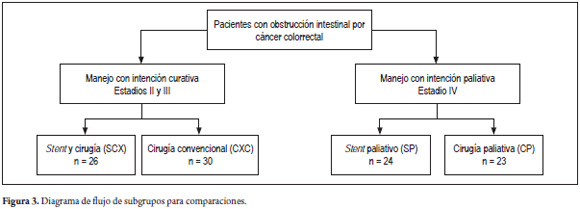
Métodos: se realizó un estudio descriptivo donde se analizaron retrospectivamente los datos recogidos de una cohorte de 103 pacientes, desde 2004 al 2012, registrada en una base de datos para tal fin y dividida en 4 grupos: un grupo al que se le colocó stent colónico y luego se llevó a cirugía electiva (SCX, n = 26), otro grupo llevado a cirugía convencional (CXC, n = 30), y los otros dos grupos con pacientes en fase avanzada de la enfermedad, unos en quienes solo se les colocó stent paliativo (SP, n = 24) y otros llevados a cirugía con intención paliativa (CP, n = 23). Se establecieron comparaciones entre los grupos y se realizó una descripción de los hallazgos más relevantes.
Resultados: se registró un éxito técnico en 90,0% y éxito clínico en 82,0% en los grupos con stents. Se presentaron dos perforaciones asociadas con el stent (8,3%) en el grupo SP y ninguna en el grupo SCX. Hubo migración del stent en 3 pacientes (11,5%) del grupo SCX y en 3 (12,5%) del grupo SP. Se encontró una sobrevida global del 42,7%, siendo más baja en los grupos SP y CP con 4,2% y 34,8%, respectivamente. Se presentó una menor necesidad de ostomías en el grupo SCX con 5 pacientes (19,2%) versus 8 (26,7%) del grupo CXC, sin relevancia estadística, la cual sí se observó al comparar la necesidad de ostomías entre los grupos de CXC y CP con 8 (26,7%) y 15 (65,2%) pacientes respectivamente (P<0,05). Hubo alivio en el grupo SCX en 22 pacientes (84,6%) y solo en 18 del grupo CXC (60%), con una diferencia estadísticamente significativa (p = 0,042). La estancia hospitalaria fue menor en los grupos manejados con stent (SCX y SP), con promedio de 4 días (0-9 días) para cada uno. En el grupo CXC, 30 pacientes requirieron al menos una reintervención, 9 (39,1%) del grupo CP y 8 en el grupo de los stents.
Conclusión: el uso de los stents colorrectales con intención paliativa o como terapia puente preoperatoria tiene baja morbilidad y evita en ocasiones una colostomía temporal o definitiva; también previene cirugías en pacientes con enfermedad avanzada y minimiza las ostomías en comparación con los pacientes operados paliativamente; además de que tienen menor estancia hospitalaria. Sin embargo, se necesitan estudios prospectivos que aclaren cuál es el verdadero papel de los stents en la patología obstructiva colorrectal maligna.
Palabras clave
Cáncer colorrectal, obstrucción aguda colorrectal, prótesis.
INTRODUCCIÓN
No obstante la implementación de programas de tamizaje para el cáncer colorrectal (CCR), aproximadamente un 20% del CCR es diagnosticado en el curso de una obstrucción del colon (1). Independiente del estado del paciente, es necesario realizar la descompresión y el restablecer la permeabilidad del colon para evitar un mayor riesgo de perforación y de sepsis (2). La obstrucción intestinal es una de las complicaciones del cáncer colorrectal que más genera morbilidad y mortalidad (3), se presenta como una situación de emergencia en un 8% a 29% de los pacientes, los cuales suelen ser de edad avanzada, con múltiples comorbilidades y con función fisiológica perturbada, habitualmente desnutridos, deshidratados y con desequilibrios electrolíticos (4). El tratamiento de urgencia de esta entidad implica en general, una cirugía por etapas, con la realización de colostomías, que está asociada a alta mortalidad (12%) y morbilidad (39%) (5). La tendencia actual busca la realización de un procedimiento electivo donde haya condiciones óptimas que permitan una cirugía en una sola etapa, ya que la tasa de complicaciones se reduce en los pacientes operados electivamente, con mortalidad del 3,5% (0,9% a 6%) y morbilidad del 23% (6). Las dos opciones de manejo son la cirugía urgente y la colocación de un stent metálico autoexpandible (7, 8).
En los pacientes con enfermedad resecable, la primera intención debe ser la resección radical de la neoplasia, independiente de si se maneja con cirugía o con stent; sin embargo, la elección del procedimiento ideal es materia de debate (9, 10). El uso de los stents como terapia puente previo a la cirugía electiva oncológica en la obstrucción del colon parece ser superior a la cirugía urgente por obstrucción en CCR, de acuerdo con diferentes estudios observacionales con seguimiento a corto plazo (11-15), mientras que los estudios aleatorizados muestran resultados inconsistentes (16-20). Además, los estudios a largo plazo comparando ambas opciones son escasos (21, 22). Un grupo de pacientes con CCR estado IV manejado con stents mostró una alta tasa de complicaciones severas que motivó el cierre prematuro de un estudio multicéntrico en Holanda (23). En otro estudio se informó una falla clínica a largo plazo de hasta el 50% en pacientes con stent colónico con ánimo paliativo (24).
Inicialmente el profesor Song (25), en 1991, aplicó por primera vez un stent metálico autoexpandible en el tracto gastrointestinal. Dohmoto (26) en 1991 y luego Spinelli (27) en 1992, describieron la aplicación de stents colónicos para resolver la obstrucción aguda colorrectal y desde entonces han sido reportados múltiples resultados de investigaciones clínicas con varias clases de stents metálicos autoexpandibles en colon y recto con tasas de éxito que van desde 50% al 96% (16, 18, 24-35). El uso de los stents colónicos expandibles para el tratamiento paliativo del CCR irresecable y también como tratamiento preoperatorio del CCR obstructivo es una opción terapéutica para resolver los síntomas de la obstrucción colorrectal y aparece como una alternativa prometedora en el escenario del paciente urgente, además de que actúa como puente para una cirugía posterior al minimizar tiempos de hospitalización y costos, aunque no ha impactado la sobrevida de estos pacientes.
Existen reportes sobre la experiencia local (28-32) acerca del uso de stents colorrectales con cifras limitadas y seguimientos cortos, y debido a que parece ser un prometedor avance en el manejo de dicha patología, se hace necesaria la realización de estudios que describan los resultados de estas intervenciones en nuestro medio. El objetivo del presente estudio fue comparar la morbilidad y sobrevida en los pacientes con cáncer de colon y recto con obstrucción intestinal manejados con stents colónicos y aquellos pacientes manejados con cirugía abierta convencional.
METODOLOGÍA
Se realizó un estudio descriptivo retrospectivo donde se incluyó una cohorte de pacientes con diagnóstico de cáncer de colon y/o recto que cursaron con obstrucción intestinal en diferentes instituciones de la ciudad de Medellín, Colombia, entre los años 2004 a 2012. Se incluyeron pacientes mayores de 18 años y con diagnóstico de obstrucción intestinal por cáncer de colon confirmado histopatológicamente; se excluyeron pacientes con perforación tumoral intraoperatoria y/o sospecha radiológica o clínica de peritonitis, o aquellos pacientes en los que la historia clínica no tenía información suficiente.
La recolección de la información se realizó por medio de un formato para extracción de datos de las historias clínicas que fue diligenciado por el grupo de coinvestigadores. Se usó la información suministrada directamente por el paciente, o por un familiar cercano previamente identificado en los casos en los cuales la condición del paciente no le permitía suministrar la información completa o en caso de muerte del paciente. Se indagó de forma clara y en términos adecuados para el personal no médico. En caso de no haber sido suficiente la información suministrada de forma telefónica, se confirmó la información con la historia clínica de las instituciones en las cuales se atendió al paciente. El punto de corte fue el 31 de julio de 2012.
La investigación fue aprobada por el Comité de Ética de la Facultad de Medicina de la Universidad Pontificia Bolivariana.
Se analizaron las siguientes variables: edad, sexo, estadio de cáncer colónico, grado de diferenciación, localización del tumor, filtración de anastomosis intestinal, infección de sitio operatorio, necesidad de colostomía, complicaciones asociadas a la colostomía, fístulas entéricas, obstrucción intestinal, perforación colónica asociada al stent, migración u obstrucción del stent, duración de estancia hospitalaria, sobrevida entre los grupos, y estado al alta.
TÉCNICAS Y PROCEDIMIENTOS
Se describe a continuación cómo se establece el diagnóstico de cáncer colorrectal y de obstrucción intestinal del colon y recto, y de cirugía convencional y colocación de stent colónico:
Obstrucción intestinal aguda del colon y recto: la sospecha y confirmación diagnóstica se realizó con base en elementos clínicos y radiológicos.
Clínicos: cuadro agudo de dolor abdominal tipo cólico o intermitente, distensión abdominal, vómito, paro de fecales o flatos y cambios en el peristaltismo.
Radiológicos: solo se realizó a los pacientes con sospecha clínica, mediante dos métodos: radiografía de abdomen simple de pie y tomografía computarizada con contraste de abdomen. Hallazgos como niveles hidroaéreos (mínimo 3 o más), apilamiento de monedas, "J" invertidas, haustraciones, dilatación de asas intestinales (>3 cm en asas delgadas, >6 cm en asas de colon transverso y colon izquierdo, y >9 cm en ciego) y/o ausencia de gas en la ampolla rectal; además, se consideraron para el diagnóstico hallazgos específicos en la TAC como engrosamiento de las paredes del colon, neumatosis intestinal y presencia de líquido libre. Se descartaron bridas intestinales como causa principal de la posible obstrucción haciendo uso de la anamnesis al descartar antecedentes de cirugías abdominales previas.
Cáncer de colon y recto: el diagnóstico de CCR fue realizado por un médico especialista en patología con el estudio histopatológico de una pieza quirúrgica tomada desde la válvula ileocecal hasta la línea dentada rectoanal. También se aceptó el diagnóstico preoperatorio en pacientes que tenían historia conocida y diagnóstico establecido por colonoscopia y biopsia previas, y que debutaron o tuvieron obstrucción intestinal secundaria al tumor.
Cirugía abierta convencional (hemicolectomía, sigmoidectomía o resección anterior baja de recto): laparotomía, disección por planos y exéresis de la pieza quirúrgica. Toma de decisión de realización de anastomosis o colostomía. La anastomosis se realizó de forma manual o con suturas mecánicas; la colostomía se realizó de tres maneras: colostomía tipo Hartmann, en asa o en doble boca. Después se realizó hemostasia y cierre por planos de fascia y piel. Se envió la pieza quirúrgica a patología para su análisis y estudio histopatológico.
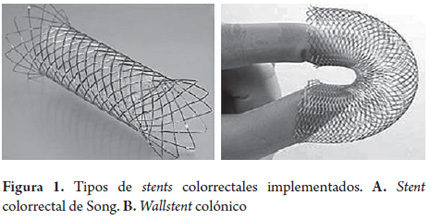
Stent colónico: se utilizaron los siguientes stents: Wallstent (Boston Scientific Natick-MA, USA), y stent colorrectal de Song (Tecnostent-Corpaul, Medellín, Colombia) (figura 1).
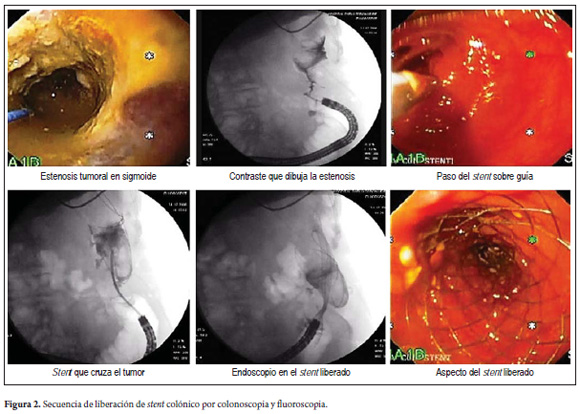
Técnica de colocación: paciente en decúbito dorsal (lesiones en recto alto o medio) o lateral izquierdo (lesiones más proximales), generalmente no preparados para la colonoscopia por la obstrucción pero con aplicación de enemas previos al procedimiento. La sedación se hace con midazolam más meperidina como analgésico, y a todos los pacientes se les puso O2 nasal. No se presentaron complicaciones con la sedación. Se pasó el colonoscopio y se localizó la estenosis a tratar, se introdujo el contraste para bajo control con fluoroscopia para poder realizar una estimación de la morfología y longitud de la misma. Esta maniobra no fue necesaria cuando era colon por enema previo. Se avanzó con una guía de 0,035" rígida y atraumática a través de la estenosis. No se dilataron las estenosis y se prosiguió a la apertura de la prótesis según el sistema propio de cada uno de los stent utilizados. La elección de la prótesis a implantar estuvo en función del tipo de lesión y de la longitud de la misma; se escogió una longitud de prótesis tal que dejara un margen de 2 a 3 cm a ambos lados de la estenosis. La liberación del resto de la prótesis se realizó de forma pausada y se comprobó por endoscopia y control fluoroscópico que la posición de la misma fuera la adecuada (figura 2) (29, 30).
Análisis estadístico
Se realizó un análisis descriptivo de las siguientes variables: edad, sexo, estadio de cáncer colónico, grado de diferenciación, localización del tumor, filtración de anastomosis intestinal, infección de sitio operatorio, necesidad de colostomía, complicaciones asociadas a la colostomía, fístulas entéricas, obstrucción intestinal, perforación colónica asociada al stent, migración u obstrucción del stent, duración de estancia hospitalaria, sobrevida entre los grupos, y estado al alta. Para las variables cuantitativas se utilizó promedio y deviación estándar, para las variables cualitativas se calcularon frecuencias absolutas y relativas. La diferencia entre los grupos para las variables de complicaciones y condiciones clínicas se calculó por medio de porcentajes y el test exacto de Fisher; para estimar la asociación y la comparación de variables cuantitativas como la edad y el tiempo de estancia entre los grupos se utilizaron pruebas U de Mann Whitney. Se comparó la supervivencia haciendo uso de curvas de Kaplan Meyer y el estadístico Log Rank Test. Se calculó el índice de Charlson como predictor de mortalidad en función de las comorbilidades de los pacientes.
RESULTADOS
Los pacientes se subdividieron en cuatro grupos para su evaluación: 26 pacientes manejados con stent colónico con posterior cirugía electiva (SCX), 24 pacientes con stent paliativo (SP), 30 pacientes operados con cirugía convencional con intención curativa (CXC) y 23 pacientes operados con cirugía de intención paliativa (CP). Se analizaron las características enunciadas en los métodos como se puede observar en la figura 3.
Características sociodemográficas, clínicas y asociadas al tumor
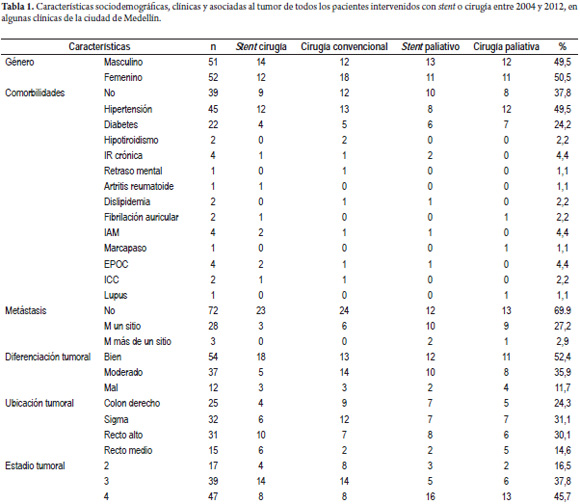
Se encontró una distribución homogénea por sexos en los pacientes, con 49,5% hombres y 50,5% mujeres; la edad de los pacientes estuvo entre 28 y 87 años, el 2,88 % estuvo por debajo de los 35 años. La media para la edad fue de 60 años. Con respecto a las comorbilidades asociadas, las más frecuentes fueron hipertensión arterial (43,7%) y diabetes mellitus (21,3%); además, se registraron otras comorbilidades como hipotiroidismo, falla renal crónica, artritis reumatoide, retardo mental, dislipidemia, obesidad, infarto agudo de miocardio, enfermedad pulmonar obstructiva crónica, falla cardiaca y lupus, con proporción del 23,3%.
Según el estadio de la enfermedad, se presentaron 72 pacientes (69,9%) con enfermedad en estadios II y III y 31 pacientes (30,1%) en estadio IV (avanzado) con enfermedad metastásica, de los cuales 28 (27,2%) tenían metástasis en un solo sitio (generalmente hígado) y 3 (2,9%) tenían metástasis en más de un sitio. La localización de los tumores se distribuyó con 25 lesiones en el colon derecho (24,3%), 32 en el sigmoides (31,1%), 31 en el recto superior (30,1%) y 15 en el recto medio (14,6%). De acuerdo con los diferentes grupos tratados, las características sociodemográficas, clínicas y asociadas al tumor se resumen en la tabla 1.
Índice de Charlson
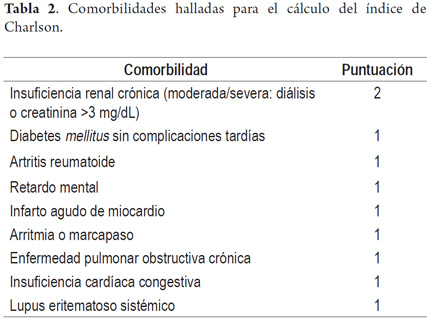
Para el análisis de la información se incluyó dentro de las variables el índice Charlson (33), el cual es un índice de comorbilidad diseñado para predecir la mortalidad a largo plazo (1 año) en función de las patologías crónicas asociadas. Se considera ausencia de comorbilidad de 0-1 punto, comorbilidad baja con 2 puntos y alta >3 puntos.
El índice de Charlson que se registró en este estudio, calculado y corregido según la edad y de acuerdo con cada caso fue el siguiente: índice de 0: en 67,0% de pacientes (con 12% mortalidad/año); índice de 1: en 25,2% de pacientes; índice de 2: en 1,0% (ambos con 26% mortalidad/año); índice de 3: en 6,8% de pacientes (con 52% mortalidad/año). No se encontraron pacientes con índice >5 (85% mortalidad/año).
Para el cálculo del índice de Charlson se hizo una suma según la puntuación de las comorbilidades presentes en los pacientes del estudio, como se enuncia en la tabla 2.
Complicaciones tempranas y tardías
Se describieron las complicaciones presentadas en los diferentes grupos y se dividieron en dos subgrupos: tempranas, aquellas que se presentaron antes de los 30 días posteriores al procedimiento, y tardías, aquellas que aparecieron después de este período de tiempo. No se presentó ninguna complicación en el 66,1% de los pacientes. Se presentaron complicaciones tempranas en el 33% de los pacientes, y se registró la presencia de infección de sitio operatorio (ISO) como la más frecuente en este grupo con 8,8%, de las cuales 4,9% fueron ISO superficiales y/o profundas, y 3,9% fueron ISO de órgano espacio (colecciones abdominales). Otras aquí incluidas fueron infección urinaria en 4,9%, filtración de anastomosis en 2,9%, fístula intestinal en 1,9%, hernias en 1,9%, migración del stent en 1,9%, perforación por el stent en 1,9% y obstrucción intestinal por cualquier causa en 1,9% de los pacientes.
Las complicaciones tardías se presentaron en 29,2% de pacientes, y también se registró la presencia colección abdominal como la más frecuente pero en menor proporción, en 4,9% de los pacientes. Otras fueron: hernias en 4,8% (2,9% paraostomales), infección urinaria en 3,9%, obstrucción intestinal por cualquier causa en 2,9% de pacientes, filtración de anastomosis y fístula intestinal en 1,9% cada una. Llamó la atención la migración del stent en 3,9% de los dos grupos con esta intervención.
Estancia hospitalaria
Los pacientes intervenidos quirúrgicamente sin stent tuvieron una mayor estancia en el hospital que aquellos manejados con stent, así los pacientes del grupo SCX y SP tuvieron un promedio de estancia igual de 4 días para cada grupo (0-9 días), los del grupo CXC de 10 días (6-21 días) y los del grupo CP de 11 días (6-23 días).
Éxito técnico y éxito clínico
Se describió el éxito desde el punto de vista técnico definido como la adecuada colocación del stent colónico sin la presencia de complicaciones ni percances durante el procedimiento, y el éxito clínico es definido como la resolución de la obstrucción colónica del paciente tras el procedimiento. Se encontró éxito técnico en 90,0% de los pacientes a quienes se les colocó stent, y se registró éxito clínico en 82,0% de éstos. En los 4 pacientes en que falló el stent en aliviar la obstrucción se procedió a realizar la colostomía. Asimismo, el paciente en que se dio una migración temprana requirió la colostomía.
Reingresos y reintervenciones
Se presentó el reingreso de 16 pacientes (15,5%) y se requirió una o más reintervenciones en 39 pacientes (37,9%). Los reingresos fueron similares en los cuatro grupos evaluados, con 5 pacientes (16,7%) en el grupo CXC, 4 pacientes (15,4%) en el grupo SCX, 4 (17,4%) en el grupo CP y 3 (12,5%) en el grupo SP. Hubo necesidad de realizar algún tipo de reintervención en todos los pacientes del grupo CXC que reingresaron, con necesidad de una reintervención en 19 pacientes (63,3%), 2 en 5 pacientes (16,7%), 3 en 4 pacientes (13,3%) y 4 reintervenciones en 2 pacientes (6,7%). En los grupos de stent no hubo necesidad de reintervenir a ningún paciente. En el grupo CP fue necesaria una reintervención en 14 pacientes (60,9%) y 2 reintervenciones en 6 pacientes (26,1%).
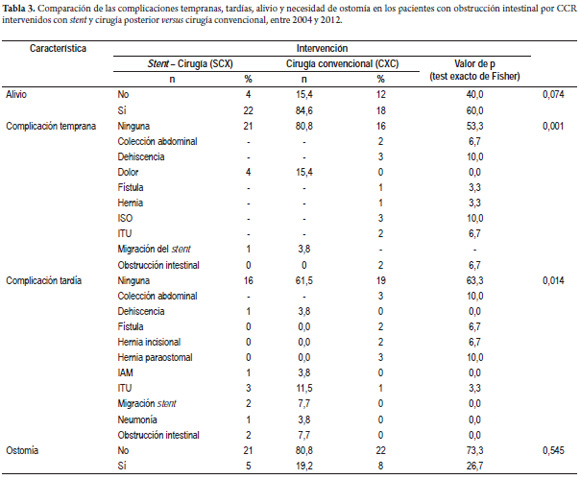
Comparación por subgrupos
Se realizó una comparación por subgrupos de pacientes para determinar diferencias en cuanto a morbilidad encontrada. Inicialmente se comparó el grupo SCX con el grupo CXC (tabla 3). Hubo necesidad de realizar colostomía en 5 de los 26 pacientes del grupo SCX (19,2%) y en 8 de los 30 pacientes del grupo CXC (26,7%). Se encontró que no hubo complicaciones tempranas en 21 pacientes del grupo SCX (80,8%) y en 16 pacientes del grupo CXC (53,3%), con diferencia estadísticamente significativa (p = 0,001). Como hallazgos relevantes se describe el alivio en el grupo SCX en 22 pacientes (84,6%) y solo en 18 del grupo CXC (60%), con diferencia estadísticamente significativa (p = 0,042); también la presencia de filtración de anastomosis en 3 pacientes (10,0%), 2 colecciones abdominales (6,7%) y 2 obstrucciones intestinales (6,7%) en el grupo CXC, mientras que no hubo ninguna de estas complicaciones en el grupo SCX. Se presentó migración del stent en un solo paciente de este grupo (3,8%) (tabla 3).
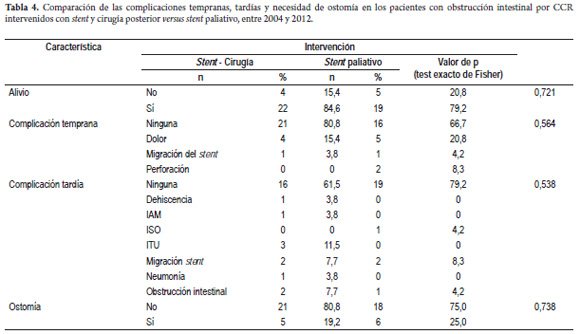
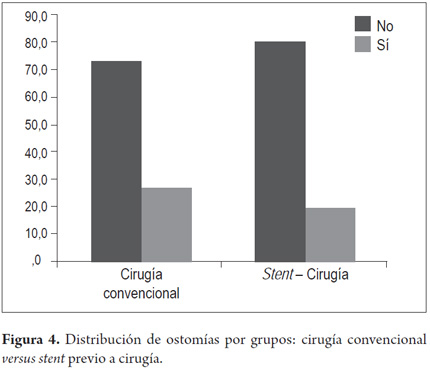
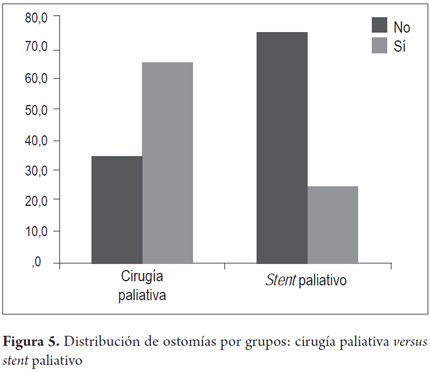
Se compararon ambos grupos a quienes se les colocó stent colónico, el grupo SCX versus el grupo SP (tabla 4). No hubo complicaciones tempranas en 21 pacientes (80,8%) ni tardías en 16 (61,5%) del grupo SCX, y no hubo complicaciones tempranas en 16 pacientes (66,7%) ni tardías en 19 (79,2%) del grupo SP. El dolor posprocedimiento fue la complicación temprana que más se presentó en ambos grupos, con 4 pacientes (15,4%) del grupo SCX y 5 (20,8%) del grupo SP. Hubo 2 perforaciones (8,3%) en el grupo SP (manejadas con colostomías) y ninguna en SCX. En ambos grupos se presentó la migración de un stent (3,8% SCX – 4,2% SP), manejadas ambas con colostomías. En 3 pacientes más se hizo colostomía por no haber resolución de los síntomas de obstrucción. Hubo dos migraciones tardías de stent para cada grupo (7,7% SCX – 8,3% SP); a pesar del uso de stent colónico en estos pacientes, se requirió la realización de ostomías en 5 de los 26 pacientes (19,2%) del grupo SCX y en 6 de los 24 del grupo SP (25,0%) sin hallar diferencias estadísticamente significativas (tabla 4 y figuras 4 y 5).
Sobrevida
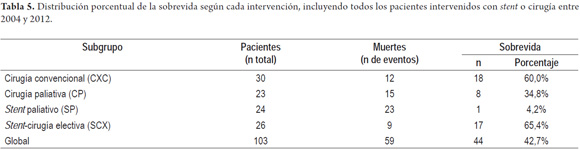
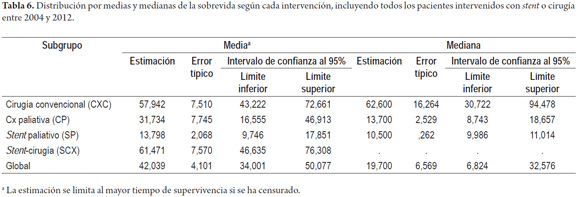
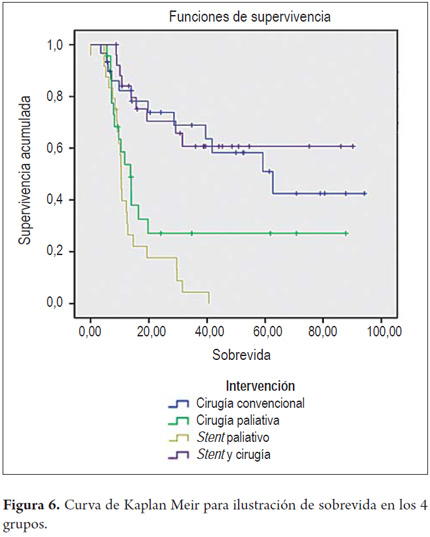
Se encontró una distribución de la sobrevida según los diferentes grupos evaluados (tabla 6), con una mejor tendencia en los grupos con manejo de intención curativa, y con peor sobrevida en aquellos pacientes en estadios avanzados. Se encontró una sobrevida del 60,0% en los pacientes del grupo CXC y del 65,4% en los pacientes del grupo SCX; a diferencia de los grupos paliativos con sobrevidas del 34,8% en el grupo CP y del 4,2% en los pacientes del grupo SP. Según la distribución por medianas, el 50% de los pacientes del grupo CXC sobrevivió 57,9% en el período evaluado; en el grupo SCX fue del 61,4%, y en los grupos CP y SP fue de 31,7% y 13,7% respectivamente (tablas 5 y 6 y figura 6).
DISCUSIÓN
La utilización de los stents colónicos en la obstrucción intestinal por CCR es un prometedor avance en dos escenarios del paciente con CCR obstructivo: en el manejo paliativo, así como en la terapia puente preoperatoria a una cirugía oncológica con menores riesgos como para aliviar la obstrucción y evitar una colostomía definitiva (28). En la última situación, puede convertir la intervención de una urgencia con dos intervenciones quirúrgicas (incluida la colostomía) en una resección electiva con una anastomosis primaria. La morbilidad y mortalidad inherente a las intervenciones quirúrgicas colorrectales electivas (23% y 3,5%) son mucho menores a las cirugías urgentes (39% y 12%) (34). En otros estudios con pacientes intervenidos en forma urgente, más del 50% quedan con ostomía (35). La aplicación de un stent ayuda a resolver el cuadro agudo, permitiendo la corrección hidroelectrolítica y la acidosis del paciente, lo que mejora el estado general del mismo para la planeación de una cirugía futura menos mórbida, reduciendo por tanto no solo dicha morbilidad, principalmente en la presencia de complicaciones tempranas como pudo verse en este estudio, sino también la mortalidad (36). Un estudio de costo-efectividad concluyó que el uso de un stent antes de la cirugía fue más efectivo y menos costoso que la cirugía urgente (37); asimismo, minimizan la necesidad de colostomías, lo que mejora la calidad de vida de estos pacientes (38), tal como se muestra en el presente estudio, sobre todo en aquellos en quienes éste se utiliza con intención paliativa; además, dichos stents evitan varias cirugías en pacientes a quienes se les debe reconstruir su tránsito intestinal. Facilitan la realización de una "cirugía oncológica óptima", permitiendo al paciente una adecuada evaluación de la extensión y evitando una colectomía subtotal innecesaria hecha en pro de no abandonar tumores sincrónicos (39, 40). Tienen una menor estancia hospitalaria, como se evidenció en los dos grupos manejados con stent de este estudio. Los pacientes con enfermedad avanzada se beneficiaron del uso de estas prótesis evitándoseles una intervención paliativa y una colostomía en sus últimos días. Permite además, mediante la colonoscopia, realizar biopsias de confirmación diagnóstica, de las que no suele disponerse en la cirugía urgente.
Al compararlo con la cirugía convencional, los principales inconvenientes son los costos y las complicaciones. En cuanto a los costos, aquellos pacientes a quienes se les coloca un stent paliativo definitivo se ahorran todo el valor del procedimiento quirúrgico per se por lo cual la prótesis, en este contexto, es sin duda más económica; esto también ocurre en aquellos pacientes llevados a cirugía electiva tras la colocación de un stent durante la urgencia, pues de lograrse el objetivo de operar al paciente en una sola etapa, se ahorrarían el valor de una segunda cirugía, sin mencionar los otros costos asociados con las posibles complicaciones añadidas a un paciente operado de urgencia, ya que generalmente no se encuentra en las más óptimas condiciones. En el presente estudio se evidenciaron limitaciones al momento de hacer que los grupos fueran comparables, puesto que se incluyeron y compararon pacientes con cáncer colorrectal en todos los estadios de enfermedad, lo cual obligatoriamente da lugar a sesgos de confusión. Por ser una serie retrospectiva, fue difícil el control de los mismos. Dentro de los resultados solo se evidenciaron diferencias estadísticamente significativas cuando se comparó la realización de ostomías en pacientes con stent paliativo versus cirugía paliativa, y en la tasa de alivio al comparar pacientes a quienes se les coloca stent y se llevan a cirugía posterior versus quienes se operan de manera convencional y tienen menor estancia hospitalaria en los grupos manejados con stent.
Dadas las limitaciones en el número de pacientes, no se pueden tener unas conclusiones fehacientes; sin embargo, los resultados de esta serie y las publicaciones al respecto sugieren que el uso de stents endoluminales para el tratamiento de la obstrucción intestinal por CCR es útil, seguro, eficaz y con baja morbilidad, ya sea como tratamiento definitivo paliativo en pacientes con enfermedad avanzada inoperable, o como tratamiento temporal para resolver la obstrucción con intención de una cirugía posterior bajo unas mejores condiciones del paciente.
En este estudio se calculó el índice Charlson, el cual predice la mortalidad a 1 año en función de las patologías crónicas asociadas, demostrándose correlación del mismo con los pacientes incluidos y evidenciándose, como era de esperarse, una mortalidad mayor en aquellos que se encontraban en etapas avanzadas de la enfermedad.
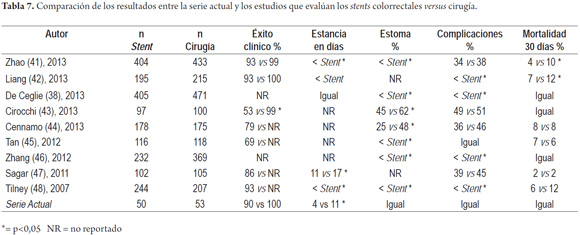
Diferentes metaanálisis (tabla 7) han pretendido comparar la cirugía versus el uso de los stents en la obstrucción maligna colorrectal, pero estos estudios han enfocado en forma diferente el problema, bien sea en el uso del stent en el exclusivo ámbito paliativo o bien en la evaluación del uso del stent como terapia puente antes de una cirugía definitiva para que alivie la obstrucción. Frecuentemente, en la mayoría de estudios citados se encuentra una marcada heterogeneidad en los datos valorados, lo que le resta peso a las conclusiones de estos metaanálisis. Sin embargo, conocedores de estas limitantes, se recogieron en la tabla 7 las cifras de diferentes estudios publicados hasta la fecha y se compararon con los resultados de la presente serie.
Los diferentes metaanálisis que comparan el stent colónico versus la cirugía en obstrucción colónica tienen resultados contradictorios: Liu (49), Ye (50) y Sagar (51) no encuentran una superioridad del stent sobre la cirugía en términos de complicaciones y éxito clínico, mientras Huang (52) y Tilney (48) encuentran los stents efectivos y seguros como terapia puente en la obstrucción colónica con una menor tasa de ostomías y estancia hospitalaria.
Recientemente, Sabbagh (53) y colaboradores revisaron los hallazgos histológicos de los pacientes que fueron sometidos a stents antes de la cirugía pretendiendo demostrar un efecto adverso relacionado con la presencia del stent en la sobrevida. La ulceración del tumor, la ulceración peritumoral, la invasión perineural y la invasión ganglionar fueron significativamente más frecuentes en los pacientes con stent que en el grupo llevado a cirugía. Este mismo grupo sugiere un peor pronóstico oncológico (menor sobrevida) en los pacientes que reciben el stent versus los operados inmediatamente (54); incluso, estudios recientes sugieren un compromiso perineural mayor en los pacientes que recibieron stents (55). Sin embargo, otro estudio con seguimiento a largo plazo muestra una menor incidencia de hernias incisionales (6% versus 22%, p = 0,04), menos estomas (6% versus 26%, p = 0,01) y una mejor sobrevida (log-rank test, 0,004) con respecto a la cirugía (56). Por su parte, Tung (57) no encontró diferencia en la sobrevida tras 65 meses de seguimiento (48% versus 52%, p = 0,63), al igual que Knight (58). Se requieren más investigaciones para explicar qué implicaciones tiene en el paciente estos cambios histológicos asociados con la inserción del stent.
CONCLUSIONES
Las obstrucciones del colon y recto comúnmente son secundarias a procesos malignos. Las neoplasias obstructivas colónicas necesitan una intervención quirúrgica de emergencia para evitar complicaciones y erradicar la patología primaria. Los tumores obstructivos del colon incrementan la morbilidad y la mortalidad asociada con la resección quirúrgica, sobre todo en el contexto de urgencia, así que lo ideal sería la realización de un procedimiento con el menor riesgo perioperatorio posible para el paciente. Existen revisiones en la literatura que proporcionan evidencia acerca de la seguridad de la resección segmentaria y la anastomosis primaria en una sola etapa en pacientes con cáncer de colon obstruido, principalmente aquellas que se limitan al colon izquierdo. Debe considerarse la colectomía subtotal en los pacientes que presenten complicaciones como obstrucción y perforación, en pro de remover lesiones sincrónicas distantes. Se han buscado medios para cambiar el estado urgente de las obstrucciones malignas colorrectales a una condición electiva. La colocación de stents endoluminales puede proporcionar un método para convertir una cirugía urgente en una electiva en instituciones donde el procedimiento esté disponible. La información que se tiene hoy en relación con la colocación de stent endoluminales no tiene suficiente evidencia aún para sugerir que estas prótesis preoperatorias mejorarán el desenlace (sobrevida) en la cirugía definitiva posterior. Pareciera disminuir la necesidad de ostomías, aunque faltan estudios con mayor peso metodológico y mayor tamaño de muestra que respalden esta hipótesis.
Declaración de conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Este estudio se realizó con el apoyo del Proyecto Sostenibilidad de la Vicerrectoría de Investigación de la Universidad de Antioquia.
REFERENCIAS
1. Barnett A, Cedar A, Siddiqui F, Herzig D, Fowlkes E, Thomas CR, Jr. Colorectal cancer emergencies. J Gastrointest Cancer. 2013;44:132-42. [ Links ]
2. Dolan EA. Malignant bowel obstruction: A review of current treatment strategies. The American Journal of Hospice & Palliative Care. 2011;28:576-82. [ Links ]
3. Tuca A, Guell E, Martinez-Losada E, Codorniu N. Malignant bowel obstruction in advanced cancer patients: Epidemiology, management, and factors influencing spontaneous resolution. Cancer Management and Res. 2012;4:159-69. [ Links ]
4. Winner M, Mooney SJ, Hershman DL, et al. Incidence and Predictors of Bowel Obstruction in Elderly Patients With Stage IV Colon Cancer: A Population-Based Cohort Study. JAMA Surgery 2013:1-7. [ Links ]
5. Schwenter F, Morel P, Gervaz P. Management of obstructive and perforated colorectal cancer. Expert Review of Anticancer Therapy. 2010;10:1613-9. [ Links ]
6. Henry JC, Pouly S, Sullivan R, et al. A scoring system for the prognosis and treatment of malignant bowel obstruction. Surgery. 2012;152:747-56; discussion 56-7. [ Links ]
7. Grundmann RT. Primary colon resection or Hartmann's procedure in malignant left-sided large bowel obstruction? The use of stents as a bridge to surgery. World J of Gastrointest Surg. 2013;5:1-4. [ Links ]
8. Soreide K. Emergency management of acute obstructed left-sided colon cancer: Loops, stents or tubes? Endoscopy. 2013;45:247-8. [ Links ]
9. Dayyeh BK, Baron TH. Editorial: Endoscopic stent placement as a bridge to surgery in malignant colorectal obstruction: A balance between study validity and real-world applicability. Am J Gastroenterol. 2011;106:2181-2. [ Links ]
10. McCullough JA, Engledow AH. Treatment options in obstructed left-sided colonic cancer. Clin Oncol (R Coll Radiol). 2010;22:764-70. [ Links ]
11. Martinez-Santos C, Lobato RF, Fradejas JM, Pinto I, Ortega-Deballon P, Moreno-Azcoita M. Self-expandable stent before elective surgery vs. emergency surgery for the treatment of malignant colorectal obstructions: Comparison of primary anastomosis and morbidity rates. Dis Colon Rectum. 2002;45:401-6. [ Links ]
12. Lee HJ, Hong SP, Cheon JH, et al. Long-term outcome of palliative therapy for malignant colorectal obstruction in patients with unresectable metastatic colorectal cancers: Endoscopic stenting versus surgery. Gastrointest Endosc. 2011;73:535-42. [ Links ]
13. Law WL, Choi HK, Chu KW. Comparison of stenting with emergency surgery as palliative treatment for obstructing primary left-sided colorectal cancer. Br J Surg. 2003;90:1429-33. [ Links ]
14. Ng KC, Law WL, Lee YM, Choi HK, Seto CL, Ho JW. Self-expanding metallic stent as a bridge to surgery versus emergency resection for obstructing left-sided colorectal cancer: A case-matched study. J Gastrointest Surg. 2006;10:798-803. [ Links ]
15. Pessione S, Petruzzelli L, Gentilli S, Mioli P. Treatment of neoplastic stenosis of the left colon: Presurgical expandable metal stent vs emergency surgery. Comparison of results and survival rates. Chir Ital. 2007;59:661-9. [ Links ]
16. Angenete E, Asplund D, Bergstrom M, Park PO. Stenting for colorectal cancer obstruction compared to surgery: A study of consecutive patients in a single institution. Int J Colorectal Dis. 2012;27:665-70. [ Links ]
17. van Hooft JE, Bemelman WA, Oldenburg B, et al. Colonic stenting versus emergency surgery for acute left-sided malignant colonic obstruction: A multicentre randomised trial. Lancet Oncol. 2011;12:344-52. [ Links ]
18. Pirlet IA, Slim K, Kwiatkowski F, Michot F, Millat BL. Emergency preoperative stenting versus surgery for acute left-sided malignant colonic obstruction: A multicenter randomized controlled trial. Surg Endosc. 2011;25:1814-21. [ Links ]
19. Cheung HY, Chung CC, Tsang WW, Wong JC, Yau KK, Li MK. Endolaparoscopic approach vs conventional open surgery in the treatment of obstructing left-sided colon cancer: A randomized controlled trial. Arch Surg. 2009;144:1127-32. [ Links ]
20. Ho KS, Quah HM, Lim JF, Tang CL, Eu KW. Endoscopic stenting and elective surgery versus emergency surgery for left-sided malignant colonic obstruction: A prospective randomized trial. Int J Colorectal Dis. 2012;27:355-62. [ Links ]
21. Saida Y, Sumiyama Y, Nagao J, Uramatsu M. Long-term prognosis of preoperative "bridge to surgery" expandable metallic stent insertion for obstructive colorectal cancer: Comparison with emergency operation. Dis Colon Rectum. 2003;46:S44-9. [ Links ]
22. Dastur JK, Forshaw MJ, Modarai B, Solkar MM, Raymond T, Parker MC. Comparison of short-and long-term outcomes following either insertion of self-expanding metallic stents or emergency surgery in malignant large bowel obstruction. Tech Coloproctol. 2008;12:51-5. [ Links ]
23. van Hooft JE, Fockens P, Marinelli AW, et al. Early closure of a multicenter randomized clinical trial of endoscopic stenting versus surgery for stage IV left-sided colorectal cancer. Endoscopy. 2008;40:184-91. [ Links ]
24. Fernandez-Esparrach G, Bordas JM, Giraldez MD, et al. Severe complications limit long-term clinical success of self-expanding metal stents in patients with obstructive colorectal cancer. Am J Gastroenterol. 2010;105:1087-93. [ Links ]
25. Song HY, Choi KC, Cho BH, Ahn DS, Kim KS. Esophagogastric neoplasms: Palliation with a modified gianturco stent. Radiology. 1991;180:349-54. [ Links ]
26. Dohmoto M. New method: Endoscopic implantation of rectal stent in palliative treatment of malignant stenosis. Endosc Dig. 1991;3:1507-12. [ Links ]
27. Spinelli P, Dal Fante M, Mancini A. Self-expanding mesh stent for endoscopic palliation of rectal obstructing tumors: A preliminary report. Surg Endosc. 1992;6:72-4. [ Links ]
28. Castaño R, Puerta JD, Restrepo JI, et al. Manejo actual de la obstrucción maligna colorrectal: grandes incisiones, pequeñas incisiones o sin incisiones. Rev Col Gastroenterol. 2007;23:57-66. [ Links ]
29. Castaño R. Técnicas en stents gastrointestinales endoscópicos: cómo, cuándo, manejo de las complicaciones, selección del stent y costos. Rev Col Gastroenterol. 2012;27:32-45. [ Links ]
30. Castaño R, Puerta JD, Alvarez O, et al. Self-Expanding Metal Stents in Malignant and Benign Colonic Obstructions. Gastrointest Endosc. 2008;67:AB 151. [ Links ]
31. Kang SG, Ruiz MH, Castaño R. Stents colónicos en la obstrucción maligna del colon. In: Castaño R, Artifon E, eds. Endoscopia Oncológica: diagnóstico y terapéutica. Medellín, Colombia: Editorial Universidad de Antioquia. 2011:155-70. [ Links ]
32. Castaño R, Artifon El. Técnicas Endoscópicas en Próteses Gastrointestinais: Como e Quando Utilizar, Manejo de Complicacoes, Selecao e Custos. In: Artifon EL, de Moura E, Sakai P, eds. Próteses Endoscópicas no Aparelho Digestorio. Sao Paulo: Editora Atheneu; San Pablo. 2012. p. 123-131. [ Links ]
33. Charlson ME, Pompei P, Ales KL, MacKenzie CR. A new method of classifying prognostic comorbidity in longitudinal studies: Development and validation. Journal of chronic diseases. 1987;40:373-83. [ Links ]
34. Ghazi S, Berg E, Lindblom A, Lindforss U. Clinicopathological analysis of colorectal cancer: A comparison between emergency and elective surgical cases. World J Surg Oncol. 2013;11:133. [ Links ]
35. Benizri EI, Rahili A, Benchimol D. Emergency management of acute colonic cancer obstruction. Journal of visceral surgery. 2012;149:e366-7. [ Links ]
36. Warden C, Stupart D, Goldberg P. Stenting as first-line management for all patients with nonperforating left-sided obstructing colorectal cancer. Colorectal Dis. 2013;15:e389-95. [ Links ]
37. Targownik LE, Spiegel BM, Sack J, et al. Colonic stent vs. emergency surgery for management of acute left-sided malignant colonic obstruction: A decision analysis. Gastrointest Endosc. 2004;60:865-74. [ Links ]
38. De Ceglie A, Filiberti R, Baron TH, Ceppi M, Conio M. A meta-analysis of endoscopic stenting as bridge to surgery versus emergency surgery for left-sided colorectal cancer obstruction. Crit Rev Oncol Hemat. 2013;88:387-403. [ Links ]
39. Dulucq JL, Wintringer P, Beyssac R, Barberis C, Talbi P, Mahajna A. One-stage laparoscopic colorectal resection after placement of self-expanding metallic stents for colorectal obstruction: A prospective study. Dig Dis Sci. 2006;51:2365-71. [ Links ]
40. Ramadori G, Lindhorst A, Armbrust T. Colorectal tumors with complete obstruction--endoscopic recovery of passage replacing emergency surgery? A report of two cases. BMC Gastroenterol. 2007;7:14. [ Links ]
41. Zhao XD, Cai BB, Cao RS, Shi RH. Palliative treatment for incurable malignant colorectal obstructions: A meta-analysis. World J Gastroenterol. 2013;19:5565-74. [ Links ]
42. Liang TW, Sun Y, Wei YC, Yang DX. Palliative treatment of malignant colorectal obstruction caused by advanced malignancy: A self-expanding metallic stent or surgery? A system review and meta-analysis. Surg Today. 2014;44:22-33. [ Links ]
43. Cirocchi R, Farinella E, Trastulli S, et al. Safety and efficacy of endoscopic colonic stenting as a bridge to surgery in the management of intestinal obstruction due to left colon and rectal cancer: A systematic review and meta-analysis. Surg Oncol. 2013;22:14-21. [ Links ]
44. Cennamo V, Luigiano C, Coccolini F, et al. Meta-analysis of randomized trials comparing endoscopic stenting and surgical decompression for colorectal cancer obstruction. Int J Colorectal Dis. 2013;28:855-63. [ Links ]
45. Tan CJ, Dasari BV, Gardiner K. Systematic review and meta-analysis of randomized clinical trials of self-expanding metallic stents as a bridge to surgery versus emergency surgery for malignant left-sided large bowel obstruction. Br J Surg. 2012;99:469-76. [ Links ]
46. Zhang Y, Shi J, Shi B, Song CY, Xie WF, Chen YX. Self-expanding metallic stent as a bridge to surgery versus emergency surgery for obstructive colorectal cancer: A meta-analysis. Surg Endosc. 2012;26:110-9. [ Links ]
47. Sagar J. Colorectal stents for the management of malignant colonic obstructions. Cochrane Database Syst Rev. 2011:CD007378. [ Links ]
48. Tilney HS, Lovegrove RE, Purkayastha S, et al. Comparison of colonic stenting and open surgery for malignant large bowel obstruction. Surg Endosc. 2007;21:225-33. [ Links ]
49. Liu Z, Kang L, Li C, Huang M, Zhang X, Wang J. Meta-analysis of complications of colonic stenting versus emergency surgery for acute left-sided malignant colonic obstruction. Surg Laparosc Endosc Percutan Tech. 2014;24:73-9. [ Links ]
50. Ye GY, Cui Z, Chen L, Zhong M. Colonic stenting vs emergent surgery for acute left-sided malignant colonic obstruction: A systematic review and meta-analysis. World J Gastroenterol. 2012;18:5608-15. [ Links ]
51. Sagar J. Colorectal stents for the management of malignant colonic obstructions. Cochrane Database Syst Rev. 2011:CD007378. [ Links ]
52. Huang X, Lv B, Zhang S, Meng L. Preoperative colonic stents versus emergency surgery for acute left-sided malignant colonic obstruction: A meta-analysis. J Gastrointest Surg. 2014;18:584-91. [ Links ]
53. Sabbagh C, Chatelain D, Trouillet N, et al. Does use of a metallic colon stent as a bridge to surgery modify the pathology data in patients with colonic obstruction? A case-matched study. Surg Endosc. 2013;27:3622-31. [ Links ]
54. Sabbagh C, Browet F, Diouf M, et al. Is stenting as "a bridge to surgery" an oncologically safe strategy for the management of acute, left-sided, malignant, colonic obstruction? A comparative study with a propensity score analysis. Ann Surg. 2013;258:107-15. [ Links ]
55. Kim HJ, Choi GS, Park JS, Park SY, Jun SH. Higher rate of perineural invasion in stent-laparoscopic approach in comparison to emergent open resection for obstructing left-sided colon cancer. Int J Colorectal Dis. 2013;28:407-14. [ Links ]
56. Gianotti L, Tamini N, Nespoli L, et al. A prospective evaluation of short-term and long-term results from colonic stenting for palliation or as a bridge to elective operation versus immediate surgery for large-bowel obstruction. Surg Endosc. 2013;27:832-42. [ Links ]
57. Tung KL, Cheung HY, Ng LW, Chung CC, Li MK. Endo-laparoscopic approach versus conventional open surgery in the treatment of obstructing left-sided colon cancer: long-term follow-up of a randomized trial. Asian J Endosc Surg. 2013;6:78-81. [ Links ]
58. Knight AL, Trompetas V, Saunders MP, Anderson HJ. Does stenting of left-sided colorectal cancer as a "bridge to surgery" adversely affect oncological outcomes? A comparison with non-obstructing elective left-sided colonic resections. Int J Colorectal Dis. 2012;27:1509-14. [ Links ]











 text in
text in