Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.30 no.4 Bogotá Oct./Dec. 2015
Hepatitis alcohólica: revisión con énfasis en trasplante hepático y alternativas de tratamiento médico
Alcoholic Hepatitis: A review with emphasis on liver transplantation and alternative medical treatment
David Ríos P. MD. (1), Dariana Pereira R. MD. (1), Juan Carlos Restrepo G. MD. (2)
(1) Médico y cirujano. Grupo de Gastrohepatología. Universidad de Antioquia. Hospital Pablo Tobón Uribe. Medellín, Colombia.
(2) Médico Internista-Hepatólogo. Unidad de Hepatología y Trasplante Hepático Hospital Pablo Tobón Uribe. Profesor Titular Facultad de Medicina. Grupo de Gastrohepatología, Universidad de Antioquia. Medellín, Colombia. Correo electrónico: jcrestrepo@hptu.org.co
Fecha recibido: 24-02-14 Fecha aceptado: 20-10-15
Resumen
La hepatitis alcohólica es un síndrome clínico caracterizado por ictericia, ascitis y eventualmente falla hepática aguda secundarios al consumo de alcohol; la prevalencia de la enfermedad va en aumento como consecuencia del incremento de la exposición a factores de riesgo y la mayoría de los pacientes son asintomáticos hasta que se presenta un importante compromiso de la función hepática, lo que dificulta el diagnóstico temprano y se traduce en alta morbimortalidad. El trasplante hepático se postula como una opción de tratamiento válida para pacientes seleccionados, con grandes perspectivas a futuro, sin embargo su realización aún es controvertida; por otro lado, existen opciones de tratamiento médico como los esteroides, la pentoxifilina y la n-acetilcisteína, cuyo impacto en la morbimortalidad es respaldada por la medicina basada en la evidencia. Con esta revisión se pretende abordar los conceptos actuales del tratamiento médico y quirúrgico de la hepatitis alcohólica.
Palabras clave
Hepatitis alcohólica, trasplante de hígado, tratamiento.
Abstract
Alcoholic hepatitis is a clinical syndrome characterized by jaundice, ascites and acute liver failure secondary to alcohol consumption. The prevalence of the disease is increasing as a result of increased exposure to risk factors. Most patients are asymptomatic until significant compromise of liver function presents. This hinders early diagnosis and results in high morbidity and mortality rates. Liver transplantation is a valid treatment option for selected patients, with great prospects for the future, but it is still controversial. On the other hand, there are medical treatment options such as steroids, pentoxifylline and N-acetylcysteine, whose impact on morbidity and mortality is supported by evidence-based medicine. This review addresses current concepts of medical and surgical treatment of alcoholic hepatitis.
Keywords
Alcoholic hepatitis, liver transplant, treatment
INTRODUCCIÓN
La hepatitis alcohólica (HA) es un síndrome clínico de instauración aguda caracterizado por ictericia, ascitis y eventualmente falla hepática aguda, se presenta en personas con consumo crónico de alcohol, generalmente durante décadas, por lo que en el 50% de los casos se presenta coexistencia con cirrosis y sus comorbilidades al momento del diagnóstico (1). Por su parte, la enfermedad hepática alcohólica (EHA) constituye la segunda indicación más frecuente de trasplante hepático en el mundo occidental (2), su prevalencia probablemente es subestimada, dado que los pacientes puede ser completamente asintomáticos y a menudo permanecer sin diagnosticar (3). Desde hace décadas se conoce que la probabilidad de desarrollar cirrosis en pacientes con HA es aproximadamente 10% a 20% por año y alrededor del 70% de los pacientes con HA en última instancia, desarrollan cirrosis (4). A su vez, se estima que 90% a 100% de las personas con dependencia al alcohol tienen esteatosis, 10% a 35% tiene algún grado de HA y 8% a 20% desarrollan cirrosis (5).
En el año 2007 en Estados Unidos aproximadamente 8 millones de personas estuvieron hospitalizadas debido a la HA, con una mortalidad del 6,8%. En estas personas, la edad avanzada, presencia de sepsis, neumonía, infección del tracto urinario, peritonitis bacteriana espontánea, insuficiencia renal aguda, encefalopatía hepática y la presencia de coagulopatía se identificaron como predictores de mortalidad (6).
Se desconoce la cantidad exacta de alcohol que se debe consumir para desarrollar HA, sin embargo la mayoría de los pacientes dicen beber más de 100 g/día durante un tiempo promedio de dos décadas (7). Sin embargo, algunos reportes muestran que basta con un consumo de 30 a 50 g/día durante más de 5 años para tener un alto riesgo de HA (8). Para calcular el volumen de alcohol ingerido se usa la Unidad de Bebida Estándar (UBE) descrita en la Tabla 1.
Además del alcohol existen otros factores de riesgo que influyen en el desarrollo de la EHA, entre los que se encuentran: la edad de presentación, que usualmente es entre los 40-50 años, siendo poco frecuente después de los 60 años (9). Las mujeres tienen mayor riesgo de desarrollar enfermedad dado que disponen de menor cantidad de enzima alcohol deshidrogenasa gástrica que los hombres (10), sin embargo la enfermedad es más frecuente en hombres porque son dos veces más propensos al abuso de alcohol que las mujeres (11).
La EHA también tiene una base genética conocida. Se ha relacionado con mutaciones en las enzimas alcohol deshidrogenasa y aldehído deshidrogenasa (12). Recientemente se han identificado mutaciones en los genes PNPLA3 y rs738409 que modulan la esteatosis, necroinflamación y fibrosis en el hígado, y estarían directamente relacionadas con la EHA persistente (13,14).
En africanos e hispanos la incidencia de cirrosis por cualquier causa y la mortalidad por esta enfermedad es mucho más frecuente que en caucásicos (15). Otros factores de riesgo son: la obesidad, que aumenta la probabilidad de enfermedad hepática y cirrosis (16), además potencia la gravedad de la enfermedad hepática alcohólica en todas sus etapas (17). La desnutrición proteo calórica está presente en la mayoría de los pacientes con HA (18) y directamente proporcional a la mortalidad, acercándose a 80% en pacientes con desnutrición severa (19). El virus de la hepatitis C y el abuso de alcohol coexisten en el 14% de las personas con enfermedad hepática crónica (20). Estos dos agentes actúan sinérgicamente acelerando la progresión de la inflamación y la fibrosis, además aumentan la mortalidad en comparación cuando solo se presenta uno de ellos (21).
En cuanto a la fisiopatología, se acepta que la forma en que el alcohol causa la HA es a través de la facilitación de la translocación de lipopolisacáridos de las bacterias intestinales a la circulación enterohepática, lo que permite la interacción con las celular de Kupffer y liberación de radicales libres por la NADPN oxidasa, los cuales inducen la producción de citocinas proinflamatorias, principalmente TNF-α, IL4, IL8 e IL13 (22) que atraen neutrófilos, macrófagos y células estrelladas, las cuales causan daño en los hepatocitos, inflamación y fibrosis (23,24). Los radicales libres de oxígeno liberados por CYP2E1 y la mitocondria, tras metabolizarse el alcohol, causan peroxidación de lípidos, los cuales combinados con proteínas y acetaldehído forman neoantígenos que pueden estimular una respuesta autoinmune. El transporte de glutatión hacia la mitocondria se reduce y se activa la caspasa 8 causando lesión mitocondrial, liberación de citocromo C y la activación de otras caspasas, lo que contribuye a la apoptosis de hepatocitos (23). La hipertensión portal se desarrolla como resultado de la obstrucción severa de las vénulas hepáticas terminales y densa fibrosis sinusoidal, pero sin presentarse las alteraciones estructurales de la cirrosis (25).
El cuadro clínico de la HA es inespecífico; de hecho presenta un amplio espectro, el signo cardinal es una ictericia de rápida evolución, en ocasiones asociada a astenia, letargia, anorexia, dolor en hipocondrio derecho y fiebre. Además de los estigmas de hepatopatía alcohólica como hepatomegalia dolorosa, signos de desnutrición proteico calórica, telangiectasias, rubor facial, ginecomastia, ascitis, entre otros también puede presentarse como una hepatitis colestásica con hiperbilirrubinemia, elevación de las transaminasas (AST >ALT 2 veces, generalmente la elevación es inferior a 300 UI/mL) y aumento de la fosfatasa alcalina. Las formas graves de presentación (26) incluyen la insuficiencia hepática, donde se encuentra encefalopatía, coagulopatía y aumento de la ascitis, sepsis y síndrome hepatorrenal.
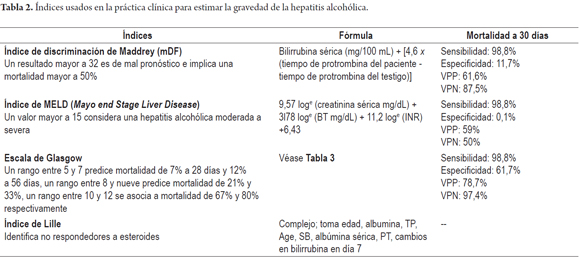
El diagnóstico diferencial de HA incluye la esteatosis hepática no alcohólica, hepatitis viral aguda o crónica, lesión hepática inducida por fármacos, enfermedad de Wilson fulminante, hepatitis autoinmune, deficiencia de α-1 antitripsina, absceso hepático, colangitis y la descompensación asociado al carcinoma hepatocelular. Los hallazgos en la biopsia hepática pueden confirmar el diagnóstico pero no es necesaria para realizarlo. La histología se caracteriza infiltración neutrofílica, degeneración en globo de los hepatocitos, necrosis y fibrosis irregular en el espacio perivenular y perisinusoidal de Disse (fibrosis chickenwire) e inclusiones hialinas de Mallory (27). La HA puede estadificarse a partir de índices de gravedad, los cuales son vitales para tomar decisiones clínicas. En el índice de Maddrey (28), también llamado función discriminante modificada (mDF), si se obtiene un puntaje mayor o igual a 32 hace el diagnóstico; en el índice MELD (29) se requiere un puntaje igual o mayor de 21, en el índice Glasgow (30) de HA con un puntaje mayor de 9 (Tabla 2 y 3).
OPCIONES DE TRATAMIENTO MÉDICO
Corticosteroides
El proceso inflamatorio característico de la hepatitis alcohólica se encuentra limitado principalmente en la región centrolobulillar (26), este es el blanco del tratamiento con corticosteroides, cuya acción bloquea las vías inflamatorias y por ende la citotoxicidad, de esta manera evita la extensión del proceso inflamatorio. Los corticosteroides son considerados actualmente la piedra angular del tratamiento médico en la HA, ningún otro fármaco ofrece resultados similares en supervivencia y reducción de morbilidad. Han sido estudiados desde hace más de 40 años como opción de tratamiento para la HA severa (31,32); desde entonces múltiples estudios han mostrado diferentes resultados, sin embargo la evidencia más reciente los respalda.
Desde 1971 se demostró mejoría en la sobrevida de pacientes tratados con corticosteroides, el estudio incluyó solo 20 pacientes (33). En 1995 un metaanálisis no recomendaba el uso rutinario de corticosteroides para el tratamiento de la hepatitis alcohólica (34). En 2008 una revisión de Cochrane (35) que incluyó 15 ensayos aleatorizados, concluyó que los corticosteroides no tenían un efecto significativamente mayor que el placebo o no tratamiento en la mortalidad de los pacientes con HA (RR: 0,83 95% IC: 0,63 a 1,11). Sin embargo se demostró un efecto importante en la reducción de la mortalidad en los pacientes con función discriminante de Maddrey >32 o con encefalopatía hepática (RR 0,37 95% IC 0,16 a 0,86).
En el año 2011 un metaanálisis de cinco ensayos aleatorizados doble ciegos concluyó que en pacientes con Maddrey mayor de 32, los corticosteroides mejoran la sobrevida significativamente; en estos pacientes la sobrevida a los 28 días fue de 84,6% versus 65,1% en pacientes con placebo; en pacientes con Maddrey menor de 32 y encefalopatía la diferencia no fue significativa (91,7% en pacientes con placebo y 89,5% en pacientes con corticosteroides) (36). En este mismo estudio, la respuesta al tratamiento se determinó mediante el puntaje Lille, se observó un beneficio en la sobrevida de los pacientes respondedores (disminución de la bilirrubina en una semana por debajo de 0,16) (91%) versus los parcialmente respondedores (puntaje Lille 0,16-0,56) (79%) versus no respondedores (puntaje Lille por encima de 0,56) (63%).
Un estudio aleatorizado que comparó el uso de corticosteroides frente a la pentoxifilina concluyo que la supervivencia al mes fue mayor con el uso de corticosteroides (74,5 con pentoxifilina versus 87,0 con prednisolona) y a los tres meses la diferencia no fue mayor (37). En otro estudio se concluyó que la terapia combinada no tiene una ventaja adicional en la supervivencia con respecto al uso único de corticosteroides (38). El grupo de terapia combinada al primer mes tuvo un porcentaje 72,2% con respecto a solo prednisolona, que fue de 73,5; a los seis meses no se presentó una diferencia significativa.
Pentoxifilina
En la EHA, y en especial en la HA, los niveles séricos del factor de necrosis tumoral-α (TNF-α) suelen estar elevados. La pentoxifilina es un medicamento que inhibe la fosfodiesterasa y consecuentemente disminuye los niveles de anti-TNF-α, su implementación fue considerada desde el año 1991 cuando se sugirió que disminuía la incidencia de síndrome hepatorrenal en la HA aguda y podría no impactar negativamente en la mortalidad, contrario a lo que ocurría con otros medicamentos que inhiben el TNF-α como infliximab o etanercept (39). Un metaanálisis que incluyo 5 estudios aleatorizados con 336 pacientes sugirió que era posible un efecto positivo en la mortalidad y morbilidad de los pacientes con hepatitis aguda severa, dado que había una reducción estadísticamente significativa en dichos parámetros con el uso del fármaco. Sin embargo los autores no plantearon conclusiones al respecto dado que los resultados no fueron reproducibles con el análisis secuencial de los ensayos y enfatizaron en la necesidad de más investigaciones. Algunos estudios más recientes han concluido que la pentoxifilina es superior al placebo y no es inferior a los corticosteroides en la reducción de la mortalidad y el riesgo de síndrome hepatorrenal (40), incluso algunos autores se atreven a plantear que existe la probabilidad de que este sea superior (41). Lo anterior justifica el uso de pentoxifilina cuando hay contraindicaciones para usar esteroides en el contexto de la HA aguda severa, tal como lo plantea la American Association for the Study of Liver Diseases (AASLD). La European Association for the Study of the Liver (EASL) recomienda la pentoxifilina si hay sepsis (42).
En una revisión sistemática reciente se incluyeron 10 publicaciones con 884 participantes en quienes se evaluó los efectos de la pentoxifilina en comparación con placebo (4 publicaciones) y corticosteroides (6 publicaciones); aunque los artículos fueron heterogéneos en cuanto a los grupos control y la definición de los resultados primarios, se encontró que la pentoxifilina es superior al placebo en la prevención del síndrome hepatorrenal fatal (RR: 0,47, IC95%: 0,26-0,86, P = 0,01), sin embargo no hubo beneficio en la reducción de la mortalidad a corto plazo (RR: 0.58, IC95%: 0.31–1.07, p = 0,06) y no fue posible establecer superioridad o inferioridad frente al uso de corticosteroides (43).
Por otro lado, se ha tratado de establecer si el uso de una terapia combinada de esteroides y pentoxifilina mejora la mortalidad a corto y mediano plazo (44), además de las complicaciones graves ocasionadas por la hepatitis alcohólica aguda severa en comparación con el uso de corticosteroides únicamente. Hace algunos años se creía que existía algún tipo de beneficio con aquel tratamiento, en especial en lo que respecta a la mortalidad a corto plazo, sin embargo estudios aleatorizados actuales descartan cualquier impacto positivo en la supervivencia y no son concluyentes en el efecto neto en las complicaciones como el síndrome hepatorrenal (45-48).
N-Acetilcisteína (NAC)
A raíz del papel preponderante del estrés oxidativo en la fisiopatología de la hepatotoxicidad mediada por el alcohol (49,50), la terapia antioxidante es una de las alternativas terapéuticas que se ha explorado, aunque cada vez con menor frecuencia. Se ha demostrado que el consumo de etanol genera deficiencia de antioxidantes endógenos, en especial en pacientes con HA severa (51); sin embargo, se requiere de un consumo crónico de etanol para que este produzca una deficiencia selectiva en la disponibilidad de glutatión reducido en las mitocondrias, mediado por una alteración en el funcionamiento de su transportador mitocondrial, el cual lo transloca desde el citosol a la matriz mitocondrial para que ejerza su efecto antioxidante (52,53).
Hace varios años se demostró que la NAC era inferior a los corticosteroides (prednisolona 30 mg/día) como tratamiento de la HA grave; un ensayo aleatorio de no inferioridad mostro que la mortalidad a 30 días fue significativamente mayor (30% frente a 46%) en pacientes que recibieron la NAC. Tiempo después, otro estudio, en este caso aleatorizado y doble ciego, evaluó el impacto de NAC y otros antioxidantes en la mortalidad a 6 meses encontrando una diferencia sin importancia estadística a favor de quienes no los recibieron (52,8% versus 55,8%, p= 0,699) dicha mortalidad no se afectó por el consumo de esteroides (54,55).
Tiempo después, un estudio multicéntrico y aleatorizado realizado en Bélgica evaluó el desempeño de la N-Acetilcisteína intravenosa frente al placebo durante 14 días, en asociación a un plan de nutrición adecuado. Las tasas de supervivencia a 1 y 6 meses en los grupos de placebo y NAC fueron 70,2 frente a 83,8% (p= 0,26) y 62,4 frente a 67,1% (p= 0,60) respectivamente. La incidencia de síndrome hepatorrenal no fue significativamente diferente entre los dos grupos (14,8% NAC versus 30% placebo, p= 0,21), al igual que la incidencia de infección documentada en el primer mes de tratamiento (40,7% placebo versus 31,6% NAC) (p= 0,53) (56).
En los últimos años se ha evaluado su efectividad al combinarse con esteroides sin embargo los resultados no son concluyentes. Un estudio aleatorizado evaluó el rendimiento de la NAC intravenosa combinada con prednisolona frente a prednisolona únicamente durante un mes. La mortalidad general fue 38% en el grupo de monoterapia (34 de 89) y 27% en el grupo de prednisolona mas NAC (23 de 85), por lo que hubo una disminución en la mortalidad del 62% con la terapia combinada, aunque el intervalo de confianza fue lo suficientemente amplio como para descartar significancia estadística (HR: 062; IC 95% 0,37-1,06). La frecuencia del síndrome hepatorrenal y la mortalidad por esta entidad fue significativamente mayor en el grupo de monoterapia (mortalidad 9% versus 22%; OR, 2,79; IC 95% 1,08-7,42) (25% versus 12% OR 0,41; 95% CI, 0,17-0,98). Por otro lado, como desenlace segundario, los autores señalaron que la mortalidad a un mes fue mayor en los pacientes que recibieron monoterapia (21 de 89) frente a los pacientes con terapia combinada (HR 0,58; IC 95%, 0,14-0,76). En la actualidad se acepta que la NAC es inútil como monoterapia o en combinación con otras sustancias que no sean esteroides; a pesar de esto no se recomienda suministrar NAC mas esteroide dado que la evidencia aún no es lo suficientemente sólida (57).
OPCIÓN DE TRATAMIENTO QUIRÚRGICO
Trasplante hepático
El trasplante hepático es la única intervención que ha demostrado aumentar la supervivencia en pacientes con diagnóstico de cirrosis alcohólica y un Child-Pugh C y/o un MELD ≥15, por lo que se perfila como la alternativa terapéutica de elección en estos casos (58). Esto ha llevado a que en Europa el número de pacientes sometidos a trasplante hepático por EHA se haya incrementado en un 8,3% entre los años 1988-1995, en comparación con lo registrado en 1996-2005; se observan altas tasas de supervivencia: 84% a 1 año, 73% a 5 años y 58% a los 10 años postrasplante (59). En Estados Unidos en los últimos años también se ha observado un aumento en la frecuencia del trasplante hepático por EHA, se estima que el 23% (3,563) de los trasplantes de hígado realizados en este país durante el año 2011 fueron debidos a esta causa, en su gran mayoría por cirrosis alcohólica (60).
Aunque está claro que la EHA terminal es una buena indicación de trasplante hepático según múltiples estudios (61-63), hay una gran controversia sobre la conveniencia de trasplantar a pacientes con hepatitis alcohólica. La no pertinencia se sustenta en la poca abstinencia al alcohol postrasplante, lo cual plantea supuestamente un peor pronóstico y por ende contraindica el procedimiento (64). Sin embargo, estudios recientes y grupos de trasplantes alrededor del mundo han modificado esta visión de la pertinencia del trasplante con resultados favorables.
Si bien en la mayoría de los casos la abstinencia inmediata y duradera es la clave para la recuperación de la HA (26), la evolución de los pacientes con HA grave es poco satisfactoria tras esta intervención, es muy frecuente la muerte a corto plazo (65). Cuando estos pacientes son tratados con corticosteroides, el porcentaje de falla en el tratamiento es del 40% (26), con el agravante de que muy probablemente no responderán a otras alternativas de tratamiento médico como la pentoxifilina (66). Adicionalmente, cuando la HA grave no responde al tratamiento con esteroides, la tasa de mortalidad a 6 meses es del 70% (67,68).
Por otro lado, la supervivencia en pacientes trasplantados con HA parece ser similar a la de los pacientes sin HA. Un estudio de casos y controles comparó la supervivencia a cinco años de un grupo de 55 pacientes trasplantados con diagnóstico de HA frente a un grupo de 165 pacientes trasplantados con diagnóstico de cirrosis alcohólica; los autores reportaron una supervivencia del 82% y 80% respectivamente. Sumado a esto hubo una pérdida del implante en el 25% en el grupo de casos y 26% en el grupo control. El modelo de regresión de Cox descartó una influencia de la indicación del trasplante sobre la supervivencia de los pacientes y los implantes, además las causas de muerte fueron no relacionadas con el consumo de alcohol (69).
En otro estudio de casos y controles realizado en siete centros hospitalarios de Francia, 26 pacientes con HA en alto riesgo de muerte fueron sometidos a un trasplante de hígado inmediatamente después de no responder al tratamiento farmacológico. Los pacientes seleccionados tenían un buen apoyo social, pertenecían a un programa para dejar de consumir alcohol, no tenían episodios previos de hepatitis alcohólica ni evidencia de enfermedad psiquiátrica grave; dichos pacientes fueron comparados con 26 controles con hepatitis alcohólica grave que no se sometieron a trasplante. La tasa de supervivencia de seis meses fue considerablemente mayor (77%) en los pacientes sometidos a trasplante en comparación con aquellos que no lo hicieron (23%), mientras a los dos años fue también significativamente mayor en el grupo de trasplante (71% frente a 23%) (70).
Además solo tres de los pacientes que se sometieron a trasplante volvieron a consumir alcohol: a los 720, 740 y 1140 días respectivamente, dos de ellos consumieron de 30 a 50 g/día de alcohol y uno de ellos 10 g/semana, lo que es muy similar con la recidiva documentada en los pacientes trasplantados por cirrosis alcohólica (71,72). Los estudios mencionados sugieren que el trasplante de hígado en pacientes con HA puede salvar vidas y ofrece resultados satisfactorios a largo plazo, tal como sucede cuando se realiza en el contexto de la cirrosis alcohólica, más aún en pacientes estrictamente seleccionados. Además hay otros aspectos a analizar que podrían apoyar la idea de la pertinencia del trasplante. En cuanto a la pertinencia de la abstinencia del consumo de alcohol, desde el año 1997, cuando la Sociedad Americana de Trasplante y la Asociación Americana para el Estudio de las Enfermedades Hepáticas determinaron los criterios mínimos para incluir a pacientes adultos en lista de espera de trasplante hepático, se estableció una regla de oro: "cualquier persona con enfermedad hepática alcohólica debía cumplir con un periodo de abstinencia mínimo de 6 meses" (73), con lo cual se descartaba implícitamente a los pacientes con HA aguda severa, sin embargo, para ese entonces el entendimiento de la fisiopatología de la enfermedad y el pronóstico de estos pacientes era mucho menor que el actual.
La regla de los 6 meses es arbitraria, pues no se basa en la evidencia y no garantiza que los pacientes que cumplan con ella no vuelvan a consumir licor. En un estudio de cohorte se realizó una amplia evaluación psicosocial a 167 pacientes candidatos a trasplante hepático, estos entraron en lista de espera solo cuando registraron sobriedad al menos por 180 días; sin embargo, 1 año después del trasplante el 22% había consumido alcohol al menos una vez y a los 5 años el 42%, además 26% consumió alcohol hasta la embriaguez y 22% hasta por 4 días consecutivos (74). Algo similar se encontró en un estudio anidado realizado en Australia, en el que se tomaron 100 pacientes de una base de datos prospectiva y se encontró que el tiempo de abstinencia pretrasplante no fue significativo para predecir recaídas en el consumo de alcohol (75).
De hecho, a partir del año 2006 cuando se publicó un nuevo consenso de indicaciones de trasplante hepático, se planteó claramente que la regla de 6 meses no debe ser el factor determinante a considerar en la EHA, más si se tiene en cuenta que un episodio de intoxicación por alcohol no se traduce necesariamente en una recaída de la dependencia, aunque esta última definitivamente no es compatible con el tratamiento inmunosupresor requerido e incrementaría el riesgo de rechazo del injerto. Este consenso también hace énfasis en una realidad que se desconoce comúnmente: el paciente alcohólico debe ser considerado como quien sufre una doble enfermedad, tanto hepática como alcohólica y esta última no depende exclusivamente de la voluntad y por lo tanto se debe establecer toda una estrategia de intervención que permita reducir el riesgo de recaída, mas no solo el consumo (76).
Otro aspecto que apoya la pertinencia del trasplante son las limitaciones del tratamiento médico, puesto que actualmente no hay una alternativa terapéutica que logre márgenes de efectividad similar a los esteroides, además no todos los pacientes responden favorablemente a dicha terapia y en algunos casos está contraindicada. Una herramienta importante para determinar que pacientes no responderán al primer ciclo de esteroides es el índice de Lille, desarrollado por Mathurin et al, el cual le da especial relevancia a los niveles de bilirrubina total durante los primeros 7 días de tratamiento, ya que ha sido un parámetro relacionado estrechamente con la efectividad de los esteroides (67). Esta herramienta permitiría seleccionar los pacientes que en verdad se beneficiarían del trasplante.
Uno de los aspectos más difíciles de abordar del trasplante hepático en este contexto, es el grado de aprobación por la comunidad. Si partimos de que el órgano de un donante cadavérico es un bien público e invaluable, al que teóricamente cualquier ciudadano tiene derecho, es primordial que aquel que en verdad lo necesite se beneficie y a la vez lo preserve, al menos en lo posible. Sin embargo, está claro que una buena proporción de estos pacientes continuaran consumiendo alcohol a pesar de que se documente abstinencia por periodos hasta de dos años (72), lo que se podría traducir en críticas por parte de la comunidad, juicios moralistas y una eventual disminución en la donación de órganos (5). De hecho, la percepción de la comunidad frente al trasplante hepático ha sido evaluada y hay una desestimación de la pertinencia de trasplantar a pacientes que consumen alcohol frente a aquellos que tienen otros diagnósticos (77).
Un contraargumento válido sería que: aún no está claro si el período de abstinencia pretrasplante se relaciona con un mayor período de abstinencia postrasplante, ya que existen estudios que sustentan su papel como un predictor importante de recaída en el consumo postrasplante, mientras que en otras investigaciones muestran que es un pobre predictor (72,78,79). Un segundo argumento es que la enfermedad hepática alcohólica tiene una conocida base genética, lo que predispone a determinadas personas a padecerla y no necesariamente debe haber un consumo de licor continuo y abundante para que se produzca (16). Finalmente, un tercer argumento es que el trasplante se realiza comúnmente en situaciones en que la noxa es autoinfligida (acetaminofén, virus hepatótropos adquiridos por relaciones sexuales sin protección) o incluso cuando se desconoce la causa de la enfermedad hepática, lo que hasta ahora no ha representado un obstáculo y ha salvado miles de vidas.
CONSIDERACIONES FINALES
Además de lo mencionado, deben estar presentes condiciones que permitan un escenario favorable al trasplante. Un aspecto muy importante a modificar es el marco legal, más aún el de nuestro país (Ley 73 de 1988 y la Ley 919 del 2004), el cual es insuficiente ante la demanda creciente de pacientes a quienes urge trasplantar y que hoy mueren esperando que su nombre se tache de una lista. Hoy en día la escasez de órganos responde en gran parte a la ausencia de un marco legal que contribuya a disminuir la pérdida de donantes potenciales por motivos como la negativa familiar y la ausencia de información sobre la voluntad de donar.
Es importante que el lector recuerde que, un abordaje interdisciplinario con el objetivo de trabajar todos los factores de vulnerabilidad hacia la recaída es vital, tanto para definir a quién se trasplanta como para garantizar el éxito del trasplante; por lo tanto, el aporte de profesionales en toxicología, psiquiatría y psicología son pilares fundamentales para disminuir la probabilidad de falla en el tratamiento. Los objetivos fundamentales siempre deben ser: mantener la adherencia terapéutica, prevenir recaídas, incrementar calidad de vida y reducir la posible comorbilidad psiquiátrica. La Asociación Americana de Psiquiatría publicó las estrategias que, pese a no tener una evidencia sólida, serían las de mayor utilidad en la deshabituación del consumo de alcohol; estas serían: abordaje de refuerzo comunitario, terapia conductual de pareja para abuso y dependencia, entrenamiento en habilidades sociales, exposición a estímulos. Otras comúnmente utilizadas son la terapia de facilitación basada en el abordaje de los 12 pasos, terapias grupales y terapia de conducta social y red de trabajo (80).
El uso de algunos medicamentos como apoyo a las estrategias conductuales también evitará recaídas. El topiramato ha demostrado en dos ensayos clínicos reducción del consumo excesivo de alcohol y aumento en el tiempo de abstinencia (81,82), se cree este efecto se relaciona con la facilitación de la función del GABA y antagonismo al glutamato. Es un medicamento generalmente bien tolerado y los eventos adversos más comunes asociados con su uso incluyen parestesia, alteración del gusto, anorexia y dificultad de concentración.
El tratamiento con topiramato se puede iniciar a una dosis de 25 mg/día y se titula en un plazo de 8 semanas hasta 300 mg/día; se sugiere que la mayoría de los pacientes necesitan ser tratados mínimo 6 meses para aumentar la probabilidad de remisión (83). Otra opción, el baclofeno, derivado del GABA, una dosis inicial de 5 mg tres veces al día en los primeros 3 días y luego en dosis máximas de 10 mg tres veces al día. Debe tenerse la precaución de realizar una reducción gradual del medicamento al suspender para evitar abstinencia. Otros fármacos usados con éxito son: disulfiram, inhibidor competitivo de la aldehído deshidrogenasa; debe suministrarse con cuidado ya que la ingesta de mínimas cantidades de alcohol pueden desencadenar intoxicación; naltrexona, antagoniza efectos de las endorfinas que se liberan al consumir alcohol que disminuye el deseo de consumirlo (84).
Finalmente una alimentación adecuada es esencial en el paciente con enfermedad hepática crónica, sea o no candidato a trasplante. Un metaanálisis publicado recientemente muestra que un soporte nutricional suficiente para satisfacer las demandas metabólicas en pacientes con hepatitis alcohólica o cirrosis hepática puede reducir la mortalidad hasta 8 veces en comparación con ninguna intervención nutricional (85). El consenso de la Sociedad Europea para la Nutrición Enteral y Parenteral de los pacientes con enfermedad hepática recomienda que se debe aportar hasta 1,2-1,5 g de proteínas/kg/día para lograr un balance nitrogenado adecuado, además es necesario modificar el régimen alimentario para prevenir la desnutrición suministrando comidas frecuentes en el día y complementar con preparados enriquecidos con aminoácidos de cadena ramificada, libres de aminoácidos aromáticos, combinados con glucosa e insulina si es necesario, para disminuir la degradación proteica (86). Por supuesto estas recomendaciones no reemplazan un adecuado seguimiento ni el criterio del profesional en nutrición y dietética.
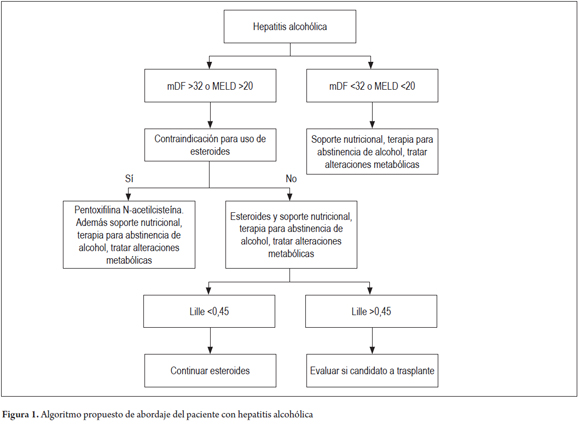
Proponemos al lector el algoritmo de manejo expuesto en la Figura 1, vale la pena mencionar que es una aproximación dado que cada paciente representa un escenario clínico único. En conclusión, el trasplante hepático temprano se perfila como una alternativa pertinente y efectiva en el tratamiento de la hepatitis alcohólica en pacientes seleccionados, aunque se requieren más estudios de calidad que permitan establecer un juicio claro; hasta entonces, el tratamiento médico, aunque eficiente en muchos aspectos pero limitado en pacientes con peor pronóstico, continuará siendo la piedra angular del tratamiento.
Agradecimientos
Proyecto de sostenibilidad, Vicerrectoría de Investigación, Universidad de Antioquia
REFERENCIAS
1. O'Shea R, Dasarathy S, McCullough A. Alcoholic liver disease. Hepatology. 2010;51:307-28. [ Links ]
2. Burra P, Lucey M. Liver transplantation in alcoholic patients. TransplInt. 2005;18:491-98. [ Links ]
3. Ceccanti M, Attili A, Balducci G, Attilia F, Giacomelli S, Rotondo C, et al. Acute alcoholic hepatitis. J Clin Gastroenterol. 2006;40:833-84. [ Links ]
4. Bird G, Williams R. Factors determining cirrhosis in alcoholic liver disease. Mol Aspects Med. 1988;10:97-105. [ Links ]
5. Sorrell M, Mukherjee S. Non-Alcoholic Steatohepatitis (NASH). Curr Treat Options Gastroenterol. 1999;2:447-50. [ Links ]
6. Suthat L. Clinical Characteristics and Mortality of Hospitalized Alcoholic Hepatitis Patients in the United States. J Clin Gastroenterol. 2011:45. [ Links ]
7. Naveau S, Giraud V, BorottoE, Aubert A, Capron F, Chaput J. Excess weight risk factor for alcoholic liver disease. Hepatology. 1997;25:108-11. [ Links ]
8. Becker U, Deis A, Sørensen T, Grønbaek M, Borch-Johnsen K, Müller CF, et al. Prediction of risk of liver disease by alcohol intake, sex, and age: a prospective population study. Hepatology. 1996;23:1025-9. [ Links ]
9. Lischner M, Alexander J, Galambos J. Natural history ofalcoholic hepatitis. I. The acute disease. Am J Dig Dis. 1971;16:481-94. [ Links ]
10. Seitz H, Egerer G, Simanowski A, Waldherr R, Eckey R, Agarwal P, et al. Human gastric alcohol dehydrogenase activity: effect of age, sex, and alcoholism. Gut. 1993;34:1433-37. [ Links ]
11. Mandayam S, Jamal M, Morgan T. Epidemiology of alcoholic liver disease. Semin Liver Dis. 2004;24:217-32. [ Links ]
12. Day P, Bassendine, F. Genetic predisposition to alcoholic liver disease. Gut. 1992;33:1444-47. [ Links ]
13. Stickel F, Hampe J. Genetic determinants of alcoholic liver disease. Gut. 2011;67:150-59. [ Links ]
14. Stickel F, Buch S, Lau K, zu Schwabedissen M, Berg T, Ridinger M, et al.Genetic variation in the PNPLA3 gene is associated with alcoholic liver injury in caucasians. Hepatology 2011;53(1):86-95. [ Links ]
15. Stinson F, Grant B, Dufour M. The critical dimension of ethnicity in liver cirrhosis mortality statistics. Alcohol Clin Exp Res. 2001;25:1181-87. [ Links ]
16. Raynard B, Balian A, Fallik D, Capron F, Bedossa P, Chaput JC, et al. Risk factors of fibrosis in alcohol-induced liver disease. Hepatology. 2002;35:635-38. [ Links ]
17. Mathurin P, Beuzin F, Louvet A, Carrie-Ganne N, Balian A, Trinchet JC, et al. Fibrosis progressionoccurs in a subgroup of heavy drinkers with typical histological features. Aliment Pharmacol Ther. 2007;25:1047-54. [ Links ]
18. Mendez-Sanchez N, Meda-Valdes P, Uribe M. Alcoholic liver disease. An update. Ann Hepatol. 2005;4:32-42. [ Links ]
19. Crabb DW. Pathogenesis of alcoholic liver disease: newer mechanisms of injury. Keio J Med. 1999;48:184-8. [ Links ]
20. Singal A, Anand B. Mechanisms of synergy between alcohol and hepatitis C virus. J Clin Gastroenterol. 2007;41:761-72. [ Links ]
21. Singal A, Sagi S, Weinman S, Snyder N. Impact of hepatitis C on the outcome and severity of acute alcoholic hepatitis. Eur J Gastroenterol and Hepatol. 2011;23:204-9. [ Links ]
22. Crews F, BecharaR, Brown L, Guidot D, Mandrecker P, Oak S, et al. Cytokines and alcohol. Alcoholism: Clinical & Experimental Research. 2006;30:720-30. [ Links ]
23. Lucey M, Mathurin P, & Morgan T. Alcoholic hepatitis. New England Journal of Medicine 2009;360(26):2758-2769. [ Links ]
24. Rao R, Seth A, ShethP. Recent advances in alcoholic liver disease I. Role of intestinal permeability and endotoxemia in alcoholic liver disease. American Journal of Physiology e Gastrointestinal and Liver Physiology. 2004;286:881-84. [ Links ]
25. Changqing M, Elizabeth M. Histopathologic Evaluation of Liver Biopsy for Cirrhosis. Adv Anat Pathol. 2012;19:220-30. [ Links ]
26. Gregory D, Levi D. The clinical-pathologic spectrum of alcoholic hepatitis. Am J Dig Dis. 1972;17:479-89. [ Links ]
27. Purohit V, Russo D. Cellular and molecular mechanisms of alcoholic hepatitis: introduction and summary of the symposium. Alcohol. 2002;27:3-6. [ Links ]
28. Kulkarni K, Tran T, Medrano M, Yoffe B, Goodgame R. The role of the discriminant factor in the assessment and treatment of alcoholic hepatitis. Journal of clinical gastroenterology. 2004;38:453-59. [ Links ]
29. Dunn W, Jamil L, Brown L, Wiesner R, Kim W, Menon K, et al. MELD accurately predicts mortality in patients with alcoholic hepatitis. Hepatology. 2005;41:353-58. [ Links ]
30. Forrest E, Evans C, Stewart S, Phillips M, Oo Y, McAvoy N, et al. Analysis of factors predictive of mortality in alcoholic hepatitis and derivation and validation of the Glasgow alcoholic hepatitis score. Gut. 2005;54:1174-9. [ Links ]
31. Conn H. Steroid treatment of alcoholic hepatitis. The yeas and the nays. Gastroenterology. 1978;74:319-22. [ Links ]
32. Helman R, Temko M, Nye S, Fallon H. Alcoholic hepatitis. Natural history and evaluation of prednisolone therapy. Ann Intern Med. 1971;74:311-21. [ Links ]
33. Porter H, Simon F, Pope C,Volwiler W, Fenster F.Corticosteroid Therapy in Severe Alcoholic Hepatitis - A Double-Blind Drug Trial. N Engl J Med. 1971;284:1350-5. [ Links ]
34. Christensen E, Gluud C. Glucocorticoids are ineffective in alcoholic hepatitis: a meta-analysis adjusting for confounding variables. Gut. 1995;37:113-8. [ Links ]
35. Rambaldi A, Saconato H, Christensen E, Thorlund K, Wetterslev J, Gluud C. Systematic review: glucocorticosteroids for alcoholic hepatitis–a CochraneHepato-Biliary Group systematic review with meta-analyses and trial sequential analyses of randomized clinical trials. Aliment Pharmacol Ther. 2008;27:1167-78. [ Links ]
36. Mathurin P, O'Grady J, Carithers RL, Phillips M, Louvet A, Mendenhall CL, et al. Corticosteroids improve short-term survival in patients with severe alcoholic hepatitis: meta-analysis of individual patient data. Gut. 2011;60:255-60. [ Links ]
37. Kim D, Suk K, Park S, Tak W, Yim H, Um S, et al. Short-term survival in patients with severe alcoholic hepatitis treated with pentoxifylline vs. corticosteroid: a non-inferiority trial. Journal of Hepatology. 2013;58,219-20. [ Links ]
38. Singh S, Goyal O, Singla P, Gupta D, Sood A, Singh R, et al. Corticosteroid Plus Pentoxifylline Is Not Better than Corticosteroid Alone for Improving Survival in Severe Alcoholic Hepatitis (COPE Trial). Dig Dis Sci. 2012;57:1664-71. [ Links ]
39. McHutchison J, Runyon B, Draguesku J, et al. Pentoxifylline may prevent renal impairment (hepatorenal syndrome) in severe acute alcoholic hepatitis. Hepatology. 1991;14:96. [ Links ]
40. Whitfield K, et al. Pentoxifylline for alcoholic hepatitis. Cochrane Database Syst Rev 4 2009. [ Links ]
41. Garcõa J, Hernandez G, Lopez A, et al. Pentoxifilina versus esteroide en la sobrevivencia a corto plazo en hepatitis aguda alcohólica severa. Medicina Interna de México. 2012;28:228. [ Links ]
42. O'Shea R, Dasarathy S, McCullough A. Alcoholic liver disease. Hepatology. 2010;51:307-28. [ Links ]
43. Parker R, et al. Systematic review: pentoxifylline for the treatment of severe alcoholic hepatitis. Alimentary pharmacology & therapeutics. 2013. [ Links ]
44. De B, Gangopadhyay S, Dutta D, et al. Pentoxifylline versus prednisolone for severe alcoholic hepatitis: a randomized controlled trial. World J Gastroenterol. 2009;15:1613. [ Links ]
45. Mathurin P, Louvet A, Duhamel A, et al. Prednisolone With vs Without Pentoxifylline and Survival of Patients With Severe Alcoholic Hepatitis: A Randomized Clinical Trial. JAMA. 2013;310(10):1033-41. [ Links ]
46. Sidhu S, Goyal O, Singla P, et al. Corticosteroid plus pentoxifylline is not better than corticosteroid alone for improving survival in severe alcoholic hepatitis (COPE trial). Dig Dis Sci. 2012;57:1664-71. [ Links ]
47. Mathurin P. Addition of pentoxifylline to prednisolone for severe alcoholic hepatitis does not improve 6-month survival: results of the Corpentox trial. Hepatology. 2011;54(1):81. [ Links ]
48. Louvet A, Dao T, Nahon P, et al. Pentoxifylline does not improve shortterm survival in severe alcoholic hepatitis in combination with corticosteroids: results of a randomized controlled trial. J Hepatol. 2012;56:533. [ Links ]
49. Anderson H, Baumburg B. Alcohol in Europe. A public health perspective. London: Institute of Alcohol Studies; 2006. [ Links ]
50. Zatonski W, Sulkowska U, Manczuk M, Rehm J, Boffetta P, Lowenfels A, et al. Liver cirrhosis mortality in Europe, with special attention to Central and Eastern Europe.Eur Addict Res. 2010;16:193-201. [ Links ]
51. Paredes S, Kozicki P, Kukuda H, Rossetti M, Batlle A. S-Adenosyl-Lmethionine: its effect on aminolevulinatedehydratase and glutathione in acute ethanol intoxication. Alcohol. 1987;4:81-85. [ Links ]
52. Fernandez-Checa J, Ookhtens M, Kaplowitz N. Effect of chronic ethanol feeding on rat hepatocytic glutathione. Compartmentation, efflux, and response to incubation with ethanol. J Clin Invest. 1987;80:57-62. [ Links ]
53. Fernandez-Checa J, Ookhtens M, Kaplowitz N. Effect of chronic ethanol feeding on rat hepatocytic glutathione. Relationship of cytosolic glutathione to efflux and mitochondrial sequestration. J Clin Invest. 1989;83:1247-52. [ Links ]
54. Phillips M, et al. Antioxidants versus corticosteroids in the treatment of severe alcoholic hepatitis -a randomised clinical trial. Journal of hepatology. 2006;44:784-90. [ Links ]
55. Stewart S, et al. A randomized trial of antioxidant therapy alone or with corticosteroids in acute alcoholic hepatitis. Journal of hepatology. 2007;47:277-83. [ Links ]
56. Moreno C, et al. Enteral nutrition with or without N-acetylcysteine in the treatment of severe acute alcoholic hepatitis: A randomized multicenter controlled trial. Journal of hepatology. 2010;53:1117-22. [ Links ]
57. Nguyen-Khac E, et al. Glucocorticoids plus N-acetylcysteine in severe alcoholic hepatitis. New England Journal of Medicine. 2011;365:1781-9. [ Links ]
58. European Association for the Study of Liver. EASL clinical practical guidelines: management of alcoholic liver disease. J Hepatol. 2012;57(2):399-420. [ Links ]
59. Burra P, Senzolo M, Adam R, Delvart V, Karam V, Germani G, et al. Liver transplantation for alcoholic liver disease in Europe: a study from the ELTR (European Liver Transplant Registry). Am J Transplant. 2010;10(1):138-48. [ Links ]
60. Annual Report - OPTN (Internet). Citado 11 de noviembre de 2015. Recuperado a partir de: http://optn.transplant.hrsa.gov/converge/data/annualReport.asp [ Links ]
61. Biselli M, Gramenzi A, Del Gaudio M, et al. Long term follow-up and outcome of liver transplantation for alcoholic liver disease: a single center case–control study. J Clin Gastroenterol. 2010;44:52-57. [ Links ]
62. Pfitzmann R, Schwenzer J, Rayes N, et al. Long-term survival and predictors of relapse after orthotopic liver transplantation for alcoholic liver disease. Liver Transpl. 2007;13:197-205. [ Links ]
63. Bjornsson E, Olsson J, Rydell A, et al. Long-term follow-up of patients withalcoholic liver disease after liver transplantation in Sweden: impact of structured management on recidivism. Scand J Gastroenterol. 2005;40:206-16. [ Links ]
64. Dureja P, Lucey M. The place of liver transplantation in the treatment of severe alcoholic hepatitis. J Hepatol. 2010;52:759-64. [ Links ]
65. Ceccanti M, Attili A, Balducci G, et al. Acute alcoholic hepatitis. J ClinGastroenterol. 2006;40:833-41. [ Links ]
66. Louvet A, Diaz E, Dharancy S, et al. Early switch to pentoxifylline in patients with severe alcoholic hepatitis is inefficient in non-responders to corticosteroids. J Hepatol. 2008;48:465-70. [ Links ]
67. Louvet A, Naveau S, Abelnour M, et al. The Lille model: a new tool fortherapeutic strategy in patients with severe alcoholic hepatitis treated withsteroids. Hepatology. 2007;45:1348-54. [ Links ]
68. Mathurin P, O'Grady J, Carithers RL, et al. Corticosteroids improve short termsurvival in patients with severe alcoholic hepatitis: meta-analysis ofindividual patient data. Gut. 2011;60:255-60. [ Links ]
69. Singal A, Bashar H, Anand B, et al. Outcomes after liver transplantation for alcoholic hepatitis are similar to alcoholic cirrhosis: exploratory analysis from the UNOS database. Hepatology. 2012; 55:1398. [ Links ]
70. Mathurin P, Moreno C, Samuel D, et al. Early liver transplantation for severe alcoholic hepatitis. N Engl J Med. 2011;365:1790. [ Links ]
71. Beresford T, Everson G. Liver transplantation for alcoholic liver disease: bias, beliefs, 6 month rule and relapse - but where are the data. Liver Transpl. 2002;6:777-8. [ Links ]
72. Tandon P, Goodman K, Ma M, et al. A shorter duration of pre-transplant abstinence predicts problem drinking after liver transplantation. Am J Gastroenterol. 2009;104:1700-6. [ Links ]
73. Lucey M, Brown K, Everson G, Fung J, Gish R, Keeffe E, et al. Minimal criteria for placement of adults on the liver transplant waiting list: a report of a national conference organized by the American Society of Transplant Physicians and the American Association for the Study of Liver Diseases. Liver TransplSurg. 1997;3:628-37. [ Links ]
74. DiMartini A, Day N, Dew M, et al. Alcohol consumption patterns and predictors of use following liver transplantation for alcoholic liver disease. Liver Transpl. 2006;12:813-20. [ Links ]
75. Kelly M, Chick J, Gribble R, et al. Predictors of relapse to harmful alcohol after orthotopic liver transplantation. Alcohol. 2006;41:278-83. [ Links ]
76. Consensus conference: indications for liver transplantation, January 19 and 20, 2005 Lyon-Palais de Congres: text of recommendations. Liver Transplant. 2006;12:998-1011. [ Links ]
77. Neuberger J, Adams D, MacMaster P, Maidment A, Speed M. Assessing priorities for allocation of donor liver grafts: survey of public and clinicians. BMJ. 1998;317:172-5. [ Links ]
78. McCallum S, Masterton G. Liver transplantation for alcoholic liver disease: a systematic review of psychosocial selection criteria. Alcohol. 2006;41:358-63. [ Links ]
79. Wells J, Adnan S, Rashmi A, Tome S, Hughes S, Dureja P et al. The impact of acute alcoholic hepatitis in the explanted recipient liver on outcome after liver transplantation. Liver Transplantation. 2007;13:1728-35. [ Links ]
80. Chambless DL, Baker MJ, Baucom DH, et al: Update on empirically alidated therapies, II. TheClinical Psychologist. 1998;51:3-16. [ Links ]
81. Johnson BA, Ait-Daoud N, Bowden CL, DiClemente CC, Roache JD, Lawson K, Javors MA, Ma JZ. Oral topiramate for treatment of alcohol dependence: a randomised controlled trial. Lancet. 2003;361:1677-85. [ Links ]
82. Johnson BA, Rosenthal N, Capece JA, Wiegand F, Mao L, Beyers K, McKay A, Ait-Daoud N, Anton RF, Ciraulo DA, Kranzler HR, Mann K, O'Malley SS, Swift RM, Topiramate for Alcoholism Advisory Board, Topiramate for Alcoholism Study Group. Topiramate for treating alcohol dependence: a randomized controlled trial. JAMA. 2007;298:1641-51. [ Links ]
83. Medication treatment of different types of alcoholism. Am J Psychiatry. 2010;167(6):630-9. [ Links ]
84. Addolorato G, Leggio L, Ferrulli A, Cardone S, Vonghia L, Mirijello A, Abenavoli L, D'Angelo C, Caputo F, Zambon A, Haber PS, Gasbarrini G. Effectiveness and safety of baclofen for maintenance of alcohol abstinence in alcohol-dependent patients with liver cirrhosis: randomised, double-blind controlled study. Lancet. 2007;370:1915-22. [ Links ]
85. Fialla AD, Israelsen M, Hamberg O, Krag A, Gluud LL. Nutritional therapy in cirrhosis or alcoholic hepatitis: a systematic review and meta-analysis. Liver Int. 2015;35(9):2072-8. [ Links ]
86. Marchesini G, Bianchi G, Rosi B, Brizi M, Melchionda N. Nutritional treatment with branched chain aminoacids in dvanced liver cirrhosis. J Gastroenterol. 2000;35:7-12. [ Links ]











 text in
text in