Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.30 no.4 Bogotá Oct./Dec. 2015
Pancreatitis aguda y elevación de aminotransferasas: ¿en qué pensar? Reporte de caso y revisión de la literatura
Acute Pancreatitis and Elevated Aminotransferases: What to Think? A Case Report and Literature Review
Diana Carolina Díaz MD. (1), William Otero Regino MD. (2), Martin Gómez Zuleta MD. (3)
(1) Residente de Medicina Interna. Universidad Nacional de Colombia. Bogotá, Colombia.
(2) Profesor de Medicina. Gastroenterólogo, Unidad de Gastroenterología. Universidad Nacional de Colombia. Clínica Fundadores, Bogotá, Colombia. Correo electrónico: waoteror@gmail.com
(3) Profesor asociado de Gastroenterología, Facultad de Medicina, Universidad Nacional. Gastroenterólogo Hospital El Tunal. Gastroenterólogo UGEC. Bogotá, Colombia
Fecha recibido: 28-04-15 Fecha aceptado: 20-10-15
Resumen
La litiasis biliar está asociada desarrollo de pancreatitis aguda en el 40% de los casos, sin embargo la sensibilidad diagnóstica de la ecografía abdominal y la tomografía es limitada para hallar esta etiología. En el presente caso se ejemplifica el uso de las enzimas hepáticas aminotransferasas para la predicción del origen biliar en paciente con colecistectomía y ecografía abdominal negativa para colelitiasis y coledocolitiasis. Se presenta un paciente de 55 años, con un cuadro característico de pancreatitis aguda de origen biliar, a quien se hizo el diagnóstico y el tratamiento endoscópico recomendado.
Palabras clave
Pancreatitis biliar, ALT, ultrasonografía endoscópica, ecografía.
Abstract
Gallstones are associated with development of acute pancreatitis in 40% of cases, however the diagnostic sensitivities of abdominal ultrasound and CT scans for finding this etiology are limited. The case presented here exemplifies the predictive use of aminotransferase liver enzymes in patients with biliary cholecystectomy but abdominal ultrasound that is negative for cholelithiasis and choledocholithiasis. The case is a 55 year old patient whose clinical picture was consistent with acute biliary pancreatitis. The diagnosis was made and endoscopic treatment was recommended.
Keywords
Biliary pancreatitis, ALT, endoscopic ultrasonography, ultrasound.
INTRODUCCIÓN
La pancreatitis aguda (PA) es una de las entidades más frecuentemente atendida por los servicios de gastroenterología en el ámbito hospitalario (1). Se debe a la inflamación y necrosis del tejido pancreático, los cuales generan una respuesta inflamatoria generalizada que puede llevar a compromiso multisistémico con disfunción orgánica y muerte en 36%-50% de los casos graves (1,2). Las causas más frecuentes son la litiasis biliar y el consumo de licor, los cuales explican el 80% de los casos (3,4). La identificación del origen biliar de la PA es muy importante por la posibilidad de tratamiento endoscópico que controlaría el evento actual y también disminuiría el riesgo de recurrencia de la entidad (5). Desafortunadamente durante la fase inicial de la PA, los métodos diagnósticos imagenológicos iniciales utilizados para la identificación de litiasis en los conductos biliares, tienen poca sensibilidad y con frecuencia informan resultados falsos negativos, lo cual hace que el diagnóstico de la PA de origen biliar sea un verdadero reto (3,5). Sin embargo, existen alteraciones bioquímicas de fácil medición que permiten predecir el origen biliar de la PA (1,3,6,8,9). El más importante de tales parámetros es la elevación de alanina-aminotransferasa (ALT) por encima de 150U/L (1,6).
REPORTE DE CASO
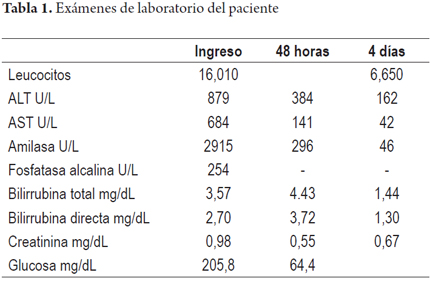
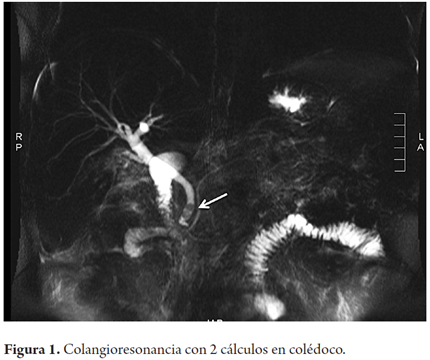
Paciente masculino de 55 años de edad que ingresa al servicio de urgencias con cuadro de dolor abdominal en el epigastrio, de aparición súbita, de tres horas de evolución, intenso, no irradiado y acompañado de vómito en una oportunidad. Antecedente de colecistectomía. No consumo de medicamentos ni otros antecedentes patológicos. Al examen físico de ingreso: signos vitales normales y como único hallazgo positivo presenta dolor a la palpación en el epigastrio sin signos de irritación peritoneal. Los exámenes de laboratorio muestran leucocitosis de 16 010 leucocitos/L, con 87% de neutrófilos, ALT de 879 U/L, aspartato-aminotransferasa (AST) de 684 U/L, bilirrubina total 3,57 mg/dL con directa de 2,70 mg/dL, albúmina 4,61 g/dL, fosfatasa alcalina 254 U/L, amilasa 2915 U/L, calcio 9,69 mg/dL, sodio, potasio, cloro y creatinina dentro de límites normales. Gasometría arterial con PaO2 73,8%, FiO2 0,21 y pH de 7,41. La ecografía hepatobiliar fue informada con esteatosis hepática, estado poscolecistectomía con vía biliar intra y extrahepática de calibre normal. Se hace diagnóstico de pancreatitis aguda leve ya que no había complicaciones sistémicas con Marshall modificado de 1 punto dado por una PaO2/FiO2 de 351 (1 punto) sin alteración renal (0 puntos) ni cardiovascular (0 puntos) (2). Se inicia tratamiento de soporte con líquidos parenterales, meperidina intravenosa para control de dolor y dieta líquida. Por la alteración del perfil hepático se sospechó litiasis biliar y PA de origen biliar, por lo cual se solicitó colangiopancreatografía por resonancia magnética (CPRM) para evaluar la vía biliar. El perfil hepático de control a las 48 y 72 horas del ingreso, mostraron marcada disminución de las los niveles de aminotransferasas y de bilirrubinas (Tabla 1). La CPRM mostró colédoco de 11 mm con cálculos de 5 mm en su parte distal. Páncreas normal (Figura 1). Se solicitó colangiopancreatografía retrógrada endoscópica (CPRE) con esfinterotomía. Posterior a procedimiento endoscópico notable mejoría del dolor abdominal.
DISCUSIÓN
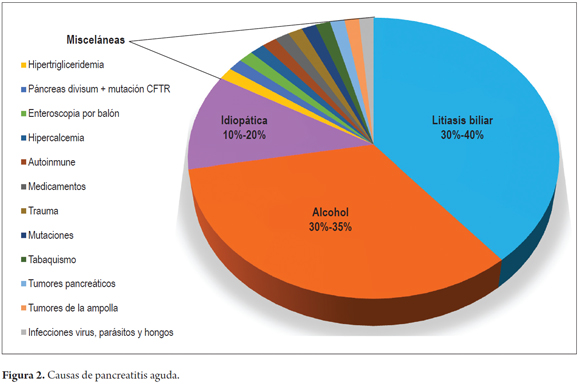
La PA aguda es la enfermedad pancreática más frecuente. En estados Unidos, la incidencia de 13-45 casos por 100 000 habitantes (1). Múltiples factores etiológicos han sido identificados, aunque como mencionamos previamente, la litiasis biliar y el consumo de licor producen el 75% de los casos (3,9,10). La proporción entre el origen biliar y alcohólico puede variar en distintas áreas geográficas, el origen biliar es predominante, 60% de los casos de la población norteamericana y europea, mientras que en países como Sudáfrica la prevalencia de origen alcohólico puede llegar al 83% (3,7,8). La PA de origen biliar, es la primera manifestación de litiasis biliar en un 40% de pacientes en quienes se desconocía la presencia de cálculos en la vesícula biliar o sin antecedente de cólico biliar (5). Los otros factores de riesgo incluyen CPRE diagnóstica o terapéutica, medicamentos, hipertrigliceridemia y el páncreas divisum (PD) entre otros (9,10). La prevalencia del PD es del 7,5% en la población y aunque controvertido como causa de PA, actualmente se considera que para que produzca PA, se necesita que el paciente tenga además mutaciones genéticas asociadas tales como la del gene de la fibrosis quística (CFTR) o el gen SPINK1 del inhibidor de la tripsina Kazal tipo 1 (1,5,9,10) (Figura 2).
Los mecanismos fisiopatológicos de la PA no están completamente dilucidados, pero en la actualidad se considera que muchos de los factores etiológicos pueden producir obstrucción a nivel de la ampolla de Vater, con aumento de la presión intraductal pancreatobiliar y flujo retrógrado de la secreciones pancreatobiliares, lo que produce activación de la tripsina y sucesivamente la autodigestión del parénquima pancreático (8-10). En las fases fisiopatológicas iniciales, los gránulos de zimógeno dentro de la célula acinar no son exportados y al unirse a los lisosomas ricos en catepsina B, esta convierte el tripsinógeno en tripsina (1,10). Este mecanismo, considerado la teoría clásica de la tripsina, recientemente ha sido controvertido al demostrarse que en muchos casos este mecanismo no ocurre, pero sí se produce la activación del factor nuclear kappa B (NF-κB) dentro de la célula acinar de forma independiente de la presencia de tripsina (1,10,11,12). Por lo anterior, en la actualidad se considera que ambos mecanismos participan activamente en el origen de la PA. La activación del NF-κ participa tanto en el desencadenamiento inicial de la enfermedad como en la perpetuación de la inflación, al inducir la producción de sustancias proinflamatorias (7-10). En los casos de litiasis biliar se considera que existen varios factores de riesgo para la obstrucción de la vía biliar, tales como más de 20 cálculos pequeños (<5 mm), conducto cístico con calibre mayor a 5 mm, además de la presencia de variaciones anatómicas de los conductos pancreatobiliares como el canal pancreatobiliar común largo, ampliación del ángulo de convergencia del ducto biliar y el ducto pancreático y divertículo papilar (5).
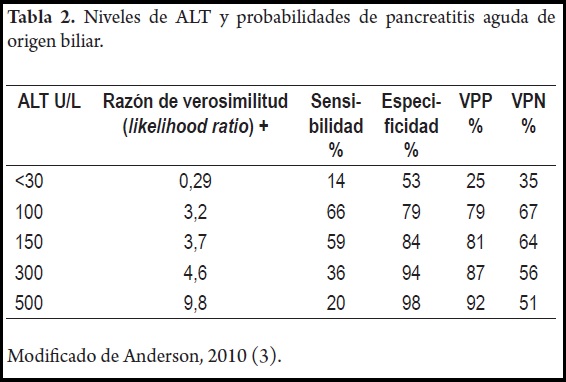
Como en toda entidad médica, la identificación del agente etiológico es fundamental y determinar que la PA es de origen biliar, permite a intervenciones como la colecistectomía o CPRE disminuir la recurrencia de la entidad (5,13,14,15). Si no se identifica y se trata la etiología biliar de un primer episodio de PA, a los seis meses la entidad recurre en el 60% de los pacientes (5,7,11,16). El examen de primera línea es la ecografía hepatobiliar, que en manos expertas tiene sensibilidad de 92%-98% para colelitiasis no complicada. Sin embargo, en PA de origen biliar, desciende a 76%-87%, siendo aún más baja la identificación de coledocolitiasis con 20%-50% de sensibilidad (3,17,18). Por esta limitación, si existe la sospecha de coledocolitiasis como la causa de la PA, con elevación de ALT asociada, es necesario utilizar exámenes más sensibles y específicos como la CPRM o la ultrasonografía endoscópica biliopancreática (USE) (3,17-19). La asociación entre PA de origen biliar y la elevación de la ALT fue descrita por primera vez por McMahon y Pickford en 1979 (5,20). En un metaanálisis realizado en 1994 por Teener y colaboradores se encontró que una ALT mayor a 150 U/L o 3 veces por encima del límite superior normal tiene un valor predictivo positivo (VPP) de 95% (6). Posteriormente varios estudios han encontrado que el VPP de la elevación del aumento de la ALT para PA de origen biliar va de 75%-100% (21-23). La variación de la exactitud depende del valor de la ALT establecido (Tabla 2) (3,15).
En poblaciones con alto consumo de licor y alta prevalencia de PA por alcohol, el valor de ALT mayor a 150 U/L tiene sensibilidad, especificidad, VPP y VPN de 51%, 97%, 80% y 90% respectivamente, independientemente del género (7). En contraste los valores de la amilasa, no tienen correlación con el origen biliar de la PA (7). La AST por estar presente en varios tejidos, diferentes al hepatobiliar, no discrimina para PA biliar y su elevación por encima de 10 veces el límite se asocia predominantemente a isquemia hepática y a obstrucción biliar (24). Hasta el momento se desconoce el mecanismo por el cual hay elevación de las transaminasas en PA de origen biliar aunque posiblemente se debe a la coledocolitiasis en la cual se ha descrito aumento de la ALT (25). Mossberg y Ross han propuesto 3 mecanismos que explicaría la elevación de las enzimas hepáticas después de un proceso obstructivo: a) regurgitación de transaminasas desde los canalículos biliares obstruidos a los sinusoides hepáticos, b) aumento de la producción de la enzima y c) secreción de transaminasas por los hepatocitos en respuesta al aumento de la presión intrabiliar (26).
En el seguimiento de la pancreatitis aguda es necesario repetir la medición de las transaminasas al menos 48 horas después del ingreso ya que un pico de las mismas, seguidos de un rápido descenso es otra evidencia fuerte del origen biliar (15,19,20,27). Se debe tener en cuenta que entre el 10%-15% de las PA de origen biliar tienen niveles de transaminasas normales e incluso un 16,7% las tendrán elevadas pero menos de 3 veces el límite superior normal (3,5). Existe un grupo de pacientes correspondiente al 10%-20% de todas las pancreatitis agudas, a quienes no se encuentra factores de riesgo ni agentes etiológicos asociados y se da la impresión diagnóstica de pancreatitis idiopática (1,29). Sin embargo, un 78% de estos pacientes que presentan ecografía abdominal negativa durante la fase inicial de la pancreatitis se les detecta una causa biliar en estudios con mejor rendimiento diagnóstico como la USE, CPRM y la CPRE diagnóstica (7,30,31).
La USE, por su alta resolución de imagen, permite una precisión diagnóstica muy superior comparada con la ecografía abdominal convencional, encontrando litiasis en la vía biliar en 59%-79% de pacientes con resultados ecográficos negativos y microlitiasis en 40%-80% de las PA inicialmente clasificada como idiopáticas (15,32,33). El rendimiento diagnóstico de la USE y la CPRM es equiparable y la elección entre un u otro método depende en la disponibilidad y la experticia del operador que realiza la USE. En un metaanálisis, Giljaca y colaboradores encontraron que las características operativas de estos dos estudios es similar con sensibilidad de 95% versus 93% y especificidad de 97% versus 96% para USE y CPRM respectivamente (34). La ventaja adicional que tiene la ultrasonografía endoscópica sobre la resonancia es la detección de cálculos menores de 5 mm (33,35,36).
Otros estudios han arrojado datos similares al comparar el rendimiento de la CPRM y la CPRE, ambos con sensibilidad de 90%-100% y especificidad de 83%-98% para CPRM y 92% para CPRE; esta última tiene como ventaja la oportunidad de realización de la esfinterotomía terapéutica (3,15,19,34). La indicación urgente de la CPRE en PA de origen biliar se recomienda solo en pacientes en que se indique realizar la esfinterotomía endoscópica, con intención terapéutica, como son los que presentan colangitis aguda asociada y obstrucción persistente de la vía biliar (33,35). El procedimiento debe ser realizado tempranamente dentro de las primeras 72 horas y más precozmente si no hay una evolución clínica adecuada (15,33). La CPRE temprana también está indicada en pacientes con pancreatitis aguda y alta probabilidad de coledocolitiasis tales como bilirrubinas >4 mg/dL o dilatación de la vía biliar con bilirrubina entre 1, 8 y 4 mg/dL (33). Así mismo se puede realizar este procedimiento durante el trascurso del mismo ingreso hospitalario en pacientes con indicación de colecistectomía, pero que por otras condiciones médicas no puede ser llevado a colecistectomía laparoscópica (33).
En conclusión, el anterior caso clínico es un claro ejemplo de cómo la elevación de las transaminasas, en especial la ALT y su rápido descenso en el curso de la pancreatitis aguda, es un buen predictor del origen biliar, incluso en aquellos casos que por estudios ultrasonográficos iniciales sean negativos para litiasis biliar. La confirmación de la presencia de cálculos biliares es indispensable, ya sea por USE, CPRM o CPRE con intención terapéutica en el escenario de colangitis aguda y/o obstrucción persistente de la vía biliar.
Conflictos de intereses
Ninguno. Los costos de la presente investigación fueron asumidos por los autores. William Otero declara que ha recibido honorarios por conferencias de los siguientes laboratorios: Abbott-Lafrancol, Sanofi, Tecnofarma, Takeda, Janssen, Procaps y Biotoscana.
REFERENCIAS
1. Lankisch PG, Apte M, Banks PA. Acute pancreatitis. Lancet. 2015;386(9988):85-96. [ Links ]
2. Banks PA, Bollen TL, Dervenis C, Gooszen HG, Johnson CD, Sarr MG, et al. Classification of acute pancreatitis--2012: revision of the Atlanta classification and definitions by international consensus. Gut. enero de 2013;62(1):102-11. [ Links ]
3. Anderson K, Brown LA, Daniel P, Connor SJ. Alanine transaminase rather than abdominal ultrasound alone is an important investigation to justify cholecystectomy in patients presenting with acute pancreatitis. HPB (Oxford). 2010;12(5):342-7. [ Links ]
4. Sakorafas GH, Tsiotou AG. Etiology and pathogenesis of acute pancreatitis: current concepts. J Clin Gastroenterol. 2000;30(4):343-56. [ Links ]
5. van Geenen EJM, van der Peet DL, Bhagirath P, Mulder CJJ, Bruno MJ. Etiology and diagnosis of acute biliary pancreatitis. Nat Rev Gastroenterol Hepatol. 2010;7(9):495-502. [ Links ]
6. Tenner S, Dubner H, Steinberg W. Predicting gallstone pancreatitis with laboratory parameters: a meta-analysis. Am J Gastroenterol. octubre de 1994;89(10):1863-6. [ Links ]
7. Moolla Z, Anderson F, Thomson SR. Use of amylase and alanine transaminase to predict acute gallstone pancreatitis in a population with high HIV prevalence. World J Surg. 2013;37(1):156-61. [ Links ]
8. Alexakis N, Lombard M, Raraty M, Ghaneh P, Smart HL, Gilmore I, et al. When is pancreatitis considered to be of biliary origin and what are the implications for management? Pancreatology. 2007;7(2-3):131-41. [ Links ]
9. Sugiyama M, Atomi Y. Risk factors for acute biliary pancreatitis. Gastrointest Endosc. agosto de 2004;60(2):210-2. [ Links ]
10. Otero W, Otero L, Gómez M. Fisiopatología de la pancreatitis aguda. En Aponte DM (ED). Tratado de Pancreatología. Editorial Panamericana Formas e Impresos S.A, Bogotá, 2016 pp:69-76. [ Links ]
11. Samuel I, Yorek MA, Zaheer A, Fisher RA. Bile-pancreatic juice exclusion promotes Akt/NF-kappaB activation and chemokine production in ligation-induced acute pancreatitis. J Gastrointest Surg. 2006;10(7):950-9. [ Links ]
12. Dawra R, Sah RP, Dudeja V, Rishi L, Talukdar R, Garg P, et al. Intra-acinar trypsinogen activation mediates early stages of pancreatic injury but not inflammation in mice with acute pancreatitis. Gastroenterology. 2011;141(6):2210-7.e2. [ Links ]
13. Acosta JM, Katkhouda N, Debian KA, Groshen SG, Tsao-Wei DD, Berne TV. Early ductal decompression versus conservative management for gallstone pancreatitis with ampullary obstruction: a prospective randomized clinical trial. Ann Surg. enero de 2006;243(1):33-40. [ Links ]
14. Hammarström LE, Stridbeck H, Ihse I. Effect of endoscopic sphincterotomy and interval cholecystectomy on late outcome after gallstone pancreatitis. Br J Surg. 1998;85(3):333-6. [ Links ]
15. Johnson C, Lévy P. Detection of gallstones in acute pancreatitis: when and how? Pancreatology. 2010;10(1):27-32. [ Links ]
16. Samuel I. Bile and pancreatic juice exclusion activates acinar stress kinases and exacerbates gallstone pancreatitis. Surgery. 2008;143(3):434-40. [ Links ]
17. Lévy P, Boruchowicz A, Hastier P, Pariente A, Thévenot T, Frossard JL, et al. Diagnostic criteria in predicting a biliary origin of acute pancreatitis in the era of endoscopic ultrasound: multicentre prospective evaluation of 213 patients. Pancreatology. 2005;5(4-5):450-6. [ Links ]
18. Dholakia K, Pitchumoni CS, Agarwal N. How often are liver function tests normal in acute biliary pancreatitis? J Clin Gastroenterol. enero de 2004;38(1):81-3. [ Links ]
19. Liu CL, Fan ST, Lo CM, Tso WK, Wong Y, Poon RTP, et al. Clinico-biochemical prediction of biliary cause of acute pancreatitis in the era of endoscopic ultrasonography. Aliment Pharmacol Ther. 2005;22(5):423-31. [ Links ]
20. McMahon MJ, Pickford IR. Biochemical prediction of gallstones early in an attack of acute pancreatitis. Lancet. 1979;2(8142):541-3. [ Links ]
21. Davidson BR, Neoptolemos JP, Leese T, Carr-Locke DL. Biochemical prediction of gallstones in acute pancreatitis: a prospective study of three systems. Br J Surg. marzo de 1988;75(3):213-5. [ Links ]
22. Kazmierczak SC, Catrou PG, Van Lente F. Enzymatic markers of gallstone-induced pancreatitis identified by ROC curve analysis, discriminant analysis, logistic regression, likelihood ratios, and information theory. Clin Chem. abril de 1995;41(4):523-31. [ Links ]
23. Ammori BJ, Boreham B, Lewis P, Roberts SA. The biochemical detection of biliary etiology of acute pancreatitis on admission: a revisit in the modern era of biliary imaging. Pancreas. 2003;26(2):e32-5. [ Links ]
24. Matull WR, Pereira SP, O'Donohue JW. Biochemical markers of acute pancreatitis. J Clin Pathol. 2006;59(4):340-4. [ Links ]
25. Nathwani RA, Kumar SR, Reynolds TB, Kaplowitz N. Marked elevation in serum transaminases: an atypical presentation of choledocholithiasis. Am J Gastroenterol. 2005;100(2):295-8. [ Links ]
26. Mossberg SM, Ross G. High serum transaminase activity associated with extrahepatic biliary disease. A clinical and pathologic study of sixty patients with serum glutamic-oxalacetic transaminase levels of 300 units or greater. Gastroenterology. 1963;45:345-53. [ Links ]
27. Whitehead MW, Hawkes ND, Hainsworth I, Kingham JG. A prospective study of the causes of notably raised aspartate aminotransferase of liver origin. Gut. 1999;45(1):129-33. [ Links ]
28. Davidson BR, Neoptolemos JP, Leese T, Carr-Locke DL. Biochemical prediction of gallstones in acute pancreatitis: a prospective study of three systems. Br J Surg. 1988;75(3):213-5. [ Links ]
29. Vege SS, Whitcomb DC. Etiology of acute pancreatitis. Up to Date 2015. [ Links ]
30. Liu CL, Lo CM, Chan JK, Poon RT, Fan ST. EUS for detection of occult cholelithiasis in patients with idiopathic pancreatitis. Gastrointest Endosc. 2000;51(1):28-32. [ Links ]
31. Sajith KG, Chacko A, Dutta AK. Recurrent acute pancreatitis: clinical profile and an approach to diagnosis. Dig Dis Sci. 2010;55(12):3610-6. [ Links ]
32. Draganov P, Forsmark CE. «Idiopathic» pancreatitis. Gastroenterology. marzo de 2005;128(3):756-63. [ Links ]
33. Itoi T, Draganov PV. Endoscopic Management of Severe Gallstone Pancreatitis. En: Forsmark CE, Gardner TB, editores. Prediction and Management of Severe Acute Pancreatitis. Springer New York; 2015. p. 169-78. [ Links ]
34. Giljaca V, Gurusamy KS, Takwoingi Y, Higgie D, Poropat G, timac D, et al. Endoscopic ultrasound versus magnetic resonance cholangiopancreatography for common bile duct stones. Cochrane Database Syst Rev. 2015;2:CD011549. [ Links ]
35. Tse F, Yuan Y. Early routine endoscopic retrograde cholangiopancreatography strategy versus early conservative management strategy in acute gallstone pancreatitis. Cochrane Database Syst Rev. 2012;5:CD009779. [ Links ]
36. Aubé C, Delorme B, Yzet T, Burtin P, Lebigot J, Pessaux P, et al. MR cholangiopancreatography versus endoscopic sonography in suspected common bile duct lithiasis: a prospective, comparative study. AJR Am J Roentgenol. enero de 2005;184(1):55-62. [ Links ]











 text in
text in