Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.30 supl.1 Bogotá Dec. 2015
Guía de práctica clínica para el diagnóstico y tratamiento de la colitis ulcerativa en población adulta
Clinical practice guideline for the diagnosis and management of adult patients with Ulcerative Colitis
Fabián Juliao Baños, MD,1, Carlos Fernando Grillo A. MD2, María Teresa Galiano de Sánchez MD3, Rafael García Duperly MD4, Diego Alberto Bonilla G. MD5, Diego Mauricio Guerrero P. MD6, Diana María Ángel B. MD7, Rocío del Pilar López P. MD8, Luz Ángela Angarita F. MD9, Rodrigo Pardo MD10, William Otero MD11, Luis Sabbagh, MD.12
1Médico internista, especialista en Gastroenterología y Endoscopia Digestiva. Coordinador Clínica de Enfermedad Inflamatoria Intestinal, Hospital Pablo Tobón Uribe. Profesor Universidad de Antioquia. Medellín-Colombia.
2Médico cirujano, especialista en Obstetricia y Ginecología, magíster en Epidemiología Clínica. Profesor Departamento de Ginecología y Obstetricia, Instituto de Investigaciones Clínicas, Universidad Nacional de Colombia. Bogotá-Colombia.
3Doctora en medicina, doctora en cirugía general, gastroenteróloga-endoscopista digestiva. Gastroenteróloga y Endoscopista Gastrointestinal, unidad de gastroenterología SERVIMED S.A.S y Clínica de Marly, Asociación Colombiana de Gastroenterología. Bogotá-Colombia.
4Cirujano general, especialista en Coloproctología. Jefe servicio de cirugía colorrectal, Hospital Universitario Fundación Santa Fe de Bogotá. Bogotá-Colombia.
5Médico cirujano, especialista en Medicina Interna, Fellow de Gastroenterología, Pontificia Universidad Javeriana. Bogotá-Colombia.
6Médico cirujano, especialista en Medicina Interna, Fellow de Gastroenterología, Pontificia Universidad Javeriana. Bogotá-Colombia.
7Médica cirujana, especialista en Pediatría, estudiante de Maestría en Epidemiología Clínica, Universidad Nacional de Colombia. Bogotá-Colombia.
8Médica cirujana, especialista en Patología, profesora Facultad de Medicina, Universidad de Los Andes. Bogotá-Colombia.
9Médica cirujana, magíster en Epidemiología, Clínica Hospital Pablo Tobón Uribe. Medellín-Colombia.
10 Médico internista, Epidemiólogo Director del Instituto de Investigaciones Clínicas, Universidad Nacional de Colombia. Bogotá-Colombia.
11Profesor titular de medicina, Coordinador de Gastroenterología, Universidad Nacional de Colombia. Ex-presidente Asociación Colombiana de Gastroenterología, Ex-presidente Asociación Colombiana de Endoscopia Digestiva. Miembro honorario Sociedad Dominicana de Gastroenterología. Miembro Honorario Sociedad Venezolana de Endoscopia Digestiva, Gastroenterólogo, Clínica Fundadores.
12Presidente de la Organización Panamericana de Gastroenterología. Presidente de la Asociación Colombiana de Gastroenterología. Expresidente de la Asociación Colombiana de Endoscopia Digestiva. Director del Posgrado en Gastroenterología, Fundación Universitaria Sanitas. Bogotá-Colombia.
Contacto: Fabián Juliao Baños fabianjuliao@hotmail.com
Resumen
Objetivo: desarrollar una guía de práctica clínica que permita orientar el diagnóstico de los pacientes con colitis ulcerativa mediante el uso adecuado de criterios clínicos y direccionar la conducta terapéutica en las diferentes etapas de la enfermedad y en los diferentes niveles de atención.
Materiales y métodos: esta guía fue desarrollada por un equipo multidisciplinario con apoyo de la Asociación Colombiana de Gastroenterología, el Grupo Cochrane ITS y el Instituto de Investigaciones Clínicas de la Universidad Nacional de Colombia. Se desarrollaron preguntas clínicas relevantes a la entidad y se realizó la búsqueda de guías nacionales e internacionales en bases de datos especializadas. Las guías existentes fueron evaluadas en términos de calidad y aplicabilidad; una de las guías cumplió con los criterios de adaptación y el grupo decidió actualizar la búsqueda, desarrollando de novo las preguntas adicionales contempladas. El Grupo Cochrane realizó la búsqueda sistemática de la literatura. Las tablas de evidencia y recomendaciones fueron realizadas usando la metodología GRADE.
Resultados: se desarrolló una guía de práctica clínica, basada en la evidencia, para el diagnóstico y tratamiento de la colitis ulcerativa en adultos en Colombia.
Conclusiones: se estableció la importancia para el diagnóstico de la evaluación clínica, endoscópica e histológica y se especificaron las indicaciones para el adecuado tratamiento de los pacientes con colitis ulcerativa, de acuerdo con su severidad y estado de remisión.
Palabras clave
Colitis, colitis ulcerosa, diagnóstico, terapéutica, guía de práctica clínica (DeCS).
Abstract
Objective: To provide an evidence-based clinical practice guideline for the diagnostic and treatment of ulcerative colitis for patients, caregivers, administrative, and government bodies at all levels of care in Colombia.
Materials and Methods: This guide was developed by a multidisciplinary team with the support of the Colombian Association of Gastroenterology, Cochrane STI Group and Clinical Research Institute of the Universidad Nacional de Colombia. Relevant clinical questions were developed and the search for national and international guidelines in databases was performed. Existing guidelines were evaluated for quality and applicability. One of the guidelines met the criteria for adaptation, so the group decided to update the search and develop de novo the additional questions. Systematic literature searches were conducted. The tables of evidence and recommendations were made based on the GRADE methodology.
Results: An evidence-based Clinical Practice Guidelines for the management of ulcerative colitis was developed for the Colombian context.
Conclusions: The opportune management of ulcerative colitis would have an impact of the disease in Colombia.
Keywords
Ulcerative colitis, clinical practice guideline.
PROPÓSITO Y ALCANCE
El propósito de esta guía es brindar al área de la salud la evidencia más reciente en cuanto a la efectividad y seguridad de las diferentes estrategias para el manejo de la colitis ulcerativa (CU) en cualquier servicio de atención del país. Las recomendaciones fueron realizadas para los servicios de atención primaria, secundaria y terciaria que atienden pacientes mayores de 16 años con diagnóstico confirmado de colitis ulcerativa en los diferentes niveles de atención en salud. La guía no incluye pacientes con enfermedad de Crohn, enfermedad inflamatoria intestinal no clasificable, colitis infecciosa, pacientes con CU con complicaciones extraintestinales o eventos adversos, y gestantes.
Con el objetivo de brindar recomendaciones para la mejor estrategia de manejo diagnóstico y tratamiento de colitis ulcerativa en Colombia, esta guía está dirigida a todo el personal en salud asistencial y administrativo así como para quienes toman decisiones en salud, aseguradoras, pagadores del gasto en salud y aquellos que generan políticas en salud.
INTRODUCCIÓN
La colitis ulcerativa (CU) es una enfermedad crónica multifactorial de etiología desconocida (1) caracterizada por la presencia de inflamación difusa en la mucosa colónica en ausencia de granulomas (1). Su curso clínico es intermitente, se caracteriza por la presencia de períodos de remisión, y su síntoma cardinal es la presencia de diarrea sanguinolenta asociada con urgencia y tenesmo rectal (1). En el ámbito mundial, la CU es la forma más común de enfermedad inflamatoria intestinal con una incidencia entre 1,2 a 20,3 casos por cada 100000 personas/año (2) con evidencia de factores de riesgo tales como antecedentes familiares (3), y factores protectores tales como el tabaquismo (4).
El diagnóstico de esta patología cuenta con criterios clínicos y paraclínicos con validez variable y esquemas terapéuticos, farmacológicos y quirúrgicos cuya administración está sujeta a su extensión y actividad (5). Sin embargo, pese a que existe evidencia que apoya el uso o no de tecnologías sanitarias en esta condición, las conductas terapéuticas cotidianas no se basan en estas, lo que genera controversias respecto al manejo de estos pacientes (6-9). Debido a lo anterior, la Asociación Colombiana de Gastroenterología propone el desarrollo de esta guía con el ánimo de unificar criterios para el diagnóstico oportuno de la CU y lograr el manejo acertado de los pacientes con colitis ulcerativa.
METODOLOGÍA
El grupo desarrollador de la guía (GDG) trabajó con una metodología rápida para la elaboración de esta guía; para mayor información, la versión larga de la guía se encuentra en: http://www.gastrocol.com/. El GDG contó con expertos en gastroenterología, coloproctología, cirugía gastrointestinal, medicina interna y epidemiología clínica, que declararon no tener conflictos de interés. Además, el GDG recibió apoyo de la Asociación Colombiana de Gastroenterología, el Instituto de Investigaciones Clínicas de la Universidad Nacional de Colombia y el Grupo Cochrane ITS; este último realizó la búsqueda sistemática de la literatura y la consecución de los reportes de los estudios incluidos en esta guía.
El GDG realizó una búsqueda sistemática de la literatura con el objeto de identificar todas las guías de práctica clínica (GPC) nacionales e internacionales que abordaran la tamización de cáncer colorrectal. La búsqueda se realizó en TRIP Database, Medline, EMBASE, Biblioteca Cochrane, Lilacs y agencias especializadas. Se evaluó la calidad de las GPC recuperadas con el instrumento AGREE II (10); una vez se obtuvo la calidad global de cada guía, se construyó una matriz de decisión que considera el tipo de guía, fecha de publicación, concordancia de los objetivos y alcance de la misma (11). Con base en los resultados de la matriz, se consideró que la Guía de NICE Ulcerative Colitis: Management in Adults, Children and Young People (London; 2013) era susceptible de adaptación al contexto colombiano en 2 preguntas.
Todas las preguntas a desarrollar se estructuraron en formato PICO (población, intervención, comparación y desenlaces). El primer paso fue la búsqueda de revisiones sistemáticas publicadas en las bases de datos especializadas hasta de mayo 2015. Las revisiones sistemáticas (RS) identificadas fueron evaluadas con la herramienta AMSTAR (12). La síntesis de los estudios seleccionados se realizó a través de la construcción de los perfiles de evidencia en http://www.guidleinedevelopment.org, y los niveles de evidencia fueron graduados según la clasificación GRADE (alta, moderada, baja y muy baja) (13, 14).
NIVEL DE EVIDENCIA
Calidad global de la evidencia GRADE
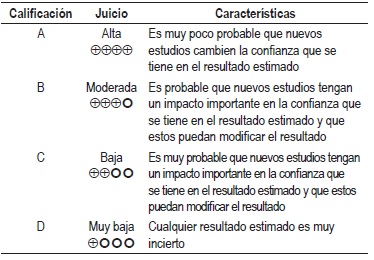
La graduación de la fuerza y dirección de cada recomendación se determinó con base en el nivel de evidencia y otras consideraciones adicionales que fueron revisadas en pleno por el GDG, el ente gestor y los grupos de interés. Este ejercicio se desarrolló mediante la construcción de una mesa de trabajo generando la fuerza de la recomendación de acuerdo con:
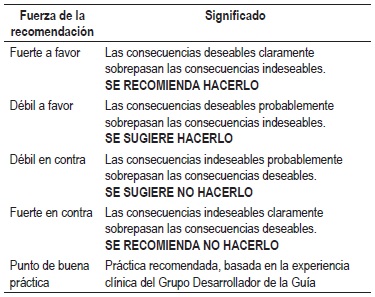
Las recomendaciones de la guía fueron socializadas en una reunión de expertos, entes gubernamentales y pacientes.
RECOMENDACIONES GENERALES
Diagnóstico
Pregunta 1: ¿cuál es la utilidad diagnóstica de la colonoscopia para confirmar la presencia de colitis ulcerativa en pacientes con signos y síntomas sugestivos de enfermedad inflamatoria intestinal?

Un estudio evaluó la utilidad diagnóstica de la colonoscopia (15) para confirmar la presencia de CU en adultos con signos y síntomas sugestivos de enfermedad inflamatoria usando como patrón de oro la combinación de datos radiológicos e histológicos y el seguimiento clínico. El estudio encontró un desempeño aceptable de la visualización de un compromiso continuo de mucosa (sensibilidad 99%, especificidad 55%) o de una mucosa de aspecto granular (sensibilidad 88%, especificidad 72%), con un discreto desempeño de los signos de patrón vascular no visible (sensibilidad 91%, especificidad 51%), úlceras: erosiones o micro úlceras (sensibilidad 67%, especificidad 87%), y compromiso rectal (sensibilidad 92%, especificidad 43%;) (15). Calidad de la evidencia: muy baja.
Pregunta 2: ¿cuál es la utilidad diagnóstica de los hallazgos histológicos para confirmar la presencia de colitis ulcerativa en pacientes con signos y síntomas sugestivos de enfermedad inflamatoria intestinal?
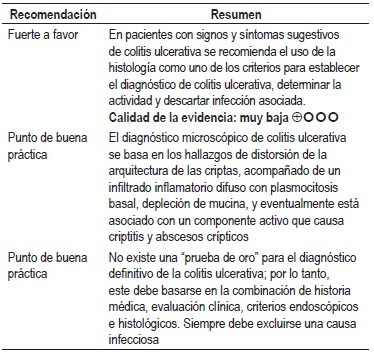
No se encontraron revisiones sistemáticas o estudios primarios que evaluaran la exactitud diagnóstica de los hallazgos histológicos para hacer el diagnóstico de colitis ulcerativa. El GDG decidió desarrollar un consenso de expertos, el cual estableció que la utilidad del estudio histológico en pacientes con sospecha de la enfermedad inflamatoria intestinal es una herramienta útil a la hora de diferenciar entre colitis ulcerativa y enfermedad de Crohn u otras formas de colitis (16). La información detallada sobre las consideraciones en la fijación, número de biopsias, procesamiento y hallazgos de esta prueba se encuentran en la versión completa de la guía en http://www.gastrocol.com/.
Pregunta 3: ¿cuál es la exactitud diagnóstica de los diferentes índices clínicos utilizados para determinar la actividad de la colitis ulcerativa?
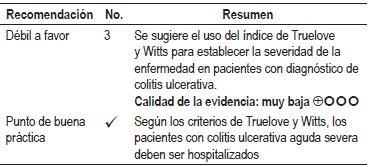
Una revisión sistemática de la literatura (RSL) evaluó la concordancia y la correlación diagnóstica de índices clínicos endoscópicos e histológicos para establecer la actividad o severidad de los pacientes mayores de 16 años con CU. El índice de Truelove y Witts presentó un moderado acuerdo con el puntaje endoscópico de Barton (κ: 0,58 histología y endoscopia, κ: 0,47 histología y clínica); del mismo modo, se obtuvo una buena correlación entre el índice de Saverymuttu y la presencia de granulocitos marcados con indio 111 para la evaluación histológica (r: 0,90) y para los hallazgos endoscópicos sugestivos de inflamación (r: 0,90). En cuanto a la concordancia entre el índice de Geboes y los hallazgos histológicos, se encontró un moderado acuerdo (Kendall: 0.482, p 0,0001 para la concordancia histológica y endoscópica) (17). Calidad de la evidencia: muy baja.
Pregunta 4: ¿cuál es la utilidad diagnóstica de las diferentes pruebas de laboratorio al momento de establecer un diagnóstico diferencial, confirmarlo o establecer el pronóstico de los pacientes con colitis ulcerativa?

Proteína reactiva C (PCR): un estudio de cohorte evaluó el desempeño de la PCR para el diagnóstico y la reactivación de la colitis ulcerativa en población adulta usando como patrón de oro la combinación de criterios clínicos, endoscópicos y radiológicos. La PCR tuvo un discreto desempeño, con un punto de corte de 5 mg/L en el diagnóstico de CU severa (curva ROC 69%, sensibilidad 100%, especificidad 39%, VPP 64%, VPN 100%), con mejor capacidad discriminatoria en la detección de CU activa (curva ROC 87%, sensibilidad 96%, especificidad 80%, VPP 96% y VPN 80%). Calidad de la evidencia: muy baja (18).
Velocidad de sedimentación globular (VSG): una RSL que evaluó el rendimiento operativo de la VSG para diferenciar los diagnósticos de enfermedad inflamatoria intestinal y síndrome de intestino irritable encontró que esta tiene un pobre desempeño para realizar el diagnóstico diferencial entre las 2 entidades, independientemente del punto de corte de los valores de la prueba. Calidad de la evidencia: muy baja (19).
Procalcitonina: un estudio de cohorte (18) evaluó el desempeño de la procalcitonina sola o en combinación con PCR para establecer el diagnóstico y la reactivación de la colitis ulcerativa en adultos. La procalcitonina con punto de corte de 0,05 μg/L presentó un pobre desempeño en el diagnóstico de colitis ulcerativa severa (curva ROC 50%, sensibilidad 93%, especificidad 8%, VPP 52%, VPN 50%), que no mejoró con el uso combinado con la PCR (curva ROC 65%, sensibilidad 93%, especificidad 39%, VPP 62%, VPN 83%). Del mismo modo, la procalcitonina mostró un inadecuado rendimiento para evaluar la reactivación, bien fuera sola (curva ROC 54%, sensibilidad 9%, especificidad 100%, VPP 100% y VPN 20%) o con PCR (curva ROC 85%, sensibilidad 91%, especificidad 80%, VPP 95% y VPN 67%). Calidad de la evidencia: muy baja (18).
Calprotectina fecal y lactoferrina fecal: la evidencia encontrada muestra un desempeño aceptable de la calprotectina en el diagnóstico diferencial entre la enfermedad inflamatoria intestinal y el síndrome de intestino irritable (curva ROC 97%, sensibilidad 93%, especificidad 94%) (20), con resultados similares para la lactoferrina en el diagnóstico diferencial de estas condiciones (curva ROC 94%, sensibilidad 78%, especificidad 94%) (21).
Anticuerpos anticitoplasma de neutrófilos (ANCA) y anti-Saccharomyces Cerevisiae (ASCA): una RSL evaluó la exactitud diagnóstica de los diferentes anticuerpos ANCA (CatG+, LT+, MPO+, pANCA +) para el diagnóstico de CU en adultos con signos y síntomas sugestivos de la enfermedad usando como patrón de oro la combinación de criterios clínicos, radiológicos, endoscópicos e histológicos. La positividad de los ANCA mostró un moderado desempeño (curva ROC 81%, rango de sensibilidad de 9% a 82%, rango de especificidad de 28% a 96%). Para el diagnóstico diferencial de enfermedad inflamatoria intestinal versus no inflamatoria, los ANCA tuvieron un desempeño moderado (curva ROC 87%, sensibilidad 32%, IC 95% con rango de 31% a 34%, especificidad IC 95% con rango de 96% a 97%) que empeoró con el uso de los anticuerpos ASCA (ASCAlgA+, ASCAlgG+) (curva ROC 78%, sensibilidad 39%, IC 95% con rango de 37% a 41%, especificidad IC 95% con rango de 91% a 93%). Calidad de la evidencia: muy baja (22).
Tratamiento
Pregunta 5: ¿cuáles son las intervenciones más efectivas y seguras para inducir remisión en pacientes con colitis ulcerativa de leve a moderada?
Aminosalicilatos
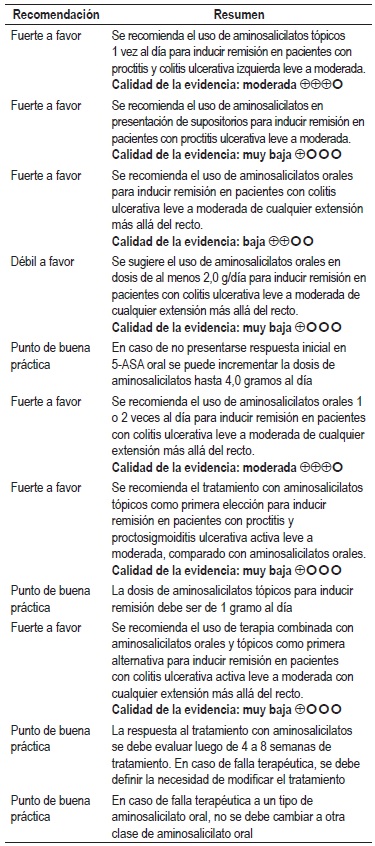
Aminosalicilatos: el GDG encontró múltiple información de tipo RSL que evaluó la efectividad y seguridad de los aminosalicilatos en la inducción de la remisión en los pacientes con proctitis y CU leve a moderada.
En lo referente a los aminosalicilatos tópicos, estos demostraron ser superiores al placebo en desenlaces de efectividad (remisión clínica y endoscópica 4 a 6 semanas, RR 10,21 IC 95% con rango de 1,52 a 68,49) sin diferencias en la frecuencia de eventos adversos (23, 24); cuando se compararon los aminosalicilatos en supositorio versus enemas, no se encontraron diferencias significativas en desenlaces de seguridad y efectividad (23, 24). Adicionalmente, la evidencia no encontró diferencias en efectividad y seguridad entre administrar aminosalicilatos tópicos 1 vez al día versus 2 veces al día (23, 24). Calidad de la evidencia: baja.
En cuanto a la evidencia que evaluó los efectos de los aminosalicilatos orales en CU se encontró que, comparado contra el placebo, los aminosalicilatos orales presentan una mejor remisión clínica y endoscópica (RR 1,83 IC 95% con rango de 1,38 a 2,43) sin diferencias en las frecuencias de eventos adversos (24, 25). En la forma de administrar los aminosalicilatos orales, no se encontraron diferencias en efectividad y seguridad entre administración de 1 o 2 veces al día o en la presentación granulada versus tabletas (24, 25). Calidad de la evidencia: baja.
Adicionalmente, la evidencia que comparó aminosalicilatos tópicos versus orales documentó que los primeros previenen las recaídas (RR 0,64 IC 95% con rango de 0,43 a 0,95), sin encontrar diferencias en las frecuencias de remisión o de eventos adversos (26). Calidad de la evidencia: muy baja.
Corticoides

Corticoides orales: se encontró evidencia de tipo RSL (23, 24, 27) donde se evaluó la efectividad y seguridad de los glucocorticoides en pacientes con CU, demostrando su efectividad al ser comparados frente al placebo (27), y en dosis de 40 mg en comparación con la de 20 mg (24). Calidad de la evidencia: muy baja.
Corticoides tópicos: se encontró evidencia de tipo RSL (23, 24, 28) que comparó el uso de glucocorticoides tópicos frente a aminosalicilatos tópicos (23, 24), encontrando diferencias en contra de los últimos en la remisión clínica y endoscópica, sin hallar diferencias en desenlaces de seguridad, calidad de vida o remisión a largo plazo. No obstante, la revisión que evaluó la efectividad del dipropionato de beclometasona frente al 5-aminosalicilato no encontró diferencias significativas en la mejoría de los síntomas en la misma presentación (28). Calidad de la evidencia: muy baja.
Inmunomoduladores: el GDG encontró evidencia de tipo RSL desarrollada por el grupo NICE (23, 24). Esta revisión reportó la ausencia de diferencias significativas en la remisión clínica a corto, mediano y largo plazo en la comparación de metotrexato versus placebo (24); del mismo modo, la revisión no encontró diferencias significativas en remisión clínica y endoscópica a corto plazo en la comparación de azatioprina versus placebo (23). Calidad de la evidencia: muy baja.
Probióticos

Probióticos: una RSL evaluó la efectividad y seguridad de los probióticos con o sin tratamiento estándar en pacientes con CU. La revisión reportó que el uso de probióticos se asoció con una mejor probabilidad de remisión y respuesta clínica, histológica y endoscópica al ser comparado frente al tratamiento tradicional sin probióticos (RR 1,51, IC 95% con rango de 1,10 a 2,06) y frente al placebo (RR 1,80, IC 95% con rango de 1,36 a 2,39), sin reportar diferencias en la frecuencia de eventos adversos (RR 0,99 IC 95% con rango de 0,67 a 1,44) (29). Calidad de la evidencia: baja.
Nicotina transdérmica

Nicotina transdérmica: una RSL evaluó la efectividad y seguridad del uso de la nicotina transdérmica en pacientes con CU leve a moderada. La revisión reportó información inconsistente sobre la efectividad de la nicotina transdérmica, la cual presentó una mayor mejoría/remisión clínica al compararla contra el placebo (OR 2,72, IC 95% con rango de 1,28 a 5,81) sin encontrar las mismas diferencias al compararla contra el tratamiento convencional. En lo referente a la seguridad, el uso de la nicotina transdérmica mostró una mayor cantidad de eventos adversos cuando fue comparado frente al tratamiento convencional (OR 3,54, IC 95% con rango de 2,07 a 6,08) (30). Calidad de la evidencia: baja.
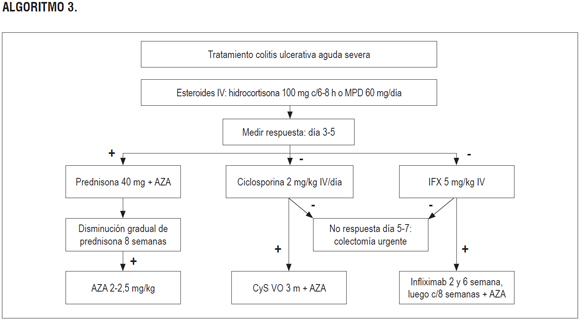
Pregunta 6: ¿cuáles son las intervenciones más efectivas y seguras para inducir remisión en pacientes con colitis ulcerativa severa?
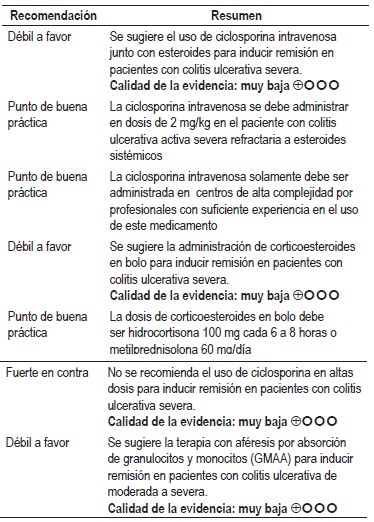
Ciclosporina con corticoides: el GDG de NICE realizó una RSL evaluando la efectividad y seguridad de la terapia de ciclosporina más corticoides en pacientes con CU aguda severa. Las comparaciones incluidas en la revisión reportaron mejoría clínica cuando los corticoides fueron administrados concomitantemente con ciclosporina en comparación con la administración de corticoides solos (OR 23,12, IC 95% con rango de 4,11 a 129,85). En lo referente a la administración de los corticoides, la revisión no encontró diferencias significativas en los desenlaces de efectividad y seguridad al administrar los corticoides mediante infusión versus bolos y en lo referente a la administración de ciclosporina; la revisión no reportó diferencias significativas entre la administración de 4 mg/k versus 2 mg/k de peso (24). Calidad de la evidencia: muy baja.
Aféresis por absorción de granulocitos y monocitos (GMAA): una RSL comparó la seguridad y eficacia del tratamiento del GMAA versus corticoesteroides en pacientes con colitis ulcerativa. La revisión encontró que la terapia GMAA mejoró la remisión clínica (OR 2,23, IC 95% con rango de 1,38 a 3,6), incluso en pacientes con CU moderada a severa (OR 2,82, IC 95% con rango de 1,39 a 5,73), con una menor frecuencia de eventos adversos (OR 0,21, IC 95% con rango de 0,13 a 0,35) (31). Calidad de la evidencia: muy baja.
Pregunta 7: ¿cuáles son las intervenciones más efectivas y seguras para mantener en remisión a los pacientes con colitis ulcerativa?
Aminosalicilatos

Aminosalicilatos: la RSL desarrollada por el grupo NICE evaluó la efectividad y seguridad de los aminosalicilatos para mantener la remisión en los pacientes con CU. La revisión encontró que tanto el uso de aminosalicilatos tópicos (HR 0,18, IC 95% con rango de 0,05 a 0,63) como orales (HR 0,53, IC 95% con rango de 0,41 a 0,7) disminuyeron el riesgo de recaída sin presentar diferencias en la frecuencia de eventos adversos cuando fueron comparados contra el placebo. Al comparar la frecuencia de administración, la revisión encontró que suministrar los aminosalicilatos 1 vez al día se asoció con un mayor riesgo de recaída a los 12 meses (RR 1,45, IC 95% con rango de 1,04 a 2,03), sin encontrar diferencias en la frecuencia de eventos adversos (24). Calidad de la evidencia: muy baja.
Azatioprina: la RSL elaborada por el grupo NICE incluyó en su evaluación la efectividad y seguridad del uso de la azatioprina comparada con placebo en pacientes con CU en remisión. Al año de seguimiento no se encontraron diferencias en la tasa de recaída y en la frecuencia de eventos adversos, aunque se documentó una menor recaída asociada con su uso durante el seguimiento (HR 0,42, IC 95% con rango de 0,23 a 0,77) y la remisión (HR 0,31, IC 95% con rango de 0,1 a 1,0) (24). Calidad de la evidencia: muy baja.
Mercaptopurina: una RSL evaluó la seguridad de la mercaptopurina en pacientes con CU intolerantes a la azatioprina y encontró una tolerabilidad a la medicación del 67% (IC 95% con rango de 85% a 76%) (32). Calidad de la evidencia: muy baja.
Metotrexato: la RSL desarrollada por NICE evaluó el uso del metotrexato para mantener la remisión en los pacientes con CU sin encontrar diferencias significativas en la frecuencia de recaídas a corto y largo plazo cuando fue comparado contra placebo y contra sulfasalazina (24). Calidad de la evidencia: muy baja.
Mesalazina: la RSL desarrollada por NICE evaluó el uso la mesalazina para mantener la remisión en los pacientes con CU. La revisión no documentó diferencias en la frecuencia de recaídas cuando se comparó con la sulfasalazina (23, 24). En cuanto a la dosis de administración, la revisión reportó una mayor tasa de recaída cuando la mesalazina se administró en dosis bajas (500 mg versus 1000 mg con RR 4,0, IC 95% con rango de 1,12 a 14,33, 1500 mg versus 3000 mg con RR 2,65 IC 95% con rango de 1,56 a 4,49), sin reportar diferencias en la frecuencia de eventos adversos serios (24). Calidad de la evidencia: moderada.
Probióticos: una RSL evaluó la efectividad y seguridad de los probióticos con o sin tratamiento estándar en pacientes con CU en remisión sin encontrar diferencias en las tasas de remisión ni en eventos adversos cuando se compararon contra el placebo o contra el tratamiento habitual (29). Calidad de la evidencia: muy baja.
Pregunta 8: ¿cuál es la efectividad y seguridad de la terapia biológica para el tratamiento de los pacientes con colitis ulcerativa moderada a severa?

Anti-FNT-α (infliximab, adalimumab, golimumab): una RSL evaluó la efectividad de los anti-FNT-α en pacientes con CU moderada a severa. La revisión encontró que el uso de estos agentes se asoció con una mayor probabilidad de remisión (RR 2,45, IC 95% con rango de 1,72 a 3,47) y de permanencia en la remisión (RR 2,0, IC 95% con rango de 1,52 a 2,62); calidad de la evidencia: moderada. Al evaluar la efectividad entre cada medicamento, no se encontraron diferencias estadísticamente significativas (33). Calidad de la evidencia: muy baja.
En lo concerniente a la seguridad del uso de los anti-FNT-α, las RSL no encontraron diferencias significativas en el riesgo de infección por oportunistas en el subgrupo de pacientes con CU (RR 1,77 IC 95% con rango de 0,69 a 4,57) (34) ni en el riesgo de patología tumoral (RR 0,77, IC 95% con rango de 0,37 a 1,59) (35). Calidad de la evidencia: baja.
Infliximab: varias RSL evaluaron el uso de infliximab en pacientes con CU moderada a severa. Los resultados no mostraron diferencias entre su uso prequirúrgico y el riesgo de complicaciones (36). Del mismo modo, no se encontraron diferencias a largo plazo entre su uso y el de adalimumab en pacientes con CU que no hubieran recibido terapia anti-FNT-α previa (37), ni entre el uso de infliximab versus ciclosporina en pacientes con CU refractaria al tratamiento con esteroides que requieran terapia de rescate (38), ni en la remisión clínica a largo plazo secundaria al uso combinado de infliximab con inmunosupresores versus monoterapia en pacientes con CU moderada a severa (39). Calidad de la evidencia: muy baja.
Pregunta 9: ¿cuál es la seguridad y la efectividad del abordaje quirúrgico para el tratamiento de los pacientes con colitis ulcerativa?

Proctocolectomía con anastomosis ileoanal: una RSL que evaluó la calidad de vida asociada con la proctocolectomía reconstructiva en pacientes con CU encontró en el análisis de subgrupos por calidad que esta intervención mejora los puntajes de calidad de vida relacionados con la salud y el estado de salud reportado por los pacientes (40). Al evaluar el abordaje de laparoscopia versus técnica abierta, se encontró una RSL (41) que evidenció una recuperación más pronta asociada con la técnica de laparoscopia en términos de primera defecación, consumo de dieta sólida, menor uso de pañales y de defecaciones nocturnas (41). En lo referente al tipo de sutura de la anastomosis ileoanal, la RSL que evaluó este aspecto no encontró diferencias significativas entre el uso de doble grapa versus mucosectomía con sutura manual en los niveles de continencia manual, discriminación de flatos y heces, deposiciones nocturnas e incontinencia (42). Calidad de la evidencia: muy baja.
Inflamación de la bolsa ileoanal: una RSL evaluó la efectividad y seguridad de las intervenciones usadas en la prevención y el tratamiento de la inflamación de la bolsa ileoanal. La revisión encontró que el uso de enemas de ciprofloxacina fue superior al metronidazol en la mejoría sintomática de pacientes con episodio agudo de inflamación del reservorio ileoanal; en las comparaciones contra placebo, la revisión documentó mejoría sintomática asociada con el uso de probióticos profilácticos o en inflamación de la bolsa ileoanal, sin encontrar diferencias significativas en las otras intervenciones y comparaciones incluidas (43). Calidad de la evidencia: muy baja.
Vigilancia endoscópica: una RSL evaluó la efectividad de la vigilancia endoscópica en pacientes con enfermedad inflamatoria intestinal para la detección temprana de lesiones malignas y premalignas sin encontrar diferencias en la mortalidad por este tipo de lesiones entre la realización de la vigilancia versus la no vigilancia (44). Calidad de la evidencia: muy baja.
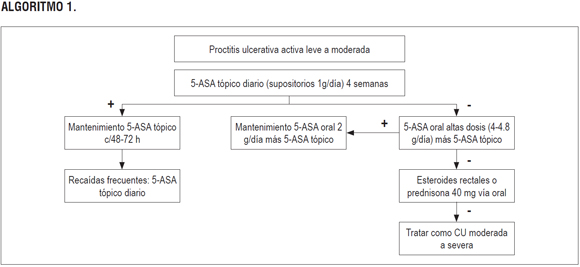
ALGORITMO 1.
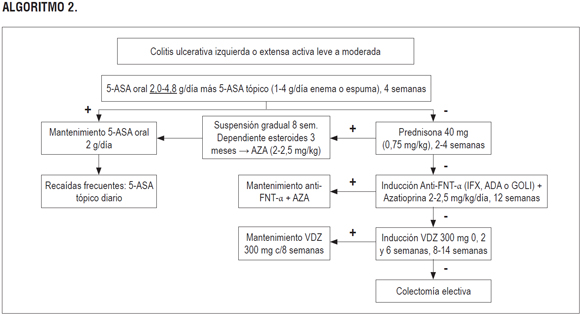
ALGORITMO 2.
ALGORITMO 3.
DECLARACIÓN DE CONFLICTOS DE INTERÉS
Los autores declaran no tener conflictos de interés, no estar involucrados como investigadores en ensayos clínicos en curso sobre el tema, y no haber recibido donaciones o beneficios por parte de los grupos interesados en las recomendaciones.
FUENTE DE FINANCIACIÓN
La presente guía fue desarrollada mediante un convenio de extensión entre la Asociación Colombiana de Gastroenterología y la Facultad de Medicina de la Universidad Nacional.
REFERENCIAS
1. Dignass A, Eliakim R, Magro F, Maaser C, Chowers Y, Geboes K, et al. Second European evidence-based consensus on the diagnosis and management of ulcerative colitis part 1: Definitions and diagnosis. J Crohns Colitis. 2012;6(10):965-90. [ Links ]
2. Loftus EV, Jr. Clinical epidemiology of inflammatory bowel disease: Incidence, prevalence, and environmental influences. Gastroenterology. 2004;126(6):1504-17. [ Links ]
3. Ordas I, Eckmann L, Talamini M, Baumgart DC, Sandborn WJ. Ulcerative colitis. Lancet. 2012;380(9853):1606-19. [ Links ]
4. Beaugerie L, Massot N, Carbonnel F, Cattan S, Gendre JP, Cosnes J. Impact of cessation of smoking on the course of ulcerative colitis. Am J Gastroenterol. 2001;96(7):2113-6. [ Links ]
5. Silverberg MS, Satsangi J, Ahmad T, Arnott ID, Bernstein CN, Brant SR, et al. Toward an integrated clinical, molecular and serological classification of inflammatory bowel disease: Report of a Working Party of the 2005 Montreal World Congress of Gastroenterology. Can J Gastroenterol. 2005;19 Suppl A:5A-36A. [ Links ]
6. Ooi CJ, Fock KM, Makharia GK, Goh KL, Ling KL, Hilmi I, et al. The Asia-Pacific consensus on ulcerative colitis. J Gastroenterol Hepatol. 2010;25(3):453-68. [ Links ]
7. Gomollon F, Garcia-Lopez S, Sicilia B, Gisbert JP, Hinojosa J. [Therapeutic guidelines on ulcerative colitis: A GRADE methodology based effort of GETECCU]. Gastroenterol Hepatol. 2013;36(8):e1-47. [ Links ]
8. Kornbluth A, Sachar DB. Ulcerative colitis practice guidelines in adults: American College Of Gastroenterology, Practice Parameters Committee. Am J Gastroenterol. 2010;105(3):501-23; quiz 24. [ Links ]
9. Bernstein CN, Fried M, Krabshuis JH, Cohen H, Eliakim R, Fedail S, et al. World Gastroenterology Organization Practice Guidelines for the diagnosis and management of IBD in 2010. Inflamm Bowel Dis. 2010;16(1):112-24. [ Links ]
10. AGREE C. Instrumento AGREE II Instrumento para la evaluación de Guías de Práctica Clínica. Guiasalud; 2009 [updated 2009; cited 2015]; Available from: http://www.guiasalud.es/contenidos/documentos/Guias_Practica_Clinica/Spanish-AGREE-II.pdf. [ Links ]
11. Social MdlP, Colciencias, Bogotá CdEeIeSdlFSFd, Harvard EdSPdlUd. Guía Metodológica para el desarrollo de Guías de Atención Integral en el Sistema General de Seguridad Social en Salud Colombiano. 2010 [cited 2015. Available from: https://www.minsalud.gov.co/salud/Documents/Gu%C3%ADa%20Metodol%C3%B3gica%20para%20la%20elaboraci%C3%B3n%20de%20gu%C3%ADas.pdf. [ Links ]
12. Shea BJ, Grimshaw JM, Wells GA, Boers M, Andersson N, Hamel C, et al. Development of AMSTAR: A measurement tool to assess the methodological quality of systematic reviews. BMC Med Res Methodol. 2007;7:10. [ Links ]
13. Brozek JL, Akl EA, Alonso-Coello P, Lang D, Jaeschke R, Williams JW, et al. Grading quality of evidence and strength of recommendations in clinical practice guidelines. Part 1 of 3. An overview of the GRADE approach and grading quality of evidence about interventions. Allergy. 2009;64(5):669-77. [ Links ]
14. Guyatt GH, Oxman AD, Vist GE, Kunz R, Falck-Ytter Y, Alonso-Coello P, et al. GRADE: An emerging consensus on rating quality of evidence and strength of recommendations. BMJ. 2008;336(7650):924-6. [ Links ]
15. Pera A, Bellando P, Caldera D, Ponti V, Astegiano M, Barletti C, et al. Colonoscopy in inflammatory bowel disease. Diagnostic accuracy and proposal of an endoscopic score. Gastroenterology. 1987;92(1):181-5. [ Links ]
16. Magro F, Langner C, Driessen A, Ensari A, Geboes K, Mantzaris GJ, et al. European consensus on the histopathology of inflammatory bowel disease. J Crohns and Colitis. 2013;7(10):827-51. [ Links ]
17. Mosli MH, Feagan BG, Sandborn WJ, DHaens G, Behling C, Kaplan K, et al. Histologic evaluation of ulcerative colitis: A systematic review of disease activity indices. Inflamm Bowel Dis. 2014;20(3):564-75. [ Links ]
18. Oussalah A, Laurent V, Bruot O, Guéant JL, Régent D, Bigard MA et al. Additional benefit of procalcitonin to C-reactive proteína to assess disease activity and severity in Crohns disease. Aliment Pharmacol Ther. 2010 Nov;32(9):1135-44. [ Links ]
19. Menees SB, Powell C, Kurlander J, Goel A, Chey WD. A meta-analysis of the utility of C-reactive protein, erythrocyte sedimentation rate, fecal calprotectin, and fecal lactoferrin to exclude inflammatory bowel disease in adults with IBS. Am J Gastroenterol. 2015;110(3):444-54. [ Links ]
20. Waugh N, Cummins E, Royle P, Kandala NB, Shyangdan D, Arasaradnam R, et al. Faecal calprotectin testing for differentiating amongst inflammatory and non-inflammatory bowel diseases: systematic review and economic evaluation. Health Technol Assess. 2013;17(55):xv-xix, 1-211. [ Links ]
21. Zhou XL, Xu W, Tang XX, Luo LS, Tu JF, Zhang CJ, et al. Fecal lactoferrin in discriminating inflammatory bowel disease from irritable bowel syndrome: A diagnostic meta-analysis. BMC Gastroenterol. 2014;14:121. [ Links ]
22. Reese GE, Constantinides VA, Simillis C, Darzi AW, Orchard TR, Fazio VW, et al. Diagnostic precision of anti-Saccharomyces cerevisiae antibodies and perinuclear antineutrophil cytoplasmic antibodies in inflammatory bowel disease. Am J Gastroenterol. 2006;101(10):2410-22. [ Links ]
23. Marshall JK, Thabane M, Steinhart AH, Newman JR, Anand A, Irvine EJ. Rectal 5-aminosalicylic acid for induction of remission in ulcerative colitis. Cochrane Database Syst Rev. 2010(1):CD004115. [ Links ]
24. (NICE) NCGC. Ulcerative Colitis: Management in Adults, Children and Young People. London; 2013 [cited 2015] [ Links ].
25. Feagan BG, Macdonald JK. Oral 5-aminosalicylic acid for induction of remission in ulcerative colitis. Cochrane Database Syst Rev. 2012;10:CD000543. [ Links ]
26. Ford AC, Khan KJ, Achkar JP, Moayyedi P. Efficacy of oral versus topical, or combined oral and topical 5-aminosalicylates, in Ulcerative Colitis: Systematic review and meta-analysis. Am J Gastroenterol. 2012;107(2):167-76; author reply 77. [ Links ]
27. Ford AC, Bernstein CN, Khan KJ, Abreu MT, Marshall JK, Talley NJ, et al. Glucocorticosteroid therapy in inflammatory bowel disease: Systematic review and meta-analysis. Am J Gastroenterol. 2011;106(4):590-9; quiz 600. [ Links ]
28. Manguso F, Balzano A. Meta-analysis: The efficacy of rectal beclomethasone dipropionate versus 5-aminosalicylic acid in mild to moderate distal ulcerative colitis. Aliment Pharmacol Ther. 2007;26(1):21-9. [ Links ]
29. Shen J, Zuo ZX, Mao AP. Effect of probiotics on inducing remission and maintaining therapy in ulcerative colitis, Crohns disease, and pouchitis: Meta-analysis of randomized controlled trials. Inflamm Bowel Dis. 2014;20(1):21-35. [ Links ]
30. McGrath J, McDonald JW, Macdonald JK. Transdermal nicotine for induction of remission in ulcerative colitis. Cochrane Database Syst Rev. 2004(4):CD004722. [ Links ]
31. Yoshino T, Nakase H, Minami N, Yamada S, Matsuura M, Yazumi S, et al. Efficacy and safety of granulocyte and monocyte adsorption apheresis for ulcerative colitis: A meta-analysis. Dig Liver Dis. 2014;46(3):219-26. [ Links ]
32. Kennedy NA, Rhatigan E, Arnott ID, Noble CL, Shand AG, Satsangi J, et al. A trial of mercaptopurine is a safe strategy in patients with inflammatory bowel disease intolerant to azathioprine: an observational study, systematic review and meta-analysis. Aliment Pharmacol Ther. 2013;38(10):1255-66. [ Links ]
33. Stidham RW, Lee TC, Higgins PD, Deshpande AR, Sussman DA, Singal AG, et al. Systematic review with network meta-analysis: The efficacy of anti-tumour necrosis factor-alpha agents for the treatment of ulcerative colitis. Aliment Pharmacol Ther. 2014;39(7):660-71. [ Links ]
34. Ford AC, Peyrin-Biroulet L. Opportunistic infections with anti-tumor necrosis factor-alpha therapy in inflammatory bowel disease: meta-analysis of randomized controlled trials. Am J Gastroenterol. 2013;108(8):1268-76. [ Links ]
35. Williams CJ, Peyrin-Biroulet L, Ford AC. Systematic review with meta-analysis: malignancies with anti-tumour necrosis factor-alpha therapy in inflammatory bowel disease. Aliment Pharmacol Ther. 2014;39(5):447-58. [ Links ]
36. Yang Z, Wu Q, Wang F, Wu K, Fan D. Meta-analysis: Effect of preoperative infliximab use on early postoperative complications in patients with ulcerative colitis undergoing abdominal surgery. Aliment Pharmacol Ther. 2012;36(10):922-8. [ Links ]
37. Thorlund K, Druyts E, Mills EJ, Fedorak RN, Marshall JK. Adalimumab versus infliximab for the treatment of moderate to severe ulcerative colitis in adult patients naive to anti-FNT- therapy: An indirect treatment comparison meta-analysis. J Crohns Colitis. 2014;8(7):571-81. [ Links ]
38. Chang KH, Burke JP, Coffey JC. Infliximab versus cyclosporine as rescue therapy in acute severe steroid-refractory ulcerative colitis: A systematic review and meta-analysis. Int J Colorectal Dis. 2013;28(3):287-93. [ Links ]
39. Christophorou D, Funakoshi N, Duny Y, Valats JC, Bismuth M, Pineton De Chambrun G, et al. Systematic review with meta-analysis: Infliximab and immunosuppressant therapy versus infliximab alone for active ulcerative colitis. Aliment Pharmacol Ther. 2015;41(7):603-12. [ Links ]
40. Heikens JT, de Vries J, van Laarhoven CJ. Quality of life, health-related quality of life and health status in patients having restorative proctocolectomy with ileal pouch-anal anastomosis for ulcerative colitis: A systematic review. Colorectal Dis. 2012;14(5):536-44. [ Links ]
41. Singh P, Bhangu A, Nicholls RJ, Tekkis P. A systematic review and meta-analysis of laparoscopic versus open restorative proctocolectomy. Colorectal Dis. 2013;15(7):e340-51. [ Links ]
42. Schluender SJ, Mei L, Yang H, Fleshner PR. Can a meta-analysis answer the question: Is mucosectomy and handsewn or double-stapled anastomosis better in ileal pouch-anal anastomosis? Am Surg. 2006;72(10):912-6. [ Links ]
43. Holubar SD, Cima RR, Sandborn WJ, Pardi DS. Treatment and prevention of pouchitis after ileal pouch-anal anastomosis for chronic ulcerative colitis. Cochrane Database Syst Rev. 2010(6):CD001176. [ Links ]
44. Collins PD, Mpofu C, Watson AJ, Rhodes JM. Strategies for detecting colon cancer and/or dysplasia in patients with inflammatory bowel disease. Cochrane Database Syst Rev. 2006(2):CD000279. [ Links ]













