Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.31 no.1 Bogotá Jan./Mar. 2016
Características clínicas y descompensación en pacientes con cirrosis hepática atendidos en dos centros de hepatología en la ciudad de Bogotá D.C., 2010-2014
Clinical Characteristics and Decompensation in Patients with Liver Cirrhosis Treated at Two Hepatology Centers in Bogota DC from 2010 To 2014
Jhon E. Prieto O., MD (1)(2), Santiago Sánchez P. MD. (1), Robin G. Prieto O. MD. (1), Ever L. Rojas D. MD. (1), Lupita González MD. (2), Fredy Mendivelso MD. (3)
(1) Clínica Universitaria Colombia. Bogotá D.C., Colombia.
(2) Centro de Enfermedades Hepáticas y Digestivas. Bogotá D.C., Colombia.
(3) Clínica Reina Sofía. Bogotá D.C., Colombia.
Fecha recibido: 13-04-05 Fecha aceptado: 26-01-16
Resumen
Introducción: la cirrosis es la condición médica final de diversas enfermedades hepáticas de carácter progresivo, con una prevalencia variable de un país a otro; en la actualidad, el abuso de alcohol, el hígado graso no alcohólico y las hepatitis crónicas virales son mencionados como sus principales causas. En nuestros centros no se dispone de estudios clínicos en relación con esta enfermedad.
Materiales y métodos: estudio retrospectivo y descriptivo de pacientes con diagnóstico de cirrosis hepática entre el 1 de enero del 2010 al 31 de marzo del 2014. Se realizó revisión de historias clínicas.
Resultados: la serie incluyó 419 pacientes, 50,1% mujeres y 49,9% hombres, con una edad promedio de diagnóstico de cirrosis de 63 años; el 73% de los pacientes presentaban hallazgos de hepatopatía crónica en el examen físico y el 27% tenía un examen físico normal. Las principales etiologías en esta serie fueron: esteatohepatitis no alcohólica (25,5%), alcohólica (14,8%), infección por virus C (14,6%), autoinmunidad (10%), esteatohepatitis no alcohólica más alcohol (6,7%), y otras (14,6%). La clasificación de Child-Pugh se pudo calcular en 394 pacientes y de estos, el 59,1%, 32,4% y 8,3% eran A, B y C, respectivamente. En relación con las descompensaciones, las principales fueron ascitis (36,1%), sangrado variceal (28,4%) y hepatocarcinoma (15,3%).
Conclusiones: el comportamiento epidemiológico local no difiere en relación con el mundial. Llama la atención su detección en fases tempranas y la NASH como factor etiológico principal.
Palabras claves
Gastroenterología, cirrosis hepática, ascitis, esteatohepatitis no alcohólica (NASH).
Abstract
Introduction: Cirrhosis is the final medical condition of various progressive liver disease. Its prevalence varies from one country to another. Currently alcohol abuse, non-alcoholic fatty liver disease and chronic viral hepatitis are mentioned as the main causes. In our centers we have no clinical studies regarding this disease.
Materials and Methods: This is a retrospective, descriptive study of the clinical histories of patients who were diagnosed with liver cirrhosis between January 1, 2010 to March 31, 2014.
Results: The study included 419 patients, 50.1% of whom were women and 49.9% of whom were men. The average age at diagnosis of cirrhosis 63 years. 73% of patients had physical findings of chronic liver disease and 27% had normal physical examinations. The main etiologies in this series were nonalcoholic steatohepatitis (25.5%), alcoholic cirrhosis (14.8%), hepatitis C infection (14.6%), autoimmune cirrhosis (10%), nonalcoholic steatohepatitis plus alcohol (6.7%), and others (14.6%). The Child-Pugh classification could be calculated in 394 patients. Of these 59.1% were classified A, 32.4% were classified B, and 8.3% were classified C. The primary reasons for decompensation ascites (36.1%), bleeding varices (28.4%) and hepatocellular carcinoma (15.3%).
Conclusions: Local epidemiological behavior does not differ from those found elsewhere in the world. Attention needs to be paid to detection in early stages and NASH as the main etiological factor.
Keywords
Gastroenterology, liver cirrhosis, ascites, hepatitis non-alcoholic steatohepatitis (NASH).
INTRODUCCIÓN
La cirrosis es el estadio final de enfermedades hepáticas crónicamente progresivas de diferentes etiologías (1). Es una enfermedad frecuente, con una prevalencia variable de país a país; su pico de incidencia se presenta entre los 40 y 50 años de edad, predominantemente en hombres. En países occidentales, el 90% de las causas son el abuso de alcohol, la enfermedad por hígado graso no alcohólico (NAFLD) y la hepatitis viral crónica, en especial por virus de la hepatitis B (VHB) y C (VHC); cerca del 10% de la etiología de esta entidad es desconocida (1-3).
Fisiopatológicamente, la cirrosis es el resultado de un proceso de necrosis continua de los hepatocitos con pérdida del parénquima hepático, inflamación, fibrogénesis, cambios de regeneración celular y alteraciones de la macro y microcirculación (4-6). La cirrosis, entendida como un proceso dinámico y reversible en algún momento, ha incentivado la investigación con el fin de adquirir nuevas herramientas e información que orienten el adecuado manejo y enfoque de esta patología (7-9), en especial en la fase asintomática y en relación con la predicción del deterioro o descompensación en forma de ascitis, hemorragia por varices, síndrome hepatorrenal, síndrome hepatopulmonar, encefalopatía, ictericia, trastornos de la coagulación, hipoalbuminemia, peritonitis bacteriana espontánea y hepatocarcinoma (HCC) (10-12,16); estas descompensaciones disminuyen la sobrevida de los pacientes drásticamente, siendo esta mucho menor en presencia del HCC (12-15), el cual se presenta en aproximadamente 7% de pacientes estables al año (7, 12), el HCC se relaciona con enfermedad hepática crónica avanzada, en especial en infección por VHC, y se vincula cada vez más con NAFLD (17-20).
La clásica escala de Child-Pugh, como predictor pronóstico de severidad de la hepatopatía, es una buena herramienta de clasificación clínica (21, 22) y su evaluación temprana cobra importancia para establecer cambios en el manejo y seguimiento de la enfermedad (23).
El propósito de esta investigación fue describir y caracterizar una cohorte de pacientes con diagnóstico de cirrosis y analizar la frecuencia de descompensaciones en relación con la etiología de la enfermedad.
METODOLOGÍA
Se realizó un estudio descriptivo de corte trasversal que incluyó datos clínicos, resultados de pruebas de laboratorio y hallazgos de patología en una cohorte de pacientes con diagnóstico confirmado de cirrosis hepática, que fueron atendidos en la consulta de dos centros de hepatología en la ciudad de Bogotá D.C. durante el periodo comprendido entre el 1 de enero del 2010 al 31 de marzo del 2014.
Todos los pacientes fueron sometidos a extensas pruebas serológicas, dentro del estudio de la hepatopatía crónica, incluyendo pruebas de:
- Hepatitis B: antígeno y anticuerpo de superficie, anticuerpo contra el core IgG y/o total, carga viral según el caso.
- Hepatitis C: anticuerpos de hepatitis C de segunda y tercera generación, EIA2, EIA3, VHC, ARN, carga viral según el caso.
- Hemocromatosis: hierro sérico, porcentaje de saturación de transferrina, TIBC, ferritina y pruebas genéticas HFE si estaba indicado.
- Enfermedad de Wilson: niveles de ceruloplasmina.
- Hepatitis autoinmune y cirrosis biliar primaria: anticuerpos antinucleares ANAS, anticuerpos antimúsculo liso, anticuerpos antimitocondriales.
- Niveles de inmunoglobulina IgG, IgM y electroforesis de proteínas.
Se consideraron pacientes con diagnóstico de NASH basado en los criterios para la enfermedad grasa hepática no alcohólica que comprenden (24-26):
- Evidencia de esteatosis hepática por biopsia o por imágenes.
- Consumo de alcohol ausente o mínimo (menos de 20 g de etanol por semana).
- Ausencia de evidencia serológica de infección por hepatitis B o hepatitis C.
- Ausencia de otras causas de acumulación de grasa hepática.
- Ausencia de otros factores de enfermedad hepática.
- Presencia de dislipidemia, diabetes u obesidad.
Análisis estadístico
Se calcularon distribuciones de frecuencia absoluta y proporciones para las variables categóricas, y medidas de tendencia central y dispersión para las variables cuantitativas; se analizó la distribución de normalidad en variables continuas mediante la prueba de Shapiro-Wilk y Kolmogorov-Smirnov. La comparación de medias se realizó mediante la distribución t de Student en variables de distribución normal o U de Mann-Withney en distribuciones no paramétricas. La prueba asintótica de Chi2 de Pearson o la prueba exacta de Fisher se utilizaron en el análisis bivariado de datos categóricos; los valores de p <0,05 se consideraron estadísticamente significativos. Los datos fueron procesados y analizados en hojas de cálculo de Microsoft Excel® y el software Stata 13.0®. En este estudio no se realizó ninguna intervención o modificación intencionada de las variables biológicas, fisiológicas, psicológicas o sociales de los individuos. Se condujo de acuerdo con los principios declarados en la XVIII Asamblea Médica Mundial (Helsinki, 1964).
RESULTADOS
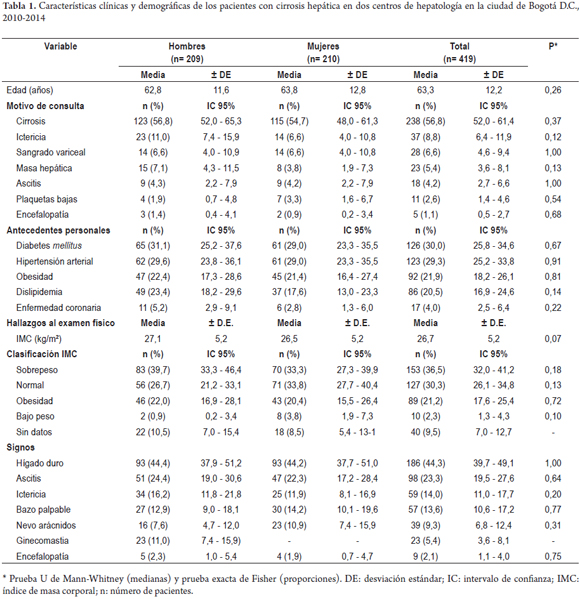
Durante el periodo de estudio se atendieron 3500 pacientes con enfermedades hepáticas, confirmando el diagnóstico de cirrosis en 419 (11,9%, IC 95%: 10,9-13,0) mediante criterios clínicos, imagenológicos (ecografía, Doppler esplenoportal, tomografía axial computarizada o resonancia nuclear magnética), histológicos (biopsia hepática) o una combinación de ellos. No se encontraron diferencias en la proporción de hombres y mujeres diagnosticados con cirrosis (p >0,05); sin embargo, las mujeres fueron levemente más afectadas (50,1%, IC 95%: 45,3-54,8). La edad promedio de los pacientes en la primera consulta fue 63,3 años (DE ± 12,2) con un mínimo de 15 y un máximo de 91 años. La cirrosis hepática fue el principal motivo de consulta en hombres (56,8%, IC 95%: 52,0-61,4) y en mujeres (54.7%, IC 95%: 48,0-61,3); la diabetes mellitus (30,0%, IC 95%: 25,8-34,6) y la hipertensión arterial (29,3%, IC 95%: 25,2-33,8) representaron los principales antecedentes patológicos. El sobrepeso (36,5%, IC 95%: 32,0-41,2) y el hígado duro (44,3%, IC 95%: 39,7-49,1) fueron los hallazgos más frecuentes en hombres y mujeres con cirrosis (tabla 1).
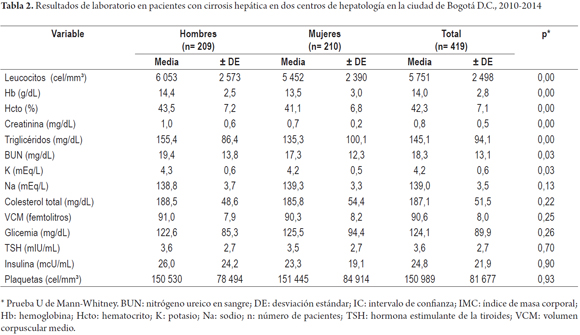
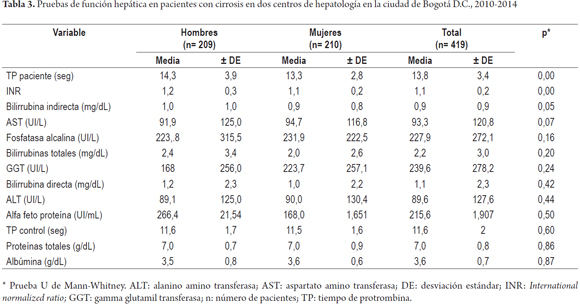
En los paraclínicos se encontraron diferencias significativas según el sexo de los pacientes con cirrosis en el valor de leucocitos, hemoglobina, hematocrito, creatinina, triglicéridos, nitrógeno ureico y potasio (p <0,05); otros resultados no mostraron estas diferencias (tabla 2). En las pruebas específicas de función hepática se observaron diferencias significativas en los valores reportados de tiempo de protrombina (TP), INR y bilirrubina directa (p <0,05) (tabla 3).
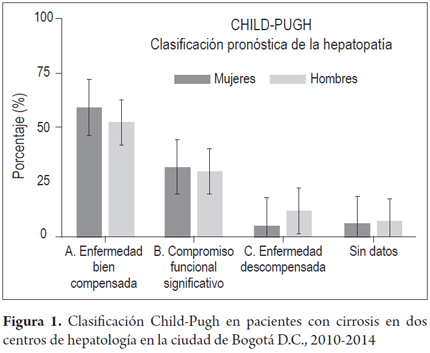
Según la clasificación Child-Pugh calculada en 394 pacientes, 233 presentaron cirrosis con enfermedad bien compensada (59,1%, IC 95%: 54,2-63,8) (CHILD-A), 128 con compromiso funcional significativo (32,4%, IC 95%: 28,0-37,2) (CHILD-B) y 33 con enfermedad descompensada (8,3%, IC 95%: 6,0-11,5) (CHILD-C), con una diferencia significativa entre hombres (11,5%) y mujeres (4,3%) (figura 1).
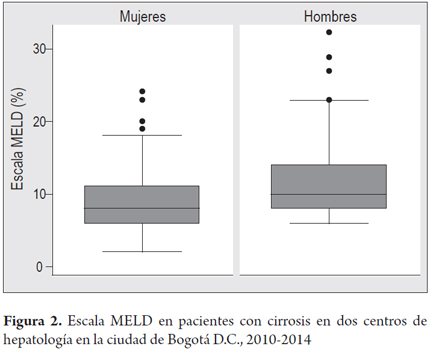
El MELD (model for end-stage liver disease) se obtuvo en 341 pacientes (81%). De estos, el 95% presentaba puntaje ≤18 puntos, media 9 (DE ± 4,3); el mayor puntaje en la escala estuvo en los hombres (32 puntos), mientras que en las mujeres fue de 24 puntos (figura 2).
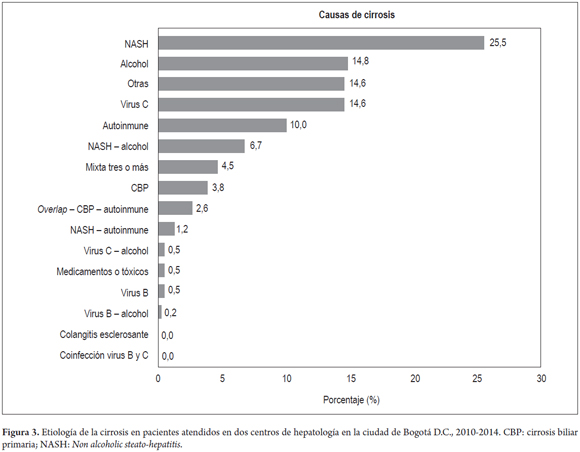
En relación con la etiología de la cirrosis, la esteatohepatitis no alcohólica (NASH, por sus siglas en inglés) fue la más frecuente (25,5%, IC 95%: 21,6-29,9), seguida por el alcohol (14,8%, IC 95%: 11,7-18,5), la infección por virus de hepatitis C y otras causas (cardíaca, criptogénica) (14,6%, IC 95%: 11,5-18,2) (figura 3).
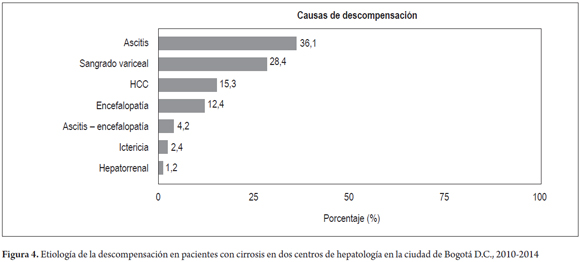
En 169 pacientes (40,3%) se documentó cuadro clínico de descompensación causada principalmente por ascitis (36%, IC 95%: 29,2-43,5), seguida por la presencia de sangrado variceal (28,4%, IC 95%: 22,1-35,6) y HCC (15,3%, IC 95%: 10,7-21,5) (figura 4). El promedio en tiempo entre el diagnóstico y la primera descompensación fue de 31 meses (2,5 años).
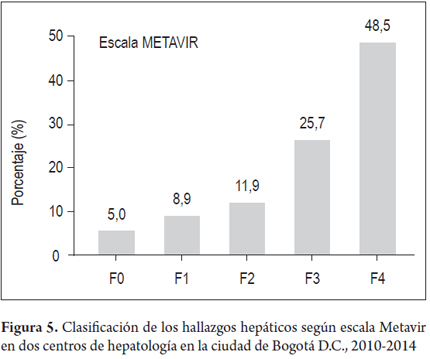
En 108 pacientes con biopsia hepática, que representan el 25,7% de la muestra, se determinó la clasificación de Metavir y se encontró que 49 pacientes (48,5%) presentaban Metavir F4, 26 pacientes (25,7%) Metavir F3, 12 pacientes (11,9%) Metavir F2, 9 pacientes (8,9%) Metavir F1 y 5 pacientes (5%) Metavir F0 (figura 5).
DISCUSIÓN
En este grupo de pacientes, la edad promedio de presentación de esta entidad (63 años) fue mayor que la reportada en la literatura mundial, posiblemente por las diferencias etiológicas de la serie; no hubo diferencias por sexo. Las principales causas de cirrosis encontradas en estos pacientes (NASH, alcohol e infección por virus C) reposicionan, en orden de frecuencia, a la NASH con respecto de la etiología alcohólica; si se comparan con las series internacionales (2, 11, 19, 27, 28), en estas 2 instituciones la principal causa de consulta en hepatología es el hígado graso (datos no publicados), por lo cual la NASH como principal motivo de cirrosis en la presente serie no es extraño, por lo contrario, alerta sobre la posible existencia de datos similares en otros sitios de nuestro país. Adicionalmente, en forma global, cerca de un 30% de todos los pacientes tenían antecedentes relacionados con el síndrome metabólico y estaban en sobrepeso; estos datos podrían sugerir una epidemia creciente de hígado graso en nuestro medio, como se presenta en otros lugares del mundo, con su posibilidad de progresión a cirrosis; de hecho, el 11% de los pacientes debutan en forma de cirrosis (29, 30). Además, los pacientes con diagnóstico de NASH presentan hepatocarcinoma entre un 2% y 12% (15, 20), acercándose en su etiología a la infección crónica por virus C (HCC en 2%-6% por año en pacientes cirróticos), reforzando la necesidad de detección temprana y seguimiento de pacientes con enfermedad grasa no alcohólica (29).
Los pacientes cirróticos de esta serie, en su gran mayoría, se encuentran en estadios iniciales y compensados de la enfermedad, en Child A y MELD menor de 18, con un bajo riesgo de mortalidad y una baja necesidad de trasplante hepático (7, 11, 12, 29, 30). Las mujeres están discretamente menos enfermas que los hombres, lo cual podría deberse al mayor número de consultas de manera más precoz. Menos de la mitad de los pacientes presentaron alguna descompensación, y esta en promedio se dio a los 2 años y medio del diagnóstico (ascitis, sangrado variceal y hepatocarcinoma), todas complicaciones de fácil diagnóstico en un seguimiento adecuado, como lo recomiendan las guías: cada 6 meses con ecografía y paraclínicos, y cada año con endoscopia (12, 18, 26).
El diagnóstico, en gran parte de estos pacientes, se basó en criterios clínicos y radiológicos, sin embargo, 108 pacientes (menos de la cuarta parte) presentan una biopsia hepática y en ellos, cerca de la mitad presentaban fibrosis Metavir F4, la otra mitad, en forma decreciente, presenta pacientes con los otros grados de fibrosis e incluso F0 (aunque en mínima proporción); esto se interpreta por la variabilidad de la biopsia hepática en relación con la indicación de la misma en el paciente, el momento de realización en relación con la evolución de la enfermedad (meses o años antes del diagnóstico), la calidad de la muestra y la variabilidad de interpretación entre el personal que realiza su lectura, entre otras (31-33).
CONCLUSIONES
La NASH es la principal causa de cirrosis en esta serie y alerta sobre un posible crecimiento de esta enfermedad en nuestro medio. La ascitis, el sangrado variceal y el hepatocarcinoma constituyen los principales motivos de descompensación en esta serie, sin embargo, estos pacientes se encuentran, en su mayoría, en cirrosis compensada. Es importante realizar estudios interinstitucionales para confrontar y validar datos obtenidos en esta serie con miras a solidificar estadísticas de estos pacientes cirróticos, y de esta forma generar recomendaciones propias orientadas a la prevención y el manejo de la cirrosis en nuestro país.
Reconocemos las debilidades metodológicas del estudio por ser descriptivo retrospectivo, sin embargo, describe puntos de partida para la investigación en nuestro medio.
Agradecimientos
Agradecemos a nuestros pacientes por habernos permitido ser nuestro objeto de estudio.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Fuentes de financiación
Los autores declaran no tener ninguna fuente de financiación para la realización del estudio.
REFERENCIAS
1. Tsochatzis EA, Bosch J, Burroughs AK. Liver cirrhosis. Lancet. 2014;383(9930):1749-61. [ Links ]
2. Lefton HB, Rosa A, Cohen M. Diagnosis and epidemiology of cirrhosis. Med Clin North Am. 2009;93:787-99 [ Links ]
3. Hatzakis A, Wait S, Bruix J, Buti M, Carballo M, Cavaleri M, et al. The state of hepatitis B and C in Europe: Report from the hepatitis B and C summit conference. J Viral Hepat. 2011:18Suppl1:1-16. [ Links ]
4. Anthony PP, Ishak KG, Nayak NC, Poulsen HE, Scheuer PJ, Sobin LH. The morphology of cirrhosis. Recommendations on definition, nomenclature, and classification by a working group sponsored by the World Health Organization. J Clin Pathol. 1978;31: 395-414. [ Links ]
5. Lee UE, Friedman SL. Mechanisms of hepatic fibrogenesis. Best Pract Res Clin Gastroenterol. 2011;25:195-206. [ Links ]
6. Friedman SL. Mechanisms of hepatic fibrogenesis. Gastroenterology. 2008;134:1655-69. [ Links ]
7. García-Tsao G, Friedman S, Iredale J, Pinzani M. Now there are many (stages) where before there was one: In search of a pathophysiological classification of cirrhosis. Hepatology. 2010;51:1445-9. [ Links ]
8. Desmet VS, Roskams T. Cirrhosis reversal: A duel between dogma and myth. J Hepatol. 2004;40:860-7. [ Links ]
9. Friedman SL, Bansal MB. Reversal of hepatic fibrosis-fact or fantasy? Hepatology. 2006;43(2)Suppl1:S82-8. [ Links ]
10. Benvegnù L, Gios M, Boccato S, Alberti A. Natural history of compensated viral cirrhosis: A prospective study on the incidence and hierarchy of major complications. Gut. 2004;53:744-9. [ Links ]
11. Asrani SK, Kamath PS. Natural history of cirrhosis. Curr Gastroenterol Rep. 2013 Feb;15(2):308. [ Links ]
12. D'Amico G, García-Tsao G, Pagliaro L. Natural history and prognostic indicators of survival in cirrhosis: A systematic review of 118 studies. J Hepatol. 2006;44:217-31. [ Links ]
13. Schuppan D, Afdhal NH: Liver cirrhosis. Lancet. 2008; 371:838–51. [ Links ]
14. D'Amico G, Pagliaro L, Bosch J. Pharmacological treatment of portal hypertension: An evidence-based approach. Semin Liver Dis. 1999;19:475-505. [ Links ]
15. Nusrat S, Khan MS, Fazili J, Madhoun MF. Cirrhosis and its complications: Evidence based treatment. World J Gastroenterol. 2014 May 14;20(18):5442-60. [ Links ]
16. Starr SP, Raines D. Cirrhosis: Diagnosis, management, and prevention. Am Fam Physician. 2011; Dec 15;84(12):1353-9. [ Links ]
17. Parkin DM, Bray F, Ferlay J, and Pisani P. Estimating the world cancer burden: Globocan 2000. Int J Cancer. 2001;94:2:153–6. [ Links ]
18. Bruix J and Sherman M. Management of hepatocellular carcinoma. Hepatology, 2005; 42, 5,1208–36. [ Links ]
19. White DL, Kanwal F, El-Serag HB. Association between nonalcoholic fatty liver disease and risk for hepatocellular cancer, based on systematic review. Clin Gastroenterol Hepatol. 2012;10:1342. [ Links ]
20. Bruix J. Hepatocellular carcinoma: Paving the road for further developments. Bruix J. Semin Liver Dis. 2014;Nov;34(4):361. [ Links ]
21. Child, CG, Turcotte, JG. Surgery and portal hypertension. In: The Liver and Portal Hypertension, Child, CG (Ed), Saunders, Philadelphia 1964. p.50. [ Links ]
22. Pugh RN, Murray-Lyon IM, Dawson JL, et al. Transection of the oesophagus for bleeding oesophageal varices. Br J Surg. 1973; 60:646. [ Links ]
23. Kamath PS, Wiesner RH, Malinchoc M, et al. A model to predict survival in patients with end-stage liver disease. Hepatology. 2001;33:464. [ Links ]
24. Brunt, EM. Nonalcoholic steatohepatitis: Definition and pathology. Semin Liver Dis. 2001;21:3. [ Links ]
25. Brunt, EM. Pathology of fatty liver disease. Mod Pathol. 2007; 20 Suppl 1:S40. [ Links ]
26. Chalasani N, Younossi Z, Lavine JE, Diehl AM, Brunt EM, Cusi K, Charlton M, Sanyal AJ. The diagnosis and management of non-alcoholic fatty liver disease: Practice guideline by the American Gastroenterological Association, American Association for the Study of Liver Diseases, and American College of Gastroenterology. Gastroenterology. 2012;142(7):1592. [ Links ]
27. Louie K, St Laurent S, Forssen U, Mundy L Piementa J. The high comorbidity burden of the hepatitis C virus infected population in the United States. BMC Infectious Disease. 2012;1286 [ Links ]
28. Aman W, Mousa S, Shiha G, Mousa S. Current status and future directions in the management of chronic hepatitis C. Virology J. 2012, Marzo 2, 9:57 [ Links ]
29. Prieto JE, Sánchez S, Rojas L, Huertas S. Hígado graso: aspectos clínicos en un centro de tercer nivel en Bogotá: periodo 2009-2013. Rev Col Gastroenterol. 2014;29(3),247-253. [ Links ]
30. Prieto JE, Sánchez S, Rojas L, Huertas S. Hepatitis C crónica: aspectos clínicos, serológicos y de tratamiento en dos centros de atención en Bogotá, Colombia. Rev Col Gastroenterol, 2014,29 (4),424-432. [ Links ]
31. Al Knawy B, Shiffman M. Percutaneous liver biopsy in clinical practice. Liver Int. 2007 Nov;27(9):1166-73. [ Links ]
32. Brunt EM. Nonalcoholic fatty liver disease: What the pathologist can tell the clinician. Dig Dis. 2012;30 Suppl 1:61-8. [ Links ]
33. Law K Brunt EM. Nonalcoholic fatty liver disease. Clin Liver Dis. 2010 Nov;14(4):591-604. [ Links ]











 text in
text in