Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.31 no.3 Bogotá July/Sept. 2016
Esófago en martillo neumático (Jackhammer), serie de casos y revisión del tema
Case Studies and Review of Jackhammer Esophagus
Robin Germán Prieto Ortiz MD. (1), Álvaro Andrés Gómez Venegas MD. (2), Albis Cecilia Hani de Ardila MD. (3)
(1) Especialista en cirugía general, Residente de gastroenterología Fundación Universitaria Sanitas.
(2) Médico Internista y Gastroenterólogo Instituto Gastroclínico, Medellín, Colombia.
(3) Médico Internista y Gastroenterólogo, Directora de la Unidad de Gastroenterologia y Fisiología Digestiva Hospital San Ignacio, Bogotá, Colombia.
Este trabajo fue presentado en la modalidad de póster en el congreso de ACADI 2015.
Fecha recibido: 24-09-15 Fecha aceptado: 25-07-16
Resumen
El esófago en martillo neumático (Jackhammer) es un trastorno peristáltico de hipercontractilidad, que de acuerdo con la clasificación de Chicago v.2 se define manométricamente como la presencia de una onda de amplitud y velocidad alta; es decir, con una integral de contractibilidad distal (ICD) superior a 8000 mm Hg/cm/s. Presentamos una serie de cinco pacientes con esófago en martillo neumático que fueron estudiados con manometría esofágica de alta resolución (MAR); recopilamos sus variables clínicas y manométricas. Los casos correspondieron a tres hombres y dos mujeres entre 41 y 73 años de edad. En 3 de ellos se había realizado el diagnóstico de enfermedad por reflujo gastroesofágico, y presentaban síntomas de disfagia, pirosis y regurgitación. El principal hallazgo endoscópico fue la presencia de una hernia hiatal y presbiesófago (2 de 5 pacientes). En todos ellos se realizó MAR que demostró la presencia de una y hasta 4 ondas con ICD superior a 8000 mm Hg/cm/s. Además, la presencia de ondas multipico en 3 de los 5 pacientes, aunque, de acuerdo con la nueva clasificación de Chicago v.3, se requiere la presencia de dos ondas con ICD superior a 8.000 mm Hg/cm/s. Se debe resaltar que aún no se cuenta con equipos disponibles que interpreten a MAR y permitan clasificar los trastornos esofágicos por Chicago v.3, y es por esto que en nuestra unidad de fisiología aún reportamos la MAR con la clasificación previa. Concluimos que el esófago en martillo neumático es una patología con clínica variada que va desde disfagia y dolor torácico hasta síntomas por ERGE, cuyo diagnóstico debe ser confirmado por MAR.
Palabras clave
Esófago en martillo neumático, Jackhammer esophagus, Manometría esofágica de alta resolución.
Abstract
Jackhammer esophagus is a peristaltic hypercontractile disorder. According to the second version of the Chicago Classification of esophageal motility, jackhammer esophagus is defined manometrically by distal contractile integrals greater than 8000 mm Hg/cm/s which indicates very high amplitude and velocity. We present a series of five patients with jackhammer esophagus who underwent high-resolution esophageal manometry (HREM) from which clinical and manometric data were collected. There were three men and two women whose ages ranged from 41 to 73. Three of them had been diagnosed with gastroesophageal reflux disease, and showed symptoms of dysphagia, heartburn and regurgitation. The main endoscopic finding was the presence of hiatal hernia and presbyesophagus in two patients. HREM showed waves of up to 4 mm Hg greater than 8000 mm Hg/cm/s. In three of the five patients there were multiple waves. Although, the new third version of the Chicago classification of requires two waves with DCIs over 8000 mm Hg/cm/s to confirm a diagnosis of jackhammer esophagus, it should be noted that we do not yet have available equipment to interpret MAR and allow classifying esophageal disorders by Chicago v.3, and that is why in our physiology unit we still report the MAR with presorting. We conclude that the jackhammer esophagus is a disease with a varied clinical presentation that ranges from dysphagia and chest pain to GERD symptoms. Diagnosis must be confirmed by HREM.
Keywords
Jackhammer esophagus, high resolution esophageal manometry.
INTRODUCCIÓN
El esófago en martillo neumático (Jackhammer esophagus en inglés) es una alteración motora del esófago, que se caracteriza por presentar hipercontractilidad esofágica. Por manometría de alta resolución (MAR) se define como la presencia de ondas de amplitud y velocidad alta; es decir, con una integral de contractilidad distal (ICD) superior a 8000 mm Hg/cm/s (1,2). Presentamos una serie de cinco casos con sus características clínicas y manométricas, además de una revisión del tema.
METODOLOGÍA
Revisamos los reportes de manometría esofágica de alta resolución del último año de la unidad de fisiología del Hospital San Ignacio de la ciudad de Bogotá, encontrando en cinco de ellos el diagnóstico de esófago en martillo neumático. Se realizó un interrogatorio dirigido a síntomas digestivos, se revisaron estudios adicionales tales como endoscopia de vías digestivas altas (EVDA), esofagograma con bario y los trazados por MAR. Luego compilamos las variables relevantes para el análisis de los casos. Finalmente, realizamos una revisión en Pubmed con el término Jackhammer esophagus e hypercontractile esophagus y generamos un texto para revisión del tema con sus referencias consignadas al final del artículo.
SERIE DE CASOS
Primer caso
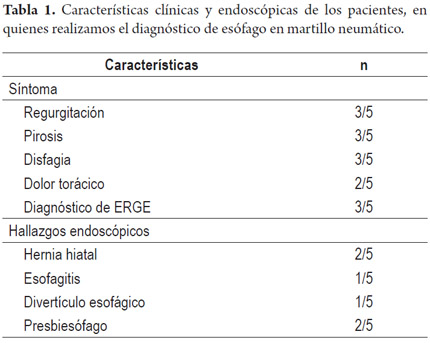
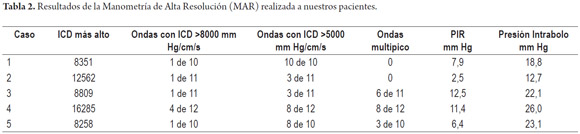
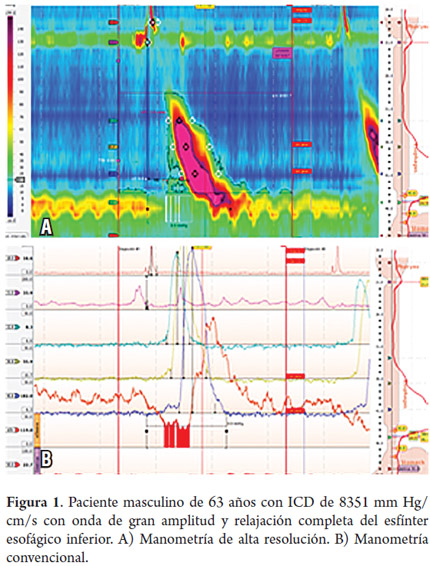
Paciente masculino de 63 años con antecedente de infarto agudo de miocardio en 2014, con compromiso de tres vasos, que se intervino inicialmente con prótesis coronaria y luego con revascularización miocárdica quirúrgica con dos puentes coronarios, quien consultó por persistencia de dolor torácico de características atípicas, acompañado de sensación de disfagia para sólidos sin impactación alimentaria. Estudios por cardiología descartaron origen cardiogénico. Se decidió realizar EVDA, la cual fue normal, por lo que se realizó MAR y se encontró 1 de 10 ondas con un ICD de 8351 mm Hg/cm/s. Las demás ondas tenían un ICD mayor a 5000 mm Hg/cm/s (tablas 1 y 2; figura 1).
Segundo caso
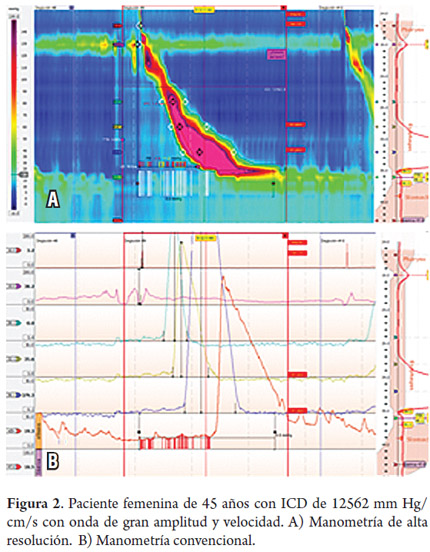
Paciente femenina de 45 años con síntomas típicos de enfermedad por reflujo gastroesofágico (ERGE), ocasionados por pirosis y regurgitación, sin disfagia ni dolor torácico, con síntomas refractarios al manejo con inhibidores de bomba de protones (IBP) y con EVDA que demostró hernia hiatal y esofagitis. Dada la refractariedad al manejo se indicó estudio con MAR que evidenció 3 de 11 ondas con ICD por encima de 5000 mm Hg/cm/s, y una de ellas con un valor superior a 8000 mm Hg/cm/s (12562). La presión intrabolo durante el trazado fue normal (tablas 1 y 2; figura 2).
Tercer caso
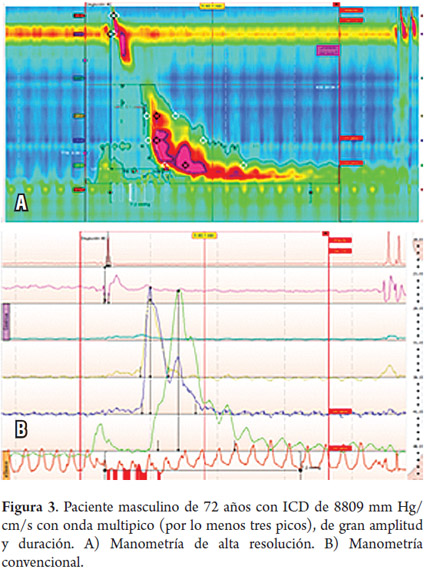
Hombre de 72 años con síntomas típicos de ERGE, quien además venía cursando con disfagia ocasional para sólidos. Tenía estudios con EVDA sin anormalidades y un esofagograma con bario que demostró cambios por presbiesófago y aparente divertículo esofágico. En el estudio con MAR se encontraron 3 ondas con ICD mayor de 5000 mm Hg/cm/s, una de ellas con ICD en 8809 mm Hg/cm/s. Cabe destacar que se observaron, además, 6 ondas multipico, hallazgo que refuerza el diagnóstico del esófago en martillo neumático (tablas 1 y 2; figura 3).
Cuarto caso
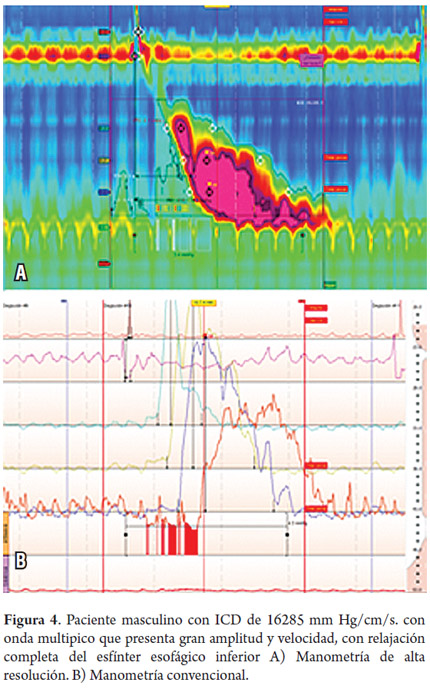
Paciente masculino de 73 años con antecedente de ERGE de larga data, con síntomas típicos que se habían tornado refractarios a IBP, sin disfagia ni dolor torácico. El estudio endoscópico reveló hernia hiatal sin esofagitis y presbiesófago. El estudio con MAR encontró 8 de 12 ondas multipico, todas con un ICD superior a los 5000 mm Hg/cm/s y 4 por encima de 8000 mm Hg/cm/s, siendo la más alta de 16285 mm Hg-s-cm. Este paciente presentó además una presión intrabolo elevada (26 mm Hg) (tablas 1 y 2; figura 4).
Quinto caso
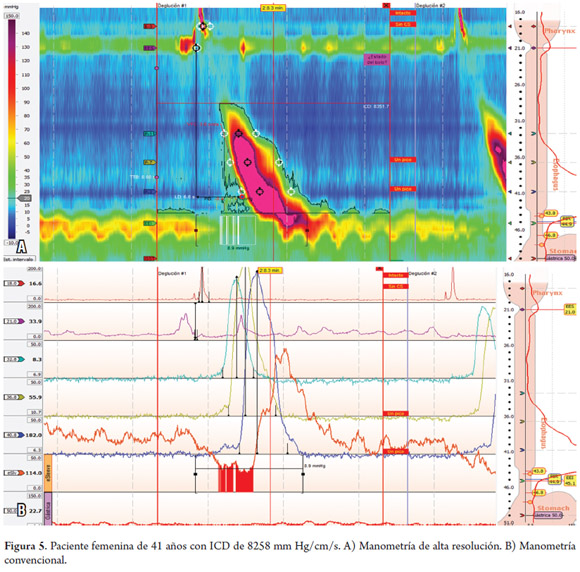
Una paciente femenina de 41 años con sintomatología de dos años, producida por sensación ocasional de globus faringeo, sin disfagia ni dolor torácico. Se le realizó EVDA sin hallazgos relevantes. El estudio con MAR demostró 8 de 10 ondas con ICD por encima de 5000 mm Hg/cm/s, 3 de ellas fueron ondas multipico, y de ellas una presentó un ICD por encima de 8000 (8258 mm Hg/cm/s) (tablas 1 y 2; figura 5).
REVISIÓN DEL TEMA
Actualización de la clasificación de trastornos de la contractilidad esofágica
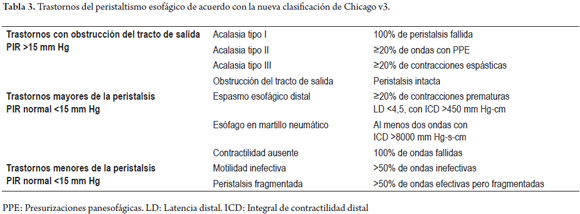
El Grupo de trabajo internacional de MAR, liderado por el doctor P. Kahrilas de la Universidad de Northwestern en Chicago, Estado Unidos, se ha encargado a través del tiempo de recopilar la evidencia disponible y generar en consenso los criterios para la definición de los trastornos de la contractilidad del esófago. En su más reciente versión (Chicago v.3 2015) establece 5 grupos de resultados que se basan especialmente en el análisis de dos factores como son: 1. el estado funcional, alterado o no, del esfínter esofágico inferior (EEI), el cual se determina mediante la evaluación de la presión integrada de relajación (PIR o IRP por sus siglas en ingles) y 2. el análisis del peristaltismo normal o alterado del cuerpo esofágico (1,2). Se debe resaltar que aún no se cuenta con equipos disponibles que interpreten la MAR y permitan clasificar los trastornos esofágicos por Chicago v.3, y es por esto que en nuestra unidad de fisiología aún reportamos la MAR con la clasificación previa (1). Basados en los nuevos criterios (tabla 3) se establecen 3 grupos de anomalías manométricas esofágicas que son:
1. Trastornos con alteraciones del tracto de salida: que incluyen Acalasia tipo I a III, y obstrucción del tracto de salida (no hay variación con respecto a la versión anterior).
2. Trastornos mayores de la peristalsis: caracterizados por no presentar alteración en el PIR (<15 mm Hg). Incluye los diagnósticos de espasmo esofágico distal (EED), dado por la presencia de más de un 20% de contracciones prematuras; aperistalsis, dado por la ausencia de ondas peristálticas (100% de ondas fallidas); y esófago en martillo neumático, cuando se presentan por lo menos dos ondas con una ICD mayor a 8000 mm Hg/cm/s. En la clasificación previa de Chicago, el criterio para este trastorno era de una sola onda de alta contractilidad, que es la que aún utilizamos en Colombia. La nueva clasificación elimina el diagnóstico de esófago en cascanueces, dado que esta alteración manométrica se presenta con frecuencia en pacientes sanos y no representa un verdadero trastorno de la contractilidad esofágica.
3. Trastornos menores de la peristalsis: caracterizados por tener una PIR normal, que se puede asociar con la presencia de más del 50% de ondas inefectivas, trastorno ahora denominado motilidad inefectiva. Si más del 50% de las ondas son efectivas pero se encuentran fragmentadas en igual porcentaje de casos, se hace el diagnóstico de peristalsis fragmentada (2).
DEFINICIÓN DE ESÓFAGO EN MARTILLO NEUMÁTICO
El esófago en martillo neumático es una alteración motora del esófago que se caracteriza por presentar hipercontractilidad esofágica, que por MAR se define como la presencia de ondas de amplitud y velocidad alta, es decir con una ICD superior a 8000 mm Hg/cm/s (1,2). Puede estar asociada con la obstrucción del tracto de salida, o alteraciones a nivel del EEI (3,4).
FISIOPATOLOGÍA
La hipercontractilidad característica del esófago en martillo neumático probablemente se debe a un exceso de actividad colinérgica, y corresponde a una asincronía temporal entre las contracciones de las capas musculares circulares y longitudinales de la muscular propia (5). Loo y colaboradores (6), han detectado estas anomalías en pacientes diabéticos con neuropatía autonómica, lo que favorece el concepto de exceso de estimulación colinérgica. En este estudio las contracciones multipico fueron también más frecuentes en los pacientes diabéticos con neuropatía, que en los sujetos de control o los diabéticos sin neuropatía, y se pueden además presentar en los pacientes con esófago en martillo neumático, en quienes también se ha observado aumento del espesor del músculo liso esofágico (7).
Existe una relación clínica y fisiopatológica entre los trastornos con hipercontractilidad esofágica y ERGE (8). En el estudio de Crespin y colaboradores (9), se encontró que una gran proporción de los pacientes (69,2%) con hipercontractilidad esofágica presentaba síntomas de ERGE (Regurgitación y/o pirosis) y un 53% presentaba exposición anormal a pH ácido, medido por pHmetría esofágica. Algunos de estos pacientes fueron llevados a fundoplicatura de Nissen con resolución de los síntomas, disminución en la exposición al pH ácido y, sobre todo, normalización del peristaltismo esofágico. Los autores concluyen que en los pacientes con síntomas típicos de reflujo y exposición al reflujo ácido significativo para ERGE con trastornos hipercontractiles, brindar manejo buscando disminuir la exposición a pH ácido mejora los síntomas del paciente y, además, resuelve el trastorno de la contractilidad esofágica.
CUADRO CLÍNICO
La disfagia, el dolor torácico, la regurgitación y la epigastralgia son los síntomas asociados con trastornos de hipercontractilidad esofágica. Sin embargo no son específicos y ante la presencia de los mismos deben estudiarse, en primer lugar, otras alteraciones, incluso con potencial letal, como son las patologías cardíacas (10). Richter y Castell (11), realizaron un estudio en el que encontraron que menos del 5% de los pacientes con esta sintomatología presentaban trastornos de la peristalsis demostrables por manometría esofágica. La prevalencia combinada de espasmo esofágico distal, acalasia espástica y esófago en martillo neumático, es tan solo de aproximadamente el 2% (12,13). El deterioro del tránsito del bolo esofágico, puede ser la causa de las contracciones espásticas, lo cual puede explicar la disfagia. El dolor torácico probablemente se deba a las contracciones alteradas, y la hipersensibilidad se puede explicar por la percepción de la acidez en pacientes sin evidencia demostrable de reflujo (14). Estos pacientes presentan en forma no infrecuente divertículos epifrénicos que pueden ocurrir como consecuencia de los trastornos hipercontractiles. La presencia de un divertículo también podría explicar los síntomas de disfagia o regurgitación (15).
DIAGNÓSTICO
Endoscopia de la vía digestiva alta (EVDA)
Es el primer examen que debe realizarse como parte del estudio inicial de los síntomas referidos por el paciente, aunque generalmente puede ser normal; en ocasiones evidencia la presencia de contracciones anormales o alteraciones en la anatomía esofágica. Si existe alta sospecha, debe realizarse además la toma de biopsias para descartar esofagitis eosinofílica, sobre todo cuando la disfagia es un síntoma prominente (16).
Manometría esofágica
Es el método diagnóstico definitivo o estándar de oro en el estudio de las alteraciones de la motilidad esofágica, más aun con el advenimiento de la manometría de alta resolución, la cual es superior a la manometría convencional por permitir evaluar de manera adecuada la unión gastroesofágica y además poder cuantificar no solo la amplitud de la onda contráctil sino la velocidad de la misma por medio de la ICD (17). Con la manometría convencional no es posible ver simultáneamente la función motora del esfínter esofágico superior (EES), del cuerpo del esófago y del esfínter esofágico inferior (EEI) con cada deglución, mientras que la manometría de alta resolución brinda esta posibilidad, con una completa representación espacio-temporal de la función motora del esófago (18). Cabe destacar que para evitar ondas con falsa hipercontractilidad se deben tener intervalos entre 20 a 30 segundos entre cada deglución, ya que se ha documentado que intervalos menores a estos favorecen la presencia de ondas con mayor ICD. Los criterios para el diagnóstico de esófago en martillo neumático ya fueron expuestos en las secciones previas del artículo.
pHmetría esofágica
Dada la relación de ERGE y trastornos hipercontractiles del esófago, en pacientes con síntomas típicos de reflujo (pirosis y regurgitación) debería plantearse la realización de un estudio para evaluar la exposición al pH ácido en el tercio distal del esófago antes de definir un manejo. La pHmetría esofágica si bien no es un método perfecto, es el que en la actualidad permite evaluar con mayor precisión el grado de exposición del esófago al ácido, y además correlaciona los síntomas del paciente con los episodios de reflujo.
TRATAMIENTO
Dada la baja prevalencia del esófago en martillo neumático, no hay consenso sobre el manejo de esta patología. Con la evidencia reciente y el estudio de Crespin y colaboradores (9) se refuerza el concepto de la relación con ERGE en pacientes con síntomas típicos y esófago en martillo neumático, es por esto que el manejo inicial de estos pacientes debe ir dirigido a disminuir la exposición al ácido sea por vía farmacológica o por vía quirúrgica. Por el contrario, en pacientes con disfagia y dolor torácico, sin síntomas de ERGE o exposición elevada al ácido, el manejo va dirigido a disminuir la amplitud de la contractilidad esofágica con relajación del músculo liso y a optimizar la relajación del esfínter esofágico inferior. Idealmente el manejo debe realizarse de manera escalonada: primero, se debe buscar el control de síntomas con medicamentos, ya sea como monoterapia o con terapias combinadas; y segundo, se debe plantear el beneficio de intervenciones quirúrgicas o endoscópicas en los casos refractarios (tabla 4).
MANEJO MÉDICO
Inhibidores de bomba de protones (IBP)
Siempre deben considerarse como el medicamento de primera elección. Nosotros recomendamos utilizarlos como prueba terapéutica empírica a dosis doble durante 8 semanas. Esta recomendación va dirigida sobre todo a los pacientes con síntomas de ERGE, esofagitis o con confirmación de exposición a reflujo ácido por pHmetría esofágica, en los cuales podrían como monoterapia ser efectivos para el control de síntomas e inclusive resolver el trastorno motor esofágico (9,19,20).
Relajantes del músculo liso
Los nitratos o calcio antagonistas al parecer reducen la presión del esfínter esofágico inferior y la amplitud de la contracción esofágica. Estos medicamentos han sido estudiados para su uso en acalasia y espasmo esofágico distal con ligera mejoría de síntomas y mejoría del hallazgo manométrico, pero aún no han sido probados científicamente en esófago en martillo neumático. Otro grupo de medicamento con similar efecto a los nitratos es el de los inhibidores de la 5-Fosfodiesterasa (Sildenafil), pero de igual manera su evidencia en trastornos hipercontractiles es débil y los efectos adversos derivados, tales como mareo y cefalea, han limitado su uso. Algunos expertos recomiendan el uso de aceite de menta, que ha sido probado en un pequeño grupo de pacientes con espasmo esofágico distal, y podría ser útil y con pocos efectos adversos en pacientes con esófago en martillo neumático (8,21).
Moduladores del dolor y la sensibilidad
Los antidepresivos tricíclicos deben administrarse en la noche iniciando con dosis muy bajas que se pueden incrementar cada semana hasta lograr el objetivo deseado. El fármaco más utilizado es la imipramina; en nuestro medio tenemos la disponibilidad de nortriptilina o amitriptilina. Los principales efectos secundarios son: somnolencia, mareos, debilidad, boca seca, mareos, sensación de nerviosismo, temblores, rubor, y prolongación del QT (21,22). Hay que señalar que el trazodone es el único medicamento que en estudios clínicos ha mostrado superioridad sobre el placebo en el tratamiento de pacientes con esófago en martillo neumático o esófago en cascanueces. La dosis es de 100 a 150 mg una vez al día. Puede presentar interacción medicamentosa con el alcohol, los barbitúricos, y otros depresores del sistema nervioso central. Puede producir mareos, somnolencia o fatiga (23).
Dentro de los inhibidores selectivos de la recaptación de serotonina (ISRS), la sertralina a dosis usuales de 50 a 200 mg al día y la paroxetina de 5 a 50 mg al día, han demostrado mejoría de los síntomas, especialmente del dolor. Están contraindicados en pacientes que consuman IMAO, y además pueden causar náuseas y disminución de la libido, además de insomnio, boca seca y estreñimiento (24,25). El riesgo de sangrado gastrointestinal puede incrementarse con el uso concomitante de aspirina o antinflamatorios no esteroideos por efecto sobre la agregación plaquetaria.
MANEJO ENDOSCÓPICO
Toxina botulínica
La inyección endoscópica de la toxina botulínica ha demostrado ser útil para aliviar el dolor torácico en diversos estudios realizados. La dosis varía (desde 80 hasta 260 U), así como el sitio de la inyección (en la unión gastroesofágica o en diferentes sitios del esófago). Algunos pacientes pueden requerir inyecciones repetidas de toxina botulínica por síntomas recurrentes (26,27).
POEM (Peroral Endoscopic Myotomy)
Se ha propuesto como manejo para los pacientes con trastornos de hipercontractilidad esofágica, refractarios al manejo médico, en los que predomina el dolor torácico y la disfagia. Existen informes recientes de casos exitosos en pacientes con esófago en cascanueces, espasmo esofágico difuso y martillo neumático. Aun no se dispone de datos referentes a resultados a largo plazo (28,29).
MANEJO QUIRÚRGICO
En pacientes con esófago en martillo neumático y ERGE, una opción terapéutica alterna a los IBP es la fundoplicatura de Nissen, que en estudios retrospectivos ha demostrado mejoría de síntomas y de la alteración en la contractilidad del esófago. (9) En la actualidad, si bien existen reportes de caso, la Miotomía de Heller no se considera un manejo estándar de los pacientes con hipercontractilidad del esófago y se deben valorar los beneficios sobre los riesgos de la intervención.
CONCLUSIÓN
El esófago en martillo neumático es un trastorno de la contractilidad esofágica poco frecuente. La clínica de los pacientes que lo padecen es heterogénea, pero va desde síntomas de ERGE hasta dolor torácico y disfagia. El estándar de oro para el diagnóstico es la manometría esofágica de alta resolución. De acuerdo con los criterios en la versión anterior de la clasificación de Chicago, se debe presentar una sola onda alterada hacia el diagnóstico, pero de acuerdo con la nueva versión Chicago v.3 del 2015, se deben presentar mínimo dos ondas con ICD mayor de 8000 mm Hg/cm/s. En los pacientes que presentamos, cabe destacar dentro del trazado manométrico que además de presentar ICD elevado, se encontraron presiones intrabolo elevadas y ondas multipico que reforzaron el diagnóstico de esófago en martillo neumático. De igual manera y como se menciona en series más grandes, una gran proporción de estos pacientes presentaban síntomas típicos de ERGE refractarios al manejo con IBP, lo cual es congruente con la evidencia que sugiere una relación como causa-efecto entre ambas entidades. No existe un consenso sobre el tratamiento de esta entidad, pero al parecer el hecho de disminuir la exposición al ácido mejora los síntomas y el trastorno motor del paciente. Si predominan síntomas como dolor torácico y disfagia, debería brindarse, además, manejo con relajantes de músculo liso y neuromoduladores. El manejo quirúrgico y endoscópico se debe reservar para pacientes con síntomas severos y refractarios.
Fuente de financiación
Este artículo no contó ni requirió apoyo financiero alguno.
REFERENCIAS
1. Kahrilas PJ, Ghosh SK, Pandolfino JE. Esophageal motility disorders in terms of pressure topography: the Chicago Classification. J Clin Gastroenterol. 2008;42(5):627–35. [ Links ]
2. Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJ, Pandolfino JE & international high resolution manometry working group. The Chicago Classification of esophageal motility disorders, v3.0. Neurogastroenterol Motil (2015) 27(2), 160–174. [ Links ]
3. Ghosh SK, Pandolfino JE, Rice J, et al. Impaired deglutitive EGJ relaxation in clinical esophageal manometry: a quantitative analysis of 400 patients and 75 controls. Am J Physiol Gastrointest Liver Physiol. 2007; 293(4):G878–85. [ Links ]
4. Ghosh SK, Pandolfino JE, Zhang Q, et al. Quantifying esophageal peristalsis with high-resolution manometry: a study of 75 asymptomatic volunteers. Am J Physiol Gastrointest Liver Physiol. 2006; 290(5):G988–97. [ Links ]
5. Jung HY, Puckett JL, Bhalla V, et al. Asynchrony between the circular and the longitudinal muscle contraction in patients with nutcracker esophagus. Gastroenterology. 2005; 128(5):1179–86. [ Links ]
6. Loo FD, Dodds WJ, Soergel KH, et al. Multipeaked esophageal peristaltic pressure waves in patients with diabetic neuropathy. Gastroenterology. 1985; 88(2):485–91 [ Links ]
7. Dogan I, Puckett JL, Padda BS, et al. Prevalence of increased esophageal muscle thickness in patients with esophageal symptoms. Am J Gastroenterol. 2007; 102(1):137–45. [ Links ]
8. Roman S, Kahrilas P. Management of Spastic Disorders of the Esophagus. Gastroenterol Clin North Am. 2013;42(1): 27–43. [ Links ]
9. Crespin OM, Tatum RP, Yates RB, Sahin M, Coskun K, Martin V, Wright A, Oelschlager BK, Pellegrini CA. Esophageal hypermotility: cause or effect? International Society for Diseases of the Esophagus. 2016;29(5):497-502. [ Links ]
10. Roman S, Lin Z, Kwiatek MA, et al. Weak peristalsis in esophageal pressure topography: classification and association with dysphagia. Am J Gastroenterol. 2011;106(2):349–56. [ Links ]
11. Richter JE, Castell DO. Diffuse esophageal spasm: a reappraisal. Ann Intern Med. 1984; 100(2):242–5. PubMed: 6691670. [ Links ]
12. Pandolfino JE, Roman S, Carlson D, et al. Distal esophageal spasm in high-resolution esophageal pressure topography: defining clinical phenotypes. Gastroenterology. 2011; 141(2):469–75. [ Links ]
13. Roman S, Pandolfino JE, Chen J, et al. Phenotypes and clinical context of hypercontractility in high resolution pressure topography (EPT). Am J Gastroenterol. 2012;107(1):37–45 [ Links ]
14. Goyal RK, Chaudhury A. Physiology of normal esophageal motility. J Clin Gastroenterol. 2008;42(5):610–9. [ Links ]
15. Tutuian R, Castell DO. Combined multichannel intraluminal impedance and manometry clarifies esophageal function abnormalities: study in 350 patients. Am J Gastroenterol. 2004;99(6):1011–9. [ Links ]
16. Savarino E, Gemignani L, Pohl D et al. Oesophageal motility and bolus transit abnormalities increase in parallel with the severity of gastro-oesophageal reflux disease. Aliment Pharmacol Ther. 2011;34(4):476–86. [ Links ]
17. García J, Sánchez AC, Merino B, Nogales O, González C, Menchén P. Esófago hipercontráctil Jackhammer. Rev Esp Enferm Dig (Madrid). 2015;107(4): 234. [ Links ]
18. Hani A, Leguízamo AM, Carvajal JJ, Mosquera-Klinger J, Costa VA. Cómo realizar e interpretar una manometría esofágica de alta resolución. Rev Col Gastroenterol. 2015;30(1). [ Links ]
19. Fass R, Fennerty MB, Ofman JJ, et al. The clinical and economic value of a short course of omeprazole in patients with noncardiac chest pain. Gastroenterology. 1998;115(1):42–9. [ Links ]
20. Achem SR, Kolts BE, MacMath T, et al. Effects of omeprazole versus placebo in treatment of noncardiac chest pain and gastroesophageal reflux. Dig Dis Sci. 1997;42(10):2138–45. [ Links ]
21. Gillman PK. Tricyclic antidepressant pharmacology and therapeutic drug interactions updated. Br J Pharmacol. 2007;151(6):737–48. [ Links ]
22. Cannon 3rd RO, Quyyumi AA, Mincemoyer R, et al. Imipramine in patients with chest pain despite normal coronary angiograms. N Engl J Med. 1994;330(20):1411–7. [ Links ]
23. Clouse RE, Lustman PJ, Eckert TC, Ferney DM, Griffith LS. Low-dose trazodone for symptomatic patients with esophageal contraction abnormalities. A double-blind, placebo-controlled trial. Gastroenterology. 1987;92(4):1027–36. [ Links ]
24. Gillman PK. Tricyclic antidepressant pharmacology and therapeutic drug interactions updated. Br J Pharmacol. 2007;151(6):737–48. [ Links ]
25. Varia I, Logue E,OConnor C, et al. Randomized trial of sertraline in patients with unexplained chest pain of noncardiac origin. Am Heart J. 2000;140(3):367–72. [ Links ]
26. Nebendahl JCBB, von Schrenck T, et al. Treatment of diffuse esophageal spasm with botulinum toxin: a prospective study with 6 month follow up (abstract). Gastroenterology. 1999;116:A802. [ Links ]
27. Miller LS, Pullela SV, Parkman HP, et al. Treatment of chest pain in patients with noncardiac, nonreflux, nonachalasia spastic esophageal motor disorders using botulinum toxin injection into the gastroesophageal junction. Am J Gastroenterol. 2002;97(7):1640–6. [ Links ]
28. Khashab MA, Saxena P, Kumbhari V, et al. Peroral endoscopic myotomy as a platform for the treatment of spastic esophageal disorders refractory to medical therapy (with video). Gastrointest Endosc. 2014;79(1):136–9. [ Links ]
29. Kandulski A, Fuchs KH, Weigt J, Malfertheiner P. Jackhammer esophagus: high-resolution manometry and therapeutic approach using peroral endoscopic myotomy (POEM). Dis Esophagus. 2016;29(6):695-6. [ Links ]











 text in
text in