Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista colombiana de Gastroenterología
versión impresa ISSN 0120-9957
Rev Col Gastroenterol vol.31 no.3 Bogotá jul./set. 2016
Manifestaciones extrahepáticas de la infección por el virus de la Hepatitis B
Extrahepatic Manifestations of Hepatitis B
Laura Penagos MD. (1), Luisa Calle MD. (2), Óscar Santos MD. (3)
(1) Médico general, Universidad CES. Medellín, Colombia.
(2) Hepatología Clínica y Trasplante de hígado, Universidad de Antioquia. Medellín, Colombia.
(3) Hepatología Clínica y Trasplante de hígado. Grupo de Hepatología y Trasplante de hígado del Hospital Pablo Tobón Uribe y Universidad de Antioquia. Medellín, Colombia. Correo electrónico: osmausa@yahoo.com
Fecha recibido: 07-10-15 Fecha aceptado: 25-07-16
Resumen
La hepatitis crónica, la cirrosis hepática y el carcinoma hepatocelular son las manifestaciones clásicas de la infección crónica por hepatitis B, pero hasta el 20% de los pacientes se presentan con manifestaciones extrahepáticas de la infección. Las principales afecciones extrahepáticas son la poliarteritis nodosa y la enfermedad glomerular; sin embargo, los pacientes pueden consultar con manifestaciones cutáneas, reumatológicas, hematológicas y neurológicas. En este artículo presentamos el caso de una mujer con hepatitis B crónica, quien debutó con una exacerbación/flare acompañada de vasculitis leucocitoclástica y artritis. Los clínicos debemos estar atentos a la presentación extrahepática de la hepatitis B, ya que esta puede asociarse con complicaciones severas y además requerir tratamiento antiviral independiente de la indicación de tratamiento por su enfermedad hepática.
Palabras clave
Hepatitis B crónica, manifestaciones extrahepáticas, vasculitis leucocitoclástica.
Abstract
Chronic hepatitis, liver cirrhosis and hepatocellular carcinoma are the classic manifestations of chronic hepatitis B infections, but up to 20% of patients present extrahepatic manifestations of the infection. The most common extrahepatic presentations are polyarteritis nodosa and glomerular disease, but patients can also develop cutaneous, rheumatological, hematological and neurological manifestations. In this article we present the case of a woman with chronic hepatitis B whose initial manifestation was a flare-up accompanied by leukocytoclastic vasculitis and arthritis. Clinicians should be aware of extrahepatic presentations of hepatitis B because they can be associated with severe complications and may also require separate antiviral treatment independent of that indicated for liver disease.
Keywords
Chronic hepatitis B, extrahepatic manifestations, leukocytoclastic vasculitis.
INTRODUCCIÓN
La infección por el virus de la Hepatitis B (VHB) es considerada un problema de salud pública a nivel global (1,2). Cerca del 30% de la población mundial tiene evidencia serológica de infección actual o previa por el virus (1) y aproximadamente 400 millones de personas cursan con infección crónica (3). La prevalencia es variable alrededor del mundo, siendo mayor en países en desarrollo (1). Colombia es considerado un país con prevalencia baja a intermedia de la infección; sin embargo, en algunas regiones del país se encuentra una prevalencia alta superior al 8% (4).
La infección crónica por el VHB es un proceso dinámico influenciado por la edad al momento de adquirir la infección y la relación entre la replicación viral y el sistema inmune del huésped (2,5). En los adultos, menos del 10% de los pacientes con infección aguda progresan a infección crónica (6). Del 15% al 40% de los individuos con infección crónica por el VHB desarrollarán complicaciones como cirrosis hepática, descompensación y carcinoma hepatocelular que están asociadas con el incremento de la mortalidad (3,5,7-9). Adicionalmente están descritas múltiples manifestaciones extrahepáticas de la infección por VHB (10), que afectan aproximadamente al 20% de los pacientes con infección aguda y crónica (11). La presentación clínica es muy variable; en ocasiones es sutil y no muestra una clara relación con la infección viral o la hepatopatía (10), con manifestaciones reumatológicas, neurológicas, renales, cutáneas, hematológicas e incluso sistémicas (12). En este artículo reportamos el caso de una paciente con manifestaciones extrahepáticas secundarias a la infección por VHB y realizamos una revisión de la literatura.
DESCRIPCIÓN DEL CASO
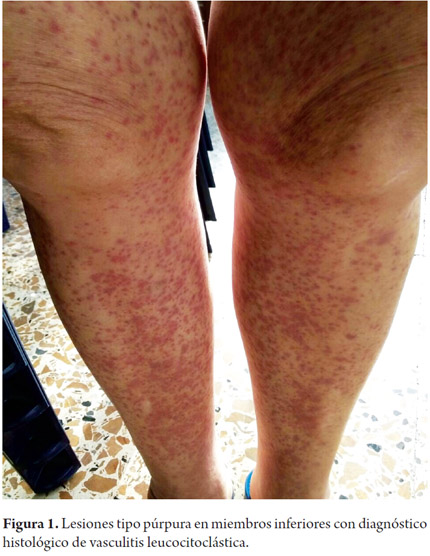
Paciente femenina de 60 años de edad, residente en Medellín, con cuadro clínico de 20 días de evolución de ictericia generalizada asociada con náuseas, dolor abdominal, deposiciones diarreicas no disentéricas, dolor en múltiples articulaciones de los miembros superiores y pérdida subjetiva de peso. Dos semanas antes había consultado a un hospital local de segundo nivel donde realizaron diagnóstico de hepatitis aguda por VHB, recibió manejo sintomático y fue dada de alta. Como antecedentes patológicos refería exantema crónico de 10 años de evolución, haciendo mención a lesiones purpúricas, en ocasiones pruriginosas, con períodos de remisión y recrudescencia sin desencadenante claro y sin dejar pigmentación residual; estas lesiones no habían sido estudiadas previamente y estaban recibiendo manejo empírico con Prednisolona 5 mg al día desde hace 2 años sin presentar mejoría. La paciente no reportaba historia previa de consumo de alcohol o medicamentos hepatotóxicos, sustancias psicoactivas, exposición a tóxicos ambientales, transfusiones sanguíneas o tatuajes. La paciente, además, negó haber mantenido relaciones sexuales en los últimos 6 meses. No tenía antecedentes familiares de importancia. En el examen físico se evidenció que la paciente se encontraba con ictericia mucocutánea leve, con hepatomegalia leve sin dolor a la palpación; no evidenciaba esplenomegalia, ascitis ni circulación colateral; sin embargo, sí tenía lesiones purpúricas tipo placas de hasta 5 cm de diámetro, con bordes bien definidos, en los miembros inferiores que comprometían los glúteos y ambas caras de las piernas y los muslos, de forma bilateral y simétrica (figura 1).
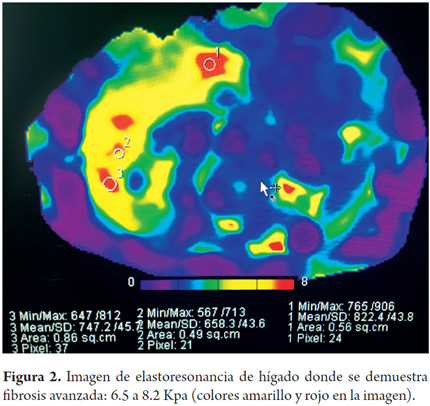
Además de ello, la paciente padecía de dolor en las articulaciones metacarpofalángicas y en los codos, sin sinovitis articular. En los paraclínicos se encontró AST: 1237 U/L, ALT: 873 U/L; bilirrubina total: 5,2 mg/dL; gamma glutamil transferasa: 535 U/L; albúmina sérica: 2,6 gr/dL y tiempo de protrombina: 13,2 segundos con INR 1,21. El hemograma determinó anemia leve sin trombocitopenia. Las serologías para virus hepatótropos evidenciaron: antígeno de superficie de hepatitis B positivo, anticuerpos totales positivos contra el antígeno central de hepatitis B (anti HB central total), anticuerpos negativos IgM contra el antígeno central de hepatitis B (anti HB central IgM), antígeno E de hepatitis B (HBeAg) negativo y anticuerpos positivos contra HBeAg. La carga viral de la hepatitis B fue de 3559.374 UI/mL. Los anticuerpos contra el virus de hepatitis C, hepatitis D y ELISA para VIH fueron negativos. Con todo lo anterior, se confirma una infección crónica por VHB, antígeno E negativo con exacerbación/flare, en paciente en quien debía descartarse cirrosis hepática y manifestaciones extrahepáticas cutáneas y articulares, con sospecha clínica de crioglobulinemia. También, se debía descartar vasculitis sistémica tipo poliarteritis nodosa. En ese orden de ideas, se ordenaron exámenes donde se encontró una función renal normal con sedimento urinario normal, niveles bajos del complemento sérico C3 y C4, electroforesis de proteínas con hipergammaglobulinemia, anticuerpos antinucleares negativos, crioglobulinas negativas y electromiografía de 4 extremidades normal. Se realizó biopsia de lesiones purpúricas cuya patología fue consistente con vasculitis leucocitoclástica de pequeños vasos. La ecografía no demostró cambios de cirrosis o hipertensión portal pero con ascitis leve, lo que impidió la realización de la biopsia hepática percutánea. Se realizó elastorresonancia que evidenció incremento de la rigidez hepática (6,5 a 8,2 kPa) consecuente con fibrosis avanzada-F4 (figura 2).
Con los anteriores estudios se descartaron crioglobulinemia mixta esencial, poliarteritis nodosa y vasculitis urticarial hipocomplementémica. Se definió entonces el diagnóstico de infección crónica por hepatitis B con cirrosis hepática Child-pugh B, debutando con reactivación/flare y con manifestaciones extrahepáticas tipo vasculitis no crioglobulinémica y poliartritis. Se inició manejo con Entecavir 0,5 mm al día y esteroide tópico de alta potencia tipo Clobetazol para las lesiones purpúricas. La evolución clínica fue muy lenta a la mejoría, incluso se presentó leve deterioro bioquímico hepático durante los primeros días de tratamiento. De esa manera, la paciente fue dada de alta 10 días después. La paciente lleva 3 meses de seguimiento con muy buena evolución clínica, se encuentra con perfil bioquímico hepático normal, con resolución de los síntomas articulares y evidencia una considerable mejoría con respecto a las lesiones de la piel.
DISCUSIÓN
La infección crónica por el VHB es una causa bien documentada de cirrosis hepática y hepatocarcinoma (3,5,8,9); sin embargo, frecuentemente se olvidan las manifestaciones extrahepáticas. Estas manifestaciones tienen una prevalencia baja (10 a 20% de los pacientes) (11), la cual incluso ha disminuido en los últimos años, pero pueden relacionarse con significativa morbilidad y mortalidad. Las manifestaciones extrahepáticas en ocasiones son difíciles de diagnosticar porque pueden ser atípicas y no tener una relación temporal clara con los síntomas de la hepatitis; además, pueden presentarse en pacientes sin evidencia de hepatopatía crónica (10). En cuanto a su fisiopatología aún no está completamente dilucidada, pero las teorías más aceptadas son la presencia de autoanticuerpos circulantes con formación y depósito de inmunocomplejos, la formación local de inmunocomplejos inducidos por los antígenos virales, los autoanticuerpos generados por el virus (que reaccionan contra antígenos tisulares) y el desarrollo de una reacción viral directa en sitios extrahepáticos (12). Las manifestaciones extrahepáticas más frecuentes son la poliarteritis nodosa, la enfermedad del suero-like, la crioglobulinemia mixta esencial, la nefropatía, las manifestaciones dermatológicas, la poliartritis y el compromiso neurológico (13).
La poliarteritis nodosa es una vasculitis necrotizante que ocurre hasta en el 5% de las infecciones crónicas por VHB, y que se manifiesta tempranamente en los primeros 6 meses postinfección; es una enfermedad súbita y severa (14). Además de ello, cursa con hipertensión arterial, eosinofilia, dolor abdominal, poliartralgias y pérdida de peso; posteriormente, presenta compromiso renal, gastrointestinal y neurológico (14). A nivel dermatológico los pacientes pueden cursar con púrpura palpable en extremidades inferiores, que progresa a úlceras grandes. En ocasiones ello está asociado con nódulos subcutáneos dolorosos y livedo reticularis (15).
La enfermedad del suero-like es una condición que puede presentarse en el 10% a 30% de pacientes en la fase prodrómica de la infección por el VHB; cursa con artritis y artralgias generalizadas de distribución simétrica, que usualmente comprometen pequeñas articulaciones de manos y pies, aunque en ocasiones puede ser asimétrica, monoarticular o comprometer grandes articulaciones (12). A nivel cutáneo pueden presentar brote macular o petequial (12). Además se ha descrito púrpura palpable, púrpura de tipo Henoch-Schonlein, eritema multiforme, eritema tóxico, edema angioneurótico y dermatitis liquenoide (12,15).
Por su parte, la crioglobulinemia mixta esencial es una enfermedad sistémica que inicia con la precipitación reversible de inmunoglobulinas en un ambiente frío (15). Aunque es una manifestación que predomina en la infección crónica por el virus de hepatitis C, su prevalencia oscila entre el 1%-15% en pacientes con VHB (15). Las manifestaciones clásicas son las lesiones purpúricas, las artralgias y la debilidad; menos frecuentemente puede encontrarse glomerulonefritis, compromiso pulmonar, neurológico, y vasculitis generalizada (12). A diferencia de la poliarteritis nodosa, esta condición solo afecta vasos de pequeño calibre, no cursa con eosinofilia periférica ni ocasiona aneurismas (10).
La nefropatía asociada con la infección crónica por el VHB es mediada por inmunocomplejos (16). Usualmente se manifiesta como síndrome nefrótico, tanto en la población pediátrica como en la adulta, predominando en el género masculino (12). La forma más común es la nefropatía membranosa, pero también pueden desarrollar glomerulonefritis membranoproliferativa y glomerulonefritis proliferativa mesangial (16). El pronóstico varía con la edad, siendo una condición autorresolutiva en el 95% de los niños, mientras que el 25% de los adultos progresan a falla renal avanzada (12,16).
Otra manifestación articular es la poliartritis, tanto en el episodio agudo durante la fase preictérica, como en la fase crónica de la enfermedad (11). Compromete las articulaciones de las manos y puede ser de tipo asimétrico (12). Se ha demostrado depósito de inmunocomplejos en la sinovia de pacientes con infección crónica como causal de este fenómeno, además de crioprecipitados que contienen inmunoglobulinas y elementos del complemento (11,12). Algunos pacientes pueden tener factor reumatoide positivo, pero la ausencia de destrucción articular por imágenes los diferencia de la artritis reumatoide (11). A nivel neurológico se han descrito casos de neuropatía periférica asociada con la infección aguda y crónica por el VHB (12). Se han encontrado inmunocomplejos con antígeno de superficie del virus B en líquido cefalorraquídeo de pacientes infectados, que una vez más soportan la patogénesis de estas manifestaciones extrahepáticas (11).
Las manifestaciones dermatológicas en infección crónica por el VHB son variadas y pueden hacer parte de síndromes sistémicos, o solo limitarse al compromiso cutáneo (12). Lo más común es la presencia de urticaria, exantema maculopapular, liquen plano, entre otros. Estas manifestaciones se presentan con mayor frecuencia en las mujeres, son episódicas y generalmente pruriginosas. En los niños puede darse acrodermatitis papular o síndrome de Gianotti-Crosti (11). Se presenta con lesiones papulares o vesiculares en la cara y las extremidades distales, eritematosas no pruriginosas de 2-3 mm de diámetro, que duran hasta 15 días (17). También pueden cursar con linfadenopatías axilares e inguinales, hepatomegalia y esplenomegalia, anorexia, pérdida de peso y diarrea (11). La urticaria aguda, acompañada de cefalea y artralgias (Tríada de Caroli) es otra manifestación que se ha asociado con el VHB, sobre todo en la fase aguda de la enfermedad (11). En cuanto a la vasculitis leucocitoclástica, se ha estimado que el 8% de estas son ocasionadas por el virus C (18). Este tipo de vasculitis también se ha descrito en el virus B, reportándose como infrecuente, aunque no existen datos exactos de la tasa de presentación en pacientes infectados crónicamente en la literatura (11).
Existen unas indicaciones establecidas para el tratamiento de pacientes con infección crónica por hepatitis B; sin embargo, cuando existen manifestaciones extrahepáticas de la enfermedad todos los pacientes requieren tratamiento médico; de las opciones actuales disponibles los pacientes deben recibir manejo con un análogo de nucleósido/nucleótido y se debe evitar el uso de Interferón, ya que este puede empeorar algunas de las manifestaciones que son mediadas inmunológicamente (3).
En el caso de nuestra paciente es importante comentar los siguientes puntos: inicialmente el diagnóstico en otra institución fue el de infección aguda por hepatitis B debido a la presencia de ictericia y a la gran elevación de transaminasas; sin embargo, la paciente no tenía exposición reciente a ningún factor de riesgo y su perfil de anticuerpos (antiHBcore total positivo, antiHBcore IgM negativo, HBeAg negativo, AntiHBe positivos) era consecuente con una infección crónica por VHB, debutando con un episodio de flare/exacerbación (elevación mayor de 10 veces de las transaminasas), lo cual no es raro en la historia natural de las infecciones por hepatitis B. Se sospechó la posibilidad de cirrosis hepática por la presencia de hipoalbuminemia y ascitis leve en la ecografía, de allí la necesidad de la biopsia hepática. Pese a ello, hay que tener en cuenta que en nuestro hospital no se realizan biopsias hepáticas percutáneas en pacientes con ascitis debido al alto riesgo de sangrado, razón por la que se consideró la opción: la biopsia transyugular. Sin embargo, debido al bajo rendimiento y al costo, no se optó por esta opción. Añadido a esto, nosotros no disponemos de fibro-scan para la evaluación no invasiva de la fibrosis hepática y el único método del que disponemos es la elastorresonancia, la cual para este postproceso no requiere medio de contraste y permite realizar una evaluación adecuada del hígado entero. Esta se puede realizar en pacientes con obesidad y ascitis; además de ello, permite la visualización de cambios morfológicos tempranos de hepatopatía crónica o hipertensión portal.
En conclusión, la infección crónica por el VHB se asocia con múltiples manifestaciones extrahepáticas que debemos aprender a reconocer y tratar oportunamente para evitar complicaciones que puedan poner en riesgo la vida de nuestros pacientes.
Fuente de apoyo financiero
Ninguna.
REFERENCIAS
1. Trépo C, Chan HLY, Lok A. Hepatitis B virus infection. Lancet. 2014;384(9959):2053-63. [ Links ]
2. Carneiro de Moura M, Marinho R. Natural history and clinical manifestations of chronic hepatitis B virus. Enfermedades Infecc Microbiol Clínica. 2008;26(7):11-8. [ Links ]
3. European Association For The Study Of The Liver. EASL clinical practice guidelines: Management of chronic hepatitis B virus infection. J Hepatol. 2012;57(1):167-85. [ Links ]
4. Roman S, Jose-Abrego A, Fierro NA, Escobedo-Meléndez G, Ojeda-Granados C, Martínez-López E, et al. Hepatitis B virus infection in Latin America: a genomic medicine approach. World J Gastroenterol WJG. 2014;20(23):7181–96. [ Links ]
5. Fattovich G. Natural history and prognosis of hepatitis B. Semin Liver Dis. 2003;23(1):47–58. [ Links ]
6. Locarnini S, Hatzakis A, Chen D-S, Lok A. Strategies to control hepatitis B: Public policy, epidemiology, vaccine and drugs. J Hepatol. 2015;62(1):S76–86. [ Links ]
7. Ganem D, Prince AM. Hepatitis B virus infection-natural history and clinical consequences. N Engl J Med. 2004;350(11):1118–29. [ Links ]
8. Lok ASF, McMahon BJ. Chronic hepatitis B. Hepatol Baltim Md. 2007;45(2):507–39. [ Links ]
9. Lin C-L, Kao J-H. Hepatitis B viral factors and clinical outcomes of chronic hepatitis B. J Biomed Sci. 2008;15(2):137–45. [ Links ]
10. Pyrsopoulos NT, Reddy KR. Extrahepatic manifestations of chronic viral hepatitis. Curr Gastroenterol Rep. 2001;3(1):71–8. [ Links ]
11. Cacoub P, Terrier B. Hepatitis B-related autoimmune manifestations. Rheum Dis Clin North Am. 2009;35(1):125–37. [ Links ]
12. Han S-HB. Extrahepatic manifestations of chronic hepatitis B. Clin Liver Dis. 2004;8(2):403–18. [ Links ]
13. Cacoub P, Saadoun D, Bourlière M, Khiri H, Martineau A, Benhamou Y, et al. Hepatitis B virus genotypes and extrahepatic manifestations. J Hepatol. 2005;43(5):764–70. [ Links ]
14. Jones AM, Warken K, Tyring SK. The cutaneous manifestations of viral hepatitis. Dermatol Clin. 2002;20(2):233–47. [ Links ]
15. Nishida N, Kudo M. Clinical Features of Vascular Disorders Associated with Chronic Hepatitis Virus Infection. Dig Dis. 2014;32(6):786–90. [ Links ]
16. Bhimma R, Coovadia HM. Hepatitis B Virus-Associated Nephropathy. Am J Nephrol. 2004;24(2):198–211. [ Links ]
17. Akhter A, Said A. Cutaneous manifestations of viral hepatitis. Curr Infect Dis Rep. 2015;17(2):452. [ Links ]
18. Sharlala H, Adebajo A. Virus-induced vasculitis. Curr Rheumatol Rep. 2008;10(6):449–52. [ Links ]











 texto en
texto en