Introducción
De acuerdo con los criterios de Atlanta, el pseudoquiste pancreático se define como una colección de líquido encapsulado dentro de una pared inflamatoria bien definida y no contienen elementos sólidos; se observa después de un período de más de 4 semanas 1,2.
A diferencia de un quiste verdadero, un pseudoquiste no tiene revestimiento epitelial 3, la pared que lo encapsula está formada por tejido fibroso y de granulación 4-8. Un pseudoquiste pancreático presenta generalmente una forma ovalada o redondeada 3, conformado por una acumulación de líquido casi siempre estéril, hipocelular, rico en enzimas digestivas y jugo pancreático 3,7,9.
Un pseudoquiste pancreático se puede desarrollar por complicaciones en el páncreas, puede ser secundario a una pancreatitis aguda o crónica, ingesta crónica de alcohol, por obstrucción del conducto pancreático debido a un tumor o por trauma pancreático 3,5,9,10. El 70% a 78% de los casos se relacionan con pancreatitis crónica de origen alcohólico, entre el 6% a 18% con pancreatitis biliar e idiopática, y entre el 5% y 10% con traumatismo pancreático 7. Sin embargo, los pseudoquistes pancreáticos en niños se deben principalmente a traumatismo accidental o no accidental (54% de los casos) 11.
Un pseudoquiste se forma como una respuesta inflamatoria cuando hay obstrucción o ruptura de un conducto pancreático 5,7, también pueden aparecer por la licuefacción de un área de necrosis y secreciones encapsuladas 10. Los síntomas asociados con un pseudoquiste pancreático son dolor abdominal (75%-90%), náuseas, saciedad temprana y vómito (50%-70%), pérdida de peso (20%-50%), fiebre persistente (10%), ictericia (10%), masa palpable (25%-45%), y puede ocasionar compresión sobre los órganos adyacentes (5,6,7,9.
La clasificación de los pseudoquistes pancreáticos facilita su tratamiento. Desde el inicio se pueden clasificar por su ubicación, donde pueden ser intrapancreáticos o extrapancreáticos. Estos últimos se encuentran generalmente cerca a la glándula pancreática 10. Según su origen, pueden clasificarse como agudos o crónicos; un pseudoquiste es agudo cuando es secundario a una pancreatitis aguda o a un trauma pancreático y crónico cuando se origina a partir de una pancreatitis crónica 12. Entre el 40% y el 75% de pseudoquistes son agudos, de los cuales un 40% de casos presentan una resolución espontánea. En los casos de pseudoquistes crónicos, la resolución espontánea es poco frecuente (3%) 12.
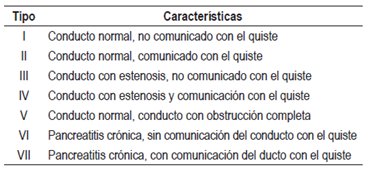
La literatura propone 7 tipos de pseudoquistes clasificados según el cuadro clínico, los hallazgos anatómicos 4,12, desviaciones encontradas en el conducto pancreático principal y si hay o no comunicación con el pseudoquiste. La clasificación fue realizada por Nealon y Walser (Tabla 1) 12.
La complicación de un pseudoquiste puede producir infección, ruptura, sangrado, obstrucción intestinal y biliar 6, por lo que es importante conocer las características y tipología del pseudoquiste para la selección del tratamiento adecuado; por esta razón es importante un buen diagnóstico 11. El tipo de tratamiento se define teniendo en cuenta los síntomas, la ubicación, tipo de pseudoquiste, tamaño y su comunicación con el conducto pancreático principal 11. Los pseudoquistes pancreáticos deben drenarse solo si persisten durante más de 4 a 6 semanas y tienen un tamaño mayor a 6 cm, causando síntomas o complicaciones como obstrucción de la salida gástrica u obstrucción biliar 13.
Para el diagnóstico de un pseudoquiste se tienen presentes los síntomas y los resultados de imagenología 5,6,11. Las técnicas de imagen 14 pueden ser la tomografía axial computarizada (TAC) abdominal, ultrasonografía endoscópica (USE) y resonancia magnética nuclear (RMN) 10. La TAC toracoabdominal es la de mayor sensibilidad (90%-95%) con un diagnóstico altamente confiable, seguida de la ecografía abdominal con una sensibilidad de 75% 8.
El manejo de un pseudoquiste pancreático puede realizarse con tratamiento quirúrgico y no quirúrgico. El tratamiento quirúrgico se realiza mediante intervención laparoscópica o por vía convencional. El tratamiento no quirúrgico puede realizarse mediante drenaje percutáneo guiado por ecografía o TAC y drenaje endoscópico 8,13. Si el pseudoquiste se encuentra comunicado con el conducto pancreático, se puede tratar mediante endoscopia.
De manera general, el drenaje endoscópico es una técnica que se realiza con un endoscopio de visión lateral y puede hacerse transpapilar, transduodenal o transgástrico. El drenaje transduodenal o transgástrico se realiza cuando el pseudoquiste sobresale de la pared, lo que permite su observación mediante endoscopia. El drenaje transpapilar se realiza en los casos en que hay comunicación del pseudoquiste con el conducto pancreático. El drenaje transgástrico corresponde a una quistogastrostomía, el drenaje transduodenal a una quistodudodenostomía, y el drenaje del yeyuno es una quistoyeyunostomía en Y de Roux 8,12.
Reporte de caso
Es un paciente masculino de 9 años, con cuadro clínico de mes y medio de evolución caracterizado por presentar trauma abdominal cerrado ocasionado por el impacto con el manubrio de una bicicleta luego de caer de la misma. Después de la caída, el paciente presenta dolor abdominal intenso, emesis y equimosis local, por lo que se consulta al hospital de Guaca (Málaga), donde se remitió al Hospital Universitario de Santander.
Se realizó una ecografía abdominal en la que se documentó pancreatitis aguda de origen traumática; se valoró por pediatría y cirugía pediátrica, que deciden darle manejo médico. La evolución clínica fue tórpida debido a la persistencia de dolor y vómito; se manejó con nutrición enteral nasoyeyunal a la cuarta semana de trauma. Se diagnosticó ecográficamente un pseudoquiste pancreático >4 cm con crecimiento progresivo asociado con una respuesta inflamatoria sistémica y se realizó una endoscopia de vías digestivas altas (EVDA) en la que se identificó un franco abombamiento en la cara posterior del cuerpo y antro gástrico. Mediante junta médica entre pediatría, cirugía pediátrica, radiología intervencionista y cirugía gastrointestinal se decidió que el paciente era candidato a drenaje endoscópico transgástrico.
Discusión
Los síntomas más frecuentes de los pseudoquistes, independientemente de su origen, son dolor, náuseas, febrículas, pérdida de peso, masa palpable e ictericia. El paciente presentó dolor abdominal, masa palpable y febrículas. A su ingreso al hospital, los exámenes de laboratorio reportaron amilasa 702 U/L, transaminasa glutámico oxalacética (TGO): 35 U/L y transaminasa glutámico pirúvica (TGP): 22 U/L. Los resultados de amilasa indicaron afectación en el páncreas; mediante ecografía abdominal se encontró un aumento del volumen en el cuerpo pancreático de 6,5 cm de diámetro y volumen de 25 mL con ecogenicidad heterogénea. Días después, se realizó una nueva ecografía en la que se encontró un aumento en el volumen del pseudoquiste del cuerpo pancreático, que alcanzó 230 mL y un diámetro de 8,7 cm.
El seguimiento a la evolución del pseudoquiste permite establecer si se reabsorberá o si se requiere drenarlo. El drenaje de un pseudoquiste se recomienda cuando los síntomas persisten, cuando crece o se complica. En valoración por gastroenterología se decidió realizar el drenaje debido al aumento progresivo de tamaño del pseudoquiste.
El drenaje de un pseudoquiste puede ser quirúrgico, percutáneo o endoscópico, de los cuales este último fue el método utilizado. Tiene una tasa de éxito en aproximadamente el 86%-100% de los casos. En una revisión sistemática que comparaba el drenaje del pseudoquiste pancreático por vía endoscópica, percutánea y quirúrgica se concluyó que tanto el drenaje endoscópico como quirúrgico son igualmente eficaces, con una estancia hospitalaria más corta, menor costo y mejor calidad de vida en el grupo endoscópico; sin embargo, el drenaje quirúrgico o percutáneo se puede considerar en pacientes con anatomía desaprobada 15.
Se pueden realizar 3 tipos de drenaje: transpapilar, transduodenal o transgástrico 1,2,3, según las características del pseudoquiste y su localización. Mediante interconsulta se decidió realizar drenaje transgástrico, el cual puede hacerse cuando la lesión se puede ver endoscópicamente 10.
A continuación, se presenta el procedimiento llevado a cabo para drenaje del pseudoquiste:
Antes de la realización del procedimiento, se solicitó el concepto de radiología intervencionista para el acompañamiento ecodirigido.
Una vez se valoró al paciente en buenas condiciones generales y hemodinámicamente estable, se dio inicio al procedimiento.
Mediante una endoscopia digestiva alta con un endoscopio de visión lateral se identificó el abombamiento en la cara posterior del antro y cuerpo gástrico, con ayuda fluoroscópica.
Se realizó una punción de la pared gástrica abombada con un cistotomo (10) y se abordó el pseudoquiste pancreático.
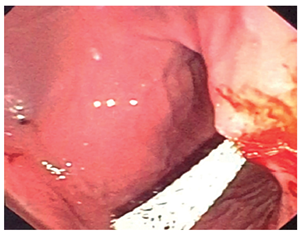
Se avanzó con guía hidrofílica de 0,33 al pseudoquiste (Figura 1).
Se retiró el cistotomo y se realizó una dilatación con balón hidrostático hasta 9 mm.
Se creó una comunicación pancreatocistogástrica sobre la guía hidrofílica.
Se retiró el balón de dilatación y se insertó una prótesis biliar metálica autoexpandible completamente cubierta de 10 mm x 80 mm cuya copa distal quedó en el pseudoquiste pancreático, el cuerpo de la prótesis en la pared gástrica y la copa proximal en la luz del estómago (Figura 2).
Se drenaron 100 mL de material seropurulento, sin sangrado de la pared, sin neumoperitoneo y sin ninguna otra complicación.
Se realizó un control endoscópico al cuarto día después del procedimiento con un posicionamiento adecuado del stent en funcionamiento. En la evolución posterior al procedimiento desapareció el dolor y la fiebre, toleró la vía oral y disminuyeron los parámetros inflamatorios (Figura 3).
Se realizó un control ecográfico a los 2 meses del procedimiento en el que se observó la desaparición completa del pseudoquiste
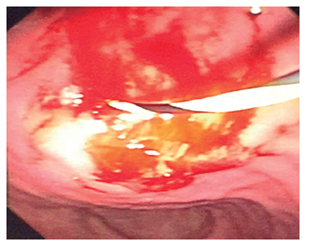
Figura 1 Paso de la guía hidrofilica al pseudoquiste pancreático antes del corte de la pared gástrica con el citostomo.
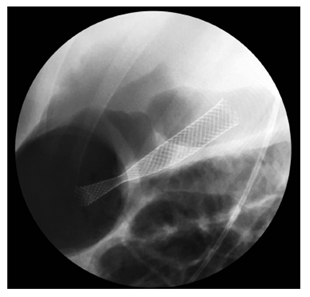
Figura 2 Imagen fluoroscópica. Stent biliar metálico completamente cubierto que drena el pseudoquiste pancreático al estómago.
Conclusión
Se puede utilizar stent biliar completamente cubierto que permite mantener permeabilizada la fistula pancreatocistogástrica; es de fácil remoción y sin migración.
Un diagnóstico adecuado y el manejo multidisciplinario permitió un tratamiento mínimamente invasivo y exitoso del caso de pseudoquiste debido a trauma en el paciente de 9 años.











 text in
text in