Introducción
Desde su primera descripción, en 1950, la hepatitis autoinmune (HAI) se ha considerado una enfermedad hepática inflamatoria crónica 1, hasta el momento de etiología desconocida y causante de insuficiencia hepática aguda, de cirrosis hepática y una de las indicaciones de trasplante hepático 2.
La HAI se ha descrito como indicación de trasplante hepático hasta en el 5% de las series a nivel mundial 3. En Colombia, las enfermedades hepáticas autoinmunes son la causa del 12% de los trasplantes hepáticos en adultos 4. La supervivencia postrasplante hepático de los pacientes trasplantados por HAI es buena, alcanzando el 90% y 80% a 1 y 5 años, respectivamente 5; sin embargo, se describe una recurrencia de HAI entre el 12% y 46% 6,7,8 que puede llevar a cirrosis y pérdida del injerto hasta el en 50% de los casos 3,9, con requerimiento de retrasplante, y existe riesgo de muerte.
Los factores de riesgo asociados con la recurrencia de HAI aún no están claramente dilucidados; sin embargo, se describen algunos como la suspensión temprana de glucocorticoides en el período postrasplante, la incompatibilidad del sistema del antígeno leucocitario humano (HLA) entre el donante y el receptor, los esquemas de inmunosupresión postrasplante y el grado de actividad inflamatoria (bioquímica e histológica) al momento del trasplante 8,10.
El objetivo de este estudio es describir las características de los pacientes con trasplante hepático por HAI, evaluar aquellas asociadas con recurrencia de HAI en el postrasplante y describir el curso postrasplante de los pacientes trasplantados por HAI en un hospital de referencia para trasplante hepático en Colombia.
Materiales y métodos
Población
Estudio observacional de cohorte histórica que incluyó pacientes con diagnóstico de HAI acorde con los criterios simplificados para el diagnóstico de HAI del Grupo Internacional de Hepatitis Autoinmune (GIHA) 11 a partir de los 16 años de edad y que fueron llevados a trasplante hepático en el Hospital Pablo Tobón Uribe de Medellín, Colombia, entre el 1 de enero de 2010 y el 30 de septiembre de 2017.
Se excluyeron pacientes con ausencia de datos clínicos, bioquímicos e histológicos completos, y aquellos con trasplante hepático por síndromes de sobreposición de hepatitis autoinmune-colangitis biliar primaria (HAI-CBP) o hepatitis autoinmune-colangitis esclerosante primaria (HAI-CEP), u otras enfermedades hepáticas crónicas.
Variables
La recolección de los datos se realizó mediante la revisión de historias clínicas del registro electrónico del hospital con un instrumento de recolección previamente diseñado.
Se recogieron variables demográficas, clínicas, quirúrgicas, serológicas, radiológicas, histológicas y de tratamiento durante los períodos pretrasplante y postrasplante hepático.
Recurrencia de HAI
La recurrencia de HAI se definió por los hallazgos de la histología hepática (infiltrados linfoplasmocíticos portales y periportales), bioquímico: elevación de transaminasas al menos 2 veces por encima del límite superior de normalidad; y la ausencia de otras causas de disfunción del injerto hepático.
Análisis estadístico
Se realizó un análisis descriptivo de las variables en el que las categóricas se presentan como frecuencias absolutas y relativas; las variables continuas como media y desviación estándar si siguen una distribución normal o mediana, y rango intercuartílico (RIC) si no siguen una distribución normal según la prueba de Kolmogorov Smirnov. Las variables cualitativas se compararon con la prueba exacta de Fisher y las continuas con la prueba t de Student o U de Mann Whitney, según su distribución. Se realizó un seguimiento de los pacientes hasta el 30 de septiembre de 2017 o hasta la última fecha que se tenía documentada en la historia clínica a partir de la cual se consideró como dato censurado si no había presentado ninguno de los desenlaces medidos. Se empleó el paquete estadístico SPSS versión 20 registrada de la Universidad de Antioquia.
El manuscrito final se adhirió a las recomendaciones STROBE para el reporte de estudios observacionales.
Resultados
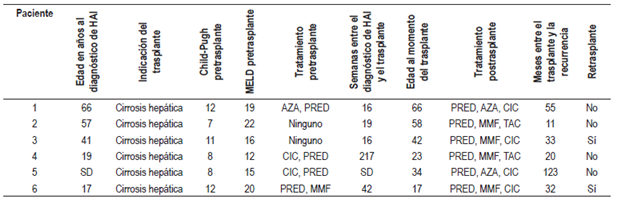
Un total de 25 pacientes con HAI se trasplantaron entre el 1 de enero de 2010 y el 30 de septiembre de 2017; de estos, se diagnosticó recurrencia de HAI en 6 (24%) durante el postrasplante. La tasa de incidencia de recurrencia fue de 0,59 casos por 100 personas/año. La mediana de seguimiento fue 59,5 meses (RIC: 19,2-94). La comorbilidad más frecuente fue el hipotiroidismo (7 pacientes, 22,5%). Las características de los pacientes al momento del diagnóstico de HAI y previo al trasplante hepático se describen en la Tabla 1.
Tabla 1 Características de los pacientes con HAI durante el período pretrasplante hepático
IgG: inmunoglobulina G; MELD: model for end-stage liver disease.
La principal indicación de trasplante en ambos grupos fue la cirrosis hepática y sus complicaciones. El 16% de los pacientes recibió el trasplante por insuficiencia hepática aguda (todas de tipo subagudo), ninguno de estos tuvo recurrencia postrasplante de HAI (p = 0,218).
El 68% de todos los pacientes tuvo al menos un autoanticuerpo positivo. Los anticuerpos antinucleares (ANA) fueron positivos en el 68% de los pacientes y los anticuerpos antimúsculo liso (AsMA) en el 32%. No hubo diferencias en cuanto al perfil de autoanticuerpos entre los 2 grupos. El grupo de recurrencia de HAI tuvo mayores niveles de IgG sérica pretrasplante sin alcanzar significancia estadística (p = 0,840).
La mayoría de los pacientes en ambos grupos recibió tratamiento farmacológico para HAI en el pretrasplante, y el tratamiento más frecuentemente utilizado fue la combinación de glucocorticoides e inmunomodulador (azatioprina [AZA] o micofenolato de mofetilo [MMF]). En el grupo que no tuvo recurrencia, 6 pacientes (31,6%) no recibieron tratamiento farmacológico pretrasplante; de estos, en 4 (66,6%) la indicación de trasplante fue insuficiencia hepática aguda y 2 restantes tuvieron cirrosis sin actividad inflamatoria reflejada en la bioquímica hepática.
Hubo una mayor frecuencia de recaídas de HAI en el grupo de recurrencia postrasplante (33,3% frente a 15,8%; p = 0,347), la principal causa de recaída fue la adherencia irregular al tratamiento farmacológico.
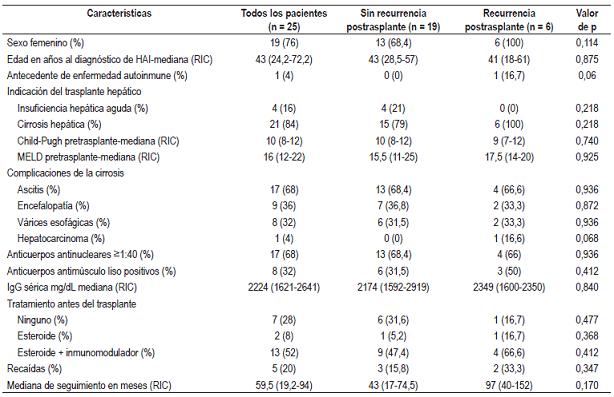
En la Tabla 2 se describen las características de los pacientes al momento del trasplante hepático y en el postrasplante. La mediana de edad al momento del trasplante hepático y el tiempo entre el diagnóstico de HAI y el trasplante fue menor en el grupo que presentó recurrencia postrasplante.
Tabla 2 Características de los pacientes con HAI durante el momento del trasplante hepático y período postrasplante
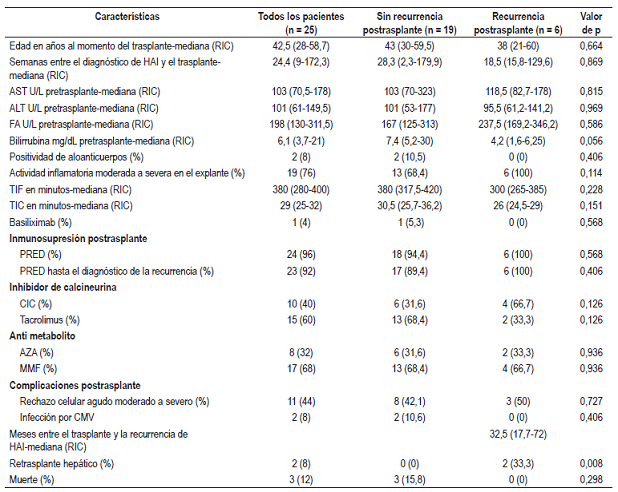
CIC: ciclosporina; CMV: citomegalovirus; PRED: prednisolona; TIC: tiempo de isquemia caliente; TIF: tiempo de isquemia fría.
La mediana de recurrencia postrasplante de HAI fue de 32,5 meses (RIC: 17,7-72) (Figura 1).

Figura 1 Supervivencia (en meses) libre de recurrencia de hepatitis autoinmune durante el período postrasplante hepático.
No se encontró diferencia significativa en cuanto a la positividad de aloanticuerpos (anticuerpos de donante específico) entre los 2 grupos.
Al comparar los 2 grupos en cuanto a los hallazgos histológicos del hígado explantado, se encontró una mayor actividad inflamatoria en los pacientes que tuvieron recurrencia postrasplante (p = 0,114).
Más del 90% de los pacientes recibieron tratamiento con prednisolona durante el período postrasplante, el cual se mantuvo a largo plazo. Al momento del diagnóstico de la recurrencia de HAI, el 100% de los pacientes continuaban recibiendo prednisolona.
El esquema de inmunosupresión postrasplante más frecuentemente utilizado fue la combinación de antimetabolito (MMF o AZA) e inhibidor de calcineurina (tacrolimus o CIC). En ambos grupos, el antimetabolito más prescrito fue el MMF. En cuanto al inhibidor de calcineurina, el grupo de recurrencia postrasplante tuvo un mayor uso de CIC y el de no recurrencia de tacrolimus, diferencias no significativas estadísticamente.
Dos pacientes (33,3%) del grupo de recurrencia de HAI requirieron retrasplante (p = 0,008) debido a disfunción del injerto. La tasa de incidencia de retrasplante fue de 0,78 casos por 100 personas/año. Ambos pacientes fueron del sexo femenino, tenían actividad inflamatoria moderada en el explante e historia de rechazo celular agudo. El tiempo entre la recurrencia de HAI y el retrasplante fue de 30 y 113 meses.
En total murieron 3 pacientes (todos del grupo sin recurrencia de HAI) por complicaciones infecciosas, 2 por choque séptico (a los 7 y 17 meses postrasplante) y 1 a los 61 meses por tuberculosis pulmonar e infección por CMV.
Las características individuales de los pacientes con recurrencia postrasplante de HAI se describen en la Tabla 3.
DISCUSIÓN
La HAI es una causa importante de trasplante hepático a nivel mundial 2; sin embargo, la mayoría de datos proviene de estudios en población caucásica ya que poco se conoce del curso de la enfermedad en pacientes latinoamericanos 12. En estudios recientemente publicados por nuestro grupo, se encontró que las enfermedades hepáticas autoinmunes son causa del 12% de los trasplantes hepáticos en adultos colombianos 4 y que el 10,1% de los pacientes con HAI (incluidos los síndromes de sobreposición HAI-CBP y HAI-CEP) requirió trasplante hepático durante el curso de la enfermedad con una incidencia de 2,5 trasplantes por 100 pacientes/año (intervalo de confianza [IC] 95%: 1,7-2,7) 12. Se encontró recurrencia de HAI en el 24% de los pacientes trasplantados y una tasa de incidencia de recurrencia de 0,59 casos por 100 personas/año, similar a lo reportado en la literatura mundial 6,7,8; y aunque el tamaño de muestra es pequeño y limitó encontrar diferencias significativas entre los grupos, en la mayoría de las variables evaluadas hay varios aspectos que se considera importante resaltar a continuación.
La mediana de recurrencia fue de 32,5 meses (rango 11-123 meses) y a nivel mundial se describe una mediana de 26,4 13. Esto sugiere que la recurrencia de HAI es una entidad por considerar cuando se presenta disfunción del injerto, especialmente después del primer año postrasplante.
Las características pretrasplante asociadas con recurrencia son variables, al igual que lo reportado por Montano-Loza en pacientes canadienses 8, ninguno de los pacientes trasplantados por insuficiencia hepática aguda tuvo recurrencia de HAI y, aunque no se ha encontrado asociación estadística, esta podría estar limitada por el escaso número de pacientes incluidos en los estudios. En ese mismo estudio, el grado de inflamación hepática (reflejado por marcadores serológicos como la IgG o por histología) previa al trasplante estuvo asociado significativamente en el análisis multivariado con recurrencia de HAI con Hazard ratio (HR): 6,9 y 7,5 para la inflamación moderada a severa a nivel histológico y niveles de IgG sérica, respectivamente; esto sugiere alcanzar una remisión bioquímica e histológica pretrasplante podría reducir la recurrencia de HAI. En el grupo de recurrencia de HAI, se encontró mayores niveles de IgG sérica y mayor actividad histológica inflamatoria (100% frente a 68,4%), ambos sin significancia estadística posiblemente debido al pequeño número de pacientes.
Al evaluar las características postrasplante no se encontró asociación entre los diferentes esquemas de tratamiento inmunosupresor postrasplante y la recurrencia de HAI, al igual que lo descrito en las revisiones sistemáticas a nivel mundial 13,14; a diferencia de otras patologías como la colangitis biliar primaria (CBP), en la que se ha descrito mayor recurrencia postrasplante con el uso de tacrolimus frente a CIC 14. El uso indefinido de glucocorticoides a dosis bajas en el postrasplante ha demostrado disminuir la recurrencia de HAI en estudios previos: 0% y 11% a 1 y 10 años, respectivamente 15. Sin embargo, en nuestro estudio, a pesar de que el 92% del total de pacientes trasplantados por HAI y el 100% del grupo de recurrencia recibieron prednisolona a dosis bajas a largo plazo, hubo una recurrencia del 24%. No se pudo realizar análisis comparativo en cuanto a la recurrencia de HAI con el uso o no de prednisolona a largo plazo debido a que la administración de glucocorticoides indefinidamente es una conducta que se ha instaurado en nuestro grupo desde hace algunos años en estos pacientes.
La recurrencia de HAI postrasplante es una causa importante de disfunción del injerto, de cirrosis y pérdida del mismo, con requerimiento de retrasplante hepático 9 y de muerte; debido a esto, es importante identificar los pacientes con riesgo de recurrencia y establecer acciones para disminuir dicho riesgo, tanto en el período pretrasplante (búsqueda de remisión bioquímica e histológica) como en el postrasplante (la administración de dosis bajas de glucocorticoides a largo plazo) 14, y la realización de biopsia hepática de seguimiento ya que se ha demostrado que la recurrencia histológica precede a la recurrencia clínica y bioquímica 16. Se encontró significancia estadística en cuanto al requerimiento de retrasplante hepático (33,3% frente a 0%, p = 0,008), que fue mayor en el grupo de recurrencia. El retrasplante hepático, aunque es una opción terapéutica descrita hasta en el 50% de los casos de los pacientes con recurrencia 9, está asociada con mayores costos, mayor morbilidad y no está siempre disponible, especialmente en regiones con bajas tasas de donación de órganos.
En cuanto a las limitaciones, se trata de un estudio de un solo centro; las limitaciones inherentes a un estudio retrospectivo, especialmente al sesgo de información ya que los datos se recogieron a partir del registro de historias clínicas del hospital; además, el tamaño de muestra fue pequeño, lo que no permitió hacer inferencias con significancia estadística; otra limitación fue que no se evaluaron los HLA en los pacientes, debido a que se ha encontrado asociación de los mismos con recurrencia y peores desenlaces en el postrasplante, especialmente en pacientes con HLA-DR3 17,18. Además, no existen criterios validados en estudios para diagnóstico de recurrencia de HAI y los criterios simplificados para el diagnóstico pretrasplante 11 no se recomiendan en el postrasplante; sin embargo, los hallazgos histológicos (infiltrados linfoplasmocíticos portales y periportales), la elevación de transaminasas y de IgG sérica, y la ausencia de otras etiologías ayudan a confirmar el diagnóstico de recurrencia (14,15; nuestros pacientes cumplieron con estos criterios. Por último, no se realizaron biopsias de seguimiento por protocolo en ausencia de alteración del perfil bioquímico hepático, por lo que se puede subestimar la incidencia de recurrencia ya que, aunque es infrecuente, se ha descrito recurrencia de HAI en pacientes sin elevación de transaminasas 19.
Se destacan como fortalezas que se trata de un estudio realizado en un centro de referencia para enfermedades hepáticas y trasplante hepático a nivel nacional que cuenta con el número más grande de pacientes con HAI reportado en Colombia y Latinoamérica 12, y el seguimiento en el tiempo (mediana: 59,5 meses) permitió conocer el comportamiento de la HAI en la población adulta tanto en el pretrasplante como en el postrasplante.
Conclusiones
La HAI es una importante indicación de trasplante hepático a nivel mundial y en Colombia. Su recurrencia en el postrasplante en nuestra población es similar a la reportada a nivel mundial. Es una causa de disfunción del injerto para tener en cuenta especialmente después del primer año postrasplante, ya que el 33,3% de los pacientes con recurrencia requieren retrasplante. Un estudio multicéntrico de los centros de trasplante en Colombia con un mayor número de pacientes ayudaría a determinar los factores asociados con recurrencia de HAI postrasplante en la población colombiana.











 text in
text in