Introducción
Los procedimientos quirúrgicos en pacientes con enfermedad hepática conllevan un riesgo significativo de complicaciones que pueden ser graves y pueden generar alta morbimortalidad. La magnitud del riesgo quirúrgico depende de varios factores que incluyen la gravedad de la enfermedad hepática, el tipo y localización del procedimiento quirúrgico, la urgencia del mismo, el tipo de anestesia y las comorbilidades 1. Aunque la resección hepática de tumores y el trasplante hepático son las principales cirugías en pacientes cirróticos, estos pacientes frecuentemente necesitan otro tipo de procedimientos quirúrgicos y, además, el número de pacientes con diagnóstico de cirrosis está en aumento en los últimos años.
Clásicamente, la evaluación del riesgo quirúrgico se ha realizado con el puntaje del Child-Turcott-Pugh (CTP) y se ha descrito que el riesgo promedio de muerte de un paciente cirrótico que se somete a una cirugía abdominal es del 11 % al 28 %, en comparación con 1 % de los pacientes no cirróticos 2,3. Sin embargo, cuando se discrimina por el CTP, se reporta que la mortalidad a 30 días puede ser incluso hasta del 80 % 4,5, con unos porcentajes que permanecen altos a pesar de la mejoría en los últimos años. Adicionalmente, la mayoría de los estudios con respecto a este tópico tiene limitaciones: son retrospectivos, con pocos pacientes y la mayoría de los pacientes son cirróticos CTP A, con lo cual los resultados y la aplicación de la evidencia debe tomarse con precaución.
El objetivo de este artículo es revisar las estrategias de evaluación del riesgo quirúrgico y manejo de pacientes cirróticos que serán sometidos a procedimientos quirúrgicos no hepáticos.
Efectos de la anestesia y la cirugía en el hígado
La enfermedad hepática puede afectar significativamente el metabolismo de los anestésicos y algunos medicamentos utilizados durante la cirugía: se altera su distribución, metabolismo y excreción. Es ampliamente conocido el potencial hepatotóxico del halotano, el cual puede generar hepatitis aguda inmunoalérgica incluso con insuficiencia hepática aguda 6. En los pacientes con hepatopatía deben preferirse otros agentes anestésicos como isoflurano, desflurano y sevoflurano, que tienen menor metabolismo hepático, así como el uso de propofol por su vida media corta. También debe tenerse precaución con opiáceos y benzodiacepinas como morfina, oxicodona, diazepam y midazolam, ya que su metabolismo con la enfermedad hepática es muy lento, con el consecuente riesgo de depresión neurológica prolongada y precipitación de encefalopatía hepática; por lo que si es necesario el uso de este tipo de agentes, se recomienda remifentanilo y oxacepam. En cuanto a los relajantes musculares se prefiere el uso de atracurio y cisatracurio porque su eliminación no depende del hígado ni del riñón. Cuando sea posible debe preferirse la anestesia regional y después de cirugía son frecuentes los cambios leves en las pruebas bioquímicas hepáticas, los cuales no tienen ningún impacto en la función hepática residual 7.
Los pacientes cirróticos se caracterizan por una circulación hiperdinámica con aumento del gasto cardíaco y disminución de la resistencia vascular sistémica. Durante la cirugía, los agentes anestésicos pueden reducir el flujo sanguíneo hepático en un 30 % a 50 % después de la inducción; son frecuentes los episodios de hipotensión, hemorragia y el uso de fármacos vasoactivos, lo cual lleva a una disminución significativa de la perfusión hepática y hace al hígado cirrótico más susceptible a la lesión hipóxico-isquémica. Además, los pacientes con enfermedad hepática avanzada puedan estar con ascitis severa, hidrotórax hepático, hipertensión portopulmonar y síndrome hepatopulmonar; todos estos factores son relevantes para la presencia de hipoxemia y dificultad en la ventilación mecánica de estos individuos.
Evaluación del riesgo quirúrgico
La evaluación del riesgo quirúrgico en pacientes con cirrosis hepática se basa en 3 factores principales: valoración de la función hepática, la urgencia del procedimiento y el tipo de procedimiento. Los pacientes cirróticos tienen alto riesgo quirúrgico no solamente por la cirrosis en si misma sino por la presencia de coagulopatía, desnutrición, disfunción inmune, cardiomiopatía del cirrótico, alteraciones pulmonares y renales. Adicionalmente, en el estudio americano más importante con respecto al riesgo quirúrgico en procedimientos electivos se pudo determinar que la presencia de hipertensión portal clínicamente significativa (varices esofágicas, ascitis, encefalopatía) es el factor primordial relacionado con mortalidad, morbilidad, estancia hospitalaria y costos 8.
Se considera que existe contraindicación para cirugía si el paciente se encuentra con hepatitis aguda, especialmente si es severa (índice internacional normalizado [INR] >1,5); hepatitis alcohólica; o insuficiencia hepática aguda, en la que se ha descrito mortalidad del 10 % al 50 %. En cuanto a la urgencia del procedimiento, se ha determinado que cuando es necesaria una cirugía mayor de emergencia (ASA V), la mortalidad es del 50 % al 100 %, con grandes diferencias cuando se compara con los procedimientos electivos, por lo que debe discutirse con el paciente, la familia y el equipo quirúrgico si se asume el riesgo de la intervención urgente teniendo en cuenta estos pobres resultados. Los pacientes cirróticos CTP C tienen contraindicación para todo procedimiento quirúrgico mayor.
La evaluación prequirúrgica debe incluir la clasificación de la Sociedad Americana de Anestesiología (ASA), los cirróticos compensados se clasifican en ASA III y los descompensados ASA IV, por lo cual desde el inicio el riesgo quirúrgico es considerable. En un estudio de la clínica Mayo se encontró que la clasificación ASA era el mejor predictor de la mortalidad postoperatoria a los 7 días, en especial cuando se combina con la edad (>70 años) y el MELD 9. Precisamente con los resultados de ese estudio se creó una herramienta en línea para ayudar a los clínicos a determinar de una forma un poco más precisa el riesgo de mortalidad postoperatoria en cirugía mayor (abdominal, cardíaca, vascular y ortopédica) al cual se puede acceder a través del siguiente enlace: www.mayoclinic.org/medical-professionals/model-end-stage-liver-disease/post-operative-mortality-risk-patients-cirrhosis.
Los puntajes CTP y MELD son modelos pronósticos usados para evaluar la severidad de la enfermedad hepática y tratar de estratificar el riesgo. En estudios hasta de la década de los noventa, las tasas de mortalidad postoperatoria fueron del 10 %, 30 % y 76 % a 82 % en cirróticos CTP A, B y C, respectivamente 4,5; sin embargo, la precisión del puntaje CTP no es la mejor por la inclusión de variables subjetivas como ascitis y encefalopatía hepática. En los últimos años se han reportado mejores resultados como en un estudio reciente en el que se encontró una mortalidad del 2 % en CTP A y del 12 % en CTP B-C en cirugías abdominales como colecistectomía, herniorrafias y colectomías; pero en pacientes bien seleccionados y en procedimientos realizados por cirujanos entrenados en intervenciones en pacientes con hipertensión portal 10. De acuerdo con estos resultados, los pacientes con CTP A no tienen problema en cirugías electivas, los CTP C tienen contraindicación para procedimientos quirúrgicos y los CTP B podrían ser llevados a cirugía, pero requieren una rigurosa evaluación prequirúrgica y mejores herramientas para tomar la decisión.
El puntaje MELD es un modelo estadístico creado inicialmente para evaluar la mortalidad postderivación portosistémica intrahepática transyugular (TIPS) y ulteriormente aplicado para la priorización de pacientes en lista para trasplante hepático 11, y en los últimos años se ha convertido en una herramienta fundamental en la estratificación de pacientes con enfermedades hepáticas en diferentes escenarios. En cuanto a la evaluación prequirúrgica, se ha comparado con el CTP en varios estudios y se ha encontrado que tiene mejor rendimiento para predecir desenlaces no favorables con riesgo significativo que empieza con MELD >10; sin embargo, los puntos de corte de MELD >14 o 15 son más específicos (10, 12). En un estudio reciente se encontró que los pacientes con MELD >15 y albúmina <2,5 g/L tenían una mortalidad de 60 % frente a 14 %, con una precisión superior al puntaje CTP 10. Adicionalmente, el MELD se ha asociado como el mejor predictor de la mortalidad posquirúrgica a 30 y 90 días (Tabla 1) 9. De acuerdo con estos estudios, se considera que los pacientes con MELD <10 pueden ser sometidos a procedimientos quirúrgicos sin mayores problemas, aquellos con MELD >15 y albúmina <2,5 g/L tienen contraindicación para cirugía y los pacientes con MELD de 10 a 15 pueden ser llevados a cirugía con una evaluación estricta y en centros especializados.
Tabla 1 Relación entre el puntaje MELD y la mortalidad postoperatoria
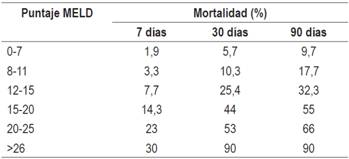
Tomado de: Teh SH et al. Gastroenterology. 2007;132(4):1261-9.
Las comorbilidades son importantes, especialmente la insuficiencia renal, enfermedad cardiovascular y diabetes mellitus.
Tipo de procedimiento
En los pacientes cirróticos que necesitan una cirugía deben preferirse los procedimientos mínimamente invasivos. Aunque en el pasado se consideró que la laparoscopia estaba contraindicada en pacientes cirróticos este concepto fue reevaluado y siempre que sea posible debe considerarse este abordaje. Algunos autores han realizado modificaciones en la técnica para evitar complicaciones como por ejemplo en la localización de los trocar para evitar la perforación inadvertida de las varices de la pared abdominal. Existe suficiente experiencia y estudios en colecistectomía laparoscópica 13,14, herniorrafias, esplenectomías, colectomías, derivación gástrica y apendicetomías, entre otras 15. De todas maneras debe reconocerse que los procedimientos laparoscópicos en cirróticos tienen mayor posibilidad de convertirse a una cirugía abierta, requerir mayor tiempo quirúrgico y tener mayor sangrado cuando se comparan con los no cirróticos.
Cirugías abdominales
Las cirugías abdominales en los pacientes cirróticos son las más frecuentes y, por consiguiente, es donde se encuentra más información. Ya se comentó que se prefieren los procedimientos laparoscópicos y el uso de instrumentos que faciliten la coagulación como el escalpelo harmónico. Además de asociarse con disminución de la mortalidad, los procedimientos mínimamente invasivos se han relacionado con disminución de morbilidad: infecciones, dehiscencia de heridas, sangrados, menor tiempo quirúrgico y menor estancia hospitalaria.
Los pacientes cirróticos tienen mayor incidencia de colelitiasis que la población general; afortunadamente, la mayoría de ellos permanece asintomática y no necesita manejo quirúrgico. En pacientes cirróticos CTP A o B sometidos a colecistectomía laparoscópica, la morbilidad es del 5 % al 10 % y la mortalidad es <2 %, la coexistencia de enfermedad cardiovascular es el principal factor de riesgo asociado con mortalidad (16. Por el contrario, los cirróticos CTP C tienen una mortalidad prohibitiva, por lo cual en el caso de colecistitis aguda se recomienda el manejo antibiótico; y en casos de piocolecisto, puede optarse por colecistostomía percutánea 17.
Las hernias de pared abdominal son 4 veces más frecuentes en los pacientes cirróticos que en la población general, especialmente si los pacientes tienen ascitis. En un estudio de más de 900 pacientes cirróticos CPT A o B la mortalidad global fue de 5,7 % para el manejo quirúrgico de hernia inguinal, con una morbilidad aceptable y una tasa de recurrencia del 8 % 18. Los resultados en hernias umbilicales son similares, pero en el caso de procedimientos urgentes la mortalidad se aumentó 5 veces frente al procedimiento electivo. En reportes recientes, la mortalidad fue de 0 % en centros de referencia con gran experiencia y en pacientes seleccionados. Las herniorrafias umbilicales frecuentemente requieren el uso de mallas, pero debe tenerse en cuenta que en algunos estudios se asociaron con mayor tasa de infecciones.
En cuanto a la cirugía colorrectal, se ha reportado una mortalidad del 13 % al 35 % con una morbilidad del 50 %, siendo los factores relacionados con mal pronóstico los pacientes cirróticos CTP B o C y aquellos llevados a cirugía urgente por cuadros de obstrucción intestinal, sangrado o perforación 19. En los pacientes urgentes con obstrucción intestinal podría optarse por stent colónico, y en el caso de sangrado por úlcera o tumor, se debe pensar en el manejo endoscópico. En el caso de gastrectomías la mortalidad es del 14 % a 29 %, con una morbilidad del 53 % para cirróticos CTP A y del 68 % para CTP B 8.
Cirugías cardíacas y vasculares
La mortalidad de cirugía cardíaca electiva en pacientes cirróticos CTP A es 0 %-11 %, CTP B es 18 %-67 % y CTP C es 67 %-100 %; y la morbilidad es del 25 %-50 %, 50 %-100 % y del 100 % en CTP A, B y C, respectivamente 20. De acuerdo con lo anterior, los pacientes cirróticos CTP A podrían ser llevados a cirugías electivas en casos bien seleccionados incluso con el uso de derivación cardiopulmonar, pero los pacientes CTP B y C tienen un riesgo quirúrgico prohibitivo. Otros predictores de mortalidad son la edad >60 años, sexo femenino, ascitis e insuficiencia cardíaca congestiva; con una mortalidad >50 % para pacientes con 2 o más de los anteriores factores.
La reparación de aneurismas de la aorta abdominal es posible en cirróticos CTP A, aunque estos pacientes tienen mayor necesidad de transfusiones, mayor tiempo quirúrgico, mayor estancia hospitalaria y costos cuando se compara con los no cirróticos 21. Los pacientes cirróticos con CTP B o MELD >10 tuvieron asociación con morbimortalidad.
Cirugías ortopédicas y trauma
Los pacientes cirróticos sometidos a cirugías ortopédicas mayores electivas en cadera o rodilla tienen una morbilidad >25 % con una mortalidad del 4 %, 14 % y 100 % para cirróticos CTP A, B y C, respectivamente; sin embargo, los resultados son significativamente mejores que cuando se realizan estos procedimientos de urgencia cuya morbilidad es superior al 80 % y la mortalidad puede llegar al 60 % 22.
Los pacientes cirróticos con traumas tienen el doble de mortalidad que los pacientes no cirróticos. Adicionalmente, los pacientes con trauma cerrado de abdomen que requieren laparotomía de urgencia y MELD >17 tienen una mortalidad postoperatoria del 85 % 23.
Cuidados perioperatorios
Los pacientes cirróticos son un grupo especial de pacientes que requieren cuidados pre, intra y postoperatorios para lograr resultados favorables con los procedimientos quirúrgicos. La evaluación prequirúrgica es fundamental para identificar si el paciente ha tenido complicaciones en el pasado, el tratamiento recibido y si actualmente está con manifestaciones de descompensación.
En todo paciente cirrótico que sea llevado a cirugía debe optimizarse el manejo y controlar de forma efectiva sus complicaciones (Tabla 2 ).
Es habitual que los pacientes cirróticos tengan alteraciones de las pruebas tradicionales de coagulación, pero en la actualidad está totalmente demostrado que en estos pacientes la balanza de la coagulación esta rebalanceada (lo que explica que incluso tienen eventos trombóticos) y, por tanto, este tipo de alteraciones no debe ser una contraindicación para cirugía. Lo ideal para evaluar la función plaquetaria y la coagulación en los cirróticos es el uso de pruebas dinámicas y globales como la tromboelastografía (TEG). En un estudio reciente se evaluó la TEG para definir una estrategia de transfusión guiada por TEG para procedimientos invasivos y se logró determinar que el uso de TEG lograba reducir la necesidad de transfusiones en 90 % sin un incremento en las complicaciones de sangrado 24, pero deben esperarse nuevos estudios para validar esta información.
La trombocitopenia es casi universal en los pacientes con cirrosis hepática, aunque la transfusión prequirúrgica está indicada cuando el recuento de plaquetas es <50 000 plaquetas/µL o podría considerarse en cirugías con alto riesgo de sangrado con recuentos entre 50 000-80 000 plaquetas/µL. En cirróticos con insuficiencia renal podría optarse por la aplicación prequirúrgica de desmopresina. Otra opción es el uso de eltrombopag, el cual se relaciona con el incremento del recuento de plaquetas y disminución de la necesidad de transfusiones, pero se asoció con eventos trombóticos portales, por lo cual no se recomienda su uso 25. No hay estudios apropiados para evaluar los resultados de transfusión de plasma fresco congelado en cirróticos que van a ser llevados a cirugía, pero en términos generales se transfunde cuando el INR es >1,5. Una estrategia económica y segura es la aplicación de vitamina K 10 mg/día por 3 días para corregir el déficit de vitamina K, que no es raro en los cirróticos. Aunque no hay una meta específica de hemoglobina en los cirróticos que serán llevados a cirugía, se recomienda una estrategia restrictiva para evitar el exceso de transfusiones porque esta se relaciona con el incremento de la presión portal y mayor sangrado.
Los TIPS pueden controlar la hipertensión portal y, de esta forma, mejorar los resultados posquirúrgicos de los cirróticos. La principal indicación es la presencia de ascitis o várices esofágicas en pacientes que requieren cirugías abdominales y tienen un MELD <15. Los estudios han demostrado que los pacientes pudieron ser llevados a cirugías mayores como resecciones oncológicas con intención curativa y tuvieron menos sangrado, transfusiones y ascitis postoperatoria, y se reportó una supervivencia aceptable en el seguimiento a mediano plazo 26.
En el cuidado postoperatorio debe evitarse tanto el exceso como el déficit de líquidos endovenosos ya que estos se relacionan con edemas, ascitis o insuficiencia renal, respectivamente. En pacientes cirróticos con ascitis y cirugía abdominal, la recurrencia de ascitis es casi universal, no son raras las fístulas de líquido ascítico y hay mayor riesgo de dehiscencia de la herida quirúrgica; por tanto, se recomienda el uso temprano de diuréticos, realizar paracentesis a necesidad y evitar el uso prolongado de drenajes abdominales para disminuir el riesgo de infecciones, hipovolemia y desnutrición. En estos casos, el uso de albúmina es de gran utilidad gracias a sus propiedades no solamente oncóticas sino también inmunorreguladoras, antioxidantes y de transporte de sustancias y medicamentos. Debe evitarse el uso de opiáceos y benzodiacepinas para reducir el riesgo de encefalopatía y, con el uso de lactulosa, garantizar el número adecuado de deposiciones; y en los pacientes intolerantes a lactulosa puede usarse polietilenglicol. Las infecciones en el cirrótico son frecuentes después de cirugía así que es necesario tener un bajo umbral para la búsqueda y diagnóstico de las mismas, siendo los focos más frecuentes la cavidad abdominal, infecciones urinarias, neumonía y bacteriemias espontáneas.
Los pacientes cirróticos frecuentemente están desnutridos y requieren soporte nutricional previo y posterior a la cirugía, con inicio de la vía oral lo antes posible. Se recomienda una dieta hiposódica, con un requerimiento calórico de 30-35 kcal/kg/día y una ingesta de proteínas de 1,2-1,5 g/kg/día. Adicionalmente, debe promoverse la movilización temprana, terapia de incentivo respiratorio y el inicio temprano de profilaxis contra la trombosis venosa profunda.
Conclusiones
Los pacientes con cirrosis hepática y especialmente aquellos con hipertensión portal tienen un riesgo quirúrgico superior a la población general. Cuando un paciente cirrótico requiere una cirugía es necesario realizar una evaluación exhaustiva y minuciosa por parte del clínico para determinar la función hepática y la urgencia y el tipo de procedimiento, de tal forma que pueda decidirse si el paciente puede ser llevado de forma segura al procedimiento y garantizar las medidas perioperatorias necesarias para incrementar el éxito de los procedimientos quirúrgicos.











 texto en
texto en 



