Introducción
El síndrome de Bouveret (SB) fue reportado en la literatura desde 1770 por Beaussier y fue nombrado por el médico francés Leon Bouveret, quien, en 1896, realizó dos reportes de caso en la literatura 1. Se define como la presencia de una fístula bilioentérica, la cual permite el paso de cálculos biliares hacia el duodeno, que en su migración proximal hacia el píloro genera una obstrucción del drenaje gastroduodenal 2,3. La fístula es producto de un proceso inflamatorio crónico con aumento de la presión intraluminal, acompañado de isquemia de pared, con un sistema de adherencia y ulterior perforación, lo que conlleva a una comunicación entre el sistema biliar y el intestino, con el paso de cálculos biliares 4,5.
Representa aproximadamente 1%-3% de los casos de íleo biliar y 2%-3% de los casos obstrucción de intestino delgado 1,3. Su prevalencia es mayor en mujeres y la edad promedio de presentación es de 74 años, con mayor presentación en cálculos >2,5 cm o alteraciones posquirúrgicas gastrointestinales; asimismo, actualmente se observa una mortalidad alrededor del 12% 1-4. En imagenología se caracteriza por la presencia de imagen de cuerpo extraño en la luz duodenal, con o sin cápsula calcificada, asociado con neumobilia y obstrucción intestinal con dilatación duodenal (triada de Rigler) 6-8.
Actualmente, en la literatura se han reportado pocos casos, y aunque su diagnóstico es difícil por la baja especificidad de los síntomas y por tratarse de una patología poco frecuente, las actuales ayudas diagnósticas han permitido tener mayor certeza al momento de diagnosticarlo para poder brindar un manejo oportuno y adecuado de esta patología.
Reportamos el caso de una paciente de 50 años con obstrucción intestinal alta recurrente con manejo quirúrgico inicial (laparotomía exploratoria más liberación de adherencia), secundaria a un SB. Se realiza adicionalmente una revisión de la literatura sobre el tema.
Presentación de caso
Mujer de 50 años con antecedente de apendicetomía 2 años anterior al cuadro clínico y laparotomía exploratoria más liberación de adherencias por obstrucción intestinal secundaria a bridas 2 meses antes de iniciar el cuadro clínico. Consulta refiriendo cuadro clínico de 2 meses de evolución de dolor abdominal tipo cólico a nivel epigástrico referido a mesogastrio, asociado con múltiples episodios eméticos, distensión abdominal, paro de flatos y fecales. Cuadro exacerbado 5 días previos al ingreso.
Al ingreso, la paciente presenta signos vitales estables, sin signos de respuesta inflamatoria sistémica. Se realiza el examen físico, donde se encuentra abdomen distendido, no doloroso a la palpación, sin presencia de masas o megalias, pero con peristaltismo disminuido. Por lo anterior se consideró cuadro de obstrucción intestinal, por lo cual se inició manejo médico (hidratación endovenosa, sonda nasogástrica de libre drenaje y reposición electrolítica). Se solicitaron paraclínicos de ingreso, los cuales reportan alcalosis metabólica con pH 7,53, hipocalemia de 2,2 mEq/L y hemograma sin leucocitosis ni neutrofilia (Tabla 1). Se realiza radiografía de abdomen, donde no se evidenciaban signos de obstrucción intestinal, motivo por el cual se solicitó tomografía abdominal (TACab) y endoscopia de vías digestivas altas (EVDA).
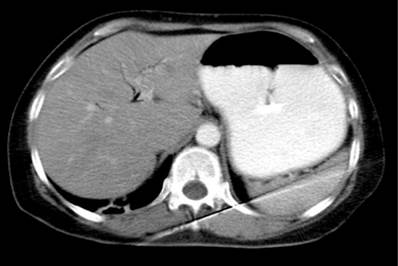
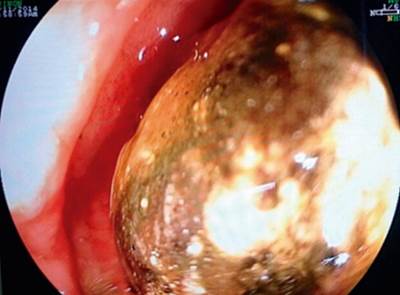
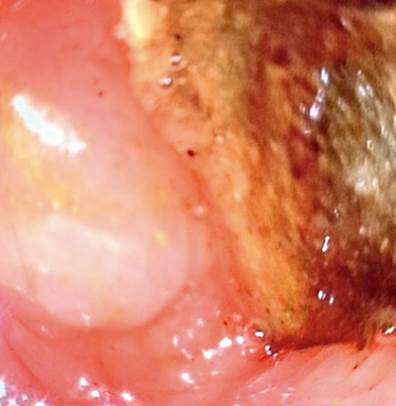
En TACab se evidencia obstrucción intestinal por imagen intraluminal a nivel de la primera porción duodenal de 4,5 x 3 cm (Figura 1 y 2) asociado con neumobilia y presencia de paso del medio de contraste a la vía biliar, lo que cumple los criterios de la triada de Rigler, adicionalmente dilatación de la cámara gástrica secundaria a obstrucción de la luz duodenal y una EVDA con presencia de cálculo impactado en el bulbo duodenal (Figura 3 y 4).
Tabla 1 Resultados paraclínicos de ingreso
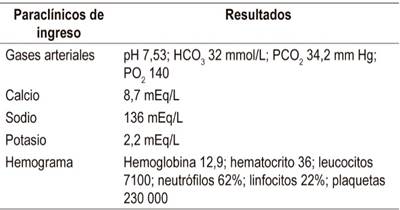
HCO3: bicarbonato; PCO2: presión parcial de dióxido de carbono; PO2: presión parcial de oxígeno.
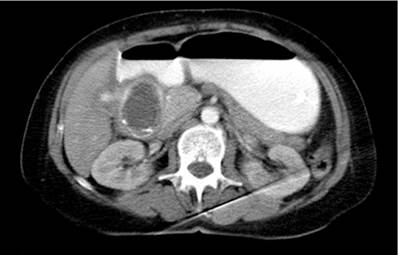
Figura 1 Tomografía axial computarizada de abdomen que evidencia la presencia de imagen redondeada que obstruye la luz duodenal.
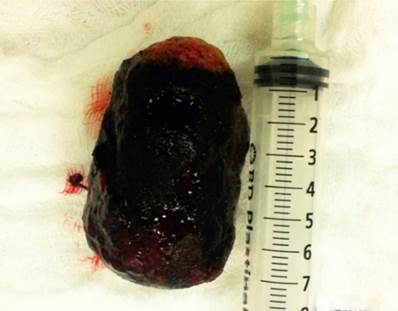
Dado el cuadro clínico y los hallazgos en las ayudas diagnósticas se consideró cuadro compatible con síndrome de Bouveret y se realizó manejo quirúrgico con laparotomía exploratoria más gastrostomía más extracción de cálculo impactado en bulbo duodenal más gastrorrafía (Figura 5y6). Durante el acto quirúrgico se evidencia proceso inflamatorio con múltiples adherencias de asas intestinales y de epiplón a hígado y vesícula biliar, lo cual hizo difícil su visualización.
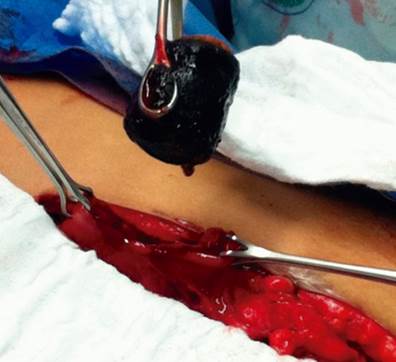
Figura 5 Extracción de cálculo alojado en luz duodenal a través de gastrostomía abierta. En la imagen se evidencia pared anterior de cuerpo gástrico abierta, por la cual se extrae el cálculo.
Luego, se manejó en el servicio de hospitalización. La paciente presentó evolución satisfactoria y se valoró en control por consulta externa a los 2 meses luego de la cirugía, donde refirió que se encontraba sin dolor abdominal ni nuevos episodios obstructivos, con examen físico dentro de límites normales.
Discusión
El síndrome de Bouveret es una patología poco frecuente, la cual habitualmente se presenta en mujeres de edad avanzada y generalmente con historia de litiasis biliar. Se caracteriza por la presencia de obstrucción gástrica o duodenal, que es secundaria a la impactación de un cálculo en la luz duodenal, el cual migra a través de una fístula colecistoduodenal. Se describió por primera vez en 1896 por Leon Bouveret, sin embargo, solo se presenta en un 15% de los casos de paso de cálculos al duodeno 2,8,9. Se presenta con clínica inespecífica, como vómito, dolor abdominal, hematemesis, pérdida de peso y anorexia 1. Su incidencia es de alrededor 1% al 3% de todos los casos de íleo biliar, por tanto, debido a su baja incidencia requiere un alto índice de sospecha clínica para su diagnóstico.
Con el advenimiento de las ayudas diagnósticas y la disponibilidad de las mismas se ha realizado un adecuado diagnóstico prequirúrgico, siendo la tomografía axial computarizada clave, la cual alcanza una sensibilidad y especificidad de 93% y 100%, respectivamente, para el diagnóstico. La endoscopia de vías digestivas altas es muy útil en el diagnóstico de esta patología y es considerada el método de referencia para su diagnóstico, como se demostró en el caso reportado, en donde se realizaron los dos exámenes. Las fístulas bilioentéricas pueden variar entre fístula colecistocólica, colecistogástrica o colecistoduodenal, siendo esta última la más frecuente, con 60% de los casos. Las principales características imagenológicas son presencia de neumobilia, cuerpo extraño alojado en la luz duodenal, obstrucción intestinal con dilatación duodenal y fístula bilioentérica, los cuales concuerdan con la triada de Rigler y se encontraban presentes en nuestra paciente 9,10.
En más del 91% de los casos, el tratamiento del síndrome de Bouveret requiere manejo quirúrgico, sin embargo, este varía desde el tratamiento endoscópico, que es de primera opción, ya que son pacientes de edad avanzada y con comorbilidades; por tanto, se disminuye el riesgo de morbimortalidad hasta el manejo quirúrgico, ya sea por vía abierta o laparoscópica, mediante enterolitotomía o enterolitotomía con colecistectomía y corrección de la fístula, siendo este último el manejo ideal de los pacientes debido a que disminuye el riesgo de recidivas, hemorragia, colecistitis y cáncer de la vesícula biliar, pero presenta mayores tasas de morbimortalidad 9,11-14. Es por esto que la elección del manejo varía según las características clínicas y comorbilidades que presenta el paciente, con una mortalidad general de alrededor 12% al 27% 2. Para nuestro caso se decidió manejo con enterolitotomía a través de una gastrostomía, siendo las técnicas quirúrgicas más utilizadas en la actualidad, teniendo una adecuada evolución clínica a los 2 meses luego de la cirugía 1.
Conclusión
El síndrome de Bouveret es una patología poco frecuente, de la cual se requiere un alto índice de sospecha clínica para su adecuado diagnóstico. El avance tecnológico de las pruebas diagnósticas ha permitido que su diagnóstico se realice con una alta sensibilidad de manera prequirúrgica, para darle el mejor manejo al paciente de acuerdo con su estado clínico y comorbilidades; por lo anterior, es importante familiarizarse con la semiología radiológica. En nuestro caso, la paciente se manejó con enterolitotomía a través de gastrostomía, siendo la técnica quirúrgica más utilizada en la actualidad, con extracción de cálculo y una evolución satisfactoria a los 2 meses de control.











 text in
text in