Introducción
A nivel mundial, el cáncer de colon y recto (CCR) es el tercero más común y la cuarta causa de muerte por cáncer 1. Asimismo, en Colombia es la cuarta causa de mortalidad por cáncer 2. Morfológicamente, los pólipos colorrectales (PCR) se categorizan sobre la base de la clasificación de París y se dividen entre sésiles, planos y pediculados 3. Histológicamente, estos pueden ser no neoplásicos (hiperplásicos, hamartomatosos o inflamatorios) o adenomatosos y serrados. Estos dos últimos constituyen lesiones precancerosas que pueden originar CCR 4,5.
Los adenomas se consideran avanzados cuando miden más de 10 mm y muestran un componente velloso o una displasia de alto grado (DAG) (5). En la actualidad, se estima que todos los pólipos encontrados deben ser resecados y enviados a patología 6,7. No obstante, existe controversia alrededor de esta conducta en los pólipos diminutos (< 5 mm), dado que tienen un bajo potencial maligno 8. Además, representan del 70 al 80 % de todos los pólipos hallados 5-9.
Recientemente se ha recomendado seguir la estrategia de resecar y descartar; es decir, no enviarlos a patología, puesto que representan la mayoría de los PCR. Por tanto, constituyen un alto volumen para los servicios de patología y generan un alto costo económico 10. Se estima que los costos anuales del estudio histológico de los PCR son de 730 millones de dólares 10. Ante los gastos por el análisis histopatológico de los pólipos rectosigmoideos, y su bajo potencial maligno, se ha insistido en la utilización de endoscopios avanzados (NBI, imagen en color espectral flexible [Flexible Spectral Imaging Colour Enhancement, FICE], iScan o adquisición de imágenes con luz azul [Blue Light Imagining, BLI]), para caracterizarlos endoscópicamente y distinguir los pólipos neoplásicos (adenomas) de los no neoplásicos (hiperplásicos), así como para guiar la decisión de resecarlos y enviarlos a patología (neoplásicos) o dejarlos in situ (hiperplásicos) 11-14.
Cuando localmente se ha encontrado una alta concordancia entre los endoscopistas expertos en estos endoscopios avanzados y los patólogos de su institución, con un valor predictivo positivo y negativo >90 % a la hora de distinguir esos dos tipos de pólipos, se podría decidir resecarlos (adenomas) o dejarlos sin resecar 13,14.
Sin embargo, no en todos los sitios se dispone de endoscopios avanzados ni endoscopistas con alto nivel de experticia en ellos para interpretar los diferentes patrones (vasculares, morfología glandular en la superficie, color) que permitan distinguir los pólipos hiperplásicos, adenomatosos o un carcinoma invasivo 13.
Por todo ello, y al considerar que en nuestro medio no existen investigaciones prospectivas que hayan estudiado el comportamiento o la incorporación de las nuevas tecnologías en el estudio de los pólipos diminutos del recto y del sigmoides, decidimos realizar este trabajo como primer paso. El objetivo es determinar, mediante luz blanca, la prevalencia de pólipos diminutos en el recto y el sigmoides y estudiar las características histológicas de estos.
Los resultados del presente estudio podrían impactar hacia el futuro la utilización de endoscopios avanzados para el manejo rutinario de dichas lesiones o permitir recomendaciones cuando los endoscopios usados sean los tradicionales con luz blanca.
MATERIALES Y MÉTODOS
Estudio de prevalencia analítica, de tipo corte transversal, prospectivo, realizado durante el período comprendido entre enero y junio de 2018, en la Unidad de Gastroenterología de la Clínica Fundadores, la cual es una institución de tercer nivel adscrita al posgrado de Gastroenterología de la Universidad nacional de Colombia (UN).
El objetivo principal del estudio fue determinar la prevalencia y las características histológicas en pólipos diminutos del recto y del sigmoides, en los pacientes sometidos a colonoscopias diagnósticas y de tamización. La población de estudio fueron adultos a quienes se les realizó una colonoscopia total, que tuvieron pólipos diminutos en el recto y el sigmoides y que, además, aceptaron participar en el estudio.
Los criterios de exclusión fueron los antecedente de CCR, cirugía de colon por cualquier causa, enfermedad inflamatoria intestinal, síndrome de poliposis o CCR hereditario no polipósico, aquellos que no aceptaron participar en el estudio y los anticoagulados. Estos últimos se excluyeron por el riesgo de sangrado posterior a la resección de los pólipos. También se excluyeron aquellos que tenían un puntaje <6 en la escala de Boston en la preparación del colon 15.
La colonoscopia se realizó utilizando colonoscopios Olympus 145, 160 y colonoscopios pediátricos. La técnica se efectuó en decúbito supino. Dicha técnica fue desarrollada por uno de nosotros (WO) y se demostró que existe una mayor tasa de intubación del ciego, menos molestias para el paciente, menor tiempo para llegar al ciego y una necesidad más reducida de sedación en nuestra institución. Esto concuerda con lo publicado recientemente por Zhao y colaboradores 16.
Julián Parga y Johanna Gastelbondo, Fellows de último año de Gastroenterología de la UN, realizaron el 80 % de las colonoscopias. Todas fueron supervisadas por WO.
El 50 % de los procedimientos se realizaron sin sedación; sin embargo, esta se utilizó cuando había una solicitud expresa del paciente o no había tolerancia el examen sin ella (sedación selectiva). Asimismo, la sedación siempre fue administrada por un anestesiólogo y los medicamentos utilizados fueron propofol y remifentanilo. El colon se preparó con polietilenglicol (PEG) en dosis divididas y de acuerdo con las recomendaciones de la Asociación Americana de Endoscopia Digestiva (American Society for Gastrointestinal Endoscopy, ASGE) 17.
Se consideraron pólipos diminutos aquellos que tenían un tamaño <5 mm 18,19. La medida de estos pólipos se estimó de forma empírica, para lo cual se comparó dicho tamaño con la pinza abierta ubicada al lado del pólipo mismo.
En este punto, todos los pólipos diminutos fueron resecados con una pinza de biopsia (con una apertura de 6 mm) y cuando podían ser completamente abarcados por esta, de tal manera que este proceso se lograba en un solo intento. También pudo emplearse una asa fría en caso de que, por su posición o tamaño, los pólipos no cupieran en la pinza de biopsia 18,19.
Todos los pólipos fueron recuperados, embebidos en formol al 10 % y enviados a patología. Las diferentes variables del estudio fueron consignadas en un instrumento de recolección de datos, diseñado para esta investigación. El peso fue clasificado de acuerdo con las escalas ampliamente utilizadas 20.
Análisis estadístico
El tamaño de la muestra se estimó tomando como referencia una prevalencia de los pólipos del 30 %, un error alfa (α) del 5 % y una confianza del 95 %, lo cual generó una muestra mínima de 235 pacientes para incluir. Además, se utilizó una estadística de cada variable, mediante el uso de tablas de frecuencia para calcular la prevalencia de las variables cualitativas, y se utilizaron medidas de tendencia central y dispersión para las cuantitativas.
Luego de ello, se realizó un análisis bivariado entre la presencia de pólipos y las demás variables, para lo cual se recategorizaron las variables ordinales. Se efectuó la prueba de chi-cuadrado a fin de evaluar la asociación entre las diferentes variables cualitativas. En los casos en que más del 10 % de las frecuencias esperadas fueron <5, se utilizó la prueba exacta de Fisher. Entre tanto, la prueba de T fue empleada para comparar la edad y el número de pólipos.
Las medidas de razón de prevalencia (RP) y de IC fueron utilizadas con el fin de explorar una posible asociación de la presencia de pólipos con las demás variables tomadas como independientes. Todas las pruebas se realizaron con un nivel de significancia del 5 %, es decir, cuando existió un valor de p <0,05 se consideró una evidencia estadísticamente significativa.
Resultados
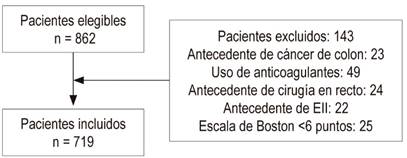
Entre enero y junio de 2018, se realizaron 862 colonoscopias elegibles para el estudio. Al usar los criterios de inclusión y exclusión, se descartaron 143 pacientes por diferentes motivos y se introdujeron 719 (Figura 1).
El 63,7 % de los pacientes fueron mujeres y la edad promedio, 60,9 años. El 13,9 % estaban en un rango de edad <50 años, mientras que el 81,6 % de ellos se encontraban entre los 50 y los 75 años. El 4,5 % tenía una edad >75 años.
Entre los hallazgos en relación con el peso de los pacientes se destacó que un 48,4 % de ellos presentaron sobrepeso y el 32,7 % mostraron un índice de masa corporal normal (Tabla 1). La prevalencia de hipotiroidismo fue del 28,7 %, la hipertensión arterial alcanzó el 30 % y la diabetes mellitus tipo 2 llegó al 8,9 %.
Tabla 1 Características demográficas de la población estudiada
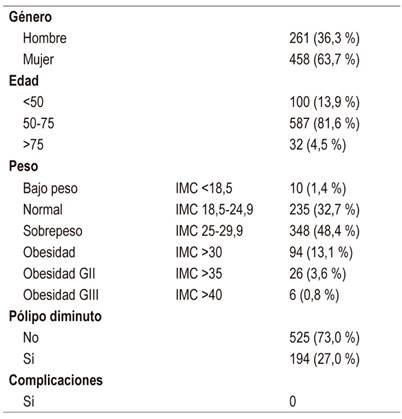
IMC: índice de masa corporal; GII: grado II (grave); GIII: grado III (mórbida)
Dentro de este contexto, los pólipos diminutos se encontraron en 194 pacientes (27%, IC, 95 %: 23,7-30,2 %). Así, en el recto se encontró el 52,5 % de los pólipos, mientras que en el colon sigmoides un 28,4 % de ellos. Los tipos de pólipos fueron hiperplásico (41,3 %), adenoma tubular con displasia de bajo grado (DBG) (51 %), adenoma tubulovelloso con DAG (0,8 %), inflamatorio (0,4 %), leiomioma submucoso (0,4 %), lipoma submucoso (0,6 %) y tumor carcinoide (0,4 %). Asimismo, el 71,8 % de los pacientes se sometieron a una con colonoscopia por primera vez. No hubo ninguna complicación al resecar los pólipos con una pinza de biopsia o con una asa fría (Tabla 2).
Tabla 2 Colonoscopias, localización de los pólipos diminutos e histología
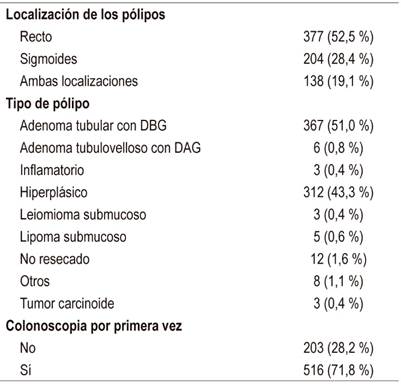
DBG: displasia de bajo grado; DAG: displasia de alto grado
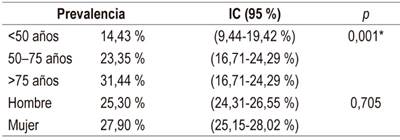
Con respecto a la edad, la prevalencia de los pólipos fue de 14,43 % (IC, 95 %: 9,44-19,42 %) para los pacientes <50 años; del 23,35 % (IC, 95 %: 16,71-24,29 %) para aquellos entre 50 y 75 años, y del 31,44 % (IC, 95 %: 20,63-33,12 %) para las personas >75 años. Además, se encontraron diferencias significativas en estas prevalencias (p = 0,001). En los hombres, la prevalencia fue del 25,3 % y en las mujeres del 27,9 % (p = 0,705) (Tabla 3).
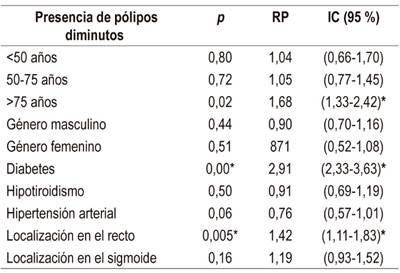
La asociación entre la presencia de pólipos y la obesidad, la localización, la edad y la calidad de la preparación se determinó mediante la prueba chi-cuadrado y se halló una relación significativa con la localización de los pólipos en el recto (IC, 95 %: 1,11-1,83; p: 0,005) (Tabla 4). En contraste, la diabetes mellitus se asoció positivamente con el hallazgo de pólipos, con una razón de prevalencia de 2,9 (IC, 95 %: 2,33-3,63). Asimismo, una edad >75 años se asoció positivamente con la razón de prevalencia de 1,68 (IC, 95 %: 1,33-2,42).
Discusión
En el desarrollo de este estudio se encontraron pólipos diminutos en el 27 % de los pacientes analizados. Dicha prevalencia es similar a la de estudios internacionales publicados previamente 5. El 51,8 % de esos pólipos resultaron adenomatosos con DBG, hallazgo comparable al 51 % 21 y al 54 % 22 de dos grandes investigaciones que incluyeron a más de 15 000 pacientes cada una.
De 719 pólipos encontrados, en 6 (0.83 %) se observó una DAG. En efecto, estudios previos han demostrado consistentemente que la DAG es muy rara en este tipo de lesiones, con una prevalencia entre 0,2-1,7 % 23,24. No se encontró cáncer en ninguno de estos pólipos. Entre tanto, las series con mayor número de pacientes han demostrado igualmente una muy baja probabilidad de cáncer, la cual oscila entre 0-0,8 % 22-26.
Por otro lado, estudios anteriores han documentado que la tasa de transformación de los pólipos pequeños a lesiones avanzadas puede ser de 3,7-4,2 % por año 8. Dada esta baja tasa de transformación maligna, se ha planteado la controversia sobre el impacto que tendría la resección de esos pólipos en la incidencia de CCR 22. Dos estudios europeos de hace más de 25 años, con seguimientos a 26 y 3 años 26,27, encontraron que ningún pólipo diminuto alcanzó tamaños >5 mm, como tampoco DAG o CCR.
Sin embargo, se desconoce la verdadera historia natural de los pólipos, ya que la única forma de determinarla sería dejándolos in situ y realizando seguimientos a largo plazo 22,28. Recientemente, en Canadá se ha demostrado que pacientes con un perfil específico han participado en un estudio de esta naturaleza 29 y se esperan sus resultados, a fin de determinar la incidencia de CCR cuando los pólipos adenomatosos o serrados se dejan in situ.
Mientras no se tengan los resultados de este estudio o similares, no se podrá tener certeza sobre los argumentos teóricos del bajo riesgo maligno de los pólipos diminutos del recto y del sigmoides.
En nuestro estudio no hubo complicaciones inmediatas o tardías relacionadas con la resección de los pólipos. Este hallazgo ha sido demostrado consistentemente en trabajos prospectivos 30,31. Cuando ocurrió un sangrado, la cantidad fue mínima, y con frecuencia se resolvió de manera espontánea, o fue controlado mediante una hemostasia endoscópica inyectando adrenalina diluida 1:100.000.
Al observar la mínima o nula tasa de complicaciones presentadas con la resección, así como su buen perfil de seguridad para eliminar pólipos <5 mm, consideramos que esta estrategia constituye un argumento más para resecar dichos pólipos y no dejarlos in situ, expuestos al riesgo latente de CCR, si estos aumentan de tamaño.
Entre tanto, la Sociedad Europea de Endoscopia Digestiva (European Society of Gastrointestinal Endoscopy, ESGE) recomienda que todos los pólipos diminutos del recto y del sigmoides sean resecados, excepto cuando, a partir del uso de endoscopios avanzados, exista una alta certeza de que son hiperplásicos 32. Entonces, la conducta de dejarlos in situ dependerá de una alta certeza del diagnóstico óptico. La ASGE también ha hecho recomendaciones similares al respecto 10 y, recientemente, un grupo de expertos ha ratificado esta estrategia 33, la cual, de hecho, ha sido implementada en centros de algunos países 34.
De forma reciente, también se ha sugerido el uso del protocolo DISCARD-lite (Detect InSpect ChAracterise Resect and Discard), con el cual los pólipos del recto y del sigmoides bien caracterizados, adenomatosos y serrados (diferenciados de los hiperplásicos) son resecados 35. Sin embargo, consideramos que esas estrategias que consisten en observar y dejar del protocolo DISCARD-lite aún no se pueden implementar en nuestro país con suficiente confianza, porque se precisan estudios con NBI que demuestren una adecuada correlación entre la morfología y la histología.
Además, es necesario considerar que entre los endoscopistas existe una variabilidad de 10 veces en el número de adenomas detectados por paciente, lo que implica que habrá algunos de estos especialistas que podrían dejar algunos adenomas in situ36. Si bien la resección de los pólipos diminutos puede aumentar los costos, la evaluación histopatológica sigue siendo importante, porque la presencia de adenomas puede determinar el riesgo para CCR e influir en el intervalo de vigilancia de la colonoscopia 37.
En efecto, un estudio relativamente reciente 38 demostró que por cada aumento absoluto de 1 % en la tasa de detección de adenomas (Adenoma Detection Rate, ADR), se disminuye el riesgo de CCR en un 3 %. Los endoscopistas con altas ADR son probablemente aquellos que identifican y eliminan incluso los pólipos más pequeños, razón por la cual impactan en la prevención de los CCR a partir de esa resección 28.
En nuestro estudio hubo 3 tumores neuroendocrinos (0,4 %). Los tumores neuroendocrinos diminutos encontrados, en concordancia con lo que se ha publicado en otros trabajos, constituyen un hallazgo incidental en las colonoscopias de tamización 39, en las cuales también son lesiones diminutas 40,41.
Al evaluar en conjunto los principales resultados del presente estudio, específicamente que más de la mitad de los pólipos diminutos fueron adenomatosos, 6 (0,8 %) presentaron DAG (lesiones avanzadas) y 3 fueron tumores neuroendocrinos, consideramos que estos escenarios plantean la necesidad de resecar dichas lesiones cuando la colonoscopia se realiza con luz blanca.
Si bien la DAG en lesiones <10 mm puede ameritar la revisión de un patólogo gastrointestinal experto 42, usualmente este especialista no está disponible en muchas partes, incluido en nuestro medio. Así, cuando se identifican 3-8 adenomas de 5-8 mm, las guías recomiendan una colonoscopia de vigilancia en 3 años 43. Los PCR diminutos (<5 mm) entran en esta categoría y sería un nuevo argumento para caracterizarlos histológicamente.
En la actualidad, no es posible predecir qué pólipos permanecerán estables y cuáles progresarán. Para ello se necesitarían estudios con NBI y determinar la correlación local entre la morfología con esa tecnología y los hallazgos histológicos. Si la concordancia llegara a ser alta, bastaría solo con resecar los que tengan un componente adenomatoso. Pese a que es infrecuente que los pólipos diminutos tengan DAG, en este estudio un 0,8 % de ellos sí la presentaron y esa alteración confiere más riesgo de CCR. Además, la presencia de adenomas que por definición tienen DBG implican un riesgo de crecimiento y una alteración neoplásica a largo plazo.











 text in
text in