Introducción
La pancreatitis aguda se considera un proceso inflamatorio del páncreas, el cual resulta de la activación de enzimas digestivas liberadas por esta glándula, principalmente el tripsinógeno, lo que provoca la autodigestión de las células acinares 1, lesiones locales, síndrome de inflamación sistémica (SIRS) y, en el peor de los casos, falla multiorgánica 2.
Este es uno de los trastornos gastrointestinales más comunes que requieren manejo intrahospitalario, presenta una incidencia anual de 5 a 30 casos por cada 100 000 habitantes 3, una mortalidad global del 5 % al 7 % y hasta el 30 % en casos de pancreatitis grave 4.
Las principales causas de esta enfermedad son las patologías de la vía biliar 5, alcoholismo 6, alteraciones genéticas 7, tabaquismo, medicamentos como la azatioprina, estrógenos, furosemida/tiazidas, sulfonamidas, isotretinoína, tetraciclina, ácido valproico, inhibidores de la enzima convertidora de angiotensina (IECA), antidepresivos, esteroides, bloqueantes β, entre otros 8; la hipertrigliceridemia grave ocurre en un 2 % a 5 % de los casos y se define como la concentración de triglicéridos en plasma ≥ 1000 mg/dL 9, aunque su mecanismo fisiopatológico aún está siendo estudiado; sin embargo, hay distintas hipótesis como la liberación prolongada de calcio intracelular, lo que facilita la apoptosis celular, inhibición de la función mitocondrial en el acino pancreático, efecto de toxicidad con liberación y formación de radicales libres, facilitación de la respuesta inflamatoria y, finalmente, se menciona que el exceso de ácidos grasos puede generar un proceso de obstrucción de la circulación arterial, lo que facilita la isquemia del tejido pancreático 10.
El objetivo del siguiente artículo es presentar el caso de un paciente joven con pancreatitis aguda secundaria a hipertrigliceridemia grave, su manejo clínico y la respuesta al tratamiento indicado.
Caso clínico
Paciente masculino de 37 años de edad, quien consultó por un cuadro clínico de 4 días de evolución de dolor abdominal en el hipogastrio de intensidad grave que se irradiaba a la región lumbar, hiporexia, picos febriles no cuantificados acompañados de diaforesis y múltiples episodios eméticos que empezaron luego de una ingesta alta en grasas. No tenía antecedentes de importancia.
En el examen físico tenía los siguientes signos vitales: frecuencia cardíaca (FC): 115 latidos por minuto (lpm), presión arterial (PA): 142/83 mm Hg, frecuencia respiratoria (FR): 22 respiraciones por minuto (rpm), saturación de oxígeno (SatO2) 81 % al ambiente, temperatura 40°, estatura: 168 cm, peso 78 kg, índice de masa corporal (IMC) 27,6 (sobrepeso), escala de Glasgow 15/15, abdomen distendido, doloroso a la palpación y sin signos de irritación peritoneal; y el resto de examen fue normal.
Ante el cuadro sospechoso de patología con afección pancreática (pancreatitis con posible sobreinfección), se decidió realizar estudios de extensión. Los paraclínicos de ingreso mostraban amilasa pancreática en 1229 mg/dL, leucocitosis (21 000/mm3), neutrofilia (92 %) e hipertrigliceridemia (3980 mg/dL), lipoproteína de muy baja densidad (VLDL) elevado (80 mg/dL) con colesterol total (120 mg/dL), lipoproteína de alta densidad (HDL), electrolitos, función renal, función hepática y procalcitonina dentro de los parámetros normales (de esta forma se descartó la probabilidad de un proceso infeccioso); adicionalmente, se solicitó una tomografía axial computarizada (TAC) de abdomen, la cual reportó derrame pleural bilateral, signos de pancreatitis edematosa intersticial asociada con múltiples colecciones peripancreáticas agudas y líquido libre abdominal, considerando el diagnóstico de pancreatitis Balthazar C-D (Figura 1), con puntaje de gravedad clínica APACHE de 8 puntos y Marshall de 2 puntos.
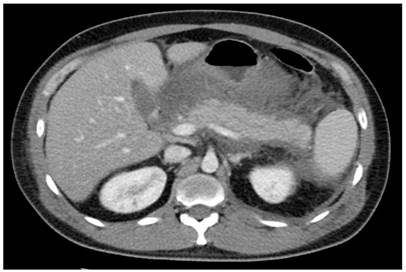
Figura 1 TAC de abdomen. Pancreatitis intersticial edematosa asociada con múltiples colecciones peripancreáticas apicales.
Se dio manejo inicial en urgencias con lactato de Ringer 1000 mL en bolo, meperidina 30 mg cada 8 horas, ranitidina 50 mg cada 12 horas, metoclopramida 10 mg cada 12 horas, atorvastatina 20 mg cada 12 horas y nada por vía oral.
Fue valorado por el servicio de cirugía general y se consideró que el paciente no presentaba sobreinfección de las colecciones pancreáticas y tampoco era candidato a manejo quirúrgico. Posteriormente, fue evaluado por medicina interna y se ajustó el manejo con dipirona 1,5 g cada 8 horas (cambio por la meperidina), ciprofibrato 100 mg cada día (cambio por la atorvastatina) y se inició una dieta blanda hipograsa e hiperproteica.
Finalmente, se decidió trasladar al paciente a la unidad de cuidados intensivos (UCI) para realizar la sesión de plasmaféresis, al considerarse la primera línea de manejo para la hipertrigliceridemia, con lo que se obtuvo una respuesta satisfactoria dada la disminución significativa de las cifras de triglicéridos (410 mg/dL) una vez finalizada la primera sesión. El paciente permaneció durante 48 horas en cuidados intensivos y, posteriormente, al presentar una adecuada evolución clínica y paraclínica, se decidió dar egreso al cuarto día de hospitalización con órdenes médicas de manejo terapéutico, seguimiento ambulatorio e indicaciones.
Consideraciones éticas
Basados en la resolución 8430 de 1193, se dio el debido consentimiento informado; adicionalmente, se tomaron únicamente los datos sociodemográficos, clínicos y paraclínicos de interés en la investigación.
Discusión
La hipertrigliceridemia grave se ha descrito como la tercera causa más frecuente de pancreatitis aguda en pacientes jóvenes 9 con edades similares a la del paciente reportado y se ha reportado que la incidencia de esa asociación fisiopatológica es baja 11. Las pancreatitis secundarias a hipertrigliceridemia grave se describen en el 0,5 % a 1 % de los casos 12, con otras incidencias de hasta el 7 % 17; así mismo, esta alteración metabólica se relaciona con el alto riesgo de padecer pancreatitis aguda a partir de niveles séricos de triglicéridos ≥ 500 mg/dL 9; por tal motivo, es necesario conocer las descripciones de estos casos, los manejos clínicos exitosos y los resultados de los estudios ambulatorios.
De esta manera, las hipertrigliceridemias se han clasificado teniendo en cuenta las causas, el patrón de elevación de lípidos y la gravedad, entre otros factores. Según la etiología, se describen como primarias, que incluyen las desarrolladas por defectos genéticos en la síntesis o en el metabolismo de triglicéridos 8; y en secundarias, las que derivan del insuficiente control de desórdenes endocrinos (diabetes, obesidad, síndrome metabólico, hipotiroidismo), las asociadas con la ingesta de medicamentos y las derivadas de la ingesta excesiva de alcohol 13. Este caso correspondió a una pancreatitis aguda secundaria a hipertrigliceridemia, sobrepeso y, probablemente, ingesta alcohólica baja.
Dentro de los mecanismos fisiopatológicos estudiados con los que se ha relacionado la elevación de triglicéridos como causa de pancreatitis se encuentran varias teorías. La hipótesis con mayor fuerza sostiene que el exceso de triglicéridos en plasma junto con la acción de la lipasa pancreática conlleva una acumulación de ácidos grasos en el páncreas, que produce una cantidad elevada de radicales libres y, de este modo, se altera la irrigación por la hiperviscosidad sanguínea y a su vez afecta los ácinos pancreáticos 10.
El manejo intrahospitalario se debe realizar con monitorización estrecha, control del dolor, uso de antiemético, medidas terapéuticas habituales como la dieta restringida, baja o nula de grasa con el fin de estabilizar el metabolismo del paciente y, en caso de requerirse, se puede usar sonda nasoyeyunal 14,15. Un pilar importante dentro del tratamiento es la fluidoterapia con lactato de Ringer, puesto que reduce el riesgo de repuesta sistemática inflamatoria (síndrome de respuesta inflamatoria sistémica [SIRS]) en un 84 % (p = 0,035) comparado con la solución salina normal; el manejo adecuado de los líquidos intravenosos se realiza buscando un gasto urinario adecuado, con estabilidad de electrolitos y glucemia; adicionalmente, se deben usar medidas con el fin de prevenir la hipoxemia, con oxígeno suplementario en caso de estabilización del paciente 16,17.
Para el manejo de la hipertrigliceridemia se cuenta con distintos métodos terapéuticos. El primero de ellos está relacionado con la reducción de estos como consecuencia del ayuno durante el manejo inicial; adicionalmente, se pueden usar hipolipemiantes orales con el fin de mantener los valores dentro de normalidad y, finalmente, se cuenta con medidas extremas como la plasmaféresis, un procedimiento mediante el cual se separa el plasma de las sustancias patológicas, en este caso, el exceso de triglicéridos 17. La plasmaféresis tiene la ventaja de disminuir los valores de triglicéridos a niveles normales con una primera sesión en el 50 % a 80 % de los casos, es por ello que se recomienda usar cuando se tienen valores de triglicéridos por encima de 1000 mg/dL, y está asociado con complicaciones como la presentada por el paciente (pancreatitis aguda) 18-20. Algunos estudios han mostrado que disminuye las tasas de mortalidad en un 24 %, pero estos resultados son estadísticamente no significativos 21,22. Otro de los métodos terapéuticos que puede ser utilizado es la infusión de insulina o heparinas, que son medicamentos que favorecen la degradación de los quilomicrones y disminuyen la actividad de las lipasas plasmáticas 23,24.
Hasta el momento no se conoce el porcentaje de recurrencia de la pancreatitis por hipertrigliceridemia, aunque sí es importante realizar controles periódicos, dar manejo con derivados del ácido fíbrico, tratar la causa secundaria y controlar los factores de riesgo que estén asociados con la patología metabólica 24-26.
En conclusión, la pancreatitis asociada con hipertrigliceridemia tiene una baja prevalencia y sus manifestaciones y métodos diagnósticos son similares a los relacionados con otras etiologías; sin embargo, es necesario el uso de los estudios paraclínicos adicionales con el fin de detectar el tipo de alteraciones asociadas con el metabolismo lipídico. El tratamiento está basado en 3 partes: en la primera fase se maneja de modo similar a las pancreatitis de otra causa; la segunda fase está relacionada con el control agudo de los valores elevados de triglicéridos séricos, para lo cual se utiliza la plasmaféresis; y en la tercera fase es necesario a largo plazo el control estricto de la dieta y el uso de hipolipemiantes orales.











 text in
text in 



