Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista colombiana de Gastroenterología
versión impresa ISSN 0120-9957versión On-line ISSN 2500-7440
Rev. colomb. Gastroenterol. vol.37 no.1 Bogotá ene./mar. 2022 Epub 16-Mayo-2022
https://doi.org/10.22516/25007440.703
Trabajos originales
Sobrevida en pacientes con cirrosis de acuerdo con su etiología. Cohorte retrospectiva
1Surgeon, specialist in Internal Medicine, Gastroenterology and Gastrointestinal Endoscopy, Hepatology, and liver transplant. Center for Liver and Digestive Diseases (CEHYD). Bogotá, Colombia.
2Master’s in Clinical Epidemiology, Universidad Nacional, and member of the Equity and Health research group. Universidad Nacional de Colombia. Bogotá, Colombia.
3Surgeon, specialist in Internal Medicine, Universidad Industrial de Santander. Bucaramanga, Santander.
4Gastroenterologist, specialist in General Surgery, Gastroenterology and Gastrointestinal Endoscopy, Center for Liver and Digestive Diseases (CEHYD), Hospital Central de la Policía (HOCEN). Bogotá, Colombia.
5Physician, Professor of the Surgery Department, Universidad Nacional de Colombia. Bogotá, Colombia.
Introducción:
la cirrosis es el estadio final de enfermedades hepáticas crónicamente progresivas de diferentes etiologías. Es una enfermedad frecuente, con una prevalencia variable en cada país. Su pico de incidencia se presenta entre los 40 y 50 años, predominantemente en hombres.
Objetivos:
comparar una cohorte de pacientes con diagnóstico de cirrosis, evaluar sus complicaciones y sobrevida de acuerdo con su etiología, describir los aspectos clínicos y de laboratorio, y determinar el papel del hígado graso.
Materiales y métodos:
se realizó un estudio de cohorte retrospectiva, en donde se incluyeron pacientes que asistieron a consulta especializada de hepatología en el centro de enfermedades hepáticas y digestivas (CEHYD), en la ciudad de Bogotá, durante enero de 2010 y junio de 2019.
Resultados:
se revisaron un total de 1200 historias clínicas (56,8 % mujeres). No se evidenció diferencias estadísticamente significativas en las medianas de sobrevida entre los grupos por etiologías, sexo, presencia o no de complicaciones, o Child. Se evidenció que entre mayor edad en el diagnóstico de cirrosis, el riesgo de muerte es mayor; HR 1,04 (IC 95 % 1,02-1,075). Por cada mes que aumenta el seguimiento se reduce el riesgo de muerte en 90 %; HR 0,1 (IC 95 % 0,03-0,29). Por cada mes que aumenta el seguimiento de las complicaciones se reduce el riesgo de muerte en 2 %; HR 0,98 (IC 95 % 0,97-0,99).
Conclusiones:
La sobrevida por etiología fue similar en los diferentes grupos. La esteatohepatitis no alcohólica (NASH) fue la principal causa de cirrosis en esta cohorte. Se deben orientar esfuerzos a su diagnóstico y manejo en fases tempranas.
Palabras clave: Cirrosis hepática; sobrevida; hígado graso; enfermedad del hígado graso no alcohólico
Introduction:
Cirrhosis is the final stage of chronically progressive liver diseases of various etiologies. It is a common disease, with a variable prevalence in each country. Its peak incidence occurs between 40 and 50 years of age, predominantly in men.
Aims:
To compare a cohort of patients diagnosed with cirrhosis, evaluate their complications and survival according to etiology, describe clinical and laboratory aspects, and determine the role of a fatty liver.
Materials and methods:
A retrospective cohort study was carried out with patients who held a specialized hepatology consultation in the center of liver and digestive diseases (CEHYD) in Bogotá, Colombia, between January 2010 and June 2019.
Results:
We reviewed a total of 1,200 medical records (56.8 % women). There were no statistically significant differences in median survival between groups by etiology, sex, presence or absence of complications, or Child. We noted that the older the age at the diagnosis of cirrhosis, the higher the risk of death; HR 1.04 (95 % CI 1.02-1.075). For each month that follow-up increases, the risk of death decreases by 90 %; HR 0.1 (95 % CI 0.03-0.29). For each month that the follow-up of complications increases, the risk of death is reduced by 2 %; HR 0.98 (95 % CI 0.97-0.99).
Conclusions:
Survival by etiology was similar in the different groups. Nonalcoholic steatohepatitis (NASH) was the leading cause of cirrhosis in this cohort. Efforts should focus on its diagnosis and management in the early stages.
Keywords: Liver cirrhosis; survival; fatty liver; nonalcoholic fatty liver disease
Introducción
La cirrosis es la fase final de cualquier enfermedad hepática progresiva y de larga duración1,2. La prevalencia varía en cada país; con una incidencia máxima entre los 40 y 50 años, y afecta más a los hombres2. En países occidentales, el 90 % de los casos se debe al abuso de alcohol, la enfermedad por hígado graso no alcohólico (NAFLD) y las hepatitis virales crónicas, como el virus de la hepatitis B (VHB) y C (VHC). Cerca del 10 % de la etiología de esta entidad es desconocida1-3.
La cirrosis es la consecuencia de la muerte continua de hepatocitos, con pérdida del parénquima, inflamación, fibrogénesis, cambios de regeneración celular y alteraciones de la macro y microcirculación4-6. Es un proceso dinámico y reversible en algún momento7-9, que ha motivado la investigación, en la búsqueda de un manejo más adecuado al identificar y seguir pacientes asintomáticos y prevenir las diferentes complicaciones de la entidad, 4 de ellas son las descompensaciones clásicas: ascitis, sangrado variceal, encefalopatía e ictericia10-12.
La presentación de cualquiera de ellas disminuye en forma marcada la sobrevida de los pacientes cirróticos, siendo peor con el hepatocarcinoma (HCC)12-15, que presenta una incidencia anual aproximada de 7 %1,12,15, y se asocia con las mismas causas de la cirrosis, VHC, alcohol y NAFLD1,16-20. El hígado graso es una causa de cirrosis en ascenso21,22, correlacionado directamente con elementos del síndrome metabólico verbigracia, diabetes mellitus tipo 2, obesidad e hipertensión arterial, todos con un riesgo cardiovascular aumentado23. Por lo anterior, el objetivo del presente estudio fue comparar una cohorte de pacientes con diagnóstico de cirrosis, evaluar sus complicaciones y sobrevida de acuerdo con su etiología, describir aspectos clínicos y de laboratorio, y determinar el papel del hígado graso.
Materiales y métodos
Se realizó un estudio de cohorte retrospectiva, en donde se incluyeron pacientes que asistieron a consulta especializada de Hepatología en el centro de enfermedades hepáticas y digestivas (CEHYD) en la ciudad de Bogotá, durante enero de 2010 y junio de 2019, con diagnóstico confirmado de cirrosis por clínica, radiología o biopsia hepática, e historia clínica disponible, como únicos criterios de inclusión.
Basados en la escala de severidad de cirrosis Child Pugh (CP)24 se definió:
Cirrosis compensada: correspondiente a un estadio Child A, sin ningún tipo de descompensación adicional
Cirrosis descompensada: correspondiente a un estadio Child B o C, o una cirrosis Child A con presencia de ascitis, sangrado variceal, encefalopatía o ictericia.
Adicionalmente se definió como complicación de la cirrosis la presencia de ascitis, sangrado variceal, encefalopatía, ictericia, HCC, síndrome hepatorrenal o coagulopatía.
La información recolectada se resumió utilizando las medias y la desviación estándar, si se obtenía una distribución normal (prueba de Shapiro-Wilks); en caso contrario, se resumió con medianas y rangos intercuartílicos. El análisis se realizó con estadística no paramétrica. Las variables categóricas se resumieron en forma de proporciones. La evaluación de la supervivencia se realizó a partir de medianas y rangos intercuartílicos. Se utilizó el estimador Kaplan Meier de la función de supervivencia y la prueba de log-rank. Se realizó un modelo de riesgos de Cox para el análisis ajustado por el efecto de las covariables confusoras. Se utilizó STATA v15.1 y R para el análisis estadístico.
Consideraciones éticas
Por ser un estudio retrospectivo no se realizó ninguna intervención o modificación intencionada de las variables biológicas, fisiológicas, psicológicas o sociales de los individuos. Este se condujo de acuerdo con los principios declarados en la XVIII Asamblea Médica Mundial (Helsinki, 1964), como referente mundial de las investigaciones en seres humanos. Adicionalmente, según lo establecido en la resolución 008430 del 4 de octubre de 1993, del Ministerio de Salud de la República de Colombia, en el título II (de las investigaciones en seres humanos), capítulo I (de los aspectos éticos de la investigación en seres humanos), art í culo 11, literal a. El presente estudio constituye una investigación sin riesgo debido a que emplean técnicas y métodos de investigación documental retrospectivos, entre los que se consideran la revisión de historias clínicas, entrevistas, cuestionarios y otros, en los que no se identifiquen ni se traten aspectos sensitivos de su conducta.
Se entiende que este estudio, por ser sin riesgo, y ya que solo emplea técnicas y métodos de investigación documental, preserva los principios fundamentales de la ética, que son la beneficencia, la autonomía, la justicia y la no maleficencia.
Resultados
Se revisaron un total de 1200 historias clínicas, de las cuales 681 (56,8 %) eran mujeres. La media de edad al diagnóstico de la cirrosis fue de 63 años (rango intercuartílico [RIQ] de 56 a 71). La muerte se presentó en 51 pacientes, con una mediana de edad de 75 años (RIQ 65 a 80). A los pacientes se les realizó un seguimiento en el tiempo, medido en meses, con una mediana de 17,4 (RIQ 5,5 a 45,3). La primera complicación de la cirrosis se presentó en 545 pacientes (45,4 %) a los 0,7 meses del diagnóstico (RIQ 0 a 18,1). Las complicaciones fueron, en orden de importancia, la ascitis (33,8 %), el sangrado variceal (22,2 %), el HCC (17,4 %), la ictericia (14,3 %), la encefalopatía (7,3 %), la ascitis más encefalopatía (2,6 %), la coagulopatía (2 %) y el síndrome hepatorrenal (0,4 %). Las características clínicas y demográficas se muestran en la Tabla 1.
Tabla 1 Variables clínicas y de laboratorio en pacientes con cirrosis
| Variable | Número | Mediana (RIQ)* |
|---|---|---|
| IMC kg/m2 | 1139 | 27 (24 a 30) |
| Blancos (cel/mL) | 1154 | 5500 (4400 a 6890) |
| Hemoglobina (g/dL) | 1153 | 14 (13 a 16) |
| Hematocrito % | 1153 | 43 (38 a 47) |
| Plaquetas (cel/mm3) | 1155 | 158 000 (111 650 a 224 500) |
| Glicemia mg/dL | 1087 | 98 (88 a 115) |
| AST UI/dL | 1158 | 54 (34 a 90) |
| ALT UI/dL | 1161 | 50 (31 a 87) |
| GGT UI/dL | 1049 | 120 (56 a 259) |
| F alcalina UI/dL | 1125 | 132 (95 a 211) |
| Bilirrubina total (mg/dL) | 1143 | 1 (0,6 a 1,7) |
| Bilirrubina directa (mg/dL) | 1139 | 0,4 (0,2 a 0,8) |
| Bilirrubina indirecta (mg/dL) | 1137 | 0,5 (0,3 a 0,9) |
| Proteínas totales (g/dL) | 1044 | 7,3 (6,9 a 7,8) |
| Albúmina (g/dL) | 1100 | 4 (3,4 a 4,3) |
| INR | 1117 | 1,1 (1 a 1,2) |
IMC: índice de masa corporal; INR: índice internacional normalizado; RIQ: rango intercuartílico a prueba de normalidad (prueba de Shapiro-Wilk).
Los pacientes se clasificaron en 5 grupos, según la etiología de la cirrosis (Tabla 2). La menor mediana de edad al diagnóstico de cirrosis fue para el grupo colestásica. Por otro lado, el grupo de alcohol presentó una menor mediana de edad al momento de muerte, de 64 años. El grupo etiológico con mayor porcentaje de complicaciones fue nuevamente el de alcohol (63,5 %) y el menor el grupo de esteatohepatitis no alcohólica (NASH), con 31,6 %.
Tabla 2 Diferencias entre los grupos según las etiologías
*Diferencias significativas (p < 0,005) entre grupos etiológicos de cirrosis, prueba exacta de Fisher.
**Diferencias significativas (p < 0,005) entre grupos etiológicos de cirrosis, prueba de Kruskal-Walis.
RIQ: rango intercuartílico.
Con respecto a la gravedad de la cirrosis al ingreso, el 69,6 % presentaba un Child A (siendo mayor en el grupo NASH); 21,3 % en el Child B; y 3,9 % en el Child C (mayor en el grupo de alcohol).
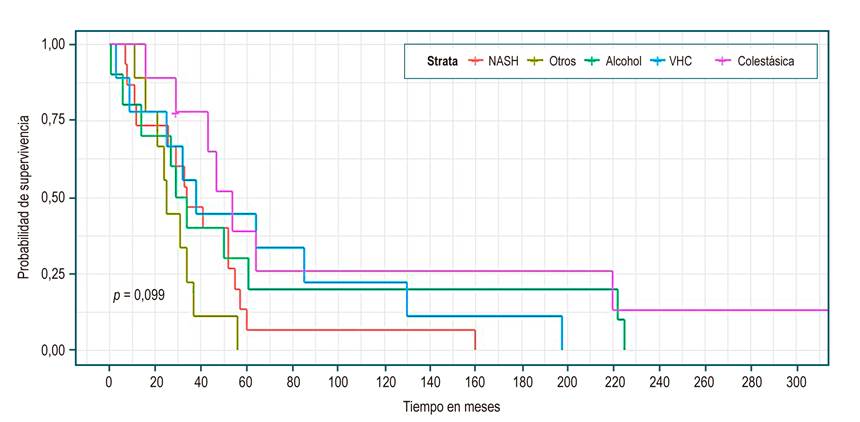
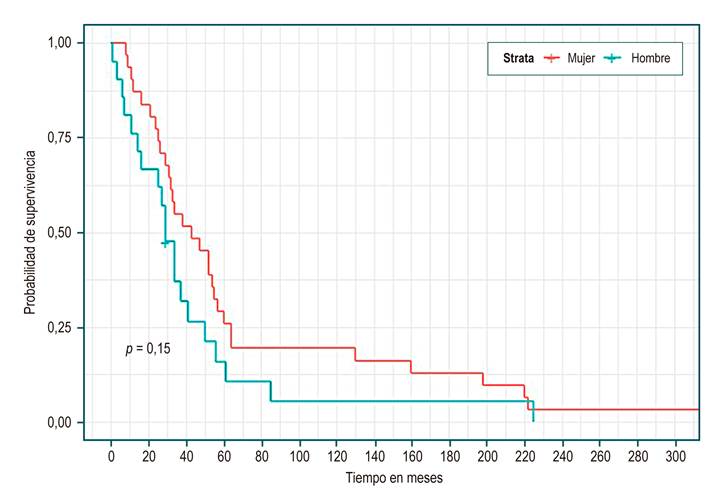
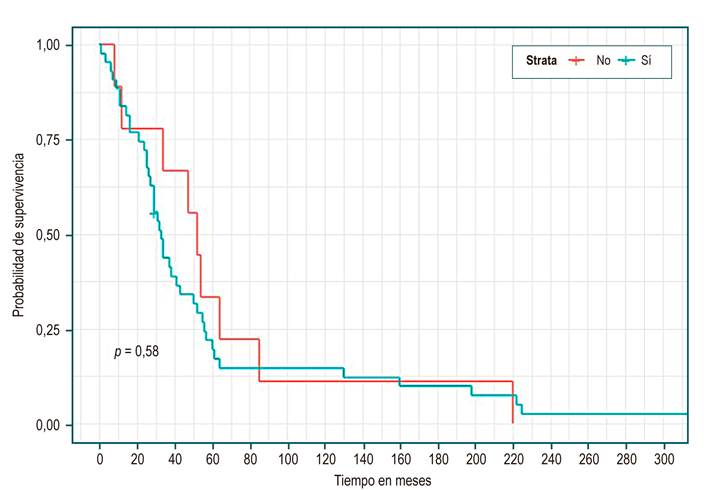
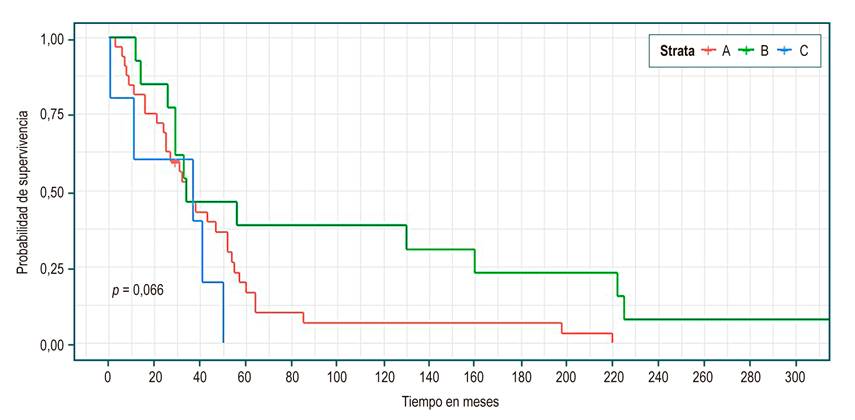
En la Tabla 3 se observa, en el total de los pacientes, una mediana de supervivencia de 34 meses (IC 95% 29 a 52). No se evidenció diferencias estadísticamente significativas en las medianas de sobrevida entre los grupos de etiología, sexo, presencia o no de complicaciones o Child; sin embargo, se identificó una mayor sobrevida en el grupo de colestásica (Figura 1), ser mujer (Figura 2), no haber tenido complicación (Figura 3) y Child C (Figura 4), mediana de sobrevida de 54, 43, 52 y 37 meses, respectivamente.
Tabla 3 Relación de la supervivencia por grupos y comparación de las diferencias
| Número de eventos | Mediana de supervivencia (IC 95 %) (meses) | Prueba de log-rank | |
|---|---|---|---|
| Total | 51 | 34 (29 a 52) | |
| Etiología de la cirrosis (Figura 1) | |||
|
|
|
|
p = 0,099 |
| Sexo (Figura 2) | |||
|
|
|
|
|
| Complicaciones (Figura 3) | |||
|
|
|
|
p = 0,58 |
| Child* (Figura 4) | |||
|
|
|
|
p = 0,066 |
NC: no calculado.
*En 2 pacientes no se calculó por falta de datos.
Teniendo en cuenta las variables y el tiempo de seguimiento, ilustrado en la Tabla 4, en el análisis univariado se encontró que a medida que aumenta la edad en el diagnóstico de la cirrosis, el riego de muerte es mayor; HR 1,04 (IC 95 % 1,02-1,075; p = 0,000633). Por cada mes que aumenta el seguimiento de los pacientes cirróticos se reduce el riesgo de muerte en un 90%; HR 0,1 (IC 95 % 0,03-0,29; p < 0,00). De igual manera, a mayor seguimiento de las complicaciones se reduce el riesgo de muerte en un 2 %; HR 0,98 (IC 95 % 0,97-0,99; p = 0,000695). Finalmente, el grupo de otras causas de cirrosis presenta un riesgo de muerte 3,87 veces frente a la causa de cirrosis por enfermedad colestásica (p = 0,0386), estimaciones estadísticamente significativas.
Tabla 4 Diferencias entre grupos de cirrosis y seguimiento
| Variables de seguimiento | HR (IC 95 %) (univariado) | |
|---|---|---|
| Edad en años de la primera consulta | 1,02 (0,99 a 1,04) | p = 0,096 |
| Edad en años del diagnóstico de cirrosis | 1,04 (1,02 a 1,075) | p = 0,000633 |
| Seguimiento en meses de la cirrosis desde su diagnóstico | 0,1 (0,03 a 0,29) | p <0,00 |
| Seguimiento de complicaciones en meses después del diagnóstico de cirrosis | 0,98 (0,97 a 0,99) | p = 0,000695 |
| Etiología de la cirrosis | ||
|
|
|
|
| Sexo | p = 0,156 | |
|
|
|
|
| Complicaciones | p = 0,591 | |
|
|
|
|
| Child | ||
|
|
|
|
Discusión
Estudios en Estados Unidos mostraron que para el 2010, las enfermedades crónicas hepáticas y la cirrosis fueron la causa de 31 903 muertes, con una mortalidad ajustada por edad de 9,4 por cada 100 000 individuos, y las descompensaciones de la cirrosis representaron más de 150 000 hospitalizaciones, con un costo cercano a los 4 billones de dólares25,26; datos que resaltan la importancia del seguimiento del paciente cirrótico.
Al revisar la presente cohorte, la edad promedio de presentación de la cirrosis fue de 63 años, similar a la reportada en el estudio poblacional sueco de Nilsson y colaboradores26, con un seguimiento de más de 1000 pacientes, en donde la mayor incidencia de la enfermedad se presentó en el grupo de 60 a 64 años, con predominio en el sexo femenino, como en nuestra serie. En otras series internacionales predomina el género masculino, probablemente por diferencias etiológicas27,28.
D’Amico enfatiza un pronóstico diferente en cuanto a la mortalidad, de acuerdo con la presencia o no de las descompensaciones12,28,29. En nuestra cohorte, el análisis se centró en la presencia o no de complicaciones. Se adicionó a las clásicas ascitis, sangrado variceal, ictericia y encefalopatía12, la presencia de HCC, síndrome hepatorrenal y coagulopatía. En esta serie, las complicaciones se presentaron en el 45,9 % del total de pacientes, en un período muy corto, luego del diagnóstico de cirrosis (0,7 meses) (RIQ de 0 a 18,1), y con un seguimiento total de 17,4 meses (RIQ 5,5 a 45,3). Series europeas presentan períodos de seguimiento de hasta 10 años o más27,28. Estos 2 datos nos alertan sobre lo tardío de nuestros diagnósticos, ya que en la gran mayoría de los casos es el evento de la complicación el que lleva a realizar el diagnóstico de cirrosis, y la enfermedad avanzada no permite mayores seguimientos.
En diferentes estudios, la sobrevida de pacientes con cirrosis compensada es relativamente buena, con una mediana de 12 +/- 2 años en promedio30-32. Nuestros datos en pacientes sin complicaciones muestran una mediana de sobrevida de 4 años y 4 meses (52 meses), muy por debajo de los datos internacionales, y aunque es mayor con respecto al grupo con complicaciones, no presenta diferencias estadísticamente significativas, y pudiera explicarse por el número de eventos analizados. Por otro lado, la tasa de mortalidad (HR), en los pacientes con complicaciones fue de 1,22 (IC de 0,58 a 2,53; p no significativa), similar al estudio de Nilson después del primer año (HR 1,44; IC 1,23-1,68)26. Estos resultados nuevamente sugieren que nuestra población probablemente requiera mayor seguimiento médico de su cirrosis.
Al analizar la sobrevida según Child (Tabla 3), los resultados son similares. Entre 34 y 37 meses para los 3 grupos, aunque pareciera ser mayor para el Child C, y en la curva de supervivencia (Figura 4) pareciera favorecer al Child B. En ningún caso se encontraron diferencias estadísticamente significativas. Estos hallazgos se explican por el bajo número de eventos (n = 51); sin embargo, se espera seguir esta cohorte de pacientes para clarificar estos resultados.
Aunque los datos de supervivencia por etiología de la cirrosis (Tabla 3 y Figura 1) no presentaron diferencias estadísticamente significativas, estos parecieran favorecer a la enfermedad colestásica (patrón de referencia del HR en la Tabla 4), aparentemente una causa etiológica de cirrosis de mejor pronóstico, probablemente por su inicio en la infancia o en poblaciones más jóvenes, con un diagnóstico más precoz, mejor seguimiento y, en teoría, un menor daño hepático31. A este respecto, en un estudio con 9261 pacientes, la enfermedad colestásica presentó una tasa de mortalidad por 100 pacientes/año de 6,3 (3,1-12,5) por debajo de alcohol, virus y NASH, siendo esta la mayor de 15,2 (12,9-17,8)32; tendencias similares a nuestro estudio, con HR de alcohol, VHC y NASH de 1,56, 1,62 y 2,36, respectivamente (Tabla 4).
El presentar otras causas de cirrosis aumenta el riesgo de muerte 3,87 veces (Tabla 4). Este grupo básicamente está hecho de combinaciones etiológicas, ello conlleva a un mayor daño hepático progresivo. Estudios europeos de VHC21-23 mencionan que el tener múltiples factores de riesgo, como los virales, el hígado graso, el alcohol, entre otros, aumenta la probabilidad de muerte, concepto también sugerido en otros estudios12,15,27.
Nuestros datos muestran a la NASH como la principal etiología de la cirrosis (33,2 %). La importancia del hígado graso como causa de enfermedad hepática y cirrosis se corrobora por series locales e internacionales, donde se muestra desplazando a otras etiologías11,19,33-37. Adicionalmente, hay que recordar que a nivel mundial, entre 20 % y 40 % de la población la padece. Un metaanálisis, con 8 515 431 personas incluidas, estimó esta prevalencia mundial en 25 %, con tasas de prevalencia en Suramérica del 31%38. Por tanto, la NASH como causa de cirrosis y de sus complicaciones pudiera incluso estar subdiagnosticada.
A pesar de ser un estudio de un solo centro, esta es una cohorte colombiana de pacientes en seguimiento, y nos abre opciones de investigación para conocer nuestra realidad, además de la evidencia de la pandemia del hígado graso y su asociación con la cirrosis.
Conclusiones
En la presente cohorte de pacientes cirróticos, la sobrevida por etiología, por género o por presencia o no de complicaciones no evidenció diferencias estadísticamente significativas; sin embargo, estas complicaciones se presentan muy rápido y nos alertan sobre diagnósticos tardíos. La NASH fue la principal causa de cirrosis y se deben orientar esfuerzos a su diagnóstico y manejo en fases tempranas.
REFERENCIAS
1. Tsochatzis EA, Bosch J, Burroughs AK. Liver cirrhosis. Lancet. 2014;383(9930):1749-61. https://doi.org/10.1016/S0140-6736(14)60121-5 [ Links ]
2. Lefton HB, Rosa A, Cohen M. Diagnosis and epidemiology of cirrhosis. Med Clin North Am. 2009;93(4):787-99. https://doi.org/10.1016/j.mcna.2009.03.002 [ Links ]
3. Hatzakis A, Wait S, Bruix J, Buti M, Carballo M, Cavaleri M, et al. The state of hepatitis B and C in Europe: Report from the hepatitis B and C summit conference. J Viral Hepat. 2011:18(Suppl 1):1-16. https://doi.org/10.1111/j.1365-2893.2011.01499.x [ Links ]
4. Anthony PP, Ishak KG, Nayak NC, Poulsen HE, Scheuer PJ, Sobin LH. The morphology of cirrhosis. Recommendations on definition, nomenclature, and classification by a working group sponsored by the World Health Organization. J Clin Pathol. 1978;31(5):395-414. https://doi.org/10.1136/jcp.31.5.395 [ Links ]
5. Lee UE, Friedman SL. Mechanisms of hepatic fibrogenesis. Best Pract Res Clin Gastroenterol. 2011;25(2):195-206. https://doi.org/10.1016/j.bpg.2011.02.005 [ Links ]
6. Friedman SL. Mechanisms of hepatic fibrogenesis. Gastroenterology. 2008;134(6):1655-69. https://doi.org/10.1053/j.gastro.2008.03.003 [ Links ]
7. García-Tsao G, Friedman S, Iredale J, Pinzani M. Now there are many (stages) where before there was one: In search of a pathophysiological classification of cirrhosis. Hepatology. 2010;51(4):1445-9. https://doi.org/10.1002/hep.23478 [ Links ]
8. Desmet VS, Roskams T. Cirrhosis reversal: A duel between dogma and myth. J Hepatol. 2004;40(5):860-7. https://doi.org/10.1016/j.jhep.2004.03.007 [ Links ]
9. Friedman SL, Bansal MB. Reversal of hepatic fibrosis-fact or fantasy? Hepatology. 2006;43(2 Suppl 1):S82-8. https://doi.org/10.1002/hep.20974 [ Links ]
10. Benvegnù L, Gios M, Boccato S, Alberti A. Natural history of compensated viral cirrhosis: A prospective study on the incidence and hierarchy of major complications. Gut. 2004;53(5):744-9. https://doi.org/10.1136/gut.2003.020263 [ Links ]
11. Asrani SK, Kamath PS. Natural history of cirrhosis. Curr Gastroenterol Rep. 2013;15(2):308. https://doi.org/10.1007/s11894-012-0308-y [ Links ]
12. D’Amico G, García-Tsao G, Pagliaro L. Natural history and prognostic indicators of survival in cirrhosis: A systematic review of 118 studies. J Hepatol. 2006;44(1):217-31. https://doi.org/10.1016/j.jhep.2005.10.013 [ Links ]
13. Schuppan D, Afdhal NH. Liver cirrhosis. Lancet. 2008;371(9615):838-51. https://doi.org/10.1016/S0140-6736(08)60383-9 [ Links ]
14. D’Amico G, Pagliaro L, Bosch J. Pharmacological treatment of portal hypertension: An evidence-based approach. Semin Liver Dis. 1999;19(4):475-505. https://doi.org/10.1055/s-2007-1007133 [ Links ]
15. Nusrat S, Khan MS, Fazili J, Madhoun MF. Cirrhosis and its complications: Evidence based treatment. World J Gastroenterol. 2014;20(18):5442-60. https://doi.org/10.3748/wjg.v20.i18.5442 [ Links ]
16. Starr SP, Raines D. Cirrhosis: Diagnosis, management, and prevention. Am Fam Physician. 2011;84(12):1353-9. [ Links ]
17. Parkin DM, Bray F, Ferlay J, Pisani P. Estimating the world cancer burden: Globocan 2000. Int J Cancer. 2001;94(2):153-6. https://doi.org/10.1002/ijc.1440 [ Links ]
18. Bruix J, Sherman M. Management of hepatocellular carcinoma. Hepatology. 2005;42(5):1208-36. https://doi.org/10.1002/hep.20933 [ Links ]
19. White DL, Kanwal F, El-Serag HB. Association between nonalcoholic fatty liver disease and risk for hepatocellular cancer, based on systematic review. Clin Gastroenterol Hepatol. 2012;10(12):1342-1359.e2. https://doi.org/10.1016/j.cgh.2012.10.001 [ Links ]
20. Bruix J. Hepatocellular carcinoma: Paving the road for further developments. Semin Liver Dis. 2014;34(4):361. https://doi.org/10.1055/s-0034-1395181 [ Links ]
21. Bose SK, Ray R. Hepatitis C virus infection and insulin resistance. World J Diabetes. 2014;5(1):52-8. https://doi.org/10.4239/wjd.v5.i1.52 [ Links ]
22. Adinolfi LE, Gambardella M, Andreana A, Tripodi MF, Utili R, Ruggiero G. Steatosis accelerates the progression of liver damage of chronic hepatitis C patients and correlates with specific HCV genotype and visceral obesity. Hepatology. 2001;33(6):1358-64. https://doi.org/10.1053/jhep.2001.24432 [ Links ]
23. Haga Y, Kanda T, Sasaki R, Nakamura M, Nakamoto S, Yokosuka O. Nonalcoholic fatty liver disease and hepatic cirrhosis: Comparison with viral hepatitis-associated steatosis. World J Gastroenterol. 2015;21(46):12989-95. https://doi.org/10.3748/wjg.v21.i46.12989 [ Links ]
24. Kamath PS, Wiesner RH, Malinchoc M, Kremers W, Therneau TM, Kosberg CL, et al. A model to predict survival in patients with end-stage liver disease. Hepatology. 2001;33(2):464-70. https://doi.org/10.1053/jhep.2001.22172 [ Links ]
25. Asrani SK, Larson JJ, Yawn B, Therneau TM, Kim WR. Underestimation of liver-related mortality in the United States. Gastroenterology. 2013;145(2):375-82.e.2. https://doi.org/10.1053/j.gastro.2013.04.005 [ Links ]
26. Nilsson E, Anderson H, Sargenti K, Lindgren S, Prytz H. Incidence, clinical presentation and mortality of liver cirrhosis in Southern Sweden: a 10-year population-based study, Aliment Pharmacol Ther. 2016;43(12):1330-9. https://doi.org/10.1111/apt.13635 [ Links ]
27. Dam Fialla A, Schaffalitzky de Muckadell OB, Touborg Lassen A. Incidence, etiology and mortality of cirrhosis: A population-based cohort study. Scand J Gastroenterol. 2012;47(6):702-9. https://doi.org/10.3109/00365521.2012.661759 [ Links ]
28. D’Amico G, Morabito A, Pagliaro L, Marubini E. Survival and prognostic indicators in compensated and decompensated cirrhosis. Dig Dis Sci. 1986;31(5):468-75. https://doi.org/10.1007/BF01320309 [ Links ]
29. D’Amico G. Natural history of compensated cirrhosis and varices. En: Boyer TD, Groszmann RJ (editores). Complications of cirrhosis: pathogenesis, consequences and therapy. VA: American Association for the Study of Liver Diseases; 2001. p. 118-23. [ Links ]
30. Rodríguez-Osorio I, Mena A, Meijide H, Morano L, Delgado M, Cid P, et al. Liver related events and mortality among elderly patients with advanced chronic hepatitis C treated with direct-acting antivirals. PLoS One. 2019;14(6):e0217052. https://doi.org/10.1371/journal.pone.0217052 [ Links ]
31. Wang X, Lin SX, Tao J, Wei XQ, Liu YT, Chen YM, et al. Study of liver cirrhosis over ten consecutive years in Southern China. World J Gastroenterol. 2014;20(37):13546-55. https://doi.org/10.3748/wjg.v20.i37.13546 [ Links ]
32. Orman ES, Roberts A, Ghabril M, Nephew L, Desai A, Patidar K, et al. Trends in characteristics, mortality, and other outcomes of patients with newly diagnosed cirrhosis. JAMA Netw Open. 2019;5;2(6):e196412. https://doi.org/10.1001/jamanetworkopen.2019.6412 [ Links ]
33. Giraldo AM, Barraza M, Villa H, Martínez JW, García G. Caracterización epidemiológica de pacientes con cirrosis en una consulta de gastroenterología en Pereira, Colombia, 2009-2012. Rev Med Risaralda. 2014;20(2):86-94. [ Links ]
34. Prieto JE, Sánchez S, Prieto RG, Rojas E, González L, Mendivelso F. Características clínicas y descompensación en pacientes con cirrosis hepática atendidos en dos centros de hepatología en la ciudad de Bogotá D.C., 2010-2014. Rev Col Gastroenterol. 2016;31(1):1-8. https://doi.org/10.22516/25007440.66. [ Links ]
35. Escorcia Charris E, Marrugo Balceiro W. Caracterización epidemiológica y clínica de la cirrosis hepática en un centro regional del caribe colombiano: clínica general del norte. Enero 2012 a marzo 2017. Bioc. 2018;13(1):17-30. https://doi.org/10.18041/2390-0512/bioc..1.2242 [ Links ]
36. Debes JD, Chan J, Balderramo D, Kikuchi L, Gonzalez E, Prieto JE, et al. Hepatocellular carcinoma in South America: Evaluation of risk factors, demographics and therapy. Liver International. 2018;38(1):136-43. https://doi.org/10.1111/liv.13502 [ Links ]
37. Zhou F, Zhou J, Wang W, Zhang XJ, Ji YX, Zhang P, et al. Unexpected rapid increase in the burden of NAFLD in China from 2008 to 2018: A systematic review and meta-analysis. Hepatology. 2019;70(4):1119-33. https://doi.org/10.1002/hep.30702 [ Links ]
38. Younossi ZM, Golabi P, de Avila L, Paik JM, Srishord M, Fukui N, et al. The global epidemiology of NAFLD and NASH in patients with type 2 diabetes: A systematic review and meta-analysis. J Hepatol. 2019;71(4):793-801. https://doi.org/10.1016/j.jhep.2019.06.021 [ Links ]
Citación: Prieto-Ortiz JE, Garzón-Orjuela N, Sánchez-Pardo S, Prieto-Ortiz RG, Eslava-Schmalbach J. Sobrevida en pacientes con cirrosis de acuerdo con su etiología. Cohorte retrospectiva. Rev Colomb Gastroenterol. 2022;37(1):24-32. https://doi.org/10.22516/25007440.703
Recibido: 11 de Diciembre de 2020; Aprobado: 20 de Diciembre de 2021











 texto en
texto en