Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev. colomb. Gastroenterol. vol.38 no.1 Bogotá Jan./Mar. 2023 Epub June 07, 2023
https://doi.org/10.22516/25007440.888
Reporte de caso
Colitis eosinofílica subserosa: reporte de caso en un hospital privado de Lima, Perú
1Gastroenterologist. Medical Assistant of Gastroenterology, Clínica San Gabriel del Complejo Hospitalario San Pablo. Lima, Peru
2Gastroenterologist. Medical Assistant of Gastroenterology, Clínica San Gabriel del Complejo Hospitalario San Pablo. Lima, Peru
3Gastroenterologist. Attending Physician of Gastroenterology. Clínica San Gabriel del Complejo Hospitalario San Pablo. Lima, Peru
La colitis eosinofílica es una patología gastrointestinal infrecuente que pertenece al grupo de las denominadas enfermedades primarias eosinofílicas del tracto digestivo. Existen 3 tipos: mucosa, transmural (muscular) y subserosa. Presentamos el caso de un paciente varón, de 23 años de edad, con un cuadro clínico de dolor abdominal, náuseas, diarrea crónica y presentación de ascitis. Se descartan etiologías parasitarias y otras secundarias. La endoscopia digestiva alta no fue contribuidora. Mediante una colonoscopia se observaron características de inflamación en el íleon distal y el colon ascendente, cuyos hallazgos histológicos son compatibles con colitis eosinofílica. El estudio de líquido ascítico es sugestivo de ascitis eosinofílica. El paciente recibió tratamiento de inducción con prednisona a 40 mg diarios por vía oral, se logró la remisión a las 2 semanas y se continuó con terapia de mantenimiento a base de prednisona con retiro progresivo de la dosis. Se logró el control de la enfermedad de manera exitosa.
Palabras clave: Colitis; eosinofilia colónica; ascitis eosinofílica; gastroenteritis eosinofílica
Eosinophilic colitis is a rare gastrointestinal disease that belongs to the group of so-called primary eosinophilic diseases of the digestive tract. There are three types: mucosa, transmural (muscular), and subserous. We present the case of a 23-year-old male patient with a clinical picture of abdominal pain, nausea, chronic diarrhea, and ascites. Parasitic and other secondary etiologies were ruled out. Upper digestive endoscopy was not helpful. Colonoscopy revealed characteristics of inflammation in the distal ileum and ascending colon, the histological findings of which were consistent with eosinophilic colitis. The study of ascitic fluid was suggestive of eosinophilic ascites. The patient received induction treatment with prednisone 40 mg daily orally; remission was achieved after two weeks, and maintenance therapy based on prednisone was continued with the progressive withdrawal of the dose. Control of the disease was successful.
Keywords: Colitis; colonic eosinophilia; eosinophilic ascites; eosinophilic gastroenteritis
Introducción
La colitis eosinofílica es una patología gastrointestinal rara1. El concepto clásico de las enfermedades primarias eosinofílicas del tracto digestivo (EGID) es que estas comparten un factor común: la infiltración de eosinófilos en la mucosa sin tener una causa conocida de eosinofilia periférica. Aunque esta última no suele estar presente en muchas ocasiones (como en las esofagitis eosinofílicas o en las colitis eosinofílicas), la presentación clínica es fundamental para la sospecha de estas patologías2.
Desde la primera publicación en 1937 en Alemania por Kaijser sobre las EGID3, se han presentado en la literatura casos aislados de estas enfermedades, pero en la actualidad no se han publicado guías clínicas al respecto, en particular de colitis eosinofílica. Esta última es una enfermedad no tan bien estudiada y se requiere de criterios bien definidos para su diagnóstico y tratamiento.
Presentación de caso
A continuación presentamos un caso de colitis eosinofílica con ascitis coexistente, diagnosticada y tratada en un hospital privado de Lima, Perú. Se recibió a un paciente varón de 23 años de edad con 6 meses de enfermedad que refirió un cuadro clínico caracterizado por dolor abdominal del tipo cólico y opresivo en el epigastrio, que posteriormente migró al mesogastrio, asociado a náuseas, malestar general e inapetencia. A los 3 meses iniciaron las deposiciones líquidas, sin moco y sin sangre, no lientéricas, aproximadamente 3 a 4 veces por día, de presentación solo durante el día.
En nuestra entidad hospitalaria, los primeros exámenes solicitados (del 6 de octubre de 2021) fueron los siguientes: hemoglobina: 13,7 g/dL, hematocrito: 39%, leucocitos: 8980 cel/µL, eosinófilos: 38%, linfocitos: 15%, neutrófilos segmentados: 40%, plaquetas: 208 000 cel/µL. A partir del hallazgo primordial de eosinofilia periférica se comienzan a buscar etiologías, por lo que se obtienen los siguientes resultados: Toxoplasma gondii inmunoglobulina G (IgG) y M (IgM) negativos, enzimunoanálisis de adsorción (ELISA) para Fasciola hepatica negativo, Toxocara IgG e IgM negativos, inmunoglobulina E (IgE) 67,3 UI/mL (normal) y anticuerpos antinucleares negativos. La lámina periférica describió una serie roja de cantidad y morfología normal, mientras que la serie blanca mostró una eosinofilia marcada y morfología normal, y la serie trombocítica resultó con una cantidad y morfología normales. Otros resultados fueron: lactato deshidrogenasa: 208 UI/L (normal), microglobulina β2: 1,33 mg/L (normal), virus de la inmunodeficiencia humana (VIH) negativo, perfil de hepatitis A y B negativos, Epstein-Barr IgG e IgM negativos, citomegalovirus (CMV) IgG e IgM negativos, prueba antigénica para coronavirus del síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2) negativa, vitamina B12: 482,1 pg/mL (normal), proteínas totales: 5,66 g/dL, albúmina: 4,03 g/dL, Proteína C-reactiva (PCR): 9,8 mg/dl, glucosa: 105 mg/dL. El examen coprológico funcional resultó de aspecto diarreico, sin esteatorrea, ausencia de almidones, sin restos alimentarios, ausencia de hematíes, examen de Thevenon negativo y reacción inflamatoria negativa. Los parásitos en heces (6 muestras) fueron negativos.
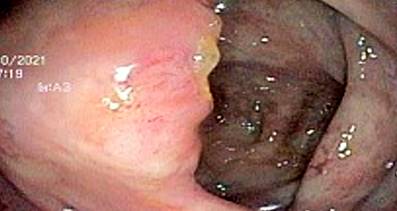
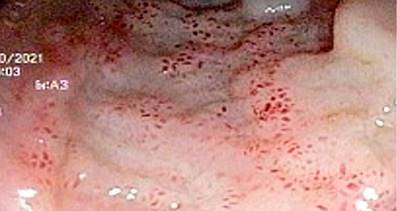
Se decidió iniciar la búsqueda de la etiología gastrointestinal de eosinofilia asociada a síntomas gastrointestinales que presentaba el paciente. Primero se realizó una endoscopia digestiva alta, en la que se encontró gastritis eritematosa moderada (examen histopatológico: gastritis crónica superficial leve, sin la presencia de Helicobacter pylori, ni atrofia, ni metaplasia intestinal) y duodenitis inespecífica (examen histopatológico: duodenitis crónica leve con linfocitos intraepiteliales 8-10/100 células epiteliales, sin hallazgos típicos de enfermedad específica). Se procedió a realizar colonoscopia, cuyos hallazgos fueron: en el íleon distal, desde aproximadamente 15 cm de la válvula ileocecal hacia distal, se observó una marcada congestión de la mucosa con erosiones “en sacabocado”, eritema puntiforme y pérdida de la vascularización mucosa (Figura 1), y en el examen histopatológico se encontró ileítis crónica moderada, sin hallazgos específicos; en el ciego, a nivel de la válvula ileocecal y proximal al orificio apendicular se observó un eritema de la mucosa y pérdida parcial de la vascularización mucosa (Figura 2), y en el examen histopatológico hubo un incremento significativo de eosinófilos a nivel de la lámina propia y de criptas, que llegó a un aproximado de > 200 eosinófilos en un campo de alto poder (Figuras 3 y 4); dicho infiltrado eosinofílico también está acompañado por células plasmáticas y escasos linfocitos, además de abscesos crípticos, hallazgos relacionados con colitis eosinofílica).
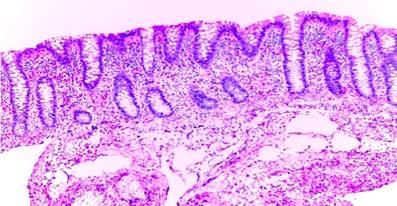
Figura 3 Biopsia del ciego. Vista general de la imagen microscópica. Se observan las criptas rodeadas por numerosos eosinófilos. Fuente: área de Anatomía Patológica de la Clínica San Gabriel.
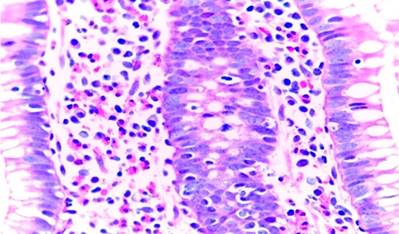
Figura 4 Biopsia de ciego. Muestra la infiltración difusa de eosinófilos en la mucosa. Fuente: área de Anatomía Patológica de la Clínica San Gabriel.
Se realizó una ecografía abdominal en la que se observó un líquido libre abdominopélvico en una cantidad aproximada de 1150 mL, determinada mediante los cuatro cuadrantes; hígado de morfología conservada (sin signos de cirrosis) y el resto de órganos de la cavidad abdominal dentro de los parámetros normales. Debido a la no tan abundante cantidad de líquido ascítico, se decidió realizar una paracentesis abdominal orientada bajo guía ecográfica (mediante radiología intervencionista), en la que se obtuvo líquido de color amarillo turbio, sin mal olor, del cual se extrajeron aproximadamente 120 mL para estudios. Otros resultados: citoquímico de líquido ascítico: recuento celular: 3150 cel/UL, polimorfonucleares: 90%, mononucleares: 10%, tinción de Gram: negativo. glucosa: 100 mg/dL, albúmina: 3,56 g/dL, gradiente albúmina sero-ascítica (GASA): 1,18; cultivo: negativo; adenosina desaminasa (ADA): 5,53 UI/L (normal).
Con estos hallazgos se determina el diagnóstico de colitis eosinofílica subserosa, por lo que se decidió iniciar el tratamiento con prednisona por vía oral en dosis de 40 mg por día por 2 semanas como terapia de inducción. Se realizó el control de hemograma y se observó una mejoría de los síntomas y del recuento de eosinófilos (remisión clínica exitosa), por lo que se continuó con terapia de mantenimiento por medio del retiro progresivo de prednisona a razón de 5 mg semanales, y se llegó hasta 10 mg por día. Los resultados fueron favorables (Tabla 1).
Tabla 1 Resultados de los exámenes de laboratorio del paciente
| 06/10 | 20/10 | 27/10 Inicio de la terapia de inducción con prednisona | 11/11 Después de 14 días de terapia de inducción | 15/12 Luego de 30 días de terapia de mantenimiento | |
|---|---|---|---|---|---|
| Hb (g/dL) | 13,7 | 14,5 | 13,1 | 13,8 | 14,2 |
| Hto (%) | 39,3 | 40,1 | 37,2 | 40,6 | 41,9 |
| Leu (cel/μL) | 8980 | 11600 | 9710 | 10800 | 5300 |
| Eos (%) | 38 | 41 | 43 | 2 | 4 |
| Eos (cel/μL) | 3430 | 4830 | 4590 | 160 | 220 |
| Linfo (%) | 15 | 22 | 18 | 26 | |
| Seg (%) | 40 | 30 | 73 | 59 | |
| PCR (mg/L) | 9,8 | 0,49 | 0,7 |
Eos: eosinófilos; Hb: hemoglobina; Hto: hematocrito; Leu: leucocitos; Linfo: linfocitos; PCR: proteína C-reactiva; Seg: segmentados. Elaborada por los autores.
En la ecografía abdominal de control (15/12: luego de 30 días de terapia de mantenimiento con prednisona) se observó el hígado de morfología conservada, y no se apreció líquido libre en la cavidad. El resto de órganos tenía caracteres conservados.
Discusión
La colitis eosinofílica es una patología gastrointestinal que forma parte del grupo de las EGID, junto a la esofagitis eosinofílica y la gastroenteritis eosinofílica, las mismas que están definidas por un exceso de recuento de eosinófilos en el espesor de la pared del tracto gastrointestinal, sin tener una etiología secundaria establecida. Es una enfermedad infrecuente, tal es así que, por ejemplo, en los Estados Unidos se reporta una prevalencia general de 2,1 por 100 000 personas, y es más frecuente en adultos (1,6/100 000), a diferencia de la mayoría de las EGID, en las que se ve una inclinación epidemiológica por las poblaciones pediátricas. No obstante, cabe señalar que la colitis eosinofílica tiene un patrón de presentación bimodal: primero en neonatos y lactantes y luego en adultos. Por su preponderancia de presentación de esta enfermedad en áreas urbanas y suburbanas, es posible que esté relacionada con estatus socioeconómicos altos o en personas con mejores niveles de educación4,5.
El cuadro clínico de las EGID depende del nivel de afectación de la eosinofilia en la pared del tracto gastrointestinal; de hecho, de acuerdo con la clasificación de Klein, se describe que existen 3 tipos: mucosa (57,5%): náuseas, vómitos, dolor abdominal, sangrado digestivo, diarrea, entre otros; muscular (30%): obstrucción intestinal (con presentación incluso como vólvulos recurrentes del sigmoides) y desórdenes de motilidad gastrointestinal, y serosa (12,5%): ascitis, meteorismo, peritonitis6,7. Bajo este mismo criterio, se puede mencionar que la colitis eosinofílica tiene una presentación clínica dependiente del nivel de afectación eosinofílica; sin embargo, pueden presentarse simultáneamente en un mismo paciente; tal es así que en poblaciones pediátricas existen formas clínicas caracterizadas por diarreas agudas sanguinolentas autolimitadas y, en edades adultas, dolor abdominal o diarrea crónica, asociadas o no a los otros síntomas descritos dependientes del nivel de afectación gastrointestinal8. En otra revisión, se describen tres tipos de enfermedad que no difieren mucho de los anteriores: mucosa, transmural y subserosa (esta última -motivo de la presente publicación- con presentación de ascitis, la más benigna y, a su vez, la más infrecuente de las tres)5.
El hallazgo de ascitis por ecografía, con los resultados de la muestra expuestos líneas arriba, le da la forma de presentación subserosa a esta enfermedad tan poco frecuente en nuestro medio. Del mismo modo, ha habido casos reportados en la literatura con presentación de ascitis eosinofílica asociada a gastroenteritis o colitis, como el reportado por Cuko y colaboradores9, presentando a una paciente mujer de 37 años de edad, cuyo conteo de leucocitos en líquido ascítico fue de 8800, 94% de polimorfonucleares (PMN) y hallazgo de infiltrado eosinofílico en la mucosa duodenal. Asimismo, en el caso reportado por Elsadeck10 se describe a un paciente varón de 41 años de edad con hallazgos de gastroenteritis y colitis asociadas a infiltración de eosinófilos, células plasmáticas y linfocitos a nivel de la mucosa, sumado a los hallazgos característicos de ascitis eosinofílica. Por último, un caso reportado por Amado y colaboradores1 que describe a una mujer de 55 años de edad con presentación de colitis eosinofílica subserosa potencialmente desencadenada por un producto herbáceo (no lo describen como etiología de la colitis).
Para llegar al diagnóstico de esta enfermedad es importante conocer las enfermedades que se presentan como diferenciales, las cuales están numeradas en la Tabla 2, incluso por algunos fármacos como gabapentina y pregabalina11. Cabe resaltar que la colitis eosinofílica puede enmascarar un adenocarcinoma de colon, tal como el caso reportado por Milne y colaboradores12 o también presentarse asociada a otra patología como la enfermedad de Crohn (overlap); por ejemplo, el caso descrito por Katsanos y colaboradores13. Cabe resaltar que la biopsia es importante para el diagnóstico de colitis eosinofílica; sin embargo, es imprescindible hacer la diferencia con la denominada eosinofilia colónica, ya que en la primera el infiltrado inflamatorio consiste casi exclusivamente de eosinófilos, a diferencia de la segunda, en la que hay infiltrado inflamatorio mixto y, generalmente, hay una causa conocida, como alergias, drogas, enfermedad inflamatoria intestinal, infecciones, entre otras14. De hecho, en el estudio realizado por Arévalo y colaboradores15 se encontró que, de 68 pacientes con el diagnóstico de colitis linfocítica (subtipo de colitis microscópica), hubo una coexistencia de 76,5% de eosinófilos elevados en la mucosa colónica, y también se resalta que en el mismo estudio encontraron que un 51,4% de pacientes se hizo el diagnóstico de colitis eosinofílica (pero solo con biopsia, no se describe la exclusión de otras posibles etiologías de eosinofilia).
Tabla 2 Colitis eosinofílica: diagnósticos diferenciales2
| Colitis parasitaria |
| Gastroenteritis eosinofílica |
| Síndrome hipereosinofílico |
| Enfermedad inflamatoria intestinal |
| Colitis inducida por fármacos: - Antiinflamatorios no esteroideos - Rifampicina - Clozapina - Tacrolimus - Sales de oro |
| Trasplante alogénico de médula ósea |
| Otros: síndrome de Tolosa-Hunt, vasculitis (p. ej., síndrome de Churg-Strauss) |
| Colitis por radiación aguda |
Tomada de: Alfadda AA et al. Therap Adv Gastroenterol. 2011;4(5):301-9.
Los hallazgos endoscópicos en pacientes con colitis eosinofílica son inespecíficos; de hecho, pueden tener una apariencia normal hasta en un 70% de casos, por lo que puede haber superposición con síndrome de intestino irritable de patrón diarreico (SII-D), tal como lo describe el estudio de Carmona-Sánchez y colaboradores16, en el que se encontró una prevalencia del 4,7% de pacientes con colitis eosinofílica que además habían sido diagnosticados como SII-D. También suele haber eritema, edema, disminución de la vascularización mucosa, erosiones y úlceras. En cuanto a la localización de las lesiones, pueden encontrarse con mayor frecuencia en el colon derecho e izquierdo y como pancolitis hasta en un 11% de casos6. En nuestro caso, se tuvo hallazgos tanto en el íleon distal (erosiones “en sacabocado”, eritema, pérdida de la vascularización mucosa) como en el ciego (eritema y pérdida de la vascularización mucosa). Posiblemente, en los demás segmentos del colon se pudo haber encontrado también el conteo de eosinófilos necesarios para hacer el diagnóstico de colitis eosinofílica; sin embargo, no se obtuvieron las muestras requeridas.
Como ya se describió líneas arriba, la biopsia es fundamental. No obstante, los eosinófilos representan un componente normal de las células inflamatorias en el colon, solo que pueden variar en número en diferentes segmentos del colon, como también pueden ser parte del infiltrado inflamatorio en diversas enfermedades del colon17. La densidad eosinofílica es usualmente estimada semicuantitativamente, y requiere el conteo del número de eosinófilos por campos de alto poder (HPF) y el cálculo de la media. Para determinar el diagnóstico de colitis eosinofílica, esta densidad aún no está claramente establecida, pero se han propuesto opciones, como más de 60 (o incluso 100) eosinófilos/HPF, usualmente observados en el ciego18,19 o como más de 40 eosinófilos/HPF en al menos 2 diferentes segmentos del colon6. En nuestro caso, el hallazgo fue de más de 200 eosinófilos/HPF. Los demás hallazgos que pueden encontrarse en la histología se mencionan en la Tabla 3.
Tabla 3 Hallazgos microscópicos en colitis eosinofílica6
| Características histológicas | Prevalencia en colitis eosinofílica |
|---|---|
| Infiltrado inflamatorio de la mucosa | 100 |
| Eosinófilos intraepiteliales | 77 |
| Desgranulación eosinofílica | 51 |
| Distorsión arquitectónica | 42 |
| Inflamación aguda | 26 |
| Atrofia de la mucosa | 23 |
| Microabscesos eosinófilos | 21 |
Tomado de: Macaigne G. Clin Res Hepatol Gastroenterol. 2020;44(5):630-637.
El tratamiento de esta enfermedad en ocasiones es difícil, por lo que no existen guías internacionales para definir el mismo. Sin embargo, se ha descrito que, con los corticoides, principalmente prednisona, se observa una mejoría de síntomas gastrointestinales. Tal es así que con su uso en dosis de 1-2 mg/kg/día por vía oral durante 8 semanas con su retiro progresivo (terapias de inducción y de mantenimiento) se ha logrado una efectividad entre el 80% y 100% de casos6,20. Asimismo, se ha logrado la remisión clínica mediante una terapia de inducción con prednisona oral (20-40 mg por día) por 2 semanas y con una posterior terapia de mantenimiento con retiro progresivo de la dosis, hasta 5 mg diarios5. Este último esquema es el que se indicó en el paciente, con el cual llegó a tener remisión de síntomas, así como la normalización de la eosinofilia luego de 2 semanas de inducción con prednisona a 40 mg diarios, y posteriormente con retiro progresivo, teniendo nuevamente un recuento de eosinófilos normales a las 4 semanas y ausencia de la ascitis. Esta forma de tratamiento se indicó en algunos casos, tal como en el descrito por Yep Gamarra y colaboradores21, que tuvo una presentación de gastroenteritis con ascitis; en el de Sánchez y colaboradores22 y como en el caso presentado por Páramo-Zunzunegui y colaboradores23, todos con remisión clínica exitosa.
Además, se cuenta con otros esquemas de tratamiento, tales como el rol de la dieta hipoalergénica (incluso determinada como primera medida terapéutica), agentes antiinflamatorios como mesalazina, inmunomoduladores como azatioprina y antifactor de necrosis tumoral (anti-TNF; infliximab y adalimumab) en casos refractarios o dependientes de esteroides, montelukast, entre otros8,24.
Conclusiones
Después de haber hecho una descripción detallada de nuestro caso clínico de colitis eosinofílica subserosa, podemos decir que esta es una enfermedad infrecuente y que aún está pendiente formular guías de manejo sobre esta patología. Cuando un paciente tenga eosinofilia asociada a cuadro gastrointestinal, se debe realizar una búsqueda exhaustiva para poder descartar etiologías secundarias y realizar el diagnóstico preciso de colitis eosinofílica. Es importante el uso de corticoides como prednisona, debido a que mitigan los síntomas gastrointestinales y mejoran los parámetros de laboratorio y de imagen.
Agradecimientos
Hacemos extensivo el agradecimiento al Dr. Percy Terán Chávez por la realización de la paracentesis abdominal diagnóstica bajo radiología intervencionista, y al Dr. Renier Cruz Baca, médico anatomopatólogo, por la lectura de las biopsias intestinales.
REFERENCIAS
1. Amado C, Silva Leal M, Neto P, Ferreira G. Subserous type of eosinophilic colitis: A rare disease. Eur J Case Rep Intern Med. 2021;8(7):002671. https://doi.org/10.12890/2021_002671 [ Links ]
2. Alfadda AA, Storr MA, Shaffer EA. Eosinophilic colitis: epidemiology, clinical features, and current management. Therap Adv Gastroenterol. 2011;4(5):301-9. https://doi.org/10.1177/1756283X10392443 [ Links ]
3. Ingle SB, Hinge Ingle CR. Eosinophilic gastroenteritis: an unusual type of gastroenteritis. World J Gastroenterol. 2013;19(31):5061-6. https://doi.org/10.3748/wjg.v19.i31.5061 [ Links ]
4. Walker MM, Potter M, Talley NJ. Eosinophilic gastroenteritis and other eosinophilic gut diseases distal to the oesophagus. Lancet Gastroenterol Hepatol. 2018;3(4):271-280. https://doi.org/10.1016/S2468-1253(18)30005-0 [ Links ]
5. Giudici G, Ribaldone DG, Astegiano M, Saracco GM, Pellicano R. Eosinophilic colitis: clinical review and 2020 update. Minerva Gastroenterol Dietol. 2020;66(2):157-163. https://doi.org/10.23736/S1121-421X.20.02656-2 [ Links ]
6. Macaigne G. Eosinophilic colitis in adults. Clin Res Hepatol Gastroenterol. 2020;44(5):630-637. https://doi.org/10.1016/j.clinre.2020.02.019 [ Links ]
7. Zucker K, Pradhan F, Gomez A, Nanda R. Eosinophilic Colitis in Recurrent Sigmoid Volvulus. ACG Case Rep J. 2021;8(8):e00650. https://doi.org/10.14309/crj.0000000000000650 [ Links ]
8. Impellizzeri G, Marasco G, Eusebi LH, Salfi N, Bazzoli F, Zagari RM. Eosinophilic colitis: A clinical review. Dig Liver Dis. 2019;51(6):769-773. https://doi.org/10.1016/j.dld.2019.04.011 [ Links ]
9. Cuko L, Bilaj F, Bega B, Barbullushi A, Resuli B. Eosinophilic ascites, as a rare presentation of eosinophilic gastroenteritis. Hippokratia. 2014;18(3):275-7 [ Links ]
10. Elsadek H. Eosinophilic gastroenteritis presenting with ascites; case report and review of literature. ZUMJ. 2014;20(4):550-4. https://doi.org/10.21608/zumj.2014.4420 [ Links ]
11. Fragkos KC, Barragry J, Fernando CS, Novelli M, Begent J, Zárate-Lopez N. Severe eosinophilic colitis caused by neuropathic agents in a patient with chronic fatigue syndrome and functional abdominal pain: case report and review of the literature. Z Gastroenterol. 2018;56(6):573-577. https://doi.org/10.1055/a-0596-7981 [ Links ]
12. Milne DM, Rattan J, Muddeen A, Rambhajan AA. A Pink Herring in the Colon: A Case Report of Eosinophilic Colitis Masking Invasive Adenocarcinoma of the Colon. Case Rep Surg. 2020;2020:5641701. https://doi.org/10.1155/2020/5641701 [ Links ]
13. Katsanos KH, Zinovieva E, Lambri E, Tsianos EV. Eosinophilic-Crohn overlap colitis and review of the literature. J Crohns Colitis. 2011;5(3):256-61. https://doi.org/10.1016/j.crohns.2011.02.009 [ Links ]
14. Walker MM, Potter MD, Talley NJ. Eosinophilic colitis and colonic eosinophilia. Curr Opin Gastroenterol. 2019;35(1):42-50. https://doi.org/10.1097/MOG.0000000000000492 [ Links ]
15. Arévalo F, Aragón V, Montes P, Pérez Narrea T, Monge E. Colitis eosinofílica y colitis linfocítica: ¿diferentes manifestaciones histológicas de un mismo proceso en pacientes con diarrea crónica? Rev Gatroenterol Peru. 2013;33(1):39-42. [ Links ]
16. Carmona-Sánchez R, Carrera-Álvarez MA, Peña-Zepeda C. Prevalence of primary eosinophilic colitis in patients with chronic diarrhea and diarrhea-predominant irritable bowel syndrome. Rev Gastroenterol Mex (Engl Ed). 2021:S0375-0906(21)00005-7. https://doi.org/10.1016/j.rgmx.2020.11.002 [ Links ]
17. Patil DT, Odze RD. Biopsy diagnosis of colitis: an algorithmic approach. Virchows Arch. 2018;472(1):67-80. https://doi.org/10.1007/s00428-017-2274-0. [ Links ]
18. Bates AW. Diagnosing eosinophilic colitis: histopathological pattern or nosological entity? Scientifica (Cairo). 2012;2012:682576. https://doi.org/10.6064/2012/682576 [ Links ]
19. Hua S, Cook D, Walker MM, Talley NJ. Pharmacological treatment of eosinophilic gastrointestinal disorders. Expert Rev Clin Pharmacol. 2016;9(9):1195-209. https://doi.org/10.1080/17512433.2016.1190268 [ Links ]
20. Díaz Del Arco C, Taxonera C, Olivares D, Fernández Aceñero MJ. Eosinophilic colitis: Case series and literature review. Pathol Res Pract. 2018;214(1):100-104. https://doi.org/10.1016/j.prp.2017.09.029 [ Links ]
21. Yep Gamarra V, Matos Nova A, Aldave Herrera A. Gastroenteritis Eosinofílica con Ascitis: Presentación de un Caso Clínico. Rev Gastroenterol Perú. 2011;31(2):173-7. https://doi.org/10.47892/rgp.2011.312.339 [ Links ]
22. Sánchez R, Zavala G, Lee B, Molina N. Colitis eosinofílica: reporte de un caso clínico. Acta Gastroenterol Latinoam 2018;48(3):159-162. [ Links ]
23. Páramo-Zunzunegui J, Ortega-Fernandez I, Benito-Barbero S, Rubio-López L. Eosinophilic colitis: an infrequent disease with difficult diagnose. BMJ Case Rep. 2020;13(9):e235804. https://doi.org/10.1136/bcr-2020-235804 [ Links ]
24. El-Alali EA, Abukhiran IM, Alhmoud TZ. Successful use of montelukast in eosinophilic gastroenteritis: a case report and a literature review. BMC Gastroenterol. 2021;21(1):279. https://doi.org/10.1186/s12876-021-01854-x [ Links ]
Citación:
2Zagaceta W, Valverde M, Mathios J. Colitis eosinofílica subserosa: reporte de caso en un hospital privado de Lima, Perú. Revista. colomb. Gastroenterol. 2023;38(1):82-88. https://doi.org/10.22516/25007440.888
Recibido: 15 de Febrero de 2022; Aprobado: 24 de Abril de 2022











 text in
text in