Introducción
El abordaje quirúrgico de la columna cervical por vía anterior se ha descrito desde los años cincuenta y es utilizado con diferentes indicaciones, como estabilización de vértebras en tumores espinales, trauma y osteomielitis. La cercana relación anatómica de la columna cervical y el esófago y la necesidad de movilizar este último aumenta la posibilidad de generar lesiones esofágicas durante estos procedimientos; sin embargo, es una complicación muy infrecuente con una prevalencia que varía entre el 0,02% y el 0,25%1,2.
Presentación del caso
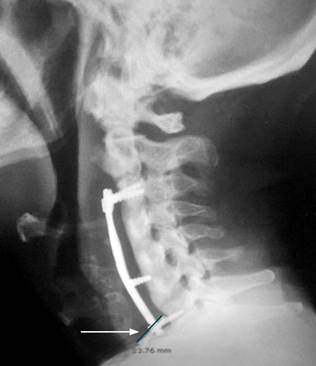
Se trata de un paciente masculino de 60 años sin comorbilidades, con un antecedente de trauma cervical en un accidente de tránsito hace 12 años, que requirió una corpectomía C4-C5-C6 y fijación cervical por vía anterior con material protésico. Presentó posteriormente una mielopatía cervical y síndrome de canal estrecho. Consultó por una clínica de seis meses de disfagia, pérdida de peso y disfonía, por lo que fue valorado por neurocirugía y se realizó una radiografía de columna cervical en la que se visualizó el desplazamiento anterior del tornillo de fijación de C7 (Figura 1).
Fuente: archivo de los autores.
Figura 1 Radiografía lateral de columna cervical. Placa de artrodesis con fijación proximal en C3 y distal en C7 (flecha), tornillo intermedio y tornillo distal desplazado.
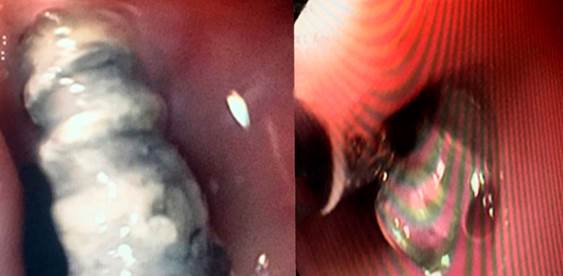
Se realiza una esofagogastroduodenoscopia en la que se identificó material de osteosíntesis (tornillo) en el tercio superior del esófago a nivel del cricofaríngeo, que se extrajo empleando una pinza de cuerpo extraño (Figuras 2 y 3). La evolución clínica fue satisfactoria con resolución de la disfagia; no se requirieron procedimientos o intervenciones adicionales.
Fuente: archivo de los autores.
Figura 2 Hallazgos endoscópicos: cuerpo extraño (tornillo) en tercio proximal del esófago a nivel del cricofaríngeo.
Discusión
Las perforaciones esofágicas agudas asociadas al abordaje quirúrgico de la columna cervical por vía anterior suelen presentarse en dos zonas de mayor riesgo dadas ciertas condiciones anatómicas particulares, y la manipulación o retracción excesiva suelen ser factores que favorecen este evento3,4. La primera zona de riesgo corresponde al triangulo de Killian, conformado por la unión entre la pared inferior del músculo constrictor faríngeo y el cricofaríngeo; este usualmente se encuentra al nivel de C5-C6 o un poco más caudal, y es particularmente susceptible dado que la mucosa posterior del esófago carece de protección muscular; allí únicamente la delgada fascia bucofaríngea separa al esófago del espacio retroesternal5. La segunda zona de mayor riesgo se localiza lateralmente al nivel de la membrana tirohioidea1.
Aunque la perforación esofágica asociada a procedimientos quirúrgicos de la columna cervical tiene una muy baja incidencia, es una complicación con morbimortalidad significativa aun cuando su diagnóstico se realiza durante el procedimiento; se han descrito tasas de mortalidad del 20% y son aún mayores cuando se retrasa su diagnóstico y tratamiento2. Las perforaciones esofágicas tardías usualmente se presentan debido a fricción crónica con la subsecuente isquemia y necrosis2; la migración de los tornillos suele tener un curso benigno e incluso puede ser asintomático, pues su diámetro es pequeño. La lentitud de este proceso permite la reparación tisular espontánea del defecto causado6. Con alguna frecuencia, los tornillos se eliminan sin dificultad a través del tracto gastrointestinal7. La mayoría de los casos de migración tardía se presentan en los primeros 18 meses del procedimiento quirúrgico8,9; sin embargo, se han reportado incluso varios años después6. La presentación clínica varía entre pacientes asintomáticos en caso de perforaciones tardías y pacientes con disfagia, enfisema subcutáneo y sepsis en caso de perforaciones agudas10.
Dentro de las opciones de tratamiento endoscópico disponibles para los defectos transmurales esofágicos se encuentran los clips, stents esofágicos y los sistemas de presión negativa11. Los stents son posiblemente la terapia más utilizada para el manejo de perforaciones esofágicas dada su probada eficacia y seguridad con tasas de éxito superiores al 80%12; aunque en el caso de perforaciones cervicales su uso se encuentra limitado dado que el extremo proximal del dispositivo protruye a la faringe y no suele ser tolerado por el paciente.
La terapia de presión negativa es una estrategia relativamente reciente que favorece la formación de tejido de granulación que lleva a la obliteración de la cavidad y el cierre del defecto13,14; puede emplearse como terapia única o como parte del manejo asociado a procedimientos radiológicos o quirúrgicos15. Se han reportado en estudios retrospectivos tasas de éxito elevadas (89,4%)11 y un bajo porcentaje de complicaciones asociadas a su uso16. Al igual que los stents esofágicos, su uso en perforaciones proximales podría estar limitado debido a la dificultad de crear un sello hermético y un entorno de presión negativa contenido. El tratamiento entonces depende de la presentación clínica y localización de la perforación, y puede ir desde el manejo expectante o endoscópico hasta el requerimiento de intervención quirúrgica para el desbridamiento y cierre primario del defecto1,17.
















