Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista colombiana de Gastroenterología
versão impressa ISSN 0120-9957versão On-line ISSN 2500-7440
Rev. colomb. Gastroenterol. vol.39 no.1 Bogotá jan./mar. 2024 Epub 16-Maio-2024
https://doi.org/10.22516/25007440.1074
Reporte de casos
Quiste de colédoco Todani I en una paciente adulta: caso clínico y revisión de la literatura
1General Practitioner, Clínica La Estancia in Popayán. Gastroenterology Fellow, Universidad de Cartagena. Cartagena, Colombia.
2Physician, Hepatobiliary Surgeon, Hospital Universitario San José de Popayán, Clínica La Estancia. Department of Surgical Sciences, Universidad del Cauca. Popayán, Colombia.
3Medical Student, School of Health Sciences, Universidad del Cauca. Popayán, Colombia.
Los quistes de vía biliar se caracterizan por la dilatación de los conductos biliares intrahepáticos o extrahepáticos. Es una patología congénita poco frecuente, diagnosticada principalmente en niños. La presentación clínica en adultos suele ser inespecífica, pero importante debido a su riesgo aumentado de desarrollar carcinoma. Se presenta el caso de una paciente de 37 años que consulta por dolor en epigastrio irradiado al hipocondrio derecho, asociado a emesis y coluria. La ecografía hepatobiliar resultó normal, pero debido al riesgo de coledocolitiasis se realizó una colangiopancreatografía por resonancia magnética en la que se evidenció una dilatación quística del colédoco proximal de aproximadamente 2 cm, clasificada como Todani tipo I. Los quistes de vía biliar se han asociado a varias complicaciones, y el colangiocarcinoma es la más importante. La probabilidad de malignización es mayor en adultos y en los quistes Todani tipo I.
Palabras clave: Quiste del colédoco; conducto del colédoco; dolor abdominal; anastomosis en Y de Roux; informes de casos
Bile duct cysts are characterized by intrahepatic or extrahepatic bile duct dilation. It is a rare congenital pathology, diagnosed mainly in children. The clinical manifestation in adults is usually nonspecific but essential due to their increased risk of developing carcinoma. We present the case of a 37-year-old female patient who consulted for pain in the epigastrium radiating to the right hypochondrium, associated with emesis and choluria. The hepatobiliary ultrasound was normal, but due to the risk of choledocholithiasis, a magnetic resonance cholangiopancreatography was performed, revealing a cystic dilation of the proximal common bile duct of approximately 2 cm, classified as Todani type I. Bile duct cysts have been associated with several complications, and cholangiocarcinoma is the most important. The probability of malignancy is higher in adults and Todani type I cysts.
Keywords: Common bile duct cyst; common bile duct; abdominal pain; Roux-en-Y anastomosis; case reports
Introducción
Los quistes de la vía biliar, también conocidos como quistes de colédoco, son una patología congénita que se presenta como la dilatación de los conductos biliares intrahepáticos o extrahepáticos. Representa el 1% de las enfermedades benignas de la vía biliar y se ha estimado una incidencia que varía de 1 en 100.000 a 150.000 en poblaciones occidentales y de hasta 1 en 1000 en algunas poblaciones asiáticas1,2, con una prevalencia mayor en mujeres3. La mayoría de los quistes de colédoco se diagnostican en niños y alrededor del 25% de los casos en adultos4; sin embargo, su presentación en adultos se ha ido incrementando5,6.
La etiología del quiste de colédoco permanece incierta, aunque la hipótesis más aceptada es la propuesta por Babbitt en 19697, que se fundamenta en la unión anómala del conducto pancreático y el colédoco, haciendo que se conecten a 1,5-4 cm del esfínter de Oddi, creando un “conducto común” que comunica el jugo pancreático y la bilis; la diferencia de presiones da como resultado el desarrollo de reflujo pancreatobiliar. La posterior activación de enzimas pancreáticas genera inflamación y adelgazamiento de las paredes del colédoco, lo que lleva a la dilatación del mismo; a favor de esto, se ha reportado un nivel de amilasa en la bilis mayor en los pacientes con quiste de colédoco en comparación con pacientes sanos8,9. La teoría de Babbitt explica el 50%-80% de los casos, ya que no todos los pacientes que presentan este conducto común largo tienen quiste de colédoco; así mismo, pacientes diagnosticados con quiste de colédoco no presentan este conducto común10. Otras teorías sugieren la ausencia de células ganglionares, disfunción del esfínter de Oddi y pared débil del conducto biliar11,12.
En 1959, Alonso-Lej13 clasificó los quistes de colédoco; posteriormente, Todani y colaboradores14 modificaron esta clasificación a la que es actualmente la más utilizada. Se definen cinco tipos de quiste de colédoco según el lugar y forma (Tabla 1)15. La presentación clínica difiere según el grupo etario.
Tabla 1 Clasificación de Todani para los quistes de colédoco y su frecuencia
Tabla elaborada por los autores.
Se han reportado diagnósticos prenatales por ultrasonido, a una edad gestacional promedio de 20 semanas16,17. La triada clásica de dolor, masa en hipocondrio derecho e ictericia está presente principalmente en niños18, pero diversos estudios demuestran que su prevalencia es baja18-20. En adultos, la presentación suele ser vaga e inespecífica, y el dolor abdominal es el síntoma más común1,20, pero cuando los síntomas son más específicos, suelen estar relacionados con sus complicaciones (colangitis y pancreatitis)1,8,21. Ningún parámetro de laboratorio es diagnóstico, aunque puede encontrarse hiperamilasemia, elevación de bilirrubina directa y total, aminotransferasas y fosfatasa alcalina22,23.
El diagnóstico de quiste de la vía biliar se basa en la dilatación de la vía biliar luego de descartar otras causas (neoplasia, cálculo)24. La ecografía es generalmente el primer estudio imagenológico, es muy útil en la detección de estructuras quísticas, especialmente en niños con una sensibilidad del 71%-97%2,11,23,25, y la tomografía computarizada es útil para mostrar la continuidad del quiste con el árbol biliar, sus relaciones y presencia de malignidad26; en cambio, la colangiopancreatografía retrógrada endoscópica (CPRE) ha sido reemplazada en gran medida por la colangiopancreatografía por resonancia magnética (CPRM), aunque todavía es útil como herramienta para el diagnóstico de coledococele8,27,28. La CPRM puede delinear con exactitud la patología anatómica (incluida la unión pancreatobiliar anómala) y detectar cálculos ductales y tumor; es considerada como el parámetro de referencia, además de que no conlleva los riesgos de la CPRE29,30.
Presentación de caso clínico
Se trata de una paciente femenina de 37 años de edad, con antecedente quirúrgico de histerectomía y tres hospitalizaciones por dolor en el epigastrio con ecografía normal que se interpretó como enfermedad ácido-péptica. Actualmente consultó por dolor en el epigastrio irradiado a la región dorsolumbar tipo urente, intensidad 8/10, múltiples episodios de emesis alimentaria y biliosa, intolerancia a la vía oral y coluria. En el examen físico no se observó abdomen agudo. Los exámenes de laboratorio evidenciaron proteína C-reactiva (PCR) positiva, bilirrubina total: 3,16 mg/dL, bilirrubina directa: 2,90 mg/dL, fosfatasa alcalina: 175 U/L, alanina-aminotransferasa (ALT): 300,7 U/L, aspartato-aminotransferasa (AST): 248,2 U/L y uroanálisis con bilirrubina de 1 mg/dL sin otras alteraciones.
Se solicitó una ecografía abdominal que reportó vesícula biliar con pequeños litos en su interior; vía biliar intra- y extrahepática de calibre normal y colédoco de 4,5 mm. Debido al riesgo de coledocolitiasis se solicitó una CPRM, que mostró la vesícula de tamaño normal y sin cálculos; dilatación quística del colédoco proximal de aproximadamente 2 cm por debajo de la bifurcación de los conductos hepáticos sin extensión a la ampolla de váter, sin cálculos en el conducto colédoco, y la vía biliar intrahepática sin dilatación (Figura 1).
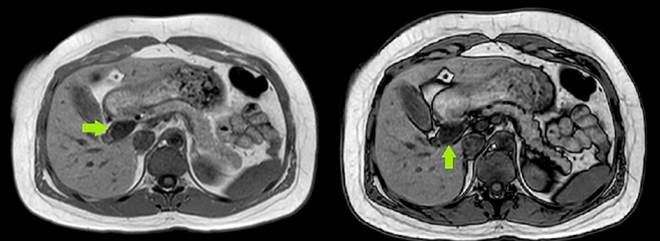
Figura propiedad de los autores.
Figura 1 Colangiopancreatografía por resonancia magnética (corte coronal). La flecha verde señala el quiste del colédoco.
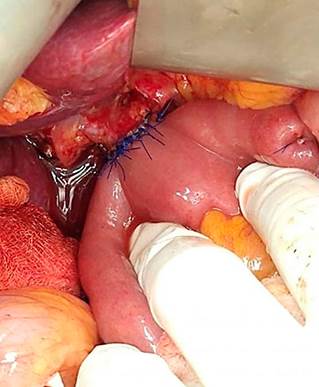
Se le diagnosticó quiste de colédoco y el tratamiento consistió en la resección del quiste y derivación biliodigestiva tipo hepatoyeyunoanastomosis en Y de Roux (Figura 2).
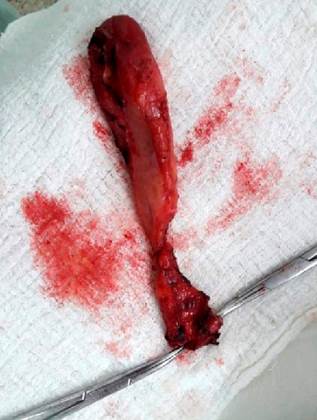
Durante la intervención quirúrgica se encontró la vesícula distendida, conducto cístico de 3 mm, dilatación quística del colédoco de 5 x 4 cm con cuello proximal a 5 mm de la bifurcación de los conductos hepáticos y cuello distal retroduodenal con paredes gruesas firmemente adherido a la vena porta (Figura 3). Se enviaron dos muestras a patología: del quiste coledociano y de la vesícula biliar (Figura 4).
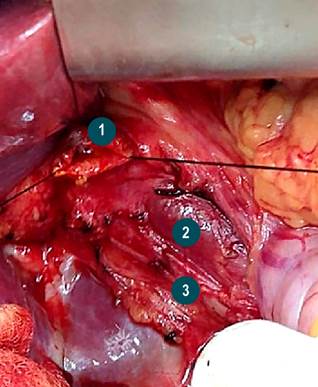
Figura propiedad de los autores.
Figura 3 Estructuras anatómicas. 1. Confluencia de los conductos hepáticos. 2. Vena porta. 3. Arteria hepática derecha que sale de la arteria mesentérica superior.
Resultados
La cirugía se desarrolló sin eventos adversos y el posoperatorio no tuvo complicaciones. Quince días después asistió a control con un reporte de patología que informó colecistitis aguda y quiste del colédoco sin malignidad.
Discusión
El diagnóstico de quiste de colédoco en adultos es cada vez más frecuente1,19,24,30. En el caso presentado se realizó el diagnóstico definitivo mediante CPRM, dado que los resultados de la ecografía no eran concluyentes; sin embargo, la clínica y resultados de laboratorio eran sugestivos de colestasis, por lo cual se decidió tomar una imagen con mayor rendimiento. Aunque la ecografía es la imagen más utilizada por su bajo costo y accesibilidad, no siempre logra identificar los quistes de colédoco porque presenta una sensibilidad que varía entre un 71% y un 97%, en comparación con la CPRM, cuya tasa de detección para los quistes de colédoco es del 96% a 100%29. El diagnóstico y tratamiento precoz de los quistes de colédoco es muy importante dado el alto riesgo de complicaciones en este grupo etario, como ictericia obstructiva, coledocolitiasis sintomática, pancreatitis, cirrosis biliar secundaria y colangiocarcinoma, y esta última es la más importante1,31,32. Se ha reportado que el riesgo de malignidad es de aproximadamente 10%-30%6,29,30; así mismo, este riesgo aumenta con la edad, pues es del 0,7% en la primera década de vida y más del 10% después de la segunda década, y se ha reportado malignidad en más de la mitad de pacientes con quiste de colédoco mayores de 60 años1,22. Otro factor de riesgo para malignidad es el tipo de quiste; pues tiene mayor incidencia el tipo I (68%), seguido del tipo IV (21%)6,14,33.
Debido a lo anterior, el tratamiento del quiste de colédoco consiste en la resección quirúrgica completa6,34. En los quistes tipo I y IV se realiza resección del quiste y hepatoyeyunoanastomosis en Y de Roux29,30, y puede ser necesaria una hepatectomía parcial en el tipo IVA. En los quistes tipo II se realiza la extirpación del quiste y podría ser necesaria una reparación bilioentérica2,29,35. En el quiste tipo III el tratamiento es la esfinteroplastia, la esfinterotomía36 o la colocación de un drenaje al duodeno11. En los Todani tipo V se puede realizar una resección hepática segmentaria, trasplante hepático o vigilancia estrecha a los pacientes para evitar complicaciones29,37,38.
Con la llegada de la cirugía mínimamente invasiva, la cirugía laparoscópica es segura y válida actualmente; en comparación con la técnica abierta, la cirugía laparoscópica requiere una menor necesidad de transfusiones y un tiempo de recuperación más corto, aunque el tiempo operatorio es más prolongado39,40.
Conclusiones
Los quistes de la vía biliar representan un reto diagnóstico debido a la inespecificidad de los signos y síntomas. La ecografía representa una imagen costo-efectiva para el diagnóstico de quistes de la vía biliar; sin embargo, como se evidenció en el caso presentado, un resultado negativo no descarta la enfermedad, y por esta razón es fundamental la realización de CPRM, que es el parámetro de referencia para el diagnóstico de quistes del colédoco, además de descartar litiasis y neoplasias. La resección del quiste es el tratamiento de elección debido al alto riesgo de malignización.
Agradecimientos
La presente investigación no ha recibido ayudas específicas.
REFERENCIAS
1. Baison GN, Bonds MM, Helton WS, Kozarek RA. Choledochal cysts: Similarities and differences between Asian and Western countries. World J Gastroenterol. 2019;25(26):3334-3343. https://doi.org/10.3748/wjg.v25.i26.3334 [ Links ]
2. Farías-Molina SM, Castillo-Machado RL, Sanhueza-Palma NC, Calzadilla-Riveras J.A. Quiste de colédoco Todani tipo II: caso clínico y revisión. Medwave. 2016;16(9):e6583. https://doi.org/10.5867/medwave.2016.09.6583 [ Links ]
3. Yamaguchi M. Congenital choledochal cyst. Analysis of 1,433 patients in the Japanese literature. Am J Surg, 1980;140(5):653-657. https://doi.org/10.1016/0002-9610(80)90051-3 [ Links ]
4. Bhavsar MS, Vora HB, Giriyappa VH. Choledochal cysts: a review of literature. Saudi J Gastroenterol. 2012;18(4):230-236. https://doi.org/10.4103/1319-3767.98425 [ Links ]
5. Honnavara-Srinivasan P, Anbalagan A, Shanmugasundaram R, Obla Lakshmanamoorthy N. Management of Choledochal Cysts at a Tertiary Care Centre: A Nine-Year Experience from India. Surg Res Pract. 2020;2020:8017460. https://doi.org/10.1155/2020/8017460 [ Links ]
6. Moslim MA, Takahashi H, Seifarth FG, Walsh RM, Morris-Stiff G. Choledochal Cyst Disease in a Western Center: A 30-Year Experience. J Gastrointest Surg. 2016;20(8):1453-1463. https://doi.org/10.1007/s11605-016-3181-4 [ Links ]
7. Babbitt DP. Congenital choledochal cysts: new etiological concept based on anomalous relationships of the common bile duct and pancreatic bulb. Ann Radiol (Paris). 1969:12(3):231-240. [ Links ]
8. Sánchez JA, Gómez S, Morales C, Hoyos SI. Quistes del colédoco. Rev Colomb Cir. 2015;30(4):296-305. https://doi.org/10.30944/20117582.379 [ Links ]
9. Miron A, Popa LG, Toma EA, Calu V, Parvuletu RF, Enciu O. The Curious Case of the Choledochal Cyst-Revisiting the Todani Classification: Case Report and Review of the Literature. Diagnostics (Basel). 2023;13(6):1059. https://10.3390/diagnostics13061059 [ Links ]
10. Ye Y, Lui VCH, Tam PKH. Pathogenesis of Choledochal Cyst: Insights from Genomics and Transcriptomics. Genes (Basel). 2022;13(6):1030. https://doi.org/10.3390/genes13061030 [ Links ]
11. Kumar M, Rajagopalan S. Choledochal cyst. Med J Armed Forces India. 2012;68(3):296-298. https://doi.org/10.1016/j.mjafi.2012.04.011 [ Links ]
12. Marcos A. Diagnóstico prenatal de quiste de colédoco: presentación de un caso. Rev Argent Ultrason. 2008;7(1):53-56. [ Links ]
13. Alonso-Lej F, Rever WB, Pessagno DJ. Congenital choledochal cyst, with a report of 2, and an analysis of 94, cases. Int Abstr Surg. 1959;108(1):1-30. [ Links ]
14. Todani T, Watanabe Y, Narusue M, Tabuchi K, Okajima K. Congenital bile duct cysts: Classification, operative procedures, and review of thirty-seven cases including cancer arising from choledochal cyst. Am J Surg. 1977;134(2):263-269. https://doi.org/10.1016/0002-9610(77)90359-2 [ Links ]
15. Sureka B, Rastogi A, Bihari C, Bharathy KGS, Sood V, Alam S. Imaging in ductal plate malformations. Indian J Radiol Imaging. 2017;27(1):6-12. https://doi.org/10.4103/0971-3026.202966 [ Links ]
16. Sosa R, Hernández E, López A, Bolaños J, González F. Diagnóstico y Tratamiento del Quiste del Colédoco Neonatal. Reporte de Casos. Rev Guatem Cir. 2016;22(1):25-28. [ Links ]
17. Tannuri AC, Hara LA, Paganoti GF, Andrade WC, Tannuri U. Choledochal cysts in children: How to Diagnose and Operate on. Clinics (Sao Paulo). 2020;75:e1539. https://doi.org/10.6061/clinics/2020/e1539 [ Links ]
18. Machado NO, Chopra PJ, Al-Zadjali A, Younas S. Choledochal Cyst in Adults: Etiopathogenesis, Presentation, Management, and Outcome-Case Series and Review. Gastroenterol Res Pract. 2015;2015:602591. https://doi.org/10.1155/2015/602591 [ Links ]
19. Pandit N, Deo KB, Yadav TN, Gautam S, Dhakal Y, Awale L, et al. Choledochal Cyst: A Retrospective Study of 30 Cases From Nepal. Cureus. 2020;12(11):e11414. https://doi.org/10.7759/cureus.11414 [ Links ]
20. Talini C, DE-Carvalho BC, Antunes LA, Schulz C, Sabbaga CC, Andrade SG, et al. Choledochal cyst in the pediatric population: experience of 13 laparoscopic procedures in two years at a single institution. Rev Col Bras Cir. 2018;10;45(3):e1854. https://doi.org/10.1590/0100-6991e-20181854 [ Links ]
21. Arroyo-Martínez L, Montero-Carvajal R, Ayi-Wong J. Quiste del colédoco como causa de dolor abdominal: revisión de un caso y bibliografía. Acta Med Costarric. 2004;46(3):149-151. https://doi.org/10.51481/amc.v46i3.150 [ Links ]
22. Søreide K, Søreide JA. Bile duct cyst as precursor to biliary tract cancer. Ann Surg Oncol. 2007;14(3):1200-11. https://doi.org/10.1245/s10434-006-9294-3 [ Links ]
23. Cención JD, Chanis R; Méndez J. Características clínicas y demográficas de los pacientes con quiste de colédoco atendidos en el Hospital del Niño Dr. José R. Esquivel en Panamá durante los años 2005 a 2018. Pediátr Panamá. 2019;48(2):4-10. https://doi.org/10.37980/im.journal.rspp.20191574 [ Links ]
24. Monteiro VV, Pinheiro F, Costa K, Seixas Z, Da Silva R. Choledochal cyst- unusual presentation in the adult phase: Case report. Int J Surg Case Rep. 2020;70:33-36. https://doi.org/10.1016/j.ijscr.2020.03.014 [ Links ]
25. Singham J, Schaeffer D, Yoshida E, Scudamore C. Choledochal cysts: analysis of disease pattern and optimal treatment in adult and paediatric patients. HPB (Oxford). 2007;9(5):383-387. https://doi.org/10.1080/13651820701646198 [ Links ]
26. Tello de Meneses A, Riggen L, Orozco E. Quiste de colédoco tipo I: Diagnóstico por imagen y anastomosis hepático-duodenal como medida terapéutica. Bol Med Hosp Infant Mex. 2013;70(6):482-487. [ Links ]
27. Lourenço AL, Proença A, Gil P.A Rare Case of Todani Type-III Choledochal Cyst. Acta Radiologica Portuguesa. 2020;32(2):23-25. https://doi.org/10.25748/arp.19632 [ Links ]
28. Sacher VY, Davis JS, Sleeman D, Casillas J. Role of magnetic resonance cholangiopancreatography in diagnosing choledochal cysts: Case series and review. World J Radiol. 2013;5(8):304-312. https://doi.org/10.4329/wjr.v5.i8.304 [ Links ]
29. Katabathina VS, Kapalczynski W, Dasyam AK, Anaya-Baez V, Menias CO. Adult choledochal cysts: current update on classification, pathogenesis, and cross-sectional imaging findings. Abdom Imaging. 2015;40(6):1971-1981. https://doi.org/10.1007/s00261-014-0344-1 [ Links ]
30. Lewis VA, Adam SZ, Nikolaidis P, Wood C, Wu JG, Yaghmai V, et al. Imaging of choledochal cysts. Abdom Imaging. 2015;40(6):1567-80. https://doi.org/10.1007/s00261-015-0381-4 [ Links ]
31. Gyawali S, Adhikari G, Shrestha S, Pradhan S, Bhandari RS. Concomitant hilar cholangiocarcinoma with choledochal cyst and cholelithiasis in an asymptomatic patient: A case report. Int J Surg Case Rep. 2021;84:106094. https://doi.org/10.1016/j.ijscr.2021.106094 [ Links ]
32. López-Ruiz R, Aguilera-Alonso D, Muñoz-Aguilar G, Fonseca-Martín R. Quistes de colédoco, una causa inusual de ictericia en pediatría. Presentación de serie de casos. Rev Chil Pediatr. 2016;87(2):137-142. https://doi.org/10.1016/j.rchipe.2015.08.009 [ Links ]
33. Ten-Hove A, Meijer VE, Hulscher BF, de Kleine HJ. Meta-analysis of risk of developing malignancy in congenital choledochal malformation. Br J Surg. 2018;105(5):482-490. https://doi.org/10.1002/bjs.10798 [ Links ]
34. Gadelhak N, Shehta A, Hamed H. Diagnosis and management of choledochal cyst: 20 years of single center experience. World J Gastroenterol. 2014;20(22):7061-7066. https://doi.org/10.3748/wjg.v20.i22.7061 [ Links ]
35. Ouaïssi M, Kianmanesh R, Belghiti J, Ragot E, Mentha G, Adham M, et al. Todani Type II Congenital Bile Duct Cyst: European Multicenter Study of the French Surgical Association and Literature Review. Ann Surg. 2015;262(1):130-8. https://doi.org/10.1097/SLA.0000000000000761 [ Links ]
36. Calderón M, Abarzúa J, Quiroga C, Gana J, de Barbieri F. Coledococele: caso diagnosticado por resonancia magnética. Rev Chil Radiol. 2020;26(2):76-78. http://dx.doi.org/10.4067/S0717-93082020000200076 [ Links ]
37. Liu Y, Sun J, Guo S, Liu Z, Zhu M, Zhang ZL. The distal classification and management of choledochal cyst in adults: Based on the relation between cyst and pancreatic duct. Medicine (Baltimore). 2017;96(12):e6350. https://doi.org/10.1097/MD.0000000000006350 [ Links ]
38. Vargas-Vásquez N, Jiménez-Luna G, Quiñones J, Sánchez-Temoche C. Enfermedad de Caroli: a propósito de un caso. Revista. colomb. Gastroenterol.. 2020;35(3):390-393. https://doi.org/10.22516/25007440.387 [ Links ]
39. Zhen C, Xia Z, Long L, Lishuang M, Pu Y, Wenjuan Z, et al. Laparoscopic excision versus open excision for the treatment of choledochal cysts: a systematic review and meta-analysis. Int Surg. 2015;100(1):115-122. https://doi.org/10.9738/INTSURG-D-14-00165.1 [ Links ]
40. Liu Y, Yao X, Li S, Liu W, Liu L, Liu J. Comparison of therapeutic effects of laparoscopic and open operation for congenital choledochal cysts in adults. Gastroenterol Res Pract. 2014;2014:670260. https://doi.org/10.1155/2014/670260 [ Links ]
Citación: Medina-Ortega MA, Vallejo-Vallecilla G, Gómez-Mosquera AV. Quiste de colédoco Todani I en una paciente adulta: caso clínico y revisión de la literatura. Revista. colomb. Gastroenterol. 2024;39(1):105-111. https://doi.org/10.22516/25007440.1074
Recibido: 28 de Abril de 2023; Aprobado: 05 de Junio de 2023











 texto em
texto em