Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Medicas UIS
versão impressa ISSN 0121-0319
Medicas UIS vol.25 no.2 Bicaramanga maio/ago. 2012
Análisis de la práctica transfusional en un
hospital de segundo nivel en Cali, Colombia
entre junio y noviembre de 2010
Wilson Valencia Arango*
Ingrid Villada**
Sandra Marcela Calero**
Diego Armando Muñoz**
Paula Andrea Varela**
Luzby Villada**
*MD Anestesiólogo. Hospital San Juan de Dios de Cali. Profesor asociado. Universidad Santiago de Cali. Valle del Cauca. Colombia.
**Estudiante de Medicina VI año. Universidad Santiago de Cali. Valle del Cauca. Colombia.
Correspondencia: Dr. Wilson Valencia A. Carrera 84 # 14-97. Santiago de Cali. Valle del Cauca. Colombia. Teléfono: [+57] 233951052, [+57] 3154898935. e-mail: wilsonvalenciaa@hotmail.com.
Artículo recibido el 1 de mayo de 2012 y aceptado para publicación el 27 de junio de 2012.
RESUMEN
Introducción: diferentes sociedades científicas han estudiado las indicaciones para la transfusión sanguínea y han diseñado guías de práctica clínica con el fin de evitar transfusiones innecesarias y optimizar el uso de las unidades de sangre donadas. Algunas investigaciones han encontrado que el seguimiento de estas guías no es el esperado. Objetivo: comparar las prácticas transfusionales en un hospital de II nivel de Colombia con las sugerencias de las guías internacionales. Materiales y métodos: usando los registros del Centro de Medicina Transfusional del hospital, se analizaron las transfusiones realizadas entre el 14 de julio y el 30 de noviembre de 2010, obteniendo datos acerca de la causa de la transfusión, el tipo de hemoderivado ordenado, la especialidad del médico solicitante y la concordancia con las guías de práctica clínica de la American Asociation of Blood Banks, la American Red Cross, y la American Society of Anesthesiologist. Se obtuvo el dato del porcentaje de transfusiones adecuadamente ordenadas con respecto al total. Resultados: la mayoría de las transfusiones fueron ordenadas por médicos generales y ellos mostraron la mejor adherencia a las guías de práctica clínica. La primera causa de transfusión correspondió a anemia y el hemoderivado más ordenado fue unidades de glóbulos rojos. El porcentaje de transfusiones inadecuadamente ordenadas fue de 25,5%. Conclusiones: la práctica transfusional debe ser mejorada adecuándose a las guías publicadas. Para ello los hospitales deben crear un Comité de Medicina Transfusional y escribir protocolos. Al revisar la literatura se encuentra que algunos aspectos de las guías podrían cambiar en el futuro, como el uso de plasma en casos de sangrado masivo. (MÉD. UIS. 2012;25(2):107-12).
Palabras Clave: Transfusión Sanguínea. Transfusión de Componentes Sanguíneos. Guías de Práctica Clínica como Asunto.
ABSTRACT
Analysis of transfusion practice in a second level hospital in Cali, Colombia from June to November 2010
Introduction: scientific societies have studied indications for blood transfusion and have designed clinical practice guidelines to avoid unnecessary transfusions and optimize the use of donated blood units. Some researches have found that these guidelines aren't followed as expected. Objective: compare transfusion practices of a Hospital level II in Colombia with the suggestions of international guidelines. Materials and methods: using the records of Transfusion Medicine Center of the Hospital, the transfusions made between July 14th and November 30th of 2010 were analyzed, we obtained information about the causes of transfusion, type of blood component ordered, the specialty of the ordering physician and the concordance with clinical practice guidelines of the American Association of Blood Banks, the American Red Cross, and the American Society of Anesthesiologists. We got facts about the percentage of properly ordered transfusions compared with the total of transfusions. Results: most of transfusions were ordered by general doctors who showed the best adherence to clinical practice guidelines. The first cause of transfusion was anemia and the blood component more requested was red cell units. The percentage of inadequate transfusions was 25.5%. Conclusions: transfusion practice must be improved adapting to published guidelines. Consequently, a transfusion medical committee must be created in every hospital as well as protocols must be written. Reviewing the literature, we found that some aspects of the guidelines could change in the future, like the use of plasma in cases of massive bleeding. (MÉD.UIS. 2012;25(2):107-12).
Keywords: Blood Transfusion. Blood Component Transfusion. Practice Guidelines as Topic.
INTRODUCCIÓN
Durante las dos últimas décadas del siglo XX, muchas asociaciones científicas revisaron la literatura relacionada con las transfusiones de componentes sanguíneos y elaboraron Guías de Práctica Clínica (GPC) y recomendaciones para disminuir las transfusiones innecesarias y optimizar el uso de cada unidad de sangre donada. Entre ellas estuvieron la American Association of Blood Banks (AABB), el American College of Obstetricians and Gynecologists, el American College of Physicians, el American College of Pathologists y el American College of Surgeons. En 1996, la American Society of Anesthesiologists (ASA) publicó sus GPC al respecto de acuerdo con la evidencia existente hasta el momento1 y fueron validadas en los años 2003 y 20062,3.
Se estima que el porcentaje de transfusiones innecesarias está entre el 5% y el 58%. Meléndez y colaboradores encontraron en un hospital universitario de Colombia durante el año 2006 en un estudio que involucró 408 pacientes un índice de transfusión inadecuada de un 24,1%4. Nuttall y colaboradores publicaron en Anesthesiology en el año 2003, que los anestesiólogos afiliados a la ASA estaban familiarizados con las GPC sobre transfusión solo en un 72%2. Este tema tiene gran importancia pues aunque una transfusión indicada puede salvar una vida, puede tener efectos secundarios importantes. Debe sopesarse muy bien la relación riesgo/beneficio y recordar que transfundir es transplantar un tejido y esto conlleva implicaciones inmunológicas como generación de aloanticuerpos, reacciones transfusionales, transmisión de enfermedades bacterianas y virales, e inmunosupresión. Varios estudios que analizan el pronóstico a mediano plazo de los pacientes que fueron transfundidos en el período perioperatorio han encontrado una mortalidad mayor en ellos que en quienes no lo fueron. El presente estudio se diseñó para evaluar las prácticas transfusionales en un hospital de II nivel en Colombia y observar si se ajustan a las GPC.
MATERIALES Y MÉTODOS
Este artículo corresponde a un estudio observacional de corte transversal. La población está constituida por los pacientes que fueron transfundidos en el Hospital San Juan de Dios de Cali (HSJD) en los Servicios de Cirugía, hospitalización en las Salas de Medicina Interna y Cirugía, Unidad de Cuidados Intermedios, Obstetricia y Urgencias, en el período comprendido entre el 12 de julio y el 30 de noviembre de 2010. Se realizó un premuestreo y según datos estadísticos proporcionados por el Servicio de Medicina Transfusional del hospital en los meses de marzo, abril y mayo de 2010, fueron transfundidos 238 pacientes correspondientes a los servicios incluidos en el estudio. Según estos datos se debería obtener una muestra aproximada de 357 sujetos durante el período de estudio. Fueron incluidos todos los pacientes transfundidos en el periodo de estudio de las siguientes especialidades: Ortopedia, Cirugía General, Ginecología, Medicina Interna, y Medicina General. Por otro lado se excluyeron todos los pacientes con deficiencias congénitas de factores de coagulación, anemia hemolítica de origen inmune, hemoglobinopatías, trombocitopenia de origen inmune, hiperesplenismo y patologías de médula ósea; ya que los médicos tratantes de estos pacientes pueden seguir otra indicación de transfusión diferente a las guías.
Los parámetros tomados como referencia para definir una transfusión adecuada en el presente estudio son las GPC de la ASA, de la AABB y de la Cruz Roja que se resumen así: no transfundir Glóbulos Rojos (GR) a ningún paciente con Hemoglobina (Hb) de 10 g/dL y transfundir a quien tenga un valor menor de 6 g/dL. Los pacientes con Hb entre 6 y 10 g/dL se transfundirán teniendo en cuenta otros indicadores además del valor de Hb, como la presencia de cardiopatía o neumopatía, riesgo de isquemia cardíaca o cerebral e inestabilidad hemodinámica. Transfundir plaquetas si el recuento del paciente es menor de 50 000 e independientemente del conteo si existe disfunción plaquetaria. Transfundir plasma en pacientes que han sido transfundidos en un volumen mayor a su volemia y presentan sangrado microvascular, cuando se requiera reversión urgente de warfarina, en casos de deficiencia de factores de coagulación cuando no se dispone del concentrado específico, con valores de Tiempo de Protrombina (PT) y Tiempo Parcial de Tromboplastina (PTT) 1,5 veces mayor que el control normal o en la presencia de sangrado microvascular. No se recomienda el uso de plasma como expansor de volemia ni para corregir hipoalbuminemia. Transfundir crioprecipitado en el periodo preoperatorio en pacientes con deficiencia congénita de fibrinógeno, enfermedad de von Willebrand y ante sangrado microvascular debido a transfusión masiva con concentración de fibrinógeno menor de 100 mg/dL1,5,6.
RECOLECCIÓN DE DATOS
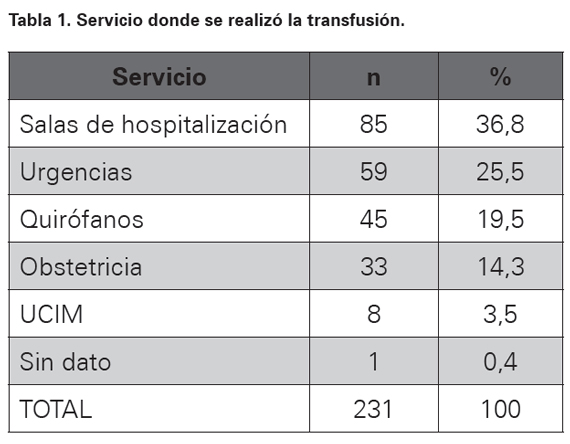
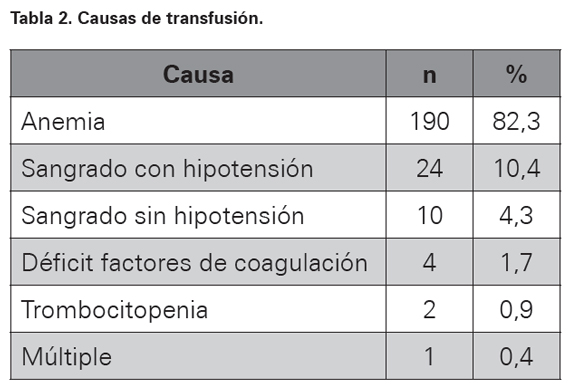
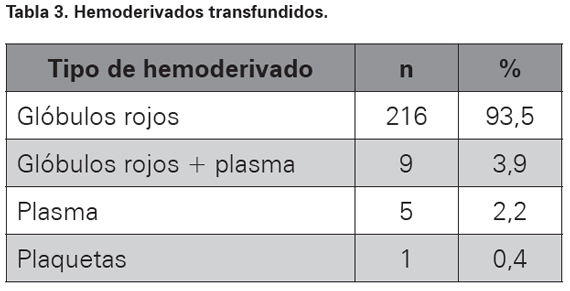
Se usaron los registros del Servicio de Medicina Transfusional para identificar los pacientes a quienes se solicitaron unidades de sangre o componentes para transfusión. Luego se revisó la historia clínica para completar la información necesaria, la cual se consignó en un formulario diseñado para tal fin con numeración consecutiva (ver Anexo 1). Se anotaron la edad, comorbilidades, estado hemodinámico y medición de hemoglobina pretransfusión, con el fin de obtener todos los datos relacionados con la decisión de ordenar la transfusión. Se tomó el número y porcentaje de pacientes transfundidos por servicio, la causa, especialidad del médico, y clase de hemoderivado transfundido (ver Tablas 1, 2 y 3).
Se utilizó el programa Excel para tabular y corregir los datos. Se obtuvo el porcentaje de pacientes con indicación transfusional adecuada según las guías descritas, con respecto al total de pacientes transfundidos, lo cual permitió obtener el resultado de transfusiones indicadas y no indicadas como porcentaje del total de ellas identificando si la práctica transfusional estuvo acorde con las guías de la ASA y la AABB, bajo la hipótesis de que el índice de calidad en medicina transfusional es inferior al 80%. Se discriminó el número y porcentaje de las transfusiones realizadas según edad del paciente, servicio en donde estaba hospitalizado, su causa, tipo de hemoderivado transfundido, y especialidad de quien ordenó la transfusión.
RESULTADOS
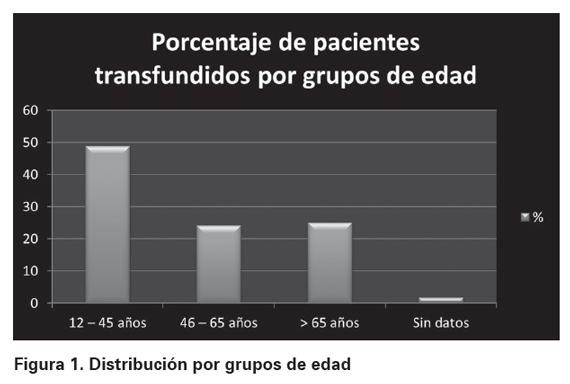
En el período de estudio se practicaron 233 transfusiones sanguíneas en los servicios y especialidades propuestas, número inferior al esperado según el premuestreo realizado. Dos formularios no identificaban la causa de la transfusión por lo que fueron desechados teniendo finalmente una muestra de 231 pacientes de los cuales el 53,6% (n=124) fueron de sexo masculino y el 45,8% restante (n=106) fueron de sexo femenino; en un 0,6% (n=1) no se indicaba el dato. La distribución por edades se encuentra en la Figura 1.
La frecuencia de transfusiones por servicios aparece en la Tabla 1. La causa clínica predominante como indicación de transfusión sanguínea fue anemia seguida de hipotensión como está en la Tabla 2. Los pacientes transfundidos recibieron en mayor porcentaje GR como hemoderivado más solicitado, lo que se observa en la Tabla 3.
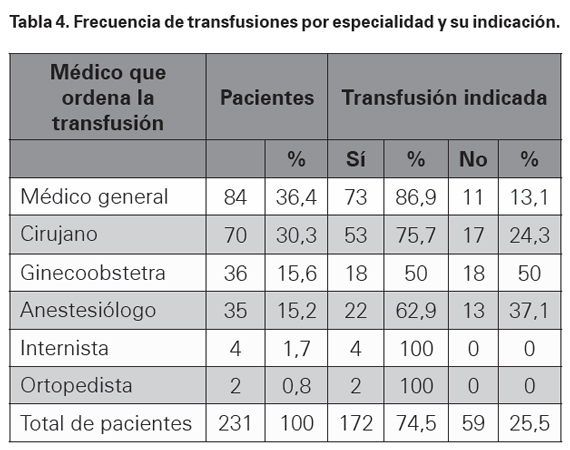
En la Tabla 4 se ordena por especialidades médicas la frecuencia de transfusiones, y para cada una de ellas si estaba indicada o no según las GPC. Medicina General mostró la mayor frecuencia y también la mejor adherencia a las GPC, mientras que Obstetricia presentó el mayor porcentaje de transfusiones no indicadas. En el total de los 231 pacientes, la transfusión estuvo bien indicada en el 74,5% de ellos, en los restantes no se ajustaba a las GPC.
DISCUSIÓN
En el presente estudio la indicación inadecuada de la transfusión se encontró en un 25,5% de los pacientes; este resultado es similar al encontrado en otras investigaciones realizadas al respecto4. Los servicios donde se realizaron la mayoría de las transfusiones fueron salas de hospitalización y urgencias, la gran mayoría de ellas tuvieron como causa la anemia, 82,3% del total, lo cual concuerda con el hecho de que el hemoderivado más ordenado fuera unidades de GR con un 93,5% del total de transfusiones. En los pacientes a los que se administró GR el promedio fue 2,39 unidades por paciente, y en el caso de plasma fue 4,92 unidades. Cuando existió hemorragia con o sin hipotensión el manejo se realizó con GR e infusión de cristaloides, pues la hemorragia fue causa del 14,7% de las transfusiones ordenadas mientras que el uso de GR más plasma ocurrió solo en el 3,9%, lo cual está de acuerdo con las GPC. La transfusión ordenada en sangrado sin hipotensión se explica por el hecho de que el médico se anticipa a una gran hemorragia inevitable que ocurre en quirófanos.
La mayoría de las transfusiones son ordenadas por médicos generales quienes a su vez mostraron la mejor adherencia a las GPC con un porcentaje de transfusiones inadecuadas del 13,1%, el más bajo de todos, mientras que el más alto fue el encontrado en obstetricia, en pacientes posparto o posaborto, donde el porcentaje de transfusiones inadecuadas fue del 50%. Esto podría explicarse por el hecho de que en Obstetricia se tome como límite para ordenar transfundir un valor de Hb de 7 g/dL, pues la mayoría de estas transfusiones inadecuadas ocurrieron en pacientes con valores entre 6,1 y 7,4 g/dL, con un promedio de 6,99 g/dL; en las guías se tiene como límite un valor de Hb de 6 g/dL. Hubo tres casos inusuales de pacientes transfundidas a pesar de presentar valores de Hb entre 8,4 y 9 g/ dL. El valor de 7 g/dL es sugerido por muchos como límite para transfundir7,8.
En general la falta de adherencia a las GPC se encuentra principalmente en la transfusión de GR en casos de anemia. En nuestro estudio se tuvo en cuenta la edad y la presencia de comorbilidades como razones para transfundir independientemente del valor de Hb. La anemia no influye en la morbimortalidad de pacientes jóvenes y sanos de Cirugía y Obstetricia1,5-7, pero sí lo hace en pacientes con comorbilidades importantes o edad avanzada. Muchos estudios no evalúan adecuadamente los diferentes factores de riesgo y por eso se presentan diferentes conductas9. Goodnough y colaboradores dicen que la anemia influye en la mortalidad y por ello sugieren tomar el valor de Hb con un mes de anticipación si se prevee sangrado quirúrgico importante para detectar si existe anemia y tratarla según su causa disminuyendo la necesidad de transfusiones. La anemia es una condición clínica significativa más que un dato anormal10.
Leichtle y colaboradores encontraron en 23 348 cirugías colorectales realizadas entre 2005 y 2008 que la anemia leve, moderada o severa fue un predictor independiente de complicaciones con un riesgo relativo comparado con pacientes no anémicos de 1,49 (IC 95% 1,20-1,86), 2,19 (IC 95% 1,63-2,94), y 1,83 (IC 95% 1,05-3,19) respectivamente11. Wen-Chih Wu y colaboradores estudiaron 310 311 pacientes mayoresde 65 años llevados a cirugía mayor no cardíaca entre los años 1997 y 2004, encontraron un aumento de la mortalidad en los 30 días siguientes a cirugía con un riesgo relativo de 1,6 (95% IC 1,1%-2,2%) por cada punto porcentual de alteración en el hematocrito y que empieza cuando este es de 38,9%, aumentando el riesgo progresivamente con su disminución12. Esto sugiere una influencia de la anemia en la morbimortalidad del paciente anciano y recuerda que el valor de Hb no es el único factor a tener en cuenta para la decisión de transfundir.
La recomendación negativa para el uso de plasma como expansor plasmático ha sido cuestionada en los últimos años en casos de sangrado masivo, definido este como la pérdida del 50% de la volemia en tres horas o la totalidad de ella en 24 horas. En las guerras de Irak, ante la dificultad de conseguir hemoderivados, los heridos en shock hipovolémico eran transfundidos con sangre fresca total. Los médicos militares observaron mayor sobrevida en estos casos que en los pacientes transfundidos con GR y cristaloides. Estas observaciones fueron trasladadas a cirugías con gran hemorragia, en Dinamarca reportan en cirugías de aorta abdominal el uso de protocolos para transfusión masiva con paquetes transfusionales consistentes en la administración de cinco unidades de plasma y dos unidades de plaquetas por cada transfusión de cinco unidades de GR, disminuyendo la mortalidad del 66% al 44%13. Muchos piensan que sería mejor el uso de sangre total pues se requerirían cinco donantes en lugar de 12, disminuyendo los riesgos de las transfusiones que incluyen transmisión de enfermedades virales y bacterianas, incompatibilidades de grupo y Rh, y consecuencias inmunológicas importantes. El principal beneficio de la transfusión de paquetes transfusionales o de sangre total en lugar de GR y cristaloides se encuentra en la disminución de la coagulopatía dilucional y en una recuperación de la volemia más eficiente. Alexander y colaboradores encontraron en un estudio realizado en 1540 pacientes obstétricas transfundidas entre 2002 y 2006 en el Hospital Parkland de Texas que el 43% recibieron sangre total, 39% GR y el 18% paquetes transfusionales; se presentó necrosis tubular aguda poshipotensión respectivamente en el 0,3, 2 y 4% de los casos (p=< 0,001). Hubo una muerte en el grupo transfundido con GR, dos en las de paquetes transfusional y ninguna en las de sangre total (p=0,03)14. La recomendación en contra del uso de plasma o de sangre total para recuperar volemia debe ser reconsiderada en casos de transfusión masiva, para esto se necesita la realización de más estudios.
CONCLUSIONES
En conclusión, la calidad de la práctica transfusional del HSJD es aceptable pero debe ser mejorada. Todos los hospitales deben crear un comité para terapia transfusional que elabore protocolos de acuerdo con las GPC, los cuales deben ser actualizados periódicamente; es necesaria la implementación de medidas para disminuir la necesidad de transfusiones alogénicas8,15. Debe solicitarse a los médicos anestesiólogos y obstetras anotar en la historia clínica un estimado de la magnitud del sangrado ocurrido durante sus procedimientos, pues usualmente no se encuentra.
DECLARACIONES ÉTICAS
Limitaciones: en los casos de transfusión por hemorragia fue difícil establecer si el uso de hemoderivados estaba indicado pues lo usual es no encontrar en la historia el dato de la magnitud del sangrado ocurrido; se usó como referencia la información de inestabilidad hemodinámica. El tamaño de la muestra es pequeño, inferior al esperado y podría reflejar la realidad del HSJD pero no permite hacer generalizaciones. Es necesario realizar más estudios en diferentes hospitales y con muestras más grandes para tener un mejor conocimiento de la práctica transfusional en Colombia, dada la gran importancia de este tema, y sugerir las correcciones. Para ello deberá usarse como parámetro las nuevas guías de la AABB publicadas en una fecha posterior a la realización del presente estudio16.
Conflictos de intereses: ninguno declarado; estudio financiado con recursos propios de los investigadores.
AGRADECIMIENTOS
Los autores agradecen la colaboración de la doctora Margarita Rosa Cardona, bacterióloga del Centro de Medicina Transfusional del Hospital San Juan de Dios de Cali.
REFERENCIAS BIBLIOGRÁFICAS
1. Practice guidelines for blood component therapy: A report by the American Society of Anesthesiologists Task Force on blood component therapy. Anesthesiology. 1996;84:732-47. [ Links ]
2. Nuttall GA, Stehling LC, Beighley CM, Faust RJ; American Society of Anesthesiologists Committee on Transfusion Medicine. Current transfusion practices of members of the american society of anesthesiologists:a survey. Anesthesiology. 2003;99:1433-43. [ Links ]
3. American Society of Anesthesiologists Task Force on Perioperative Blood Transfusion and adjuvant therapies. Practice guidelines for perioperative blood transfusion and adjuvant therapies: an updated report by the American Society of Anesthesiologists Task Force on Perioperative Blood Transfusion and Adjuvant Therapies. Anesthesiology. 2006;105:198–208. [ Links ]
4. Meléndez HJ, Zambrano M, Martínez X. Evaluación de adecuada indicación transfusional en un hospital universitario. Rev Col Anest. 2007;35:195-201. [ Links ]
5. Cable R, Carlson B, Chambers L, Kolins J, Murphy S, Tilzer L, et al. Practice guidelines for blood transfusion: a compilation from recent peer-reviewed literature [Internet]. 2 ed. American red cross; 2007 [citado 2011 Nov 21]. Disponible en: http://www.sld.cu/galerias/pdf/sitios/anestesiologia/practical_guidelines_blood_transfusion.pdf. [ Links ]
6. American Association of Blood Banks. Standards for blood banks and transfusions services. 20th ed. Bethesda, Maryland: AABB press; 1999. [ Links ]
7. Kumar A. Perioperative management of anemia: Limits of blood transfusion and alternatives to it. Cleve Clin J Med. 2009;76 Suppl 4:112-8. [ Links ]
8. Rivera D, Pérez A. Técnicas de ahorro sanguíneo en cirugía. Rev Col Anest. 2011;39:545-59. [ Links ]
9. Carson JL, Duff A, Berlin JA, Lawrence VA, Poses RM, Huber EC, et al. Perioperative blood transfusion and postoperative mortality. JAMA. 1998;279:199-205. [ Links ]
10. Goodnough LT, Shander A, Spivak JL, Waters JH, Friedman AJ, Carson JL, et al. Detection, evaluation, and management of anemia in the elective surgical patient. Anesth Analg. 2005;101:1858-61. [ Links ]
11. Leichtle SW, Mouawad NJ, Lampman R, Singal B, Cleary RK. Does preoperative anemia adversely affect colon and rectal surgery outcomes?. J Am Coll Surg. 2011;212:187-94. [ Links ]
12. Wu WC, Schifftner TL, Henderson WG, Eaton CB, Poses RM, Uttley G, et al. Preoperative hematocrit levels and postoperative outcomes in older patients undergoing noncardiac surgery. JAMA. 2007;297:2481-8. [ Links ]
13. Llau JV, Basora M, Gómez A, Moral V. Tratado de medicina transfusional perioperatoria. Barcelona: Elsevier; 2010. pp. 509. [ Links ]
14. Alexander JM, Sarode R, McIntire DD, Burner JD, Leveno KJ. Whole Blood in the management of hypovolemia due to obstetric hemorrhage. Obstet Gynecol. 2009;113:1320-6. [ Links ]
15. Wilson K, MacDougall L, Fergusson D, Graham I, Tinmouth A, Hebert PC. The effectiveness of interventions to reduce physician's levels of inappropriate transfusion: what can be learned from a systematic review of the literature. Transfusion. 2002;42:1224-9. [ Links ]
16. Carson JL, Grossman BJ, Kleinman S, Tinmouth AT, Marques MB, Fung MK, et al. Red Blood Cell Transfusion: a Clinical Practice Guideline From the AABB. Ann Intern Med. 2012; 157 (1): 49-58. [ Links ]