Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Medicas UIS
versión impresa ISSN 0121-0319
Medicas UIS vol.25 no.2 Bicaramanga mayo/ago. 2012
Linfangioma fetal: reporte de casos en Bogotá,
Colombia
Jorge Augusto Rodríguez Ortiz*
Sorssy Elena Urzola González**
Pablo A. Victoria***
Rodrigo Baquero****
*MD Ginecoobstetra. Especialista en Epidemiología Clínica. Profesor de la Unidad de Medicina Materno Fetal. Hospital Simón Bolívar. L'ecographie LTDA. Bogotá D.C. Colombia.
** MD Residente II año Ginecología y Obstetricia. Universidad El Bosque. Bogotá D.C. Colombia.
*** MD Ginecobstetra. Unidad de Medicina Materno Fetal. Saludcoop EPS - Fundación Santa Fe. Bogotá D.C. Colombia
**** MD Ginecobstetra. Profesor de la Unidad de Medicina Materno Fetal. Hospital Simón Bolívar. L'ecographie LTDA. Bogotá D.C. Colombia.
Correspondencia: Dr. Jorge Rodríguez Ortiz. Carrera 21 # 120-33 apartamento 201. Bogotá D.C. Colombia. Teléfono: 3102407432. e-mail: jarobg@yahoo.com.
Artículo recibido el 7 de marzo de 2012 y aceptado para publicación el 24 de julio de 2012.
RESUMEN
Introducción: los linfangiomas son malformaciones del sistema linfático que pueden aparecer como cavidades multilobuladas a nivel del cuello (75%) y axilas (20%), siendo muy pocos los casos de linfangiomas extensos reportados en la literatura. La incidencia de los casos diagnosticados en el período prenatal es realmente baja pero causa una tasa muy alta de mortalidad por su relación con complicaciones o efectos de compresión, pudiendo generar dificultad respiratoria, dificultad para deglutir, fiebre, aumento repentino de la lesión o sobreinfección de la misma. Se revisan dos casos y se realiza una revisión de la literatura sobre el diagnóstico prenatal y pronóstico de la enfermedad. Metodología: se presentan dos casos con diferente desenlace y se efectúa una búsqueda exhaustiva a través de MEDLINE por PubMed, MD Consult, Ovid y Hinari, de los últimos tres años con términos MeSH, los cuales fueron: Lymphangioma; Lymphangioma, cystic; Abdominal cystic lymphangioma; Prenatal diagnosis; Ultrasonography, prenatal. Se obtuvieron un total de 449 artículos de los cuales 18 se encontraron pertinentes y adecuados para incluir en la revisión, ninguno de los cuales se obtuvo en el medio latinoamericano. Conclusión: el linfangioma es una patología infrecuente cuyo diagnóstico prenatal temprano y adecuado ayuda a la consejería y al manejo del recién nacido y mejora así el pronóstico neonatal (MÉD.UIS.2012;25(2):149-54).
Palabras Clave:Linfangioma. Linfagioma Quístico. Diagnóstico Prenatal. Ultrasonografía Prenatal.
ABSTRACT
Fetal lymphangioma:report of cases in Bogota, Colombia
Introduction: lymphangiomas are malformations of the lymphatic system that can appear as multilobulated cavities in the neck (75%) and axilla (20%) with very few cases of extensive lymphangioma reported in the literature. The incidence of cases diagnosed prenatally is really low but causing very high mortality rate because of its relationship with complications or compression effects which can result in difficulty breathing, difficulty swallowing, fever, sudden or coinfection of the lesion. Two cases are reviewed in order to conduct a review of the literature on prenatal diagnosis and prognosis. Methodology: we present two cases with different outcome, performing an exhaustive search through PubMed MEDLINE, MD Consult, Ovid, Hinari for the last three years with MeSH terms: lymphangioma, lymphangioma, cystic, abdominal cystic lymphangioma, prenatal diagnosis, ultrasonography, prenatal. We obtained a total of 449 articles of which 18 were relevant and appropriate to include in the review, none of which was obtained in the Latin American environment. Conclusion: lymphangioma is an uncommon condition whose early diagnosis and adequate prenatal counseling helps to manage and improve newborn neonatal prognosis (MÉD.UIS.2012;25(2):149-54).
Keywords: Lymphangioma. Lymphangioma Cystic. Prenatal Diagnosis. Prenatal Ultrasonography.
INTRODUCCIÓN
Los linfangiomas son malformaciones del sistema linfático que pueden aparecer como cavidades multilobuladas ubicadas principalmente a nivel del cuello, axilas y tórax. Usualmente son lesiones bien circunscritas y de un tamaño pequeño aunque en un menor número de casos pueden presentarse como lesiones gigantes1. El uso rutinario de la ecografía durante el embarazo ha causado un gran impacto sobre la detección de esta patología en etapas cada vez más tempranas, siendo posible la detección precoz y su tratamiento adecuado tanto a nivel prenatal como posnatal.
Son caracterizados por cavidades llenas de linfa con paredes de endotelio linfático de tamaño variable, desde espacios microscópicos a grandes quistes de varios centímetros de diámetro. Estos espacios son dilataciones de vasos linfáticos sin una comunicación normal con el sistema venoso lo que por definición es un hamartoma del tejido linfático. Es una patología principalmente pediátrica aunque existen casos descritos en adultos, cuya gran mayoría aparece en los primeros años de vida, 60% en el período prenatal-nacimiento y 80% antes de los primeros dos años de vida.
La incidencia de los linfangiomas diagnosticados en el período prenatal es realmente baja, aproximadamente 1 en 6000 nacidos vivos, lo que hace de completo interés la profundización en el tema por su extraña aparición. Se describen dos casos con diferente pronostico, controlados por los Servicios de Medicina Materno Fetal y Pediatría del Hospital Simón Bolívar y Saludcoop EPS.
REPORTE DE CASOS
Caso 1
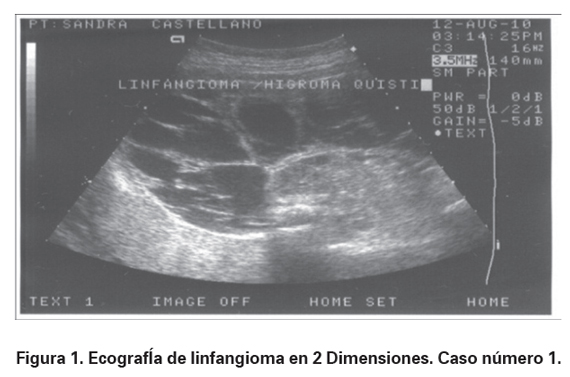
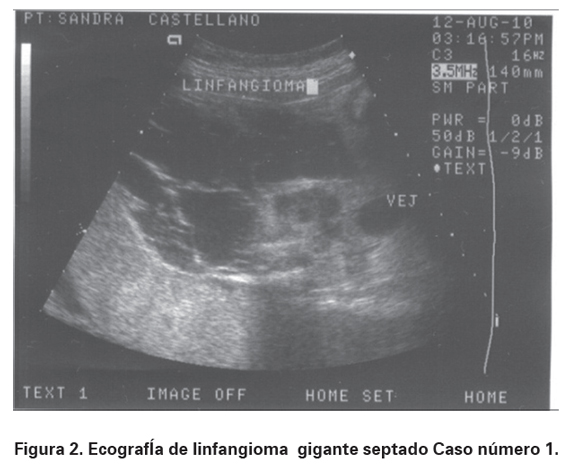
Paciente de 21 años de edad, quien ingresa remitida al Servicio de Urgencias Ginecológicas del Hospital Simón Bolívar, centro público de remisión de III nivel de atención, que atiende en su gran mayoría pacientes del régimen subsidiado y niveles socioeconómicos bajos, por presentar amniorrea de un día de evolución, cursando con embarazo de 33,4 semanas por amenorrea. No tiene antecedentes médicos o ginecológicos de importancia, excepto la ausencia de controles prenatales. A su ingreso se realiza ecografía obstétrica por el Servicio de Medicina Materno Fetal evidenciando un feto vivo con oligohidramnios y la presencia de masa quística multiseptada que se extiende desde el tórax y compromete el hemicuerpo izquierdo, de aproximadamente 15 cm en su extensión total, no vascularizada, que al parecer depende del tejido celular subcutáneo y respeta estructuras intratorácicas e intraabdominales (ver Figuras 1 y 2).
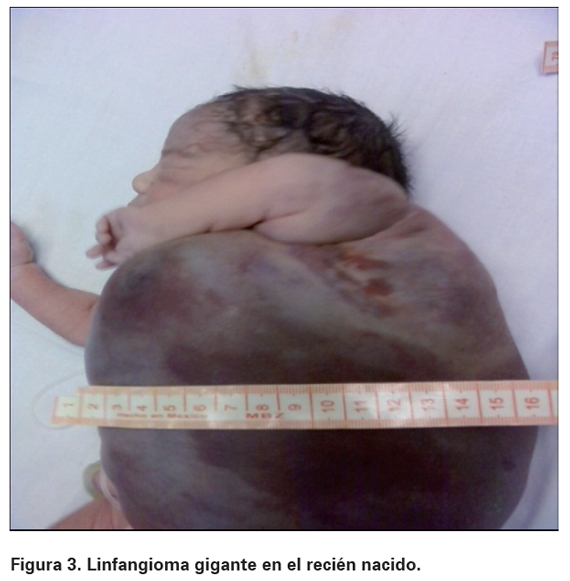
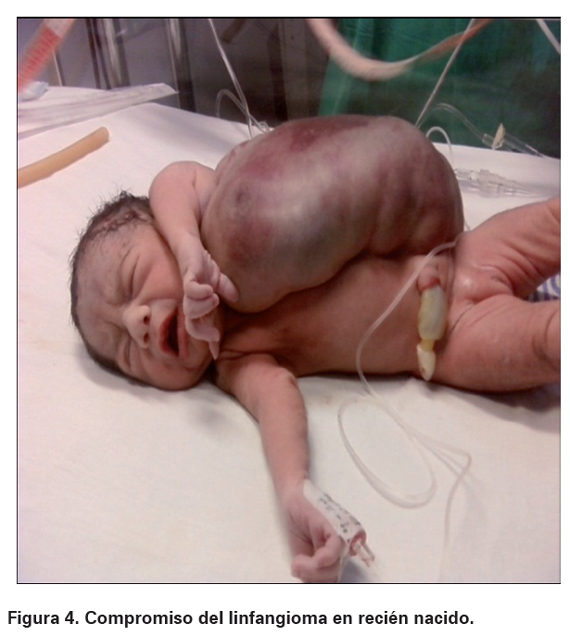
Se realiza cesárea de urgencia obteniendo recién nacido vivo de sexo femenino en el cual se identifica masa gigante de aspecto quístico, única y multilobulada a nivel axilar y de miembro superior izquierdo. Sus características eran de consistencia blanda, indolora, mal delimitada y cubierta por piel delgada de color azul violáceo que mide 31 x 36 cm, que se extiende desde el cuello hasta la región inguinal izquierda, y desde la línea paraesternal izquierda hasta la apófisis espinosa a lo largo de toda la columna vertebral, pero sin compromiso de esta (ver Figuras 3 y 4).
Dos días después, se presenta fallecimiento el cual se atribuye a anemia severa con repercusión hemodinámica. El estudio histológico del tejido por patología confirmó el diagnóstico prenatal.
Caso 2
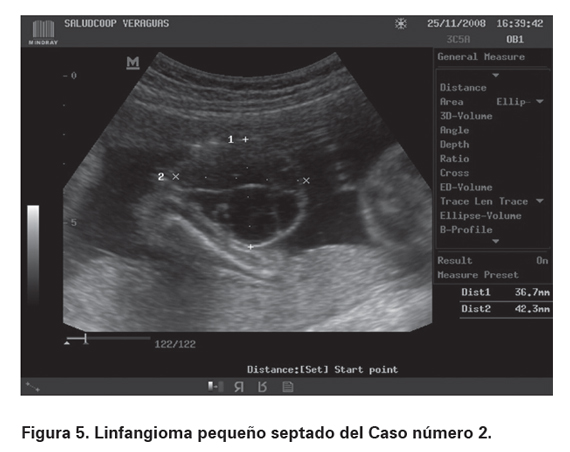
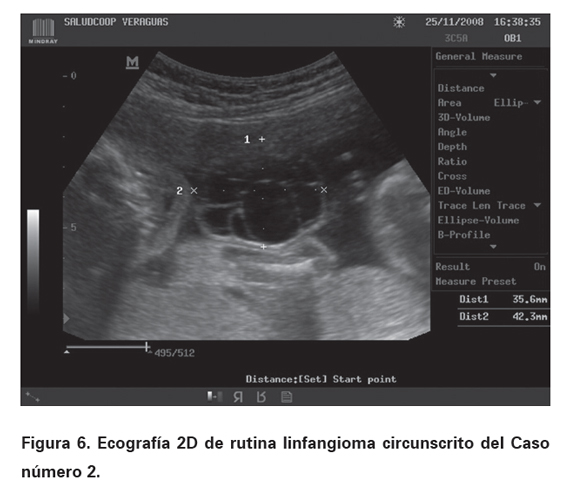
Paciente de 19 años de edad, G1P0, cursando con gestación única de 17 semanas con controles prenatales adecuados, quien ingresa al Servicio de Ecografía de la IPS Saludcoop Veraguas, Centro de Ultrasonografía Prenatal, entidad privada que atiende de manera particular y con convenios al régimen contributivo. Se realiza ecografía obstétrica básica evidenciando masa de aspecto quístico, multilobulada de 35 x 42 mm, sin vascularización, que compromete la porción inferior del hemicuello izquierdo, la axila, el hemitórax y la porción del abdomen ipsilateral. El resto de la valoración anatómica fue normal (ver Figuras 5 y 6). Se hizo seguimiento del caso realizando dentro de los estudios prenatales estudio genético invasivo con resultado de cariotipo que fue reportado como 46 XX (femenino normal). La lesión no presentó progresión importante durante el resto del embarazo y a las 39 semanas se obtuvo por cesárea un recién nacido de sexo femenino, con presencia de lesión compatible con linfangioma. Se realizó cirugía exitosa para la resección de la masa, sin embargo por cambio de residencia de la paciente no se pudo documentar la necesidad de posterior manejo médico. Según referencia telefónica posterior, el neonato actualmente vive actualmente sin complicaciones importantes relacionadas con su patología.
METODOLOGÍA
Se realizó una búsqueda a través de MEDLINE por PubMed, MD Consult, Ovid y Hinari, de los últimos tres años con los términos MeSH: Lymphangioma; Lymphangioma, cystic; Abdominal cystic lymphangioma; Prenatal diagnosis; Ultrasonography, prenatal. Se obtuvieron un total de 449 artículos de los cuales 18 se incluyeron en la revisión debido a que incluían revisiones de la literatura actualizada y casos semejantes.
CONSIDERACIONES ÉTICAS
Los reportes de los casos y sus fotografías se realizaron con el consentimiento informado de los padres. Los autores no refieren presencia de conflictos de interés durante la realización y publicación de este artículo.
DISCUSIÓN
Se reportan dos casos de linfangiomas con diferentes resultados, siendo muy pocas las referencias presentadas en la literatura sobre esta patología. Los tumores fetales de este tipo se sospechan generalmente durante una exploración ecográfica de control de segundo trimestre y afortunadamente, la detección precoz ha aumentado en los últimos 20 años gracias a los avances en la tecnología radiológica, tales como la resonancia magnética y la ecografía tridimensional. Aunque infrecuentes, estos tumores se encuentran en alrededor del 2,5 % de los estudios ecográficos prenatales anormales y se asocian con tasas de morbilidad y mortalidad significativas. La localización y vascularización determinan las tasas de mortalidad y son factores aún más importantes que el mismo tipo histológico, en la predicción del curso evolutivo de la lesión. Se deben realizar otras pruebas de diagnóstico complementario como el cariotipo fetal, una ecografía detallada y ocasionalmente biopsia de la lesión para llegar a un diagnóstico definitivo1,2.
Los linfangiomas son masas benignas constituidas por vasos linfáticos de tamaño muy variable cuya incidencia es de 1 por cada 6000 embarazos y su diagnóstico es prenatal en el 50% de los casos. Constituyen solo alrededor del 4 % de todos los tumores vasculares y alrededor de 26% de los tumores vasculares benignos en los niños, pudiéndose localizar en cualquier parte del cuerpo, pero se asientan con mayor frecuencia en cuello, mediastino o abdomen. Los que se presentan en cuello y mediastino parecen asociarse con peor pronóstico1,2,5,6. La mitad de estos están presentes en el momento del nacimiento y el 90 % son evidentes antes de los dos años, sin que existan variaciones según el sexo1,7,8.
La patogénesis ha sido previamente estudiada2. Se conoce que el drenaje de la linfa del embrión, cuya función es devolver a la corriente sanguínea sustancias proteicas y defender al organismo de las infecciones; se hace en el saco linfático yugular y de aquí la linfa drena por medio de un canal que se forma alrededor del día 40 posconcepcional en la vena yugular. Como se puede suponer, un fallo en la formación del canal comunicante, un bloqueo de este o un aumento significativo de la presión venosa puede dar lugar a una retención de linfa en el sistema linfático, formando grandes quistes de retención alrededor de la región cervical que progresan a lo largo del cuerpo, con el desarrollo de un hidrops no inmune, provocando en algunos casos la muerte prematura del feto. Si luego se logra establecer un drenaje, la secuencia de acumulación de linfa se interrumpe y el exceso de linfa vuelve al sistema circulatorio fetal.
La etiología guarda relación con la embriogénesis, y usualmente se asocian a otras alteraciones como trisomias 13, 18 o 21 y los síndromes de Turner, Klinefelter, Noonan, Cunning y Roberts10. Los fetos con el síndrome de Turner nacen con pliegues en el cuello o pterygium colli, producto del exceso de piel. Otras anomalías pueden ser atribuidas a la sobre distensión de la piel y el defecto residual se debe al exceso de piel en el área más afectada4,5.
Los linfangiomas pueden presentar diferentes tamaños, lo cual puede influir en el desenlace final, tal como se hace evidente en los casos revisados. Estos tumores pueden ser microquísticos si su tamaño es menor a 1 cm y macroquísticos si es mayor a 1 cm. Además tienen diferentes tipos histológicos como linfangioma capilar, el cual es raro y difícil de distinguir, linfangioma cavernoso que está formado por vasos linfáticos dilatados y linfangioma cístico llamado también higroma quístico, pudiendo comprometer tanto vasos arteriales como venosos1,3. Aunque pueden aparecer en cualquier parte del cuerpo, el 75% se localizan en el cuello, la cabeza o las axilas. Localizaciones menos habituales incluyen: el retroperitoneo (2%), el mediastino (1%) y área escrotal con aproximadamente 30 casos descritos en la literatura.
En los linfangiomas de las regiones lateral y posterior del cuello se suelen descubrir anomalías cromosómicas e hidropesía, por ende es mandatorio la realización de cariotipo mediante amniocentesis o biopsia corial. Si el tumor no compromete el cuello, la probabilidad de patología genética asociada disminuye de manera considerable. Así, se logró documentar en el segundo caso, donde el compromiso anatómico era principalmente axilar y el cariotipo fue reportado como normal. Si el tumor es resecable, el pronóstico suele ser bueno, sin embargo, las lesiones multifocales pueden ser difíciles de tratar y los casos que se asocian con cromosomopatías, derrame pleural, ascitis o hidropesía tienen mal pronóstico1. Adicionalmente pueden presentar linfedema en el 69%, hidrops fetal en 46% y oligohidramnios en el 68%11.
La ecografía 3D multiplanar es de utilidad para confirmar el diagnóstico y aportar información más detallada respecto a la extensión e infiltración del tumor. La resonancia magnética podría ayudar de igual manera en la determinación del tamaño de la lesión y en establecer el compromiso de otros órganos14.
Los diagnósticos diferenciales incluyen encefalocele posterior, mielomeningocele, teratoma quístico benigno y quiste subcorionico placentario. El diagnóstico diferencial en la vida posnatal debe hacerse con hemangiomas, quistes tiroglosos, remanentes branquiales y teratoma quístico maduro. Por otro lado, en los niños más grandes se hace con linfadenitis, neurofibromas, tumores salivares o tumores tiroideos10,11. En nuestros pacientes el diagnóstico prenatal fue realizado por médicos especialistas en el área ecográfica y perinatal, lo cual sirvió para intentar mejorar el pronóstico neonatal. Las características clínicas del linfangioma en la vida posnatal son lo que hacen diagnosticar con claridad la patología, pudiendo encontrar variedad en su presentación siendo únicos o múltiples, de tamaño variable, indoloro, blando, mal delimitado, fluctuante, lobulado, traslúcido y no adherido a planos profundos. La piel que los recubre suele ser delgada y azulada8,11.
Desafortunadamente el tratamiento en la vida prenatal no es usual. Podría terminarse el embarazo en los casos de asociaciones letales y de gran compromiso fetal. Si la masa llegase a obstruir la vía aérea puede considerarse la realización de un EXIT (Cirugía intraparto exútero).
Las lesiones de peor pronóstico suelen ser aquellas que presentan gran extensión o cercanía con estructuras vitales, las que se presentan en edades gestacionales tempranas y las que se asociación con cromosomopatías o alteraciones identificables ecográficamente en la vida prenatal o posnatal. Estos factores pronósticos se hacen claramente identificables en los dos casos expuestos, ya que mientras en el caso número uno se tenía una lesión muy extensa que genero un cuadro anémico fatal, en el caso numero dos se observó una lesión pequeña, no cervical sin lesiones asociadas y cariotipo normal, lo cual a la postre, llevo a un desenlace favorable. A pesar de ser consideradas lesiones sin potencial de malignidad, los linfangiomas suelen progresar y recidivar, sobre todo debido a infecciones asociadas o a cirugías incompletas previas.
En el tratamiento, la resección total del tumor es lo fundamental, aunque esto es algo imposible en la mayor parte de los casos, dado que infiltra estructuras como la lengua y faringe o está adherido a estructuras vitales como el plexo cervical, nervio frénico, nervio vago, vena yugular o arteria carótida. En estos casos es necesario la utilización de la radioterapia y/o tratamiento con corticoides o bleomicina como agentes esclerosantes con tasas de éxito disimiles con tasas de recidiva posterior a tratamiento médico hasta del 11%.
En los últimos años se ha adquirido experiencia con el uso de sustancias esclerosantes de los vasos linfáticos que forman el higroma, que se inyectan localmente, aumentando la permeabilidad del endotelio y logrando así el drenaje acelerado del contenido produciendo contracción y cierre de los espacios quísticos y la desaparición de estos. La más usada de estas sustancias es el OK 470, pero hoy en día es una sustancia cara y no disponible fácilmente en las farmacias y solo puede utilizarse siguiendo un protocolo hospitalario estricto8-10. Otra de las sustancias utilizadas es el OK 432 (Picibanil), que es una mezcla incubada liofilizada de Streptococcus pyogenes del grupo A, de origen humano, que produce un aumento en el número de neutrófilos, macrófagos y leucocitos en el fluido del higroma quístico, además aumenta el número de células asesinas y linfocitos T, con mayor concentración de factor de necrosis tumoral y de interleucina9,10,12. A pesar que, en nuestro medio se ha utilizado esta última, todavía faltan muchos estudios para establecer la adecuada eficacia de estas sustancias. En conclusión, toda masa quística debe ser adecuadamente valorada, realizando un diagnóstico temprano, con los recursos radiológicos más seguros y disponibles en la actualidad y un seguimiento adecuado con el fin de dar una consejería adecuada a los padres y al equipo multidisciplinario en el momento del parto y por ende el futuro de la gestación12-4.
REFERENCIAS BIBLIOGRÁFICAS
1. Chervenak FA, Isaacson G, Blakemore KJ, Breg WR, Hobbins JC, Berkowitz RL,et al. Fetal cystic hygroma: Cause and natural history. N Engl J Med. 1983;309:822-5. [ Links ]
2. Waldhausen JHT, Holteman MJ, Tapper D. Identification and surgical management of cystic retroperitoneal lymphangioma in children. Pediatr Surg Int. 1996;11:283-5. [ Links ]
3. Howard DJ, Lund VJ, Pharynx, larinx and neck. In: William NS, Bulstrode CJK, O'Connel PR, editors. Bailey & Love's short practice of surgery. 25th ed. London:Arnold; 2008. pp.729. [ Links ]
4. Thakur SK. Unilocular cystic lymphangioma of thigh-an extremely rare clinical entity. Indian J Surg. 2010;72(5):417-8. [ Links ]
5. Vaknin Z, Ben-Ami I, Reish O, Herman A, Maymon R. Fetal abnormalities leading to termination of singleton pregnancy: the 7-year experience of a single medical center. Prenat diagn. 2006;26(10):938-43. [ Links ]
6. Sankar VH, Phadke SR. Clinical utility of fetal autopsy and comparison with prenatal ultrasound findings. J Perinatol. 2006;26(4):224-9. [ Links ]
7. Johns N, Al-Salti W, Cox P, Kilby MD. A comparative study of prenatal ultrasound findings and post-mortem examination in a tertiary referral centre. Prenat Diagn. 2004;24(5):339-46. [ Links ]
8. Kaasen A, Tuveng J, Heiberg A, Scott H, Haugen G. Correlation between prenatal ultrasound and autopsy findings: A study of second-trimester abortions. Ultrasound in Obstet Gynecol. 2006;28(7):925-33. [ Links ]
9. Fonkalsrud EW. Lymphatic disorders. In: Grosfeld JL, O'Neill JA Jr, Coran JA, Fonkalsrud EW, Caldamone AA, editors. Pediatric surgery. 6th ed. Chicago: Mosby Elsevier. 2006. pp. 2137-45. [ Links ]
10. Sanlialp I, Karnak I, Tanyel FC, Senocak ME, Büyükpamukçu N. Sclerotheraphy for lymphangioma in children. Int J Pediatr Otorhynolaryngol. 2003;67:795-800. [ Links ]
11. Manikoth P, Mangalore GP, Megha V. Axillary cystic higroma. J Postgrad Med. 2004;50:215-6. [ Links ]
12. Portal web Linfangioma. Consultado en Enero 7, 12. Disponible en: http://www.linfangioma.com/index.html [ Links ]
13. Ramos F, Maia S, Branco M, Raposo J, Sá J, Sousa S, et al. Accuracy of prenatal diagnosis in elective termination of pregnancy: 385 cases from 2000 to 2007. Obstet Gynecol. ;2011: 458120. [ Links ] Epub 2010 Nov 8.
14. Rha SE, Byun JY, Kim HH, Shin JC, Ahn HY, Kim DC, et al. Prenatal sonographic and MR imaging findings of extensive fetal lymphangioma: a case report. Korean J Radiol. 2003;4(4):260-3. [ Links ]