Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Medicas UIS
Print version ISSN 0121-0319
Medicas UIS vol.25 no.3 Bicaramanga Sept./Dec. 2012
Absceso encefálico
Julio Cesar Mantilla Hernández*
Nelson Cárdenas Duran**
Audrey José Miranda-Díaz***
*MD Patólogo. Profesor asistente. Departamento de Patología. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia.
**MD. Residente de Radiología III año. Escuela de Medicina. Universidad Autónoma de Bucaramanga. Bucaramanga. Santander. Colombia.
***Estudiante de Medicina XII semestre. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia.
Correspondencia: Sr. Miranda-Díaz. Carrera 16 Nº 2-32. Maicao. La Guajira. Colombia. e-mail: amdrey_321@hotmail.com.
Artículo recibido el 14 de septiembre de 2012 y aceptado para publicación el 24 de noviembre de 2012.
RESUMEN
El absceso encefálico es una infección focal localizada que puede afectar cualquier parte del sistema nervioso central, se caracteriza histopatológicamente por presentar un centro necrótico y un área perilesional de infiltrado inflamatorio mixto de linfocitos y polimorfonucleares en su etapa tardía. Entre los múltiples mecanismos etiopatogénicos se consideran como más importantes la diseminación por continuidad, por vía hematógena y la inoculación directa por trauma o por procedimientos quirúrgicos. Su sintomatología es inespecífica y depende de la localización, tamaño, número de lesiones, relación entre la virulencia del germen y el estado inmunológico del paciente, edema y grado de hipertensión asociado en dicha patología. El diagnóstico de absceso encefálico que se realiza mediante imágenes radiológicas como la tomografía axial computarizada o la resonancia magnética no resulta fácil debido a que puede confundirse con cualquier otra lesión ocupante de espacio, como por ejemplo un tumor cerebral. Se presenta un caso de absceso encefálico en un paciente masculino adulto mayor en el Hospital Universitario de Santander, Bucaramanga y se realiza correlación entre las manifestaciones clínicas y los hallazgos patológicos y radiológicos. (MÉD.UIS. 2012;25(3):259-63)
Palabras Clave: Absceso Encefálico. Encefalopatías. Tomografía.
ABSTRACT
Brain abscess
Brain abscess is a localized focal infection that can affect any part of the central nervous system, is characterized histopathologically by presenting a necrotic center and an area of perilesional inflammatory infiltrate of lymphocytes and polymorphonuclear late stage. Among the multiple pathogenetic mechanisms are considered most important for continuity spread by hematogenous and direct inoculation by trauma or surgical procedures. Its symptoms are nonspecific and depends on the location, size, number of lesions, relation between the virulence of the organism and the patient's immune status, edema and hypertension associated degree in this pathology. The diagnosis of brain abscess is performed by radiological imaging such as computerized tomography scan or magnetic resonance imaging is not easy because it can be confused with any other space-occupying lesion such as a brain tumor. We report a case of brain abscess in an elderly male patient at the Hospital Universitario de Santander, Bucaramanga and performs correlation between the clinical and pathological and radiological findings. (MÉD.UIS. 2012;25(3):259-63)
Keywords: Brain Abscess. Brain diseases. Tomography.
INTRODUCCIÓN
El Absceso Encefálico (AE) es una infección intracraneal focal que se caracteriza por presentar una zona central de necrosis licuefactiva secundaria a la interacción bacteriana con las células inflamatorias, delimitado por una delgada cápsula. A pesar de los avances en las técnicas de diagnósticos por imagen, tratamiento antimicrobiano y procedimientos neuroquirúrgicos, esta patología tiene una mortalidad alrededor del 10% en países subdesarrollados1-2, su incidencia en países desarrollados es relativamente baja y oscila entre el 1 y 2%, pero en países en vía de desarrollo llega hasta el 8%2-3. El AE es más frecuente en la cuarta década de la vida, en individuos con patologías de base como la diabetes y fístulas arteriovenosas, en aquellos con alteración de su estado inmunológico o con antecedentes de uso previo de antibióticos3.
El AE por lo general resulta de la extensión contigua de un proceso infeccioso desde una estructura adyacente al Sistema Nervioso Central (SNC), principalmente desde senos paranasales, oído medio, dientes y tejidos periodontales, ya sea por diseminación hematógena desde un foco infeccioso distante o por inoculación directa del agente infeccioso. La ubicación del AE se relaciona con determinadas patologías, así por ejemplo, el absceso del lóbulo frontal se asocia a diseminación por continuidad de sinusitis etmoidal y frontal. La diseminación hematógena a la que le corresponde hasta un 25% de los casos, usualmente se presenta como abscesos múltiples. Las infecciones pulmonares crónicas y la endocarditis bacteriana muestran una asociación importante con los casos de AE, las infecciones de piel, hueso, y de órganos abdomino-pélvicos también pueden ser sitio de origen de un AE. Es importante resaltar que los defectos cardiacos congénitos y las malformaciones arteriovenosas a nivel pulmonar aumentan el riesgo de AE especialmente durante la niñez, por último la implantación directa del agente infeccioso por trauma o durante procedimientos neuroquirúrgicos explica el 10% de los AE1,2.
Se describe un caso de un paciente que presentó un absceso encefálico con una evolución tórpida, sintomatología inespecífica y que dentro de los diagnósticos diferenciales no se tuvo en cuenta esta patología, llevando a este al fallecimiento. Se realiza una breve revisión haciendo énfasis en la sintomatología que debe hacer sospechar esta enfermedad y las características radiológicas representativas en la Tomografia Axial Computarizada (TAC) y la Resonancia Magnética (RM) las cuales son las herramientas principales para realizar el diagnóstico.
ETIOLOGÍA
En la mayoría de los casos se puede establecer correlación entre el origen de la infección primaria y el posible germen responsable del AE, lo cual permite una aproximación microbiológica y terapéutica inicial, así por ejemplo, en los casos de AE secundarios a abscesos dentarios, se encuentra con mayor frecuencia gérmenes anaerobios como Bacteroides, Peptostreptococcus y Streptococcus2. Pero en general los microorganismos más frecuentemente encontrados en AE son estreptococos, Staphylococcus aureus, bacilos Gram-negativos y gérmenes anaerobios en su respectivo orden4.
FISIOPATOLOGÍA
En el desarrollo de AE cursan cuatro etapas: la primera comprende desde el día uno hasta el día tercero y consiste en una reacción inflamatoria temprana caracterizada por un infiltrado perivascular de linfocitos y leucocitos polimorfonucleares neutrófilos que rodean un área de necrosis licuefativa; en esta etapa se observa un severo edema perilesional. La segunda etapa se extiende desde el día cuarto hasta el día noveno y comprende la formación de pus, con ampliación del centro necrótico, que aparece rodeado de un infiltrado inflamatorio de macrófagos y fibroblastos que se organizan para formar una delgada cápsula, en cuya periferia es notorio el edema. La tercera fase va desde el día diez al día trece y se caracteriza por el ensanchamiento de la cápsula, la cual se expande más hacia la corteza que hacia el sistema ventricular y se correlaciona en la tomografía y en la RM con la aparición de un halo o anillo perilesional que refleja la mayor captación del medio de contraste por el tejido pericapsular ricamente vascularizado. La cuarta fase, se caracteriza por la presencia de un centro necrótico bien formado rodeado por una densa capsula de colágeno con gliosis reactiva y disminución o regresión del edema; la gliosis puede ser tan severa que forma nódulos, los cuales favorecen la aparición de convulsiones, siendo estas, una de las principales secuela del AE1.
CLÍNICA
Los síntomas y signos clínicos tienden a ser inespecíficos, siendo la cefalea, las náuseas y el vómito, seguidos de la alteración del estado de conciencia y el déficit motor o sensitivo los más característicos de esta patología3-5; además, pueden presentar convulsiones pero su frecuencia es menor3. Los trastornos del comportamiento, la parálisis focal y la rigidez nucal pueden observarse ocasionalmente3,5. La triada clásica de cefalea, fiebre y déficit neurológico focal solo ocurre en la minoría de los casos. La presentación clínica depende en gran medida de la ubicación del AE dentro del SNC y se expresan por lo general como hipertensión endocraneana, déficit neurológico focal, lesión expansiva intracraneana y lesión difusa en el SNC.
DIAGNÓSTICO
La historia clínica y el examen clínico neurológico completo constituyen la base del diagnóstico clínico, el cual se debe confirmar con estudios de imágenes diagnósticas tales como TAC y RM, las cuales son las herramientas más importantes para definir la presencia de esta patología en el paciente y sus probables diagnósticos diferenciales.
ESTUDIOS IMAGENOLÓGICOS
El diagnóstico de absceso cerebral es un reto clínico, el abordaje inicial del paciente con déficit neurológico contempla la toma de una TAC con contraste, que en etapa de cerebritis muestra una lesión hipodensa mal definida rodeada por edema vasogénico que tras la administración del medio de contraste presenta un realce en anillo. En la etapa con cápsula se puede visualizar un centro más hipodenso, que refleja la necrosis central con licuefacción rodeada por un anillo de mayor densidad correspondiente a la cápsula, que se realza tras la administración del medio de contraste6,7; sin embargo, esta imagen plantea el diagnóstico diferencial de un tumor necrótico, el glioblastoma, y metástasis cerebrales, las cuales plantean un abordaje terapéutico muy diferente, por lo cual ante la duda diagnóstica la RM juega un papel preponderante, siendo el gold standard en el estudio imagenológico8.
Los hallazgos de la RM cerebral muestran una lesión hipointensa en T1 e hiperintensa en T2, con intensificación en el anillo, que tras la inyección de gadolinio en el caso de presentar cápsula, esta muestra un realce en anillo con bordes bien definidos6; sin embargo, el uso de las secuencias de difusión ponderada y coeficiente de difusión aparente, ayudan a identificar lesiones múltiples pequeñas en relación a enfermedad metastásica; en el caso de lesiones únicas, numerosas series proponen las secuencias de difusión como las indicadas para diferenciar enfermedad tumoral de absceso, dado que todos los abscesos muestran hiperintensidad de señal en la difusión ponderada y disminución en el coeficiente de difusión aparente, indicando restricción a la entrada de agua, mientras que las lesiones no piógenas suelen ser hipointensas9-11.
DIAGNÓSTICO DIFERENCIAL
Desde el punto de vista radiológico no se muestran diferencias entre un AE bacteriano con un absceso fúngico, nocardial o tuberculoso, neurocisticercosis, toxoplasmosis, metástasis tumoral, glioma, hematoma resuelto, infarto cerebral, linfoma o radionecrosis. Teniendo presente lo anterior, se debe tener en cuenta la historia clínica como base para lograr diferenciar la posible etiología. Con respecto al tratamiento, este es acorde al resultado microbiológico que se obtenga del drenaje de esta patología.
PRESENTACIÓN DEL CASO
Paciente masculino de 62 años, indigente, sin antecedentes conocidos, con sintomatología de seis días de evolución, caracterizada por fiebre, tos, rinorrea y expectoración, por lo que consulta a un centro de salud, donde consideran infección respiratoria alta y dan manejo sintomático con ibuprofeno y amoxicilina, sin mejoría. Posteriormente presenta sensación de mareo, náuseas, vómito en varias oportunidades, marcha inestable, hemiparesia izquierda y alteración progresiva del estado de conciencia, por lo cual es llevado al servicio de urgencias de Hospital Local del Norte donde es remitido al Hospital Universitario de Santander, Bucaramanga, Colombia.
Al ingreso se encuentra paciente estuporoso en malas condiciones generales, con presión arterial 170/100 mmHg, frecuencia cardiaca de 98 lat/min, frecuencia respiratoria de 26 resp/min y deterioro ventilatorio, se hospitaliza con diagnóstico de enfermedad cerebrovascular no especificada versus tumor cerebral, se realiza intubación orotraqueal y se inicia manejo con líquidos endovenosos, protectores de mucosa gástrica, antieméticos, y solicitan TAC cerebral, cuadro hemático y valoración por neurocirugía. El cuadro hemático reporta hemoglobina de 17,3 gr/dL, hematocrito de 51,2%, leucocitosis de 19 500 x mm3, con 92% de neutrófilos, 6% de linfocitos, 2% de monocitos y plaquetas en 497 000/mm2.
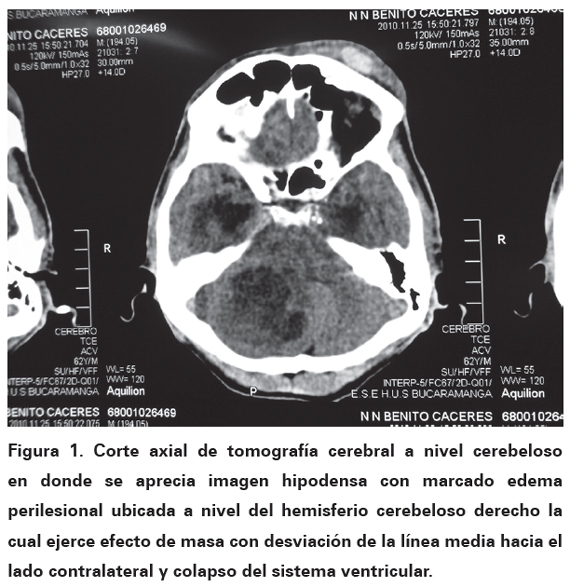
El TAC cerebral reporta una lesión expansiva compuesta de densidades mixtas ubicada en el hemisferio cerebeloso derecho, con presencia de edema perilesional, la cual ejerce efecto de masa comprimiendo el cuarto ventrículo y desviando la línea media de la fosa posterior, con dilatación del sistema ventricular supratentorial (ver Figura 1). En las horas siguientes presenta deterioro neurológico progresivo y fallece.
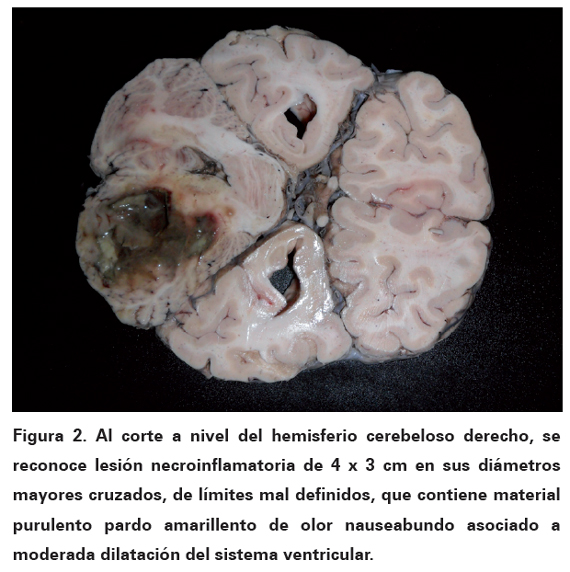
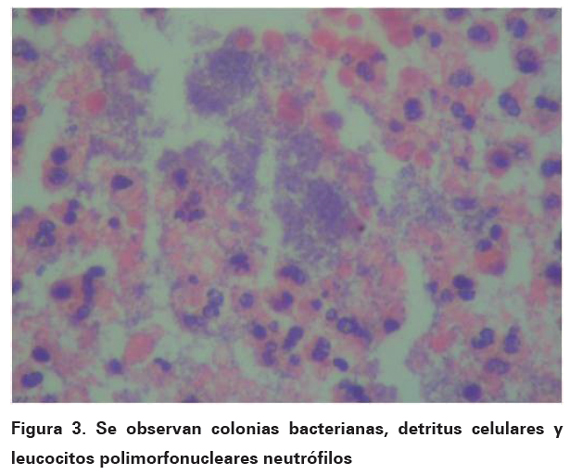
Teniendo en cuenta que no hay diagnóstico exacto sobre la causa de muerte, el médico tratante solicita autopsia medico científica. Los hallazgos de esta al examen externo en el sistema nervioso, identifican un encéfalo aumentado de tamaño, con marcada congestión de la red vascular leptomeningea, giros y circunvoluciones aplanadas con surcos y cisuras estrechas, sin exudados y un surco de presión sobre las amígdalas cerebelosas. Al corte a nivel del hemisferio cerebeloso derecho, se reconoce lesión necroinflamatoria de 4 x 3 cm en sus diámetros mayores cruzados, de límites mal definidos, que contiene material purulento pardo amarillento de olor nauseabundo asociado a moderada dilatación del sistema ventricular (ver Figura 2). El estudio histológico muestra tejido nervioso de cerebro con marcado edema y congestión y en los cortes de cerebelo extensa necrosis licuefactiva con densos agregados de leucocitos polimorfonucleares y bacterias cocoides Gram positivas (ver Fig ura 3).
En los antecedentes clínicos del paciente se reporta Controles Prenatales (CPN) completos, ecografía normal y ausencia de convulsiones.
Se realizó trabajo de parto por un tiempo menor a seis horas, practicándose cesárea tras este proceso. Es importante anotar, que la madre padeció toxoplasmosis y que al nacer, el neonato no presenta cianosis aunque se diagnóstica infección cutánea por estafilococo en piel tratado con antibióticos de uso tópico.
A la edad de seis meses, se detecta la mano derecha empuñada constantemente y pulgar cortical por lo que en consulta por Neuropediatría, se ordena tomografía axial computarizada simple, con impresión diagnostica de hemorragia en los ganglios basales. A los nueve meses, se ordena una segunda escanografía tomografía axial computarizada en la que se detecta zona hipodensa gangliobasal izquierda con dilatación compensatoria del ventrículo lateral ipsilateral (ver Figura 1).
DISCUSIÓN
Teniendo en cuenta la condición de habitante de la calle de este paciente se puede inferir que tuvo algún grado de imnunocompromiso, ya sea por un estado de malnutrición o una comorbilidad agregada. Una buena y adecuada historia clínica en este caso debería interrogar sobre alguna patología, la cual pudiera explicar el origen de un foco primario infeccioso; esto sumado a los exámenes paraclínicos, ayudas diagnósticas y evolución clínica y neurológica, podría hacer sospechar de lesión localizada en SNC de etiología infecciosa, además de orientar la posible terapéutica. Tener en cuenta la presencia de leucocitosis a expensa de neutrofilia, aumentaría la sospecha diagnóstica de AE.
En la literatura se reporta que las características clínicas de un AE son muy variables y en la mayoría de los casos no presentan la triada clásica de fiebre, cefalea y déficit neurológico; en el presente caso, el paciente presentó inicialmente un trastorno de la marcha con una evolución rápida y tórpida del estado neurológico. Aunque se conocen los aspectos etiopatogénicos de un AE, el abordaje diagnóstico es complicado debido a la variabilidad de su presentación clínica, los múltiples diagnósticos diferenciales en los hallazgos de neuroimagen y en no contar con las herramientas tecnológicas avanzadas como RM de una forma oportuna para realizar un diagnóstico temprano lo cual aumenta la mortalidad de esta enfermedad.
CONCLUSIONES
El AE aunque es una patología relativamente poco frecuente, debería tenerse en cuenta dentro de la sospecha clínica en aquellos pacientes que muestren un proceso infeccioso, que se acompañe de sintomatología neurológica. Aunque el diagnóstico puede ser difícil, tener una adecuada clínica, la búsqueda de factor predisponente y realizar las respectivas ayudas radiológicas que reporten imágenes sugestivas de dicha lesión puede orientar hacia dicha patología.
REFERENCIAS BIBLIOGRÁFICAS
1. Sims L, Lim M, Harsh GR. Review of brain abscesses. Oper Tech Neurosurg. 2005;7:176-81. [ Links ]
2. Prasad KN, Mishra AM, Gupta D, Husain N, Husain M, Gupta RK. Analysis of microbial etiology and mortality in patients with brain abscess. J Infect. 2006;53(4):221-7. [ Links ]
3. Muzumdar D, Jhawar S, Goel A. Brain abscess: an overview. Int J Surg. 2011;9(2):136-44. [ Links ]
4. Tonon E, Scotton PG, Gallucci M, Vaglia A. Brain abscess: clinical aspects of 100 patients. Int J Infect Dis. 2006;10(2):103-9. [ Links ]
5. Tseng JH, Tseng MY. Brain abscess in 142 patients: factors influencing outcome and mortality. Surg Neurol. 2006; 65(6):557- 62. [ Links ]
6. Fica A, Bustos P, Miranda G. Absceso cerebral. A propósito de una serie de 30 casos. Rev Chil Infect. 2006; 23(2):140-9. [ Links ]
7. Kim Y, Chan K, Song C, Kim H, Seong S, Kim Y, et al. Brain abscess and necrotic or cystic brain tumor: discrimination with signal intensity on diffusion-weighted MR imaging. AJR Am J Roentgenol. 1998; 171(6):1487-90. [ Links ]
8. Kastrup O, Wanke I, Maschke M. Neuroimaging of infections. NeuroRx. 2005;2(2):324-32. [ Links ]
9. Guzman R, Barth A, Lövblad KO, El-Koussy M, Weis J, Schroth G, et al. Use of diffusion-weighted magnetic resonance imaging in differentiating purulent brain processes from cystic brain tumors. J Neurosurg. 2002;97(5):1101-7. [ Links ]
10. Leuthardt EC, Wippold FJ 2nd, Oswood MC, Rich KM. Diffusion weighted MR imaging in the preoperative assessment of brain abscesses. Surg Neurol. 2002;58:395-402. [ Links ]
11. Gastón I, Muruzábal J, Quesada P, Maraví E. Infecciones del sistema nervioso central en urgencias. An Sist Sanit Navar. 2008;31 Suppl 1:99-113. [ Links ]