Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Medicas UIS
Print version ISSN 0121-0319
Medicas UIS vol.28 no.1 Bicaramanga Jan./Apr. 2015
Inmunoglobulina endovenosa como una
opción en el manejo de la ictericia neonatal por
incompatibilidad ABO
Yuli Andrea Arenas Rueda*
Germán Lauro Pradilla Arenas**
*Médico. Residente II año especialización en pediatría. Universidad Industrial de Santander. Hospital Universitario de Santander. Bucaramanga. Santander. Colombia.
**Médico. Pediatra. Docente asociado Universidad Industrial de Santander. Hospital Universitario de Santander. Bucaramanga. Santander. Colombia.
Correspondencia: Dra. Yuli Andrea Arenas Rueda. Dirección: Carrera 29 número 27b - 15, barrio Las Nieves, Girón. Teléfono: 316 692 1928. Correo electrónico: julybucara@hotmail.com.
Artículo recibido 12 de enero de 2014 y aceptado para publicación 20 de noviembre de 2014
RESUMEN
La ictericia neonatal cuenta con múltiples posibilidades diagnósticas según el tipo de bilirrubina predominante; la enfermedad hemolítica por incompatibilidad ABO es una de las causas más frecuentes en hiperbilirrubinemia indirecta. Las manifestaciones clínicas varían entre asintomáticos hasta manifestaciones neurológicas importantes, llevando incluso a secuelas irreversibles. La fototerapia logra una disminución significativa de la bilirrubina con muy pocas posibilidades de efectos adversos; sin embargo, existen pacientes que requieren métodos invasivos como la exanguinotransfusión. La inmunoglobulina endovenosa a altas dosis no es una opción de manejo en la actualidad. El objetivo de esta revisión es mostrar cómo la inmunoglobulina endovenosa tiene el suficiente sustento bibliográfico para su uso como alternativa de manejo en la hiperbilirrubinemia por incompatibilidad ABO, en busca de disminuir la necesidad de llevar al recién nacido a procedimientos invasivos como la exanguinotransfusión. MÉD.UIS. 2015;28(1):91-7.
Palabras Clave: Hiperbilirrubinemia Neonatal. Ictericia Neonatal. Inmunoglobulina G. Incompatibilidad de Grupos Sanguíneos. Hemólisis.
Intravenous immunoglobulin as an option to treat newborn jaundice caused by ABO
incompatibility
ABSTRACT
Neonatal jaundice has many possible diagnoses according to the predominant type of bilirubin. The ABO incompatibility is one of the most common causes of hemolytic disease due to indirect hyperbilirubinemia. Clinical manifestations vary from asymptomatic to severe neurological symptoms, even leading with irreversible damage. Phototherapy achieves a significant decrease of bilirubin, with a low probability of side effects; however, some patients require invasive methods such as exchange transfusion. High doses of Intravenous immunoglobulin no is a treatment used nowadays. The aim of this review is to evidence there is enough literature supporting intravenous immunoglobulin as a valid alternative to treat hyperbilirubinemia by ABO incompatibility, in order to be able to reduce invasive procedures in newborns such as exchange transfusion. MÉD.UIS. 2015;28(1):91-7.
Keywords: Hyperbilirubinemia, Neonatal. Jaundice, Neonatal. Immunoglobulin G. Blood Group Incompatibility. Hemolysis.
¿Cómo citar este artículo?: Arenas YA, Pradilla GL. Inmunoglobulina endovenosa como una
opción en el manejo de la ictericia neonatal por incompatibilidad ABO. MÉD.UIS. 2015;28(1):91-7.
INTRODUCCIÓN
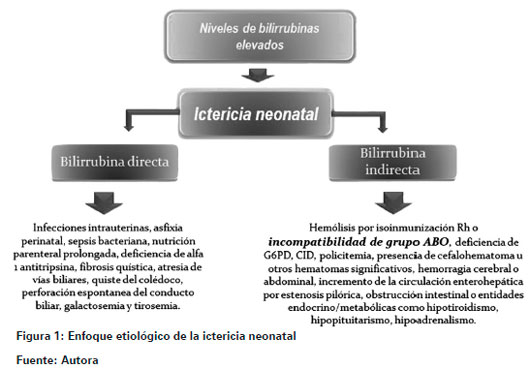
La ictericia es una entidad frecuente en el periodo neonatal1-4, se refiere a la coloración amarilla de la piel y las mucosas que aparece como consecuencia de la acumulación de bilirrubina en dichos tejidos, dado por el aumento de la concentración de la misma en sangre1. Según el observatorio de salud en Santander, en el 2011 la ictericia neonatal fue la segunda causa de hospitalización en niños menores de 1 año, correspondiendo a 8,8% de todas las hospitalizaciones en este grupo de edad. La hiperbilirrubinemia puede ser directa o indirecta de acuerdo a la forma de bilirrubina predominante en sangre1 (Ver Figura 1). Existen diferentes posibilidades diagnósticas para un neonato con hiperbilirrubinemia indirecta1, entre ellas destaca la enfermedad hemolítica del recién nacido5, la cual es mediada por anticuerpos y se presenta en el contexto de incompatibilidad Rh o ABO, generando importante carga en la morbilidad en este grupo poblacional5; además el tratamiento implica riesgos en algunas ocasiones.
La incompatibilidad ABO se presenta en el binomio madre-hijo, cuando el grupo sanguíneo del niño es A, B o AB, y el de la madre es O; presentandose con una frecuencia a nivel mundial del 15%-20% de todos los embarazos6,7. Sin embargo, el número de casos que resultan en una hemólisis significativa es pequeño6,8, más específicamente solo un tercio tendrán una prueba de Coombs directa positiva y de los que la tienen positiva, solo aproximadamente el 15% evidenciarán un nivel máximo de bilirrubina sérica de 12,8 mg/dl o más3. No se conoce con claridad la frecuencia con la que dicha asociación se presenta en Colombia.
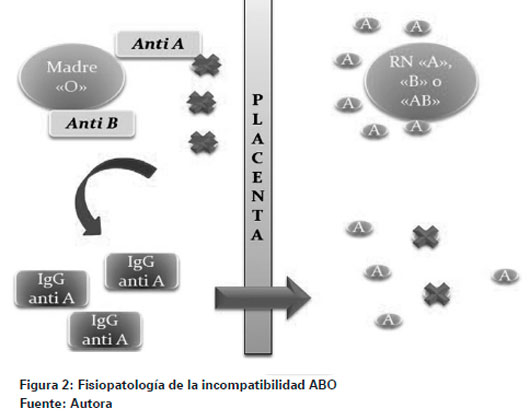
La hemólisis se presenta ante la presencia de anticuerpos IgG maternos que atraviesan la placenta y se unen a los antígenos de los glóbulos rojos fetales llevando a su destrucción; en el caso de la incompatibilidad ABO los anticuerpos maternos son de origen natural, en cambio en la incompatibilidad Rh los anticuerpos se han desarrollado después de la exposición a eritrocitos humanos que llevan el antígeno correspondiente5 (Ver Figura 2).
La enfermedad hemolítica relacionada con incompatibilidad ABO es un factor de riesgo mayor de hiperbilirrubinemia grave3 y es la causa más común a nivel mundial de enfermedad hemolítica del feto y el recién nacido9; sin embargo, generalmente tiene un comportamiento menos severo que la enfermedad hemolítica por inmunización Rh10. Aunque fisiopatológicamente, es posible encontrar enfermedad hemolítica ante la asociación madre O y recién nacido AB, no se encuentran reportes que muestren con qué frecuencia dicha asociación se presenta.
La positividad de la prueba de Coombs depende de los reactivos usados en cada laboratorio9, por lo cual no siempre los neonatos con enfermedad hemolítica por incompatibilidad ABO tienen la prueba de Coombs directa positiva9, por lo que este no debe ser el único parámetro a tener en cuenta para determinar si un recién nacido presenta o no hallazgos de hemólisis.
El objetivo de esta revisión es mostrar cómo la inmunoglobulina endovenosa tiene el suficiente sustento bibliográfico para su uso como alternativa de manejo en la hiperbilirrubinemia por incompatibilidad ABO en busca de disminuir la necesidad de llevar al recién nacido a procedimientos invasivos como la exanguinotransfusión.
MANIFESTACIONES CLÍNICAS
La ictericia neonatal en muchas ocasiones cursa en forma asintomática, sin causar ningún deterioro agudo o crónico en el niño. Sin embargo, cuando las concentraciones de bilirrubina sérica llegan a niveles muy altos, los cuales son variables de acuerdo a la edad gestacional y edad posnatal, se incrementa en forma exponencial la posibilidad de daño al paciente y por tanto, empezarán a ser evidentes las manifestaciones clínicas asociadas a esta patología.
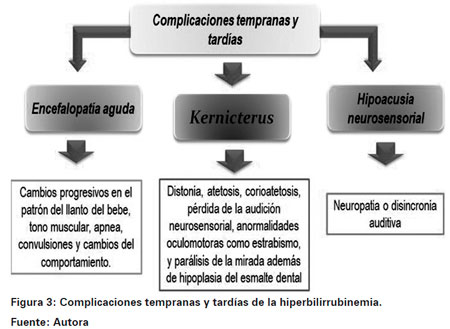
La importancia de la hiperbilirrubinemia en los recién nacidos radica en que la bilirrubina indirecta a alta dosis es una potente neurotoxina4, la cual puede llevar a severo compromiso neurológico y graves secuelas a largo plazo. Las manifestaciones clínicas agudas de la neurotoxicidad por bilirrubina consisten en cambios progresivos en el patrón del llanto y tono muscular, apnea, convulsiones y cambios del comportamiento; si la hiperbilirrubinemia no es controlada o existe retardo en el tratamiento, las secuelas son irreversibles y se pueden manifestar desde la infancia, debido a la infiltración de esta billirubina en el tejido cerebral ocasionando la destrucción del mismo, lo que se conoce como kernicterus8 (Ver Figura 3). Las secuelas se caracterizan por distonía, coreoatetosis, pérdida de la audición neurosensorial, anormalidades oculomotoras como estrabismo y parálisis de la mirada, además de hipoplasia del esmalte dental3,8.
La neurotoxicidad depende principalmente de los niveles de bilirrubina libre y no conjugada, no obstante, otros factores como niveles de albumina y su afinidad con la bilirrubina libre, la presencia de competidores endógenos o exógenos por los sitios de unión de la bilirrubina en la albúmina, el estado y permeabilidad de la barrera hematoencefálica y el metabolismo de la bilirrubina en el sistema nervioso central, afectan también la neurotoxicidad10.
Los efectos tóxicos de concentraciones moderadas de bilirrubina en el sistema nervioso de los neonatos pretérmino o con bajo peso pueden relacionarse con la aparición de casos de neuropatía auditiva4, este daño consiste en una neuropatía o disincronía auditiva y otros problemas de procesamiento audiológico que pueden presentarse en niños con o sin otros signos asociados del clásico kernicterus.
DIAGNÓSTICO
La posibilidad de hacer diagnóstico de ictericia neonatal está directamente relacionado con un adecuado examen físico del paciente, que permita realizar una inspección y detección de los neonatos ictéricos y de esta forma sea posible realizar el correspondiente análisis y estudio que permita aclarar las posibilidades etiológicas de esta entidad. La ictericia se convierte en visualmente evidente cuando hay niveles de bilirrubina sérica sobre 80 - 90 mMol/Litro, lo cual es más difícil de detectar en los recién nacidos pretérmino y en los niños de tez morena. La literatura muestra que a pesar que los profesionales de la salud y los padres pueden reconocer visualmente la ictericia, no es siempre detectada la gravedad de la misma, por tanto, la recomendación que se hace es que ante cualquier niño con ictericia clínicamente evidente se debe realizar medición de sus niveles de bilirrubina sérica6.
Es posible realizar medición de bilirrubina transcutánea, cuya utilidad no radica en que proporcione estimaciones precisas de la bilirrubina sérica total sino en que permita identificar neonatos con concentraciones de bilirrubina elevadas11 y de esta forma se ofrezca un manejo rápido y adecuado en busca de disminuir secuelas por esta patología.
El diagnóstico de enfermedad hemolítica debe tenerse en cuenta en pacientes que presentan ictericia marcada en el contexto de una incompatibilidad ABO con una prueba de Coombs directa positiva. Pese a la dificultad para predecir su desarrollo, la enfermedad hemolítica ABO sintomática aparece frecuentemente con ictericia clínicamente detectable dentro de las primeras 12 a 24 horas de vida3.
La evidencia hematológica de hemólisis intravascular incluye disminución del conteo de células rojas apropiadas para la edad, disminución de los niveles de hemoglobina y hematocrito, reticulocitosis y hallazgos morfológicos consistentes en células sanguíneas rojas nucleadas circulantes, esferocitosis y policromiasia en el extendido de sangre periférica10. Es claro entonces que la posibilidad de realizar el diagnóstico de enfermedad hemolítica por incompatibilidad ABO depende de la unión de varios factores que llevan a la evidencia de hemólisis generando las conductas propias del manejo.
TRATAMIENTO
Al igual que el abordaje que se le realiza a la hiperbilirrubinemia indirecta de cualquier otra etiología, cuando se está ante un paciente con enfermedad hemolítica por incompatibilidad ABO se cuenta con varias opciones de manejo cuya elección está directamente relacionada con el nivel de bilirrubina sérica total. Existe actualmente como parámetro las tablas realizadas por Bhutani12 o las propuestas en las guías NICE13, las cuales de acuerdo a la edad posnatal en horas y los niveles de bilirrubina ayudan a determinar cuál es la mejor opción de manejo y de esta forma orientan de una manera objetiva la decisión terapéutica12,13. No hay que olvidar que la hiperbilirrubinemia significativa constituye una urgencia médica y que requiere una intervención terapéutica rápida, con el fin de disminuir la posibilidad de depósito de bilirrubina a nivel cerebral y por tanto evitar complicaciones tanto a corto como a largo plazo.
La fototerapia es la primera opción terapéutica en estos pacientes y aunque también es susceptible de desencadenar efectos adversos, es una opción más benigna y con menos riesgo de morbilidad que otras alternativas. La fototerapia continua debe generar una disminución en los niveles séricos de bilirrubina de 1 a 2 mg/dL en 4 a 6 horas y los niveles deben continuar disminuyendo10 para considerarse terapéuticamente exitosa; si esto no se presenta y los niveles séricos de bilirrubina continúan en ascenso, se tendrá que optar por otras medidas como la exanguinotransfusión o la inmunoglobulina endovenosa. La fototerapia es la medida inicial en todo tipo de hiperbilirrubinemia indirecta significativa, sin importar la causa y la forma correcta de ofrecerla se puede dar en dos modalidades según la severidad de los niveles de bilirrubina14(Ver Tabla 1).
La exanguinotransfusión es un procedimiento complejo que consiste en extraer uno o dos volúmenes de sangre del recién nacido e intercambiarlos por concentrado de hematíes frescos y plasma de un donante compatible10,15. El objetivo al realizar este procedimiento es disminuir los niveles de bilirrubina, corregir la anemia15, extraer en forma rápida los anticuerpos circulantes quienes son los desencadenantes de esta patología y principalmente lo que busca evitar son complicaciones como el kernicterus10. La ictericia severa que precisa exanguinotransfusión se ha convertido en una situación relativamente rara en la actualidad4; no obstante, la enfermedad hemolítica del recién nacido es la indicación más común para exanguinotransfusión y dentro de estas se encuentra la incompatibilidad ABO y Rh como las entidades de mayor frecuencia10. Debido a la morbilidad y mortalidad relacionada con la exanguinotransfusión y los recientes avances en el manejo de la hiperbilirrubinemia neonatal, este procedimiento ahora es usado solamente cuando otras modalidades de tratamiento han fallado en el control del aumento de las bilirrubinas10; por tanto, la fototerapia se ha convertido en el manejo estándar de la ictericia y como alternativa de manejo la inmunoglobulina endovenosa y la exanguinotransfusión.
La Inmunoglobulina G es un producto sanguíneo fraccionado consistente en anticuerpos concentrados, principalmente inmunoglobulina G derivada de plasma de 1 000 a 15 000 donantes saludables por lote5,13-17. El mecanismo de acción terapéutico de la inmunoglobulina es complejo y parece depender tanto de la dosis como de la patogénesis de la enfermedad en consideración16, ya que se ha descrito que la inmunoglobulina compite por el sitio de unión de los anticuerpos circulantes y de este forma no permite que se lleve a cabo el proceso de destrucción de los eritrocitos, de ahí la necesidad de utilizar altas dosis16.
El uso de altas dosis de inmunoglobulina intravenosa se ha extendido para los pacientes con isoinmunizacion Rh o ABO ya que se ha encontrado que reduce la necesidad de exanguinotransfusión, la duración de la fototerapia y el tiempo de estancia hospitalaria6, lo cual se traduce en beneficio claro en el paciente ictérico. La indicación para el uso de la inmunoglobulina debe ser cuidadosamente considerada, ya que es un medicamento de alto costo que genera disconfort al aplicarse y que tiene potenciales efectos adversos18. La tasa de reacciones sistémicas por la infusión de inmunoglobulina ha sido usualmente reportada en un rango de 3% a 15%, siendo estas típicamente autolimitadas con un rango de severidad de leve a moderada y susceptibles de ser evitadas reduciendo la tasa de infusión5.
Las reacciones adversas secundarias al uso de inmunoglobulina pueden ser debidas a la antigenicidad de la propia inmunoglobulina, agregados de inmunoglobulina de gran peso molecular, activación del complemento o liberación directa de citocinas a partir de células mononucleares16. También es posible la presencia de algunos factores en el producto que generen eventos específicos por ejemplo, altos niveles de IgA causando reacciones anafilácticas, anticuerpos contra eritrocitos que generan reacciones hemolíticas y actividad procoagulante llevando a eventos trombóticos18.
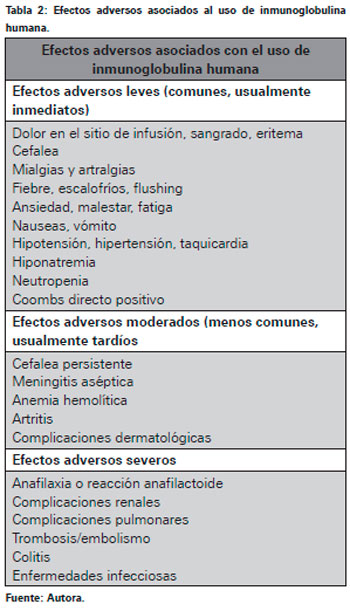
Los eventos adversos que han sido reportados en relación con uso de inmunoglobulina endovenosa son cefalea, meningismo, fiebre, náuseas, hipotensión transitoria y raramente anemia hemolítica clínicamente irrelevante. Además, existe posibilidad de eventos adversos serios como reacciones de hipersensibilidad o anafilaxia, presentándose estos en muy poca proporción de acuerdo a lo estudiado hasta el momento19. El riesgo de transmisión de infecciones es extremadamente bajo, ya que se cumplen criterios estrictos en los donantes y en el proceso de manofactura, además de someter a uno o dos pasos de inactivación viral o protección contra agentes infecciosos5; no obstante, la inmunoglobulina es un producto hecho de plasma humano y no es posible afirmar con certeza que no existe riesgo de transmisión de enfermedades infecciosas9.
El espectro de efectos adversos potenciales secundarios al uso de inmunoglobulina es posible dividirlo de acuerdo al momento y el sitio en que estos se presentan; efectos locales como dolor y sangrado y efectos sistémicos los cuales pueden ser inmediatos o tardíos, asi como leves, moderados o severos17 (Ver Tabla 2).
La recomendación actual sobre el uso de inmunoglobulina es administrar 0,5 a 1 g/Kg en los neonatos con enfermedad hemolítica si el nivel de bilirrubina sérica total está en aumento a pesar de la fototerapia intensiva o si el nivel de bilirrubina sérica total está a 2 mg/dL o 3 mg/dL del nivel de exanguinotransfusión el cual se determina según la edad gestacional y la edad posnatal guiados por las tablas previamente ya establecidas y validadas12,13, siendo aceptado repetir la dosis en 12 horas en caso de ser necesario5.
CONCLUSIONES
La ictericia sigue siendo una entidad frecuente en la etapa neonatal y aunque el cursar con ella implica alto riesgo de complicaciones neurológicas principalmente, a corto y a largo plazo, algunas de las opciones terapéuticas representan un riesgo asociado no solo de morbilidad sino de mortalidad. Por esta razón, el utilizar otras opciones terapéuticas como la inmunoglobulina endovenosa a altas dosis se convierte cada día en una mejor opción de tratamiento ya que no solo evita la necesidad de terapias invasivas como la exanguinotransfusión, sino también disminuye la estancia hospitalaria de estos pacientes susceptibles a múltiples complicaciones adquiridas en el ambiente hospitalario, y a pesar de que es un medicamento que no está exento de eventos adversos, estos en la mayoría de las ocasiones se presentan en forma leve a moderada sin documentarse complicaciones a largo plazo ni tampoco mortalidad.
REFERENCIAS BIBLIOGRÁFICAS
1. Valdés M, Egea J. Protocolo diagnóstico de la ictericia obstructiva. Medicine. 2008;10(8):533-5. [ Links ]
2. Ardakani SB, Dana VG, Ziaee V, Ashitiani MT, Djavid GE, Alijani M. Bilirubin/Albumin ratio for predicting acute bilirubin-induced neurologic dysfunction. Iran J Pediatr. 2011;21(1):28-32. [ Links ]
3. Watchko JF. Identification of neonates at risk for hazardous hyperbilirubinemia: emerging clinical insights. Pediatr Clin North Am. 2009;56(3):671-87. [ Links ]
4. Núñez-Batalla F, Carro-Fernández P, Eva M, Teresa A. Incidencia de hipoacusia secundaria a hiperbilirrubinemia en un programa de cribado auditivo neonatal universal basado en otoemisiones acústicas y potenciales evocados auditivos. Acta Otorrinolaringol Esp. 2008;59(3):108-13. [ Links ]
5. Anderson D, Ali K, Blanchette V, Brouwers M, Couban S, Radmoor P, et al. Guidelines on the use of intravenous immune globulin for hematologic conditions. Transfus Med Rev. 2007;21(2 Suppl 1):S9-56. [ Links ]
6. Ives NK. Management of neonatal jaundice. Paediatr Child Health (Oxford). 2011;21(6):270-6. [ Links ]
7. Sarici SU, Yurdakök M, Serdar MA, Oran O, Erdem G, Tekinalp G, et al. An early (sixth-hour) serum bilirubin measurement is useful in predicting the development of significant hyperbilirubinemia and severe ABO hemolytic disease in a selective high-risk population of newborns with ABO incompatibility. Pediatrics. 2002;109(4):e53. [ Links ]
8. Bhutani VK, Johnson L. The jaundiced newborn in the emergency department: Prevention of kernicterus. Clin Pediatr Emerg Med. 2008;9(3):149-59. [ Links ]
9. Geaghan SM. Diagnostic laboratory technologies for the fetus and neonate with isoimmunization. Semin Perinatol. 2011;35(3):148-54. [ Links ]
10. Nancy R, Nuyt AM, Panagopoulos A, Hume HA. Exchange transfusion in the infant. IN: Hillyer CD, Luban NLC, Strauss RG. Handbook of Pediatric Transfusion Medicine. San Diego: Elsevier; 2004. 159-65. [ Links ]
11. Marco N, Vizcaíno C, Quiles JL, Alós A , Vargas F. Ictericia neonatal: Evaluación clínica de un bilirrubinómetro transcutaneo. An Pediatr (Barc). 2009;71(2):157-60. [ Links ]
12. Bhutani VK, Johnson L, Sivieri EM. Predictive ability of a predischarge hour-specific serum bilirubin for subsequent significant hyperbilirubinemia in healthy term and near-term newborns. Pediatrics. 1999;103(1):6-14. [ Links ]
13. Rennie J, Burman-Roy S, Murphy MS; Guideline Development Group. Neonatal jaundice: summary of NICE guidance. BMJ. 2010;340:c2409. [ Links ]
14. Martínez-Biarge M, García-Alix A. Hiperbilirrubinemia en el recién nacido a término. An Pediatr Contin. 2005;3(5):298-302. [ Links ]
15. Guzmán JM, Tofé I, Gómez E. Exanguinotransfusión. An Pediatr Contin. 2009;7(5):297-302. [ Links ]
16. Provan D, Nokes TJC, Agrawa S, Winer J, Wood P. Clinical guidelines for immunoglobulin use. Second edition. Scotlan: Scotland; 2009. [ Links ]
17. Jolles S, Sewell WAC, Misbah SA. Clinical uses of intravenous immunoglobulin. Clin Exp Immunol. 2005; 142(1):1-11. [ Links ]
18. Stiehm ER. Adverse effects of human immunoglobulin therapy. Transfus Med Rev. 2013; 27(3):171-8. [ Links ]
19. Cleary AG, Brown B, Minards J, Sills J, Bolton-Maggs P. Systematic review of intravenous immunoglobulin in haemolytic disease of the newborn. Arch Dis Child Fetal Neonatal Ed. 2003; 88(5):F444; author reply F445. [ Links ]