Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Medicas UIS
Print version ISSN 0121-0319
Medicas UIS vol.29 no.2 Bucaramanga May/Aug. 2016
https://doi.org/10.18273/revmed.v29n2-2016012
DOI: http://dx.doi.org/10.18273/revmed.v29n2-2016012
Miasis cutánea masiva que simula invasión
cerebral. Presentación de caso y revisión de la
literatura
Arlines A. Piña-Tornés 1
Carlos Luis Salvador-Fernández 2
Reina Lindao-Camacho 3
Lourdes B. González-Longoria-Boada 4
Napoleón Patricio Vintimilla-Burgos 5
Marilis Selles Almarales 6
1 Doctor en Medicina. Neurocirujana. Máster en Urgencias Médicas en Atención Primaria de Salud. Hospital Universitario de Guayaquil. Catedrática de la Universidad Especialidades Espíritu Santo. UEES. Guayaquil. Ecuador.
2 Doctor en Medicina. Cirujano. Hospital Universitario de Guayaquil. Catedrático de la Universidad Especialidades Espíritu Santo. UEES. Guayaquil. Ecuador.
3 Doctor en Medicina. Cirujana. Hospital Universitario de Guayaquil. Guayaquil. Ecuador.
4 Doctor en Medicina. Oncóloga. Máster en Atención Integral a la Mujer. Hospital Abel Gilbert Pontón. Catedrática de la Universidad Especialidades Espíritu Santo. UEES. Guayaquil. Ecuador.
5 Doctor en Medicina. Cirujano Plástico. Máster en Cirugía Plástica. Catedrático de la Universidad de Guayaquil. Guayaquil. Ecuador.
6 Doctora en Medicina. Neurocirujana. Hospital Miguel Enrriquez. La Habana. Cuba.
Correspondencia: Arlines Alina Piña Tornés. Dirección: Km 2,5 Vía Puntilla Samborondón. Ciudadela Tornero III. Facultad de Ciencias Médicas: Enrique Ortega Moreira. Universidad Especialidades Espíritu Santo. UEES. Guayaquil. Ecuador. Correo electrónico: aalina1026@gmail.com
Artículo recibido el 7 de Octubre de 2015 y aceptado para publicación el 29 de Febrero de 2016
RESUMEN
La miasis es la infestación o parasitismo de los tejidos vivos o necróticos y órganos de humanos y animales provocada por larvas de dípteros, es endémica de zonas tropicales y subtropicales de América y África; más frecuente en hombres que en mujeres y en personas de mediana y tercera edad, viéndose afectados principalmente pacientes con alguna condición médica o anatómica predisponente. El diagnóstico diferencial incluye enfermedades comunes como la celulitis y forunculosis; su tratamiento está dirigido a la remoción total de las larvas, ya sea por presión manual o quirúrgica y su complicación más temida es la infección secundaria. Se realiza una revisión de la literatura en el contexto de la presentación de un caso clínico de miasis cutánea masiva, que simuló invasión cerebral y requirió hospitalización prolongada bajo tratamiento médico-quirúrgico, con el objetivo de resaltar la importancia del conocimiento de la enfermedad, su evolución y hacer énfasis sobre los aspectos epidemiológicos, clínicos, quirúrgicos y preventivos más importantes en relación con esta entidad. Como conclusión se asume que la miasis es una enfermedad prevenible, con un buen pronóstico de curación, si es detectada y diagnosticada a tiempo. MÉD.UIS. 2016;29(2):145-53.
Palabras clave: Miasis. Dípteros. Larvas. Encefalopatías. Tratamiento.
Massive cutaneous myiasis mimicking brain invasion. Case report and literature review
ABSTRACT
Myiasis is the infestation or parasitism of the humans or animals host's living or necrotic tissues and organs caused by larvae of Diptera, it is endemic to tropical and subtropical regions of America and Africa; more common in men than in women and in middle and old age, looking mainly affected patients with any medical or anatomical predisposing condition. The differential diagnosis includes common diseases such as cellulitis and furunculosis; treatment is aimed at complete removal of larvae, either by manual pressure or surgical and most feared complication is secondary infection. A review of the literature in the context of the presentation of a clinical case of massive cutaneous myiasis, which mimicked brain invasion and required prolonged hospitalization under medical-surgical treatment is performed; in order to highlight the importance of knowledge of the disease, its evolution and emphasize on the most significant epidemiological, clinical, surgical and preventive aspects on this entity. In conclusion we assume that the myiasis is a preventable disease with a good prognosis for cure, if detected and diagnosed early. MÉD.UIS. 2016;29(2):145-53.
Keywords: Myiasis. Díptera. Larvae. Brain diseases. Treatment.
¿Cómo citar este artículo?: Piña-Tornés AA, Salvador-Fernández CL, Lindao-Camacho R, González- Longoria-Boada LB, Vintimilla-Burgos NP, Selles M. Miasis cutánea masiva que simula invasión cerebral. Presentación de caso y revisión de la literatura. MÉD.UIS. 2016;29(2):145-53.
INTRODUCCIÓN
La miasis (del griego myia, mosca) fue el término introducido por el entomólogo inglés Frederick William Hope en 18401 y definido poco más de un siglo después por Zumpt en 1965, es conocida como "la infestación del hombre vivo con larvas de dípteros que, al menos durante un cierto período de tiempo, se nutren de los tejidos (vivos o muertos) del huésped, sus líquidos o de los alimentos ingeridos"2. Desde la antigüedad era ya conocida la utilización de larvas para la curación de heridas, la terapia larval, también conocida, terapia de desbridamiento por larvas o biocirugía, es una técnica en la que se utilizan larvas estériles criadas en laboratorios especiales de la mosca Phaenicia sericata para limpiar tejidos necrosados de heridas, provocando una miasis controlada. El uso médico es posible por la peculiaridad de que las larvas de este insecto se alimentan tan sólo del tejido muerto, evitando el tejido intacto y estimulando además la cicatrización3.
Lo anteriormente expuesto es uno de los beneficios de la infestación por ciertos tipos de larvas; sin embargo, hay muchas especies de moscas que resultan perjudiciales a la salud humana y pueden provocar la miasis como enfermedad (más de 80 variedades), entre las más frecuentes tenemos a los géneros Sarcophaga, Dermatobia, Cochliomyia, Lucilia y Chrysomya3, siendo considerada endémica en Sudamérica, la Dermatobia hominis4. Las larvas que causan miasis en su actividad penetran y obtienen los nutrientes de los tejidos, dejando un orificio de entrada para poder respirar, infiltrándolos logran cavar túneles y separarlos, pudiendo producir una destrucción severa de los mismos5.
La miasis es endémica de zonas tropicales y subtropicales de América y África4, ocurre predominantemente en climas templados; cuando se presenta en sitios no endémicos su diagnóstico se dificulta porque puede confundir fácilmente con otras lesiones como la celulitis y forunculosis6, que resultan su diagnóstico diferencial, o puede presentarse sobreañadida a otras infecciones o enfermedades que afectan la piel7-9; de ahí la importancia del interrogatorio dirigido a encontrar el antecedente de viajes recientes ante la presencia de este tipo de lesiones dérmicas en personas que no vivan en estas zonas10.
La mayoría de los informes de miasis en la literatura se originan en países tropicales en vía de desarrollo o se han detectado en países industrializados a partir de personas provenientes de regiones tropicales y subtropicales11-13. En estos últimos países mencionados, es importante considerar que el contacto con los animales callejeros urbanos y los animales de producción en áreas rurales, aumentan el riesgo de padecer la enfermedad en el hombre. Además la gestión de residuos tanto urbanos como ganaderos o agrícolas, el contacto con cadáveres animales y humanos y con animales sensibles a esta modalidad de parasitación hacen que los seres humanos entren en contacto con el principal sustrato alimenticio de los dípteros y que, en la mayoría de casos de forma accidental, la salud del trabajador corra un riesgo que podría evitarse14.
Se describen los siguientes factores de riesgo, exposición de úlceras y hemorroides, infecciones bacterianas de heridas o cavidades naturales, ingesta de alimentos contaminados, el hábito de dormir a la intemperie y pacientes con funciones físicas o mentales disminuidas, hospitalizados en nosocomios y que carecen de condiciones higiénicas adecuadas15,16. Otros factores que predisponen a la enfermedad son alcoholismo, indigencia y escasa higiene personal y oral; además se deben mencionar otras comorbilidades, enfermedades concomitantes o patologías asociadas que agravan la miasis7,17,18,. En cuanto a la clasificación de las miasis, ésta se puede realizar desde diferentes enfoques, ya sean biológicos, ecológicos, médicos o epidemiológicos19; pero se limitará el tema para presentar su clasificación desde el punto de vista de la relación parásito-hospedero y la topografía clínica de la misma.
En el primer caso pueden ser: específica u obligatoria, la larva se desarrolla en tejidos vivos; semiespecífica o facultativa, en donde la larva se desarrolla en materia orgánica muerta y accidental o pseudomiasis20, en la cual las larvas no se desarrollan dentro del hospedero sino que son ingeridas, resistentes a los jugos digestivos, son capaces de atravesar el tracto digestivo y de emerger vivas por el ano. De acuerdo a la localización desde el punto de vista clínico la miasis puede ser cutánea o mucosa, cavitaria, intestinal y generalizada5,19,21,22. En el contexto médico resulta más útil centrase en esta última clasificación, para poder más adelante, enmarcar al paciente y analizar con profundidad los aspectos más importantes relacionados con esta forma de miasis.

Esta clasificación es la más usada, sin embargo, existen otros conceptos mediante los cuales se identifican diversos tipos de miasis, pero se relacionan con estos términos más usados; dentro de estas tenemos las miasis nosocomiales u hospitalarias que son infestaciones que se adquieren durante la hospitalización, más comúnmente por negligencia en la atención al paciente.
En América Latina se han informado pocos casos de miasis en comparación con los que verdaderamente debería padecer la población, de acuerdo a los riesgos que implica la localización geográfica y el hábitat de estos insectos en estas regiones; quizás debido a un sub-registro existente al no ser su informe de declaración obligatoria; por lo que no se cuenta con datos epidemiológicos confiables, detalles de las especies implicadas, ni las condiciones de los pacientes, pero si refleja los problemas de salud pública existentes. Entre ellos tenemos países como Brasil, Venezuela, Honduras, Colombia, Costa Rica, Perú, Argentina, El Salvador, algunos de estos con programas de salud instaurados, que han publicado artículos científicos, la mayoría reportes de casos, en los cuales se presentan en detalle un número muy limitado de casos, quizás por el desconocimiento que existe sobre el tema y la falta de conciencia sobre su relevancia12.
En los reportes estadísticos de Ecuador, no aparecen descritas estas enfermedades tropicales parasitarias dentro de las causas de morbilidad en el sistema nacional de salud, y menos específicamente la miasis. Sin embargo, revisando datos del Instituto Nacional de Estadísticas y Censos a través de la página Ecuador de las cifras en su Compendio Estadístico 2014, dentro del acápite de Ambiente aparecen cifras de morbilidad y mortalidad por enfermedades y condiciones relacionadas con factores ambientales en el período 2006-2014, descritas de forma general como enfermedades causadas por vectores, con disminución de las tasas hasta un 4,4 en el 2014 para la morbilidad y una estabilidad entre 0,3 y 0,4 para la mortalidad; únicos datos recogidos por el sistema nacional de estadísticas del Ecuador24.
Esto reafirma la necesidad de instauración de programas epidemiológicos que incluyan desde la recolección de datos hasta el conocimiento epidemiológico y preventivo de esta patología; por lo que se tiene como objetivo en este trabajo, describir la presentación de la enfermedad, su evolución y hacer énfasis sobre los aspectos epidemiológicos, clínicos, quirúrgicos y preventivos más importantes en relación con esta entidad; de la cual actualmente no existen informes en este país, por lo que la percepción de riesgo de esta enfermedad es baja y las medidas preventivas poco conocidas; creando así un incentivo para investigaciones futuras.
CASO CLÍNICO
Paciente de 30 años de edad, de sexo masculino, con antecedentes patológicos personales desconocidos, habitante de la calle, con mala condición socioeconómica. Es traído a emergencias del Hospital Universitario de Guayaquil, por agentes de la policía tras encontrarse en la calle provocando disturbios por mal comportamiento y agresividad.
Al momento del examen físico presentaba descuidada higiene personal, precario estado nutricional, presión arterial, frecuencia cardíaca y respiratoria dentro de límites normales, ligera febrícula 37.7° C; a la inspección se evidencia una lesión extensa en la región temporoparietal izquierda de la cabeza, con pérdida total de la arquitectura epicraneal y cuadro inflamatorio acompañado de signos flogísticos, rubor, calor, edema y secreciones serosanguinolentas, que incluía y rodeaba un fondo habitado por larvas de moscas, identificadas mediante la simple inspección de la zona. Su forma cavitaria con ausencia de cabello de más o menos 10 cm de diámetro y 3 cm de profundidad, de bordes definidos pero irregulares, daba la impresión de que destruía la calota ósea craneal y penetraba al parénquima cerebral, esta destrucción del tejido sirvió de nicho para la proliferación de las larvas, emergiendo de esta zona gran cantidad de ellas, más de 200, de diferentes tamaños (Ver Figura 1).
Al examen neurológico el paciente se encontraba consciente, alerta, pero existían algunos signos neurológicos que llamaban la atención, como la desorientación, alternancia de períodos de irritabilidad con somnolencia, afasia y trastornos del comportamiento, que al no existir conocimiento de sus antecedentes patológicos personales ni posibilidades de comunicación, llevaron al pensamiento clínico de la presencia de daño neurológico subsecuente, es decir, encefalopatía.
El diagnóstico se estableció por la observación directa de las larvas en la cavidad labrada por las mismas y su actividad motriz exacerbada por la instilación de sustancias desinfectantes (solución salina y creolina) en el lecho; la confirmación se realizó por identificación de las características morfológicas por parte de personal capacitado (parasitólogo) y luego a través de su desarrollo evolutivo habitual, convirtiéndose en la especie más frecuente en este medio, la Dermatobia hominis (Ver Figura 2).
Dentro de los exámenes de laboratorio realizados no se encontraron datos relevantes, aunque si se constató cifras bajas de hemoglobina (Hb: 9,8 g/ dL) y un predominio de monocitos (11,9 %) en el leucograma que resultó normal; lo que indicaba la presencia de anemia y actividad monocítica.
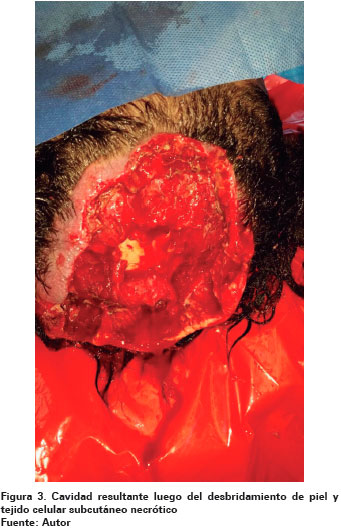
Como procedimiento médico en un primer momento se llevó a quirófano y se realizó barrido con solución salina al 0.9%, que desplazó las larvas que se encontraban en la superficie hacia el exterior; luego se instiló creolina, desinfectante natural compuesto por fenol, cresol, jabones emulsificantes y agua por 10 minutos, lo que provocó la salida de numerosas larvas; y por último se realizó el desbridamiento de piel y tejido celular subcutáneo necrótico de la cavidad, con extracción mediante pinzas quirúrgicas de la totalidad de las larvas alojadas en el pericráneo, dejando expuesta una pequeña zona de la cavidad ósea por pérdida de la totalidad del tejido ( Ver Figura 3).
El paciente fue hospitalizado por cuarenta y dos días bajo tratamiento antibiótico con Ciprofloxacina 500 mg cada doce horas y Metronidazol 500 mg cada ocho horas vía endovenosa los quince primeros días, luego Ampicilina más Sulbactam 1,5 gramos vía endovenosa cada seis horas por diez días, tratamiento dirigido a curar la infección secundaria que ya presentaba como complicación y Complejo B una tableta vía oral cada ocho horas como suplemento vitamínico. Desde el punto de vista farmacológico se prefirió no administrar Ivermectina, en virtud de que la misma está contraindicada en pacientes que presentan afectación del sistema nervioso central o consumen drogas que deprimen al mismo, como es el caso.
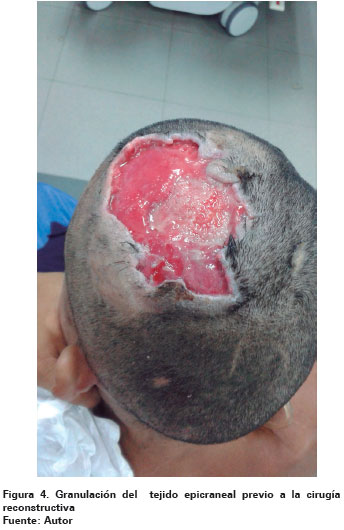
Además, se planificaron curas en quirófano bajo anestesia general de la lesión en cuero cabelludo en días alternos, primeramente para ayudar a la desinfección y luego buscando granulación del tejido residual (Ver Figura 4). En un segundo momento quirúrgico, treinta y siete días posteriores al ingreso, y luego del tratamiento médico tópico con factor de crecimiento epidérmico, se efectuó un homoinjerto de piel, decisión tomada al ser valorado el paciente por cirugía plástica y reconstructiva.
Simultáneamente, se valoró el caso con Psiquiatría para el ajuste del tratamiento para Esquizofrenia, diagnóstico que se constató luego de la aparición de sus familiares que lo habían reportado desaparecido ocho meses atrás sin resultados en su búsqueda, se indicó medicación con Haloperidol 2 mg diez gotas cada ocho horas, preferiblemente con el desayuno, almuerzo y comida, Ácido Valproico 500 mg cada doce horas y Levomepromacina 100 mg dos veces al día en almuerzo y comida.
El paciente fue dado de alta con una evolución favorable, acompañado por sus familiares a su domicilio en un área rural distante de la ciudad de Guayaquil, bajo tratamiento médico y con un seguimiento por consulta de Cirugía Plástica y Reconstructiva y Psiquiatría en veintiún días.
DISCUSIÓN
La miasis cutánea masiva, presente en el caso descrito, es la forma clínica más común en humanos21 de tipo forunculoide en etapa avanzada, que provocó la formación de una cavidad profunda con pérdida de tejido epicraneal. Es un tipo de miasis frecuente y de las más publicadas en la literatura6,8,25-28; lo que no debe confundirse con la miasis cavitaria, en la cual las larvas invaden cavidades naturales, preferiblemente de la extremidad cefálica, atacando hueso, cartílago y tejidos profundos5,19.
Las zonas cutáneas preferidas en la infestación humana son aquellas áreas descubiertas del cuerpo humano: el tronco, muslos, región glutea y espalda6-8; sin embargo se han descritos casos de miasis en partes íntimas que usualmente no están descubiertas (nasofaríngea, oral, ocular, genitourinaria, anal y cerebral)29-38 pero que si presentan factores predisponentes como lesiones supurativas que atraen y estimulan las deposiciones de huevos por las moscas.
Dentro del cuadro clínico característico de la miasis cutánea forunculoide se presentan lesiones iniciales en forma de pápulas eritematosas, que posteriormente presentan una abertura en su superficie, poro o punctum central, al convertirse en un furúnculo habitado, y ser orificio de respiración para la larva, al mismo tiempo que intermitentemente, puede salir un exudado sanguinolento5,39; como ocurrió al ingreso de este paciente, que por la gran extensión y el número de larvas se convirtió en una gran cavidad, semejante a lo documentado por Castillo-Bustamente, Vijay y Verma en sus artículos8,26,27.
También puede presentar síntomas sistémicos como mal estado general, letargo, agitación e insomnio o fiebre5, lo que también se presentó en este paciente y descrito por otros autores27. Además este paciente tuvo manifestaciones neurológicas como agitación psicomotora alternando con períodos de agresividad y somnolencia, propias de su enfermedad psiquiátrica hasta ese momento desconocida, que en primera instancia, nos hicieron sospechar de encefalopatía debido a invasión cerebral; luego se comprobó su condición médica predisponente como factor de riesgo para desarrollar la enfermedad; al igual que lo referido por varios autores en sus artículos8,11,12,18,40-46.
Desde el punto de vista psicológico se convierte en una situación lamentable para el paciente, sobre todo en las formas que afectan cabeza y cuello, dejando la sensación de estar "lleno de gusanos" y dando origen a trastornos depresivos con aislamiento voluntario para evitar ser observados; por lo que algunos autores sugieren que el estrés psicológico asociado con la infestación de gusanos ya es razón suficiente para tratar la miasis cutánea incluso más inofensiva47.
El diagnóstico definitivo o de certeza se hace al hallar, visualizar e identificar la larva macroscópicamente a través de su morfología, y la confirmación de su género Dermatobia Hominis acorde a su desarrollo evolutivo por un parasitólogo, como se realizó en este caso y en otros ya publicados6,25-28. El número de larvas encontradas varía de un paciente a otro, en dependencia del grado, extensión y el tiempo de infestación, observándose desde 1 hasta más de 100 larvas en un mismo paciente, como lo evidenciado en este caso, donde se extrajeron más de 300 larvas y en semejanza a otros casos de miasis descritos7,8,18.
El diagnóstico diferencial se le realiza con los quistes sebáceos, forúnculos bacterianos, enfermedad por arañazo de gato, oncocercosis, leishmaniasis y tungiasis, ya que pueden tener una apariencia clínica similar a la miasis forunculoide6,26. A pesar de ello hay que tener en cuenta también que algunas de estas últimas enfermedades mencionadas no son endémicas de estas regiones, lo que facilitaría el diagnóstico. Ante la sospecha, una ecografía de partes blandas puede confirmar la presencia de la larva y los exámenes de laboratorio sólo mostrarían leucocitosis y eosinofilia, como lo confirmaron los análisis sanguíneos realizados al paciente y otros casos documentados11,33; aunque algunos autores han recurrido a exámenes más específicos no tanto para el diagnóstico de la miasis propiamente dicha, si no para la detección de sus complicaciones, como rayos x, tomografía axial computarizada y resonancia magnética nuclear de cráneo26,27,48.
Las complicaciones más frecuentes son derivadas de la sobreinfección (infección secundaria) de las lesiones debido al rascado y a la manipulación de los forúnculos sin condiciones de asepsia, como lo padecido por este paciente en el curso avanzado de su enfermedad y además reflejado en otros artículos6,7,26-28. Además, se describen complicaciones severas en niños menores de 5 años con colonización de cuero cabelludo, en los cuales las larvas pueden atravesar el cráneo parcialmente osificado y llegar al cerebro49; lo que no sucedió en el caso que nos ocupa, por la edad y la osificación del cráneo, lo cual dificulta su penetración.
El tratamiento de la miasis es curativo y su pronóstico depende del daño causado al tejido, localización anatómica y duración de la infestación; pero siempre está dirigido a la remoción total de las larvas, ya sea mediante el empleo de distintas sustancias para asfixiar al parásito (cuando la larva es pequeña y no ha migrado a capas más profundas) y forzarlo a salir al exterior a respirar; como por la extracción por presión manual o quirúrgica4,39.
Para la primera opción se han utilizado diversas sustancias como éter, cloroformo, resina de árbol, grasa, aceite mineral, petrolato, cera, pegamento, yeso, tabaco, ceniza, insecticidas, barniz de uñas, goma de mascar, tela adhesiva o apósitos con emplasto de albahaca basado en aceite en el orificio de la larva, lo que induce la asfixia y salida parcial de la misma para respirar, causando que la larva muera, lo cual facilita su extracción manual con pinzas4,39; método que se utilizó en este paciente en un primer momento, con sustancias químicas como la solución salina y con un desinfectante natural como lo es la creolina, esta última a pesar de que no se ha documentado su uso en otros artículos, en este medio ha tenido buenos resultados.
Pero cuando la larva madura, crece, adopta su forma cónica y se encuentra anclada a la piel por medio de sus espinas y ganchos, lo que hace difícil su extracción manual, por lo que la extracción quirúrgica convencional por medio de una pequeña incisión en el orificio y la extracción de la larva con pinzas es el mejor método con buenos resultados4,6,39. En este paciente, se utilizaron estas dos técnicas como en la mayoría de las presentaciones de casos publicadas; pero también hubo la necesidad de proceder con la limpieza quirúrgica que ameritaba la zona afectada con desbridamiento del tejido necrótico y la cura por la sepsis del tejido adyacente, procedimiento utilizado también por otros autores6,8,10,11,34,35.
Todo lo anteriormente expuesto, debe ser complementado con la administración sistémica de antihelmínticos, como la Ivermectina y antibióticos de amplio espectro a fin de tratar la infección secundaria. La Ivermectina se emplea por vía oral a dosis de 0.2 mg/kg de peso, mientras que en aplicación tópica en loción la dosis es de 0,4 mg/Kg de peso. Se absorbe rápidamente y alcanza concentraciones terapéuticas a las 4 horas. La aplicación sobre la piel intacta se absorbe en dos horas y en minutos sobre lesiones ulcerativas. Las concentraciones plasmáticas son proporcionales a la dosis administrada39,50.
En este paciente no se usó el medicamento (antihelmíntico) por las contraindicaciones que presentaba este caso en particular con afectación del sistema nervioso central y consumidor de drogas que deprimen al mismo29. Sin embargo, tuvo criterio de uso sistémico de antibióticos de amplio espectro, por la lesión extensa presente y los signos de infección, semejante a lo documentado por otros trabajos26,27,33-38; así como también de cirugía reconstructiva con homoinjerto de piel, similar al paciente descrito por Castillo-Bustamante8.
La mortalidad de las miasis es menor a 10% y generalmente se asocia con lesiones cerebrales o en otras partes del sistema nervioso46. La detección oportuna y el diagnóstico preciso puede hacer la diferencia entre lesiones temporales o permanentes, e incluso evitar la muerte.
En cuanto a la prevención de la miasis humana, ya se ha entendido que la exposición al descubierto y el poco cuidado de lesiones y heridas, predispone a la enfermedad11,12,16,23,45; pero desafortunadamente en los países en vías de desarrollo gran parte de la población vive en condiciones higiénicas y sociales pésimas, sin una atención médica mínima, corriendo el riesgo de infestación.
Como medidas profilácticas en viajes a países africanos se recomienda lavado cuidadoso de la ropa, tendiéndola a secar a una cierta distancia del suelo y posteriormente plancharla de forma repetida. El uso de mosquiteros, repelentes, higienización de los alimentos es indispensable para evitar la picadura de la mosca o la inoculación, depósito o ingestión de las larvas10,13,15,23.
El caso presentado se corresponde con la literatura consultada, se verifican los factores predisponentes de la enfermedad11,27,33,45, preferencia de sexo, agente etiológico6,25,26,28, y los factores de riesgo11,45, expuesto a todo tipo de infecciones parasitarias sin ninguna protección al dormir a la intemperie; lo que contribuyó a que la infestación o miasis evolucionara hacia la etapa más avanzada, con destrucción de tejidos e infecciones sobreañadidas.
CONCLUSIONES
La miasis es una enfermedad prevenible, con un buen pronóstico de curación si es detectada y diagnosticada a tiempo; la posibilidad de invasión cerebral debemos sospecharla ante la aparición de síntomas neurológicos en miasis con localización en la extremidad cefálica. La debida documentación de los casos de miasis, la identificación del parásito acompañada por la información detallada sobre la historia del paciente nos proveerá datos sobre la distribución, el comportamiento y epidemiología de esta enfermedad, y de este modo facilitará el diagnóstico, tratamiento y prevención de la miasis y aumentaría la efectividad y la eficacia de la atención de salud.
Su escasa difusión, las pocas publicaciones al respecto y la insuficiente información de esta entidad, demuestran la falta de percepción de riesgo, no solo por parte de la población afectada, sino también del personal médico y paramédico; por lo que ambas partes deben ser advertidas y entrenadas para evitar este tipo de infestación a través de un enfoque multidisciplinario que involucre, desde la disposición adecuada de los residuos hasta la instauración de programas de promoción y prevención de servicios de salud dirigidos a la vigilancia y control de la enfermedad que conlleven a disminuir la morbimortalidad de esta enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1. Hope FW. On insects and their larvae occasionally found in human body. Royal Entomol Soc Trans. 1840;2:236-71. [ Links ]
2. Zumpt Fritz. Myiasis in Man and Animals in the Old World. London: Butterworths; 1965. [ Links ]
3. Organización de las Naciones Unidas para la Agricultura y la Alimentación. Miasis cutáneas[Internet]. [citado 27 Jul 2015]. Disponible en: http://www.rlc.fao.org/es/prioridades/transfron/miasis/miasis/. NO sirve el link y no encuentro el articulo [ Links ]
4. Mathieu ME, Wilson BB. Myiasis. En: Mandell GL, Bennett JE, Dolin R, eds. Principles and Practice of Infectious Diseases. 5th ed. Philadelphia: Churchill Livingstone; 2000. p. 2976-9. [ Links ]
5. Atias A, Neghme A. Parasitología Clínica. Buenos Aires: Editorial Intermédica; 1978. p. 420-3. [ Links ]
6. Diaz-Marín I, Sarabia-Negrín JG, Fernández-Marroquin Z, Rosales-Matamoros M. Miasis cutánea. Reporte de caso. Rev. Ciencias Médicas. 2011;15(4):269-79. [ Links ]
7. Heizenreder B, Fernández Ponce de León R, Kulinka LD. Un Caso de Miasis Humana por Cochliomyia Hominivorax (Díptera: Calliphoridae) Asociado a Varicela en Villa Angela, Provincia Del Chaco. Rev Posgrado de la VIa Cátedra de Medicina. 2009;(192):14-6. [ Links ]
8. Castillo-Bustamante M, Ricardo MA. Miasis occipito-temporal. Revista FASO. 2015; 22(2): 55-7. [ Links ]
9. Tamarit-Conejeros JM, Cuesta González MT, Dalmau Galofre J. Myasis associated with nasal basal cell carcinoma. Acta Otorrinolaringol Esp. 2011;62(1):77-8. [ Links ]
10. Caissie R, Beaulieu F, Giroux M, Berthod F, Landry PE. Cutaneous Myiasis: diagnosis,treatment, and pevention. J Oral Maxillofac Surg. 2008;66(3):560-8. [ Links ]
11. Mengarelli RH, Cevallos MV. Manejo de las miasis en heridas agudas y crónicas. Presentación de casos y revisión de la bibliografía. Rev. argent. dermatol. [online]. 2012 [citado 27 Jul 2015];93(3). Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S1851300X2012000300004&lng=es&nrm=iso>. ISSN 1851-300X. [ Links ]
12. Sánchez-Sánchez R, Calderón-Arguedas O, Mora-Brenes N, Troyo A. Nosocomial myiasis in Latin America and the Caribbean: an overlooked reality?. Rev Panam Salud Publica. 2014;36(3):201-5. [ Links ]
13. Tamir J, Haik J, Orenstein A, Schwartz E. Dermatobia hominis myiasis among travelers returning from South America. J Am Acad Dermatol. 2003;48(4):630-2. [ Links ]
14. González Medina A, Archilla Peña F, Jiménez Ríos G. Las miasis como entidad de interés en Medicina del Trabajo. Med Segur Trab. 2011;57(225):331-8. [ Links ]
15. Calderón Arguedas O, Luna S, Miranda G, Troyo A. Blaesoxipha plinthopyga (Diptera: Sarcophagidae) como responsable de miasis nosocomiales en Costa Rica. Acta Med Costarric. 2014;56(1):31-4. [ Links ]
16. Visciarelli EC, García SH, Salomón C, Jofré C, Costamagna SR. Un caso de miasis humana por Cochliomyia hominivorax (Díptera: Calliphoridae) asociado a pediculosis en Mendoza, Argentina. Parasitol Latinoam. [Internet]. 2003 [citado 27 Jul 2015];58(3-4):166-8. Disponible en: http://www.scielo.cl/scielo.php?pid=S0717-77122003000300014&script=sci_arttext. [ Links ]
17. Dutto M, Bertero M. Traumatic myiasis from Sarcophaga (Bercaea) cruentata Meigen, 1826 (Diptera, Sarcophagidae) in a hospital environment: Reporting of a clinical case following polytrauma. J Prev Med hyg. 2010;51(1):50-2. [ Links ]
18. Raffo Lirios M, Torres R. Miasis Oral. Casos clínicos. Salud Militar. 2012;31(1):21-4. [ Links ]
19. Brumpt E. Precis de Parasitologie. 5a ed. Paris : Masson et Cie. Editeurs ; 1936. [ Links ]
20. Ahmad AK, Abdel-Hafeez EH, Makhloof M, Abdel-Raheem EM. Gastrointestinal Myiasis by Larvae of Sarcophaga sp. and Oestrus sp. in Egypt: Report of Cases, and Endoscopical and Morphological Studies. Korean J Parasitol. 2011;49(1):51-7. [ Links ]
21. Robbins K, Khachemoune A. Cutaneous myiasis: a review of the common types of myiasis. Int J Dermatol. 2010;49(10):1092-8. [ Links ]
22. Fancesconi F, Lupi O. Myiasis. Clin Microbiol Rev. 2012;25(1):79- 105. [ Links ]
23. Forero-Becerra EG. Miasis en salud pública y salud pública veterinaria. Revista Sapuvet Salud Pública. 2011;2(2):95-132. [ Links ]
24. Rosero Moncayo J, García-Guerrero J. Compendio Estadístico 2014. Editorial Istituto Nacional de Estadísticas y Censos; 2014. p. 210-1. [Internet]. [citado 27 Jul 2015]. Disponible en: http://www.ecuadorencifras.gob.ec/documentos/web-inec/Bibliotecas/Compendio/Compendio-2014/COMPENDIO_ESTADISTICO_2014.pdf [ Links ]
25. Cruz-Clavijo SE, Méndez-Rodríguez IA. Furuncular myiasis- -Eco-epidemiological view of a case report. Infectio. 2015;19(2):83-7. [ Links ]
26. Vijay K, Kalapos P, Makkar A, Engbrecht B, Agarwal A. Human botfly (Dermatobia hominis) larva in a child's scalp mimicking osteomyelitis. Emerg Radiol. 2013;20(1):81-3. [ Links ]
27. Verma P. Cutaneous Myiasis in an Infant with Cerebral Palsy. Indian J Dermatol. 2014;59(3): 310-1. [ Links ]
28. Pastor C, Briceño G, Schafer F. Cutaneous furuncular myasis caused by Dermatobia hominis. Rev Med Chil. 2013;141(8):1081- 2. [ Links ]
29. Chakraborti C, Mukhopadhya U, Mondal M, Giri D, Khan M. Ophthalmomyiasis in humans. Nepal J Ophthalmol. 2011;3(2):193-5. [ Links ]
30. Pandey A, Madan M, Asthana AK, Das A, Kumar S, Jain K. External Ophthalmomyiasis Caused by Oestrus ovis: a Rare Case Report from India. Korean J Parasitol. 2009;47(1):57-9. [ Links ]
31. Casanova-Roman M, Sanchez-Legaza E, Sánchez Porto A, Murga C. Aural myiasis in an infant. Infez Med. 2010;18(3):175-6. [ Links ]
32. Saldarriaga W, Herrera E, Castro D. Myasis in uterine prolapse, successful treatment. Am J Obstet Gynecol. 2011;205(3):5-6. [ Links ]
33. Pandey D, Divedi P, Mishra PK, Mishra P. Vulval myiasis: An unusual presentation of a rare entity in an adolescent female. Trop Parasitol. 2015;5(1):58-60. [ Links ]
34. Shrestha D, Bista KD, Singh M, Ojha N, Rajbhandari S. Human Genital myiasis in extremes of Age. J Nepal Health Res Counc. 2014;12(27):138-4. [ Links ]
35. Nagy V. Unusual presentation of the urogenital myiasis caused by Luciliasericata (Diptera: Calliphoridae). Ann Agric Environ Med. 2012;19(4):802-4. [ Links ]
36. Kataria U, Siwach S, Gupta S. Myiasis in female external genitalia. Indian J Sex Transm Dis. 2013;34(2):129-31. [ Links ]
37. Garbeloto E, de Souza-Trindade B, Alves-Canal F, Chambô-Filho A. Genital and Breast Myiasis: Case Series. J Trop Med Parasitol. 2013;36(1):98-104. [ Links ]
38. Terterov S, Taghva A, MacDougall M, Giannotta S. Posttraumatic Human Cerebral Myiasis. World Neurosurg. 2010;73(5):557-9. [ Links ]
39. Hoeprich PD. Miasis cutáneas. En: Tratado de enfermedades infecciosas. México: Salvat Editores; 1982. p.870-2. [ Links ]
40. Nazni WA, Jeffery J, Lee HL, Lailatul AM, Chew WK, Heo CC, et al. Nosocomial nasal myiasis in an intensive care unit. Malays J Pathol. 2011;33(1):53-6. [ Links ]
41. Ferraz, AC, Proença B, Gadelha BQ, Faria LM, Barbalho MG, Aguiar-Coelho VM, et al. First Record of Human Myiasis Caused by Association of the Species Chrysomya megacephala (Diptera: Calliphoridae), Sarcophaga (Liopygia) ruficornis (Diptera: Sarcophagidae), and Musca domestica (Diptera: Muscidae). J Med Entomol. 2010;47(3):487-90. [ Links ]
42. Batista-da Silva JA, Borja GE, Queiroz MM. Patient with tracheostomy parasitized in hospital by larvae of the screwworm, Cochliomyia hominivorax. J Insect Sci. 2011;11(1):163. [ Links ]
43. Quesada Lobo L, Troyo A, Calderón-Arguedas O. First report of nosocomial myiasis by Lucilia cuprina (Diptera: Calliphoridae) in Costa Rica. Biomedica. 2012;32(4):485-9. [ Links ]
44. Sharma A. Oral myiasis is a potential risk in patients with special health care needs. J Glob Infect Dis. 2012;4(1):60-1. [ Links ]
45. Manchini T, Fulgueiras P, Fente A. Miasis oral: a propósito de un caso. Odontoestomatología. 2009;11(12):38-43. [ Links ]
46. Espinoza A, Quiñones-Silva J, Garay O. MIASIS EN CAVIDAD ORAL POR Cochliomyia hominivorax: REPORTE DE UN CASO. Rev Peru Med Exp Salud Pública. 2009;26(4):573-6. [ Links ]
47. Shorter N, Werninghaus K, Mooney D, Graham A. Furuncular cuterebrid myiasis. J Pediatr Surg. 1997;32(10):1511-3. [ Links ]
48. Ortiz-Machín M, López-Arbolay O, López-Piloto O, Pérez Nogueiras F, Peña-Casanova A, Aguilar Callejo MC. Fístula de líquido cefalorraquídeo: una rara complicación secundaria a una miasis naso-etmoidal. Rev Chil Neurocirugia. 2014;40(1):122-4. [ Links ]
49. Zúñiga-Carrasco IR. Miasis: un problema de salud poco estudiado en México. Rev Enf Infecc Pediatr. 2009;22(88):121-5. [ Links ]
50. Victoria J, Trujillo R, Barreto M. Myiasis: a successful treatment with topical Ivermectin. Int J Dermatol. 1999;38(2):142-4. [ Links ]