Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Medicas UIS
versão impressa ISSN 0121-0319
Medicas UIS vol.29 no.2 Bucaramanga maio/ago. 2016
https://doi.org/10.18273/revmed.v29n2-2016013
DOI: http://dx.doi.org/10.18273/revmed.v29n2-2016013
Tuberculoma epidural espinal simulando
Síndrome de Guillain-Barré: presentación de un
caso
Camila Alarcón-Olave*
Adrian Bolívar-Mejía**
Lauren S. Calvo-Betancourt***
Ferney Africano-Lopez***
Oscar L. Rueda Ochoa****
* Médico. Residente de Pediatría de primer año. Facultad de Salud. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia.
** Médico. Residente de Medicina Interna de primer año. Facultad de Salud. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia.
*** Médico. Miembro del Grupo de Investigación en Electrocardiografía. Facultad de Salud. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia.
**** Médico Internista. Mgtr en Epidemiología Clínica. Fellow en el American College of Physician. Director del Grupo de Investigación en Electrocardiografía. Facultad de Salud. Universidad Industrial de Santander. Bucaramanga. Santander. Colombia.
Correspondencia: Doctora Camila Alarcón-Olave. Dirección: Carrera 52 No. 72-129. Bucaramanga. Santander. Colombia. Correo electrónico: camilaalarconol@gmail.com
Artículo recibido el 09 de Julio de 2015 y aceptado para publicación el 23 de Marzo de 2016
RESUMEN
El sistema nervioso central es uno de los focos extrapulmonares afectados con mayor frecuencia por tuberculosis, no obstante, el tuberculoma epidural espinal es considerado una rareza. Se presenta el caso de un paciente de cuatro años de edad, quien consulta por cuadro de cuadriparesia progresiva. Al examen de líquido cefalorraquídeo se evidenció disociación proteínico celular diagnosticándose síndrome de Guillain Barré, sin embargo, tras la aparición de signos meníngeos, se realizó una resonancia nuclear magnética de columna en la que se evidenció lesión compresiva a nivel cervicodorsal que fue posteriormente explorada quirúrgicamente por neurocirugía, encontrándose una lesión epidural cuyo estudio microbiológico, cultivo y estudio de reacción en cadena de la polimerasa se reportaron positivos para Mycobacterium tuberculosis, por lo que se inició tratamiento antituberculoso observándose mejoría clínica y progresiva con recuperación de la marcha tras el procedimiento quirúrgico. MÉD.UIS. 2016;29(2):155-9.
Palabras clave: Tuberculosis. Sistema Nervioso Central. Tuberculoma.
Epidural tuberculoma mimicking Guillain Barre Syndrome: a case presentation
ABSTRACT
The central nervous system is one of the most affected focus in extrapulmonary tuberculosis, however, spinal epidural tuberculoma is considered very unusual. We present a clinical report of a four years old patient who presented with clinical symptoms of a progressive quadriparesis. The cerebroespinal fluid examination showed protein-cell dissociation, and the diagnosis of Guillain Barré syndrome was made. However, because it called the attention the appearance of meningeal signs, a magnetic resonance imaging was performed, and evidenced a compressive lesion in the cervicodorsal level. It was explored by neurosurgery, finding an epidural lesion studied by cultures and polymerase chain reaction. Both reported positive results for Mycobacterium tuberculosis. The anti-tuberculosis treatment was started and a progressive clinical improvement was observed with recuperation of the gait after the surgical procedure.MÉD.UIS. 2016;29(2):155-9.
Keywords: Tuberculosis. Central Nervous System. Tuberculoma.
¿Cómo citar este artículo?: Alarcón-Olave C, Bolívar-Mejía A, Calvo-Betancourt LS, Africano-Lopez F, Rueda OL. Tuberculoma epidural espinal simulando Síndrome de Guillain-Barré: presentación de un caso. MÉD.UIS. 2016;29(2):155-9.
INTRODUCCIÓN
La Tuberculosis (TB) es, después del Síndrome de Inmunodeficiencia Adquirida, la segunda enfermedad infecciosa que más muertes cobra en el mundo, persistiendo en la actualidad como uno de los principales problemas de salud pública1,2. Es considerada una de las enfermedades reemergentes de mayor importancia dada su alta prevalencia en países en desarrollo y su reaparición en países desarrollados, asociada al inmunocompromiso secundario a la infección por el virus de inmunodeficiencia humana y a condiciones socioeconómicas como el alcoholismo, la drogadicción, la pobreza y la importación de casos inmigrantes desde regiones endémicas4,39. A pesar de esto, según cifras de la Organización Mundial de la Salud (OMS), la mortalidad por TB disminuyó en un 41% en el periodo comprendido entre 1990 y 2011, logro acorde a uno de los objetivos de desarrollo del milenio en el que se propuso detener la propagación de esta enfermedad1.
Se estima que la TB infantil corresponde al 6% del total de casos nuevos, representando con esto al menos medio millón de nuevos casos y 70 000 muertes anuales a nivel mundial5. Los niños afectados por TB tienen un alto riesgo de desarrollar enfermedad severa y potencialmente fatal, debido al bajo índice de sospecha diagnóstica y a la inespecificidad de los síntomas, especialmente si se trata de la forma extrapulmonar, la cual puede corresponder desde un tercio hasta la mitad de los casos de tuberculosis infantil5,6, viéndose comprometido el Sistema Nervioso Central (SNC) en aproximadamente el 5% al 15% de estos pacientes, asociándose principalmente a casos de meningitis tuberculosa, y siendo el tuberculoma una forma de presentación poco frecuente7.
Desde su descripción en 1933 por Arnold Rice Rich, patólogo del Hospital de Johns Hopkins, se ha propuesto que el desarrollo del tuberculoma se da a partir de la migración de la micobacteria hacia el SNC, en donde posterior a una interacción entre el patógeno y la respuesta inmune del huésped, se genera un proceso inflamatorio que resulta en la maduración del tuberculoma, cuya evolución puede generar un absceso, que al romperse hacia el espacio subaracnoideo da lugar a la aparición de meningitis tuberculosa7.
Clínicamente puede asociarse a la presencia de cefalea, fiebre, alteración del estado de conciencia, vómito, papiledema, convulsiones y déficit motor dado por hemiparesia, paraparesia o cuadriparesia progresivas y de grados variables, según sea su localización intracraneal o a nivel medular, asociándose así mismo a déficit sensitivo, imitando de esta manera otras patologías ocupantes de espacio a nivel del SNC2,3,7,8.
Por su parte, el Síndrome de Guillain Barré (SGB) es una polirradiculoneuropatía inflamatoria que inicia usualmente con parestesias y paresia a nivel de miembros inferiores, progresando de manera ascendente a cuadriparesia, pudiendo afectar incluso la musculatura respiratoria9. Puede acompañarse de artralgias, dolor dorso-lumbar, afección de pares craneales y signos meníngeos, los cuales pueden presentarse hasta en el 30% de los casos, asociándose en ocasiones a alteración del estado de conciencia. En Colombia, tiene una incidencia anual en menores de 15 años que ha sido estimada entre 0,6 a 1,1 casos por cada 100 000 niños, siendo la primera causa de parálisis flácida con aproximadamente un tercio de todos los casos reportados, razón por la cual debe ser considerado como uno de los principales diagnósticos diferenciales ante la presencia de un niño con cuadriparesia progresiva9. A continuación se presenta el caso de un paciente de 4 años de edad con diagnóstico inicial de SGB, en quien al desarrollar signos de irritación meníngea le fueron realizados estudios imagenológicos en los que se logró documentar lesión epidural con estudios microbiológicos positivos para Mycobacterium tuberculosis.
El presente artículo pretende resaltar la importancia de tener presente como diagnóstico diferencial la infección por Mycobacterium tuberculosis en entidades que comprometen el SNC durante la infancia, dada la alta frecuencia del compromiso extrapulmonar en este grupo poblacional5,6.
PRESENTACIÓN DEL CASO
Paciente masculino de cuatro años de edad, quien dos semanas después de haber presentado rinofaringitis aguda, consultó por cuadro clínico de siete días de evolución de cuadriparesia progresiva y relativamente simétrica, que inició en miembros inferiores y se acompañó de incapacidad para la marcha, arreflexia y dolor en columna cervical. No presentó alteración sensitiva, fiebre, sintomatología respiratoria ni antecedente de trauma. Al examen de líquido cefalorraquídeo se evidenció glucorraquia normal, antígenos bacterianos negativos y disociación proteíno-celular con presencia de tan solo tres leucocitos (dos linfocitos y un neutrófilo), por lo que se hizo diagnóstico de SGB iniciándose manejo para esta entidad.
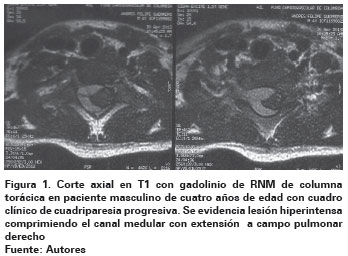
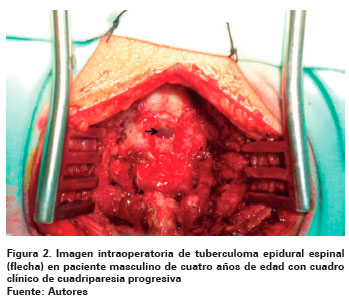
No obstante, al llamar la atención la aparición de signos de irritación meníngea (signo de Brudzinski positivo y rigidez nucal), se realizó Tomografía Axial Computada (TAC) de columna cervico-dorso-lumbar cuyo reporte fue normal. Se continuó el estudio con Resonancia Nuclear Magnética (RNM) de columna en la que se evidenció lesión compresiva hiperintensa a nivel cervicodorsal (Ver Figura 1), la cual fue explorada quirúrgicamente por neurocirugía, encontrándose lesión expansiva epidural a nivel C7-T2 de aproximadamente 4 cm de largo por 1,5 cm de ancho, por lo que se realizó laminectomía bilateral C7-T2 y resección de lesión epidural (Ver Figura 2) cuyo estudio microbiológico reportó coloración Ziehl-Neelsen positiva para Bacilos Ácido Alcohol Resistentes (BAAR) y cultivo positivo para Mycobacterium tuberculosis. Le fue realizada TAC de cráneo simple y contrastada y RNM cerebral con gadolineo cuyos resultados fueron normales. Sin embargo, se realizó TAC de tórax con contraste en la que se evidenciaron múltiples calcificaciones basales. Posteriormente le fue realizada baciloscopia seriada de esputo inducido resultando negativa para BAAR, y se realizó reacción en cadena de la polimerasa de esputo y lesión epidural, cuyos resultados fueron positivos para Mycobacterium tuberculosis, confirmándose de esta forma el diagnóstico de tuberculosis pulmonar y extrapulmonar de localización epidural.
Teniendo en cuenta lo anterior, se inició tratamiento antituberculoso con tableta tetraconjugada de 75 mg de isoniacida, 150 mg de rifampicina, 400 mg de pirazinamida y 275 mg de etambutol observándose mejoría clínica y progresiva con recuperación de la marcha tras el procedimiento quirúrgico.
En el seguimiento ambulatorio ocho semanas después del inicio de tratamiento antituberculoso, el paciente persistía con ligero dolor a nivel de columna cervical el cual no interfería de manera significativa en sus actividades diarias, presentando recuperación total de la fuerza en extremidades y recuperación total de la marcha. Tras un año de seguimiento, el paciente se encontraba completamente asintomático.
DISCUSIÓN
Se estima que el SNC puede verse comprometido en aproximadamente el 1% de los pacientes con TB, siendo uno de los focos extrapulmonares más frecuentes y de peor pronóstico2,3. El compromiso espinal se da con mayor frecuencia en las tres primeras décadas de la vida, principalmente en los 10 primeros años en los que se presenta hasta el 50% de los casos10. En niños, el curso de la enfermedad puede verse afectado debido a un diagnóstico tardío secundario a la gran variabilidad clínica durante la afección del SNC y al subsecuente retraso en el inicio del tratamiento4. Aunque las meninges suelen ser la localización más frecuente de la TB en el SNC, también puede observarse compromiso parenquimatoso tanto en cerebro como en médula espinal por el desarrollo de abscesos o tuberculomas, sin embargo, estos últimos solo están presentes en el 0,55 al 15% de los casos, de los cuales solo entre el 2 al 5% corresponden a tuberculomas medulares intradurales siendo considerado el tuberculoma epidural espinal una entidad poco frecuente3.
Se ha propuesto dividir las diferentes formas de presentación de la TB con afectación de la médula espinal en tres grupos según la localización de la lesión, describiéndose entonces la afección meníngea, medular y ósea. Dentro de la TB de afectación meníngea se incluye el tuberculoma siendo el más frecuente el epidural en aproximadamente el 60% de los casos y el menos habitual el intramedular con menos del 1%3,8, siendo su localización usual en el 70% de los casos a nivel cervico-dorsal, en contraste con la TB de afección ósea la cual predomina a nivel dorso-lumbar11. Se cree que la aparición de este tipo de lesiones se da como producto de la diseminación hematógena de un foco primario usualmente localizado en pulmón, hallándose en su histología la presencia de un centro necrótico caseoso, rodeado por una cápsula compuesta por fibroblastos, linfocitos, células epitelioides y células gigantes de Langhans3,7,10. Las manifestaciones clínicas neurológicas sensitivas y motoras van a depender del nivel comprometido de la médula espinal y del grado de compresión que la lesión ejerza sobre el mismo, al respecto en los estudios publicados por Panigatti P, et al. Gómez A, et al. DeLance A, et al. y Vadivelu S, et al encuentran como manifestaciones clínicas relevantes fiebre, tos, hiporexia, cefalea, vómito, convulsiones, pérdida de peso, alteración del estado de conciencia, signos de irritación meníngea y linfadenopatías2,3,7,8, hallazgos que en su mayoría, no se presentaron en el paciente del caso, en quien la clínica estaba dada casi exclusivamente por el déficit motor que progresó a cuadriparesia, asociándose inicialmente solo a dolor en columna cervical, sin déficit sensitivo asociado, por lo que inicialmente la sospecha diagnóstica fue dirigida hacia el SGB, permitiéndose en parte realizar diagnóstico diferencial con lesiones tumorales, dado que en estas últimas los pacientes presentan usualmente nivel sensitivo.
La aproximación diagnóstica de la TB de afección medular idealmente debe realizarse con RNM, estudio en el cual se puede visualizar la localización y extensión de la lesión, reservándose la exploración quirúrgica solo para aquellos casos en los que se requiere la descompresión medular por la presencia de una sintomatología significativa, como sucedió en el caso descrito3. Por otra parte, la definición de caso y el inicio de tratamiento antituberculoso puede realizarse con el hallazgo de BAAR en aquellos lugares en donde no se disponga de medios diagnósticos que permitan identificar la presencia de Mycobacterium tuberculosis, no obstante, si se encuentran disponibles el cultivo o la reacción en cadena polimerasa, estos deben utilizarse para la identificación de la bacteria y para determinar la sensibilidad del germen al tratamiento farmacológico, como se realizó en el presente caso11. Sin embargo, debido a la variabilidad clínica con la que puede debutar un paciente con TB del SNC, con frecuencia es necesario descartar otros posibles diagnósticos con estudios que incluyen hemograma, estudio de líquido cefalorraquídeo, marcadores tumorales, hemocultivos y otros estudios de imagen a nivel de encéfalo, tórax o abdomen según el clínico lo considere pertinente.
Según la recomendación de la OMS, el tratamiento de la tuberculosis en niños consta de isoniacida (10-15 mg/kg; dosis máxima 300 mg/día), rifampicina (10-20 mg/kg; dosis máxima 600 mg/día) pirazinamida (30-40 mg/kg) y etambutol (15-25 mg/Kg), administrándose los cuatro medicamentos durante los dos primeros meses, seguidos de diez meses de isoniacida y rifampicina11, tal como fue administrado al paciente del caso expuesto. Es importante resaltar que las dosis descritas son iguales para el tratamiento de la TB pulmonar y TB con compromiso de SNC11,12, siendo la primera línea de manejo para el Mycobacterium tuberculosis según la experiencia publicada por Panigatti P,et al, y Tinsa F, et al2,6.
Dada su naturaleza de gran simuladora, en múltiples reportes se ha documentado TB extrapulmonar en pacientes en los que inicialmente se habían realizado otros diagnósticos, con respecto a la TB del SNC, la gran variabilidad en su presentación clínica ha llevado con frecuencia al diagnóstico erróneo de tumores tanto cerebrales como medulares3. Hao L, et al. documentaron la experiencia de tres casos de tuberculomas espinales, que iniciaron con paraparesia progresiva con estudio negativo en líquido cefalorraquídeo con posterior documentación de lesión expansiva a nivel medular recibiendo tratamiento quirúrgico con sospecha inicial de masa neoplásica13. En el presente caso, el antecedente de infección respiratoria dos semanas previas al inicio de la sintomatología, asociado a una presentación clínica muy compatible con SGB, condujo inicialmente al diagnóstico de esta entidad, la cual solo fue descartada tras un adecuado estudio de imágenes motivado por la aparición de signos de irritación meníngea, hallazgos que, aun cuando pueden estar presentes en el SGB, no forman parte de su presentación clínica típica.
CONCLUSIÓN
Si bien la incidencia de TB ha venido disminuyendo tanto en países desarrollados como en aquellos en vía de desarrollo, aún persiste como una de las enfermedades infecciosas cuya morbimortalidad sigue impactando de manera significativa en la población, afectando primordialmente a aquellos grupos vulnerables dentro de los que los niños se encuentran persistentemente afectados, por lo que se hace necesario tener presente la gran variabilidad clínica con la que puede debutar la TB en este grupo poblacional, sobre todo en aquellos casos en los que el compromiso y la clínica corresponden principalmente a un foco extrapulmonar, teniendo presente las diferentes localizaciones en sistema nervioso central y la potencial similitud clínica con otras patologías neurológicas, siendo el adecuado enfoque diagnóstico la principal herramienta para lograr un tratamiento oportuno, que permita a su vez disminuir las posibles secuelas asociadas y mejorar de esta manera el pronóstico y la calidad de vida de los pacientes afectados.
AGRADECIMIENTOS
Agradecemos el apoyo recibido de la Universidad Industrial de Santander, la cual cubrió los gastos de inscripción, hospedaje y alimentación del autor Adrián Bolívar-Mejía durante su participación y presentación del trabajo en el XXVIII Congreso Científico Internacional de la Federación Latinoamericana de Sociedades Científicas de Estudiantes de Médicina, Tegucigalpa, Honduras, 10 al 15 de septiembre de 2013. Este trabajo también fue presentado en el XXI Congreso de Residentes de Pediatría de la Universidad Industrial de Santander, Bucaramanga, Santander, Colombia, 4 al 6 de septiembre de 2014, en donde obtuvo el primer puesto en el concurso de poster de casos clínicos.
ASPECTOS ÉTICOS
Los padres del paciente autorización de manera voluntaria a los autores la divulgación de la información aquí consignada (historia clínica, imágenes), acordándose la no publicación de datos que revelen la identidad del mismo.
REFERENCIAS BIBLIOGRÁFICAS
1. World Health Organization. Tuberculosis. [Updated October 2015; cited 2015 december 30]. Available from: URL: http://www.who.int/mediacentre/factsheets/fs104/en/index.html. [ Links ]
2. Panigatti P, Ratageri VH, Shivanand I, Madhu PK, Shepur TA. Profile and Outcome of Childhood Tuberculosis Treated with DOTS-An Observational Study. Indian J Pediatr. 2014;81(1):9-14 [ Links ]
3. Gómez-Argüelles JM, Florensa J. Spinal cord involvement by tuberculosis. Rev Neurol. 2008;47(11):599-606. [ Links ]
4. Durón RM, Rodríguez-Salinas LC, Bu-Figueroa J, Reyes- Almendárez TI, Osorio-Banegas JR, Paz N, et al. Nervous system tuberculosis in state hospitals in Honduras. Rev Neurol. 2004;39(4):394-6. [ Links ]
5. World Health Organization and the Childhood TB Subgroup of the Stop TB Partnership. Combating TB in children. Available from: URL:http://www.who.int/tb/challenges/childhood_tb_informationsheet.pdf. [ Links ]
6. Tinsa F, Essaddam L, Fitouri Z, Nouira F, Douira W, Ben Becher S, et al. Extra-pulmonary tuberculosis in children: a study of 41 cases. Tunis Med. 2009;87(10):693-8. [ Links ]
7. DeLance AR, Safaee M, Oh MC, Clark AJ, Kaur G, Sun M, Z, et al. Tuberculoma of the central nervous system. J Clin Neurosci. 2013;20(10):1333-41. [ Links ]
8. Vadivelu S, Effendi S, Starke JR, Luerssen TG, Jea A. A Review of the Neurological and Neurosurgical Implications of Tuberculosis in Children. Clin Pediatr (Phila). 2013;52(12):1135-43. [ Links ]
9. Pérez JC. Síndrome de Güillain Barré (SGB). Actualización. Acta Neurol Colomb 2006;22:201-8. [ Links ]
10. Kumar R. Spinal tuberculosis: with reference to the children of northern India. Childs Nerv Syst. 2005;21(1):19-26. [ Links ]
11. World health organization. Treatment of tuberculosis: guidelines, 4th ed. 2010. WHO Library. ISBN 978 92 4 154783 3. [ Links ]
12. Britton P, Perez-Velez CM, Marais BJ. Diagnosis, treatment and prevention of tuberculosis in children. N S W Public Health Bull. 2013;24(-1):15-21. [ Links ]
13. Hao L, Chao Y, Yongbo Y, Bo-wen C. Intramedullary spinal tuberculoma: report of three cases. Surg Neurol. 2006;65(2):185-8. [ Links ]