INTRODUCCIÓN
La Diabetes Mellitus (DM) es una enfermedad metabólica crónica compleja y de difícil manejo, con una incidencia en aumento en la población mundial, con un incremento previsto en los próximos años en Latinoamérica de aproximadamente 20 millones de pacientes derivado del incremento en la expectativa de vida, envejecimiento de la población general, raza y malos hábitos de vida como el sedentarismo y malnutrición. Se asocia a largo plazo con disfunción e insuficiencia de diversos sistemas, afectando especialmente el tejido nervioso y cardiovascular, con complicaciones macro y microvasculares. Según datos recientes, se estima que la prevalencia de DM es de 20% en pacientes quirúrgicos y 25% en pacientes hospitalizados. Adicionalmente, se conoce que los pacientes diabéticos tienen un 50% de probabilidad de requerir cirugía de cualquier tipo alguna vez en la vida1.
Las intervenciones quirúrgicas en pacientes diabéticos se asocian con mayor tiempo de estancia hospitalaria, incremento en los costos de salud y mayores tasas de mortalidad1),(2. La DM es considerada un factor de riesgo para complicaciones locales y fracaso quirúrgico en cirugías reconstructivas. La creciente incidencia en los últimos años de la DM tipo 2, asociado al aumento en la expectativa de vida en la población general, han llevado a un significativo aumento de comorbilidades que demandan intervenciones quirúrgicas reconstructivas3.
Actualmente se conoce que la hiperglicemia per se está asociada con una mayor tasa de infecciones y alteraciones en el proceso de cicatrización normal, lo cual es aún peor en el contexto de población diabética quienes presentan de base alteraciones en la respuesta inflamatoria, disfunción microvascular y mayor estrés oxidativo, factores que comprometen el flujo metabólico hacia los tejidos2),(4),(5. La suma de esto conlleva a altas tasas de fracasos en procedimientos quirúrgicos reconstructivos y de cobertura en pacientes con DM, razón por lo cual se han limitado el número y la complejidad de procedimientos de este tipo ofrecidos a esta población.
Múltiples estudios, especialmente en cirugía cardiovascular y unidades de cuidados intensivos posquirúrgicos, han demostrado que el control estricto de la glicemia en el periodo perioperatorio y posoperatorio disminuye significativamente la tasa de complicaciones y fracaso de las intervenciones quirúrgicas llegando incluso a ser comparables con las de pacientes no diabéticos6),(7. El manejo quirúrgico exitoso del paciente diabético requiere la implementación de protocolos simples y seguros que puedan ser entendidos por todo el personal de salud y que permitan una estrecha relación entre cirujanos, clínicos y anestesiólogos con el fin de promover las mejores condiciones para intervenir dichos pacientes.
Los defectos de cubrimiento de tejidos blandos, dados por heridas postraumáticas o crónicas representan un verdadero reto a la hora de su reparación debido al riesgo potencial de exposición ósea, tendinosa, articular y neurovascular posterior a lesiones complejas o infecciones. Se han descrito diversas técnicas quirúrgicas para cubrimiento de áreas cruentas, siendo los colgajos una opción preferida actualmente por sus altas tasas de éxito demostrada en diversos estudios.
El objetivo del presente trabajo es realizar una revisión de la literatura disponible sobre los factores fisiopatológicos que influyen en los resultados a corto, mediano y largo plazo en intervenciones quirúrgicas para cubrimiento de áreas cruentas en población diabética, así como de las metas terapéuticas en los periodos pre, intra y posoperatorio que se han asociado a mayores tasas de éxito y menor morbimortalidad en esta población, como un punto de partida para la elaboración de futuros protocolos que promuevan el manejo integral de estos pacientes y aseguren mayores tasas de éxito en el campo quirúrgico y reconstructivo.
METODOLOGÍA DE BÚSQUEDA
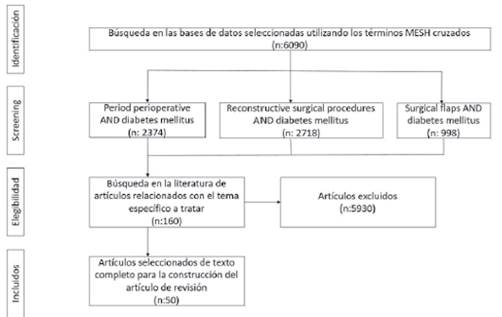
La siguiente revisión incluye una búsqueda bibliográfica de la literatura científica biomédica, llevada a cabo en bases de datos electrónicas que incluyeron resultados independientes del año de publicación empleando los siguientes términos MeSH: “Period perioperative”, “Reconstructive surgical procedures”, “Surgical flaps”, “Diabetes mellitus” en la National Library of Medicine database (PUBMED/MEDLINE) y la Scientific Electronic Library Online (SciELO), seleccionando los artículos obtenidos de referencias cruzadas de éstas con “Diabetes mellitus”.
Se escogieron para la realización de este artículo de revisión los estudios realizados en pacientes diabéticos o estudios experimentales desarrollados en animales, estudios de cirugía y anestesiología realizados en pacientes diabéticos y artículos en idioma español o inglés. Inicialmente la búsqueda fue realizada respecto a estudios desarrollados en los últimos diez años, a excepción de los temas revisados sobre fisiopatología respecto a la diabetes mellitus, sin embargo ante la no evidencia de artículos que aportaran información esencial para la revisión del tema se decidió expandir la búsqueda independiente del año de publicación. Dentro los criterios de exclusión se encontraron artículos en los cuales el número de población a estudio no era suficiente para generar resultados confiables y estudios de cirugía y anestesiología que no fueron realizados en pacientes diabéticos. Se encontraron 6090 artículos, de los cuales se excluyeron 5930, se revisaron 160 artículos y de estos 50 artículos se seleccionaron para la presente revisión (Ver Figura 1).
FACTORES FISIOPATOLÓGICOS QUE INFLUYEN EN LA SOBREVIDA DE LOS COLGAJOS EN EL PACIENTE DIABÉTICO
El proceso de cicatrización normal de las heridas está compuesto por varias fases, las cuales ocurren de manera secuencial, pero que a la vez se superponen en el tiempo, y son las siguientes: hemostasia, inflamatoria, proliferativa o de granulación, de epitelización y de remodelación8),(9. Cualquier alteración en una de estas fases traerá consigo una cicatriz morfológica o funcionalmente defectuosa. En el contexto del paciente diabético es de especial importancia la fase inflamatoria, caracterizada por la migración de neutrófilos que activan la respuesta inflamatoria gracias a la liberación de factores quimiotácticos específicos que atraen a otras células indispensables para el desarrollo normal del proceso de cicatrización como los monocitos y fibroblastos; es bien sabido que los pacientes diabéticos presentan anormalidades de la inmunidad mediada por células y la función fagocítica relacionadas con la hiperglicemia, así como vascularización disminuida debido a la microangiopatía, factores que llevan a cicatrización defectuosa o retardada y mayor riesgo de infección10 (Ver Figura 2).
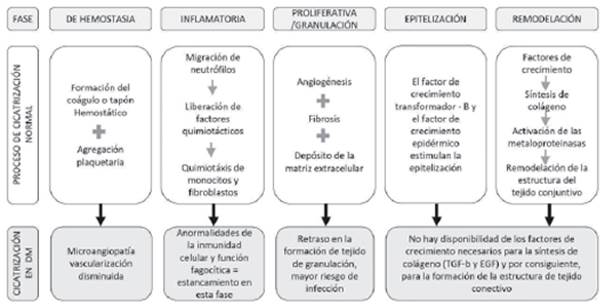
Fuente: Adaptado de las referencias 8-10
Figura 2. Proceso de cicatrización normal y sus alteraciones en la diabetes.
Este fenómeno también afecta de manera directa la supervivencia de los injertos y colgajos dado que el fenómeno de neovascularización entre el tejido y el lecho receptor4),(11 es un proceso mediado por la respuesta inflamatoria secundaria al trauma que culmina con la formación de nuevos vasos sanguíneos que aseguran el flujo metabólico para la viabilidad del tejido1),(12. Todo esto explica la mayor tasa de complicaciones y de resultados fatales4),(5),(6),(7, asociadas a intervenciones quirúrgicas en pacientes diabéticos, (Ver Figura 3).
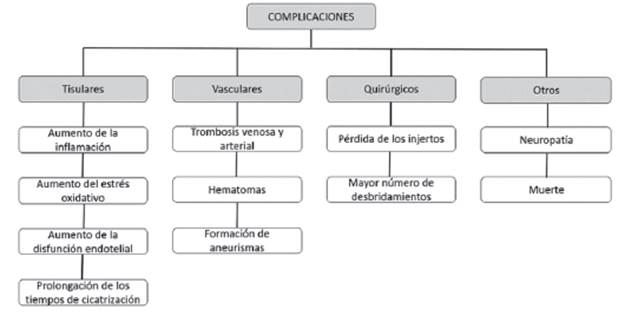
Fuente: Adaptado de referencias 4-7.
Figura 3. Complicaciones asociadas a intervenciones en pacientes con diabetes.
Estudios practicados en modelos experimentales han demostrado deterioro de la capacidad de autorreparación de la capa íntima de los vasos sanguíneos y por lo tanto una mayor probabilidad de fracaso en la anastomosis microvascular en pacientes diabéticos11. Múltiples estudios en humanos también respaldan la asociación entre la DM y mayor número de complicaciones, como el estudio realizado por Rosado y colaboradores en el Chang Gung Memorial Hospital por un periodo de 14 años, que incluyó un total de 7890 colgajos libres para la reconstrucción de cabeza y cuello, el cual demostró una tasa de fracaso global de 2,05%, la prevalencia de la DM en los pacientes con fracaso del colgajo libre fue del 15%, es decir, casi 2,3 veces más alta que en la población general3. Sin embargo, esta condición clínica no es considerada como contraindicación para la reconstrucción quirúrgica mediante colgajos libres. Asimismo, en el estudio realizado por Bozikov y Arnez4 que incluyó 162 pacientes, la presencia de diabetes fue asociado con un riesgo cinco veces mayor de desarrollar complicaciones tales como infecciones, trombosis arterial y venosa, hematomas, y formación de aneurismas posterior a la realización de intervenciones reconstructivas de cabeza y cuello con colgajos libres.
No obstante, otros autores consideran que la principal causa de falla en la reconstrucción con colgajos en pacientes diabéticos se debe predominantemente a alteraciones en la cicatrización, específicamente en el retraso de la formación de tejido de granulación, lo cual deriva en la generación de medios favorables para contraer infecciones y concomitantemente una mayor tasa de pérdida de injertos de espesor parcial, seguido por dehiscencia del tejido13),(14. Según el estudio publicado por cirujanos de la Universidad de Georgetown en el que se realizaron reconstrucciones quirúrgicas con colgajos para tobillo en pacientes diabéticos, la reconstitución de las heridas requiere alrededor de 125 días y 3,1 intervenciones en promedio por extremidad en comparación con pacientes no diabéticos, quienes a su vez necesitaron 63 días y 1,7 operaciones14. De este estudio se concluye que los pacientes diabéticos requieren más desbridamientos antes de la reconstrucción y por lo tanto más intervenciones por intento de salvamento de la extremidad. Esta prolongación del tiempo también aumentó la morbilidad en el estudio publicado por Rosado P et al3, de 18 pacientes en los que se realizó reconstrucción de cabeza y cuello con colgajos libres, ocho presentaban DM como factor de riesgo preoperatorio, observándose en la totalidad de los pacientes diabéticos algún tipo de complicación mayor, pues la mitad tuvieron que someterse a una cirugía de revisión para el manejo de complicaciones relacionadas con el colgajo, y la otra mitad presentó necrosis parcial o total del colgajo3.
En contraposición, autores como Rosado y Lee consideran que el principal factor determinante de complicaciones son las alteraciones en la microvasculatura, dado que dificulta que el lecho receptor acepte el nuevo tejido3), (5, lo que ha llevado a enfocar mayor atención al cuidado posoperatorio del tejido receptor por causa de la enfermedad vascular periférica coexistente14, la cual desempeña un papel fundamental en el desarrollo de complicaciones. Este planteamiento se ve reforzado por el hecho de que en pacientes con alteraciones de la arquitectura vascular como los quemados, la hiperglucemia se asocia a una mayor tasa de fracaso de los injertos6.
Con el fin de comprobar la asociación entre el daño de la microvasculatura, la diabetes y el fracaso de las cirugías con colgajos, Davis y colaboradores plantearon un experimento cuyo principio fue el uso de metformina15, los efectos terapéuticos de la metformina están mediados por la activación de la Proteína Kinasa Activada por AMP (AMPK)16, que a su vez está involucrada en la regulación de diversas funciones celulares, incluyendo la activación endotelial de la Óxido Nítrico sintasa (NOs), la angiogénesis y la proliferación celular7. Se ha demostrado que la metformina aumenta la fosforilación de la NOs endotelial a través de la vía de AMPK, que a su vez aumenta la actividad de NOs y la biodisponibilidad de este producto metabólico17 cuya función principal es el mantenimiento de la homeostasis vascular, promueve la vasodilatación e inhibe la agregación plaquetaria, la adherencia de los leucocitos y la proliferación del músculo liso vascular15, por lo que se ha sugerido que el efecto cardio-protector de la metformina sobre la reactividad vascular alterada en la DM es logrado a través del aumento de la actividad de Nos16),(17.
El efecto del manejo prequirúrgico con metformina en la tolerancia a la isquemia de colgajos aleatorios de piel, demostró que puede aumentar la supervivencia de los colgajos y que dicho efecto es dependiente de la dosis e involucra la vía de síntesis de óxido nítrico; adicionalmente, la coadministración de L-NAME (un inhibidor de la síntesis de óxido nítrico) junto con metformina bloqueó los efectos protectores de este fármaco sobre la supervivencia del colgajo, y por el contrario, cuando se administró L-arginina (precursor del óxido nítrico) en adición con metformina, se evidenció experimentalmente una supervivencia del colgajo significativamente mayor en comparación con los animales que recibieron únicamente pretratamiento con metformina18.
Por otro lado, la polineuropatía diabética se ha relacionado con el desarrollo úlceras recurrentes en miembros inferiores debido a la pérdida de sensibilidad, atrofia muscular, artropatía de Charcot y disautonomías, aumentando con esto la morbilidad en pacientes diabéticos que necesitan ser llevados a cirugía18. Aproximadamente el 80% al 85% de las amputaciones van precedidas de úlceras que no cicatrizan en pacientes con neuropatía19.
Todos los factores enunciados anteriormente apoyan la decisión, en la mayoría de los casos, de amputación inmediata cuando se presentan úlceras complicadas o gangrena, pese a que la evidencia disponible muestra que la amputación mayor disminuye la supervivencia del paciente y aumenta la frecuencia de amputación contralateral13. La tasa de mortalidad a los cinco años posterior a una amputación mayor puede alcanzar hasta el 78%14),(20, y la incidencia de una segunda amputación de la extremidad contralateral se aproxima a la mitad de los casos dentro de dos años siguientes21. Por lo anterior, se han realizado esfuerzos en mejorar las técnicas y consideraciones quirúrgicas, dado que es otra de las variables que pueden influir en los resultados, utilizando aquellas que se han asociado a mayores tasas de éxito, como las utilizadas en el estudio realizado por Kallio y colaboradores, con una muestra de 63 pacientes diabéticos con lesiones en pie y realizando un seguimiento a 1,5 y 10 años22, en el que se dio cobertura realizando transferencia de colgajos libres con una excelente tasa de supervivencia libre de amputación del 90% a largo plazo, siempre y cuando este indemne la arteria encargada del aporte vascular en dicha zona.
Existen diversas publicaciones que sustentan la evidencia mostrada anteriormente, en los que se demuestra que el salvamento de la extremidad aumenta la supervivencia de la población diabética; así, un estudio retrospectivo publicado por Lavery y colaboradores utilizando técnicas avanzadas para la reconstrucción de tejidos blandos20, mostró que mediante la preservación de la extremidad en pacientes diabéticos, la supervivencia a los ocho años fue de 59%, pese a que pueden requerir mayor número de intervenciones y tiempo de cicatrización.
Estudios en cirugía reconstructiva, especialmente de cabeza y cuello, utilizando colgajos libres por medio de microanastomosis, no han demostrado aumentos en la incidencia de fracaso o de trombosis al comparar la técnica microquirúrgica con las convencionales23. En consecuencia con estos autores, en el estudio de Rosado y colaboradores3 pese a que la realización de colgajos en pacientes con DM se asoció a dos veces mayor riesgo de fracaso, esta no es considerada una contraindicación absoluta por sí sola, ya que las posibles complicaciones son tratables, si se realiza un estricto manejo pre y posoperatorio.
MANEJO PERIOPERATORIO
Los procedimientos quirúrgicos están relacionados con un aumento de la secreción de sustancias catabólicas junto con una deficiencia relativa de insulina, de esta forma los pacientes aun no siendo diabéticos serán hiperglucemiantes durante el perioperatorio24. Por otra parte, el reconocimiento de la hipoglucemia en pacientes diabéticos o en pacientes en riesgo de desarrollarla, representa un punto importante a tener presente en el período perioperatorio por todas las implicaciones que esta conlleva25.
Una glicemia alta se asocia a complicaciones que incluyen alteración de la cicatrización de heridas, un aumento del riesgo de infección, exacerbación de lesión cerebral isquémica y miocárdica, deshidratación, pérdida de electrolitos y cambios dinámicos en el estado fisiológico de los pacientes tales como cambios rápidos en el hematocrito, el volumen sanguíneo, el estado ácido-base, la temperatura corporal, implicaciones en cuanto a la profundidad anestésica, la descarga simpática y la vasoconstricción periférica26),(27),(28. Por esto es de gran importancia un control glucémico cercano en el perioperatorio como una de las principales medidas para mejorar resultados en los procedimientos quirúrgicos y pronóstico tanto a corto como largo plazo e impacto en la sobrevida25),(27. Los principales objetivos en el manejo perioperatorio en los pacientes diabéticos es reducir la mortalidad y la morbilidad evitando procesos de hipoglucemia, hiperglicemia excesiva, cetosis, lipólisis, proteólisis y la pérdida de electrolitos, principalmente potasio, magnesio y fosfato24),(25.
PERÍODO PREOPERATORIO
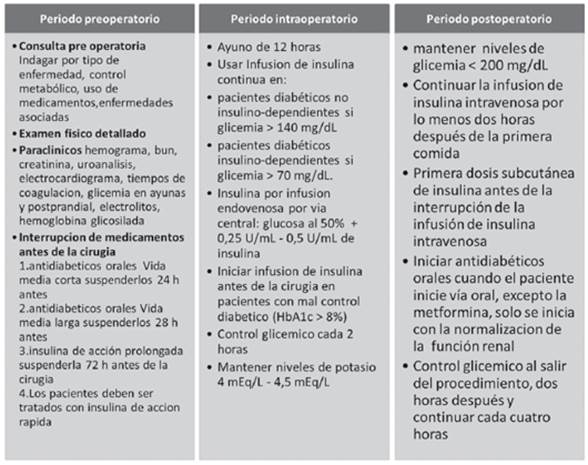
Inicialmente, es necesario indagar sobre el tipo de enfermedad, el método de vigilancia ambulatorio y el control metabólico de costumbre28. Ahondar en los medicamentos de enfermedades asociadas y antidiabéticos, presencia de enfermedad cardiovascular (incluyendo una evaluación de la tolerancia al ejercicio), enfermedad renal, neuropatía periférica y autonómica (en particular gastroparesia) y trastornos musculo-esqueléticos tales como el síndrome de articulación rígida (debido a la glicosilación)29),(30. Adicionalmente, se debe realizar una evaluación detallada del estado de salud base del paciente, (Ver Figura 4).

Fuente: Adaptado de referencias 24,25,31
Figura 4. Evaluación inicial del paciente en el período pre-operatorio.
El control de glucosa se debe realizar en tres momentos: el día de la operación, inmediatamente antes de iniciar el procedimiento y medirla cada dos horas durante el mismo31. La Hemoglobina Glicosilada (HbA1c), un producto del proceso de glicación que refleja cambios a largo plazo y por tanto no es útilpara monitorear los cambios agudos en la glucosa sérica; sin embargo, en el perioperatorio, la elevación de esta predice la presencia de complicaciones microvasculares y macrovasculares asociadas con DM que son de gran importancia en el pronóstico de una cirugía32),(33.
Los medicamentos antidiabéticos orales deben interrumpirse el día de la cirugía si son medicamentos con una vida media corta y hasta 48 horas previas a la intervención quirúrgica para los medicamentos con vida media prolongada. Es recomendable suspender la metformina uno a dos días previos a la cirugía, especialmente en pacientes en diabéticos tipo 2 o con riesgo de hipoperfusión renal, hipoxia tisular y acumulación de lactato34),(35),(36. Esta medida busca evitar la hipoglucemia reactiva dado que los pacientes que sufren de hipoglucemia tienen una mayor duración de la estancia y un aumento en la incidencia de complicaciones, especialmente la causada por hipoglicemiantes de tipo sulfonilureas (29),(37),(38),(39. Si se presentan picos de hiperglucemia, estos se deben tratar con insulina de acción rápida por vía subcutánea25),(31. En pacientes tratados con insulina de acción prolongada, esta se debe suspender varios días previos a la cirugía y sustituirla con insulina de acción intermedia o múltiples aplicaciones de insulina de acción rápida en el día más insulina de acción intermedia en la noche; este régimen se puede continuar hasta horas previas a la cirugía. Si la cirugía se realiza en pacientes tratados con insulina de acción intermedia y se programa en la mañana, se debe administrar la mitad de la dosis total de insulina40.
PERIODO INTRAOPERATORIO
En pacientes diabéticos se debe considerar 12 horas de ayuno, debido a que la gastroparesia no diagnosticada puede prolongar el tiempo de permanencia de los alimentos en el estómago y aumentar el riesgo de aspiración durante la inducción anestésica31),(41. Además, es importante administrar parenteralmente una fuente de carbohidratos para evitar el catabolismo excesivo y la hipoglucemia; lo que se utiliza para este caso es una solución de glucosa por vía intravenosa, acompañándolo de infusiones separadas de insulina o una infusión de insulina mezclada con glucosa como un método seguro y estable para el control glucémico24),(3
Los requerimientos de insulina se determinan por el equilibrio entre la secreción de insulina endógena y resistencia a la insulina42),(43),(44. Las dosis de insulina a administrar intraoperatoriamente varían entre 0,25 y 0,40 U por cada gramo de glucosa, en el caso de pacientes con peso normal y entre 0,4 y 0,8 U por gramo de glucosa en pacientes obesos. Vale la pena enfatizar que la dosis apropiada de insulina tiene que ser individualizada para cada paciente; en pacientes diabéticos no insulino-dependientes se recomienda infusión continua de insulina si el nivel de glucosa es superior a 140 mg/dL, por otra parte, en pacientes diabéticos insulino-dependientes se aconseja iniciar infusión de insulina cuando la glucosa es superior a 70 mg/dL. Puede usarse un bolo inicial de insulina en pacientes con glicemia superior a 200 mg/dL25),(29. El paciente requiere un manejo intrahospitalario previo al procedimiento quirúrgico, especialmente aquellos que tienen mal control glucémico (HbA1c superior a 8%), para así iniciar la infusión de insulina antes de la cirugía25.
Los esquemas de insulina y glucosa equivalente a regímenes más convencionales, pueden ser administrados mediante soluciones de glucosa al 50% con 0,25 U/mL a 0,5 U/mL de insulina, evitando la administración de grandes volúmenes de agua libre, sin embargo el hecho que sea una solución hipertónica exige que su administración se realice por vía central24),(25. Las soluciones de Hartmann se deben evitar en estos pacientes ya que se convierten rápidamente en glucosa, llevando a hiperglicemia31. En diabéticos tipo 1 debe usarse un régimen GlucosaInsulina-Potasio (GIK) de igual forma en diabéticos tipo 2 sometidos a cirugía mayor25),(31),(45. Los pacientes que requieren régimen GIK deben tener infusiones idealmente la noche anterior a la cirugía si esta va a ser realizada en horas de la mañana, junto con un control estricto de la glicemia cada dos horas. Los niveles de potasio deben mantenerse en un rango de 4 mEq/L a 4,5 mEq/L con el propósito de disminuir la incidencia de arritmias cardíacas debido a hipopotasemia, pues altas concentraciones de glucosa en sangre están asociadas, entre otras complicaciones, con deshidratación y pérdida de electrolitos24),(31.
La anestesia epidural es la más indicada en estos pacientes, ya que genera un efecto mínimo en el metabolismo de la glucosa; sin embargo, puede llevar a mayor riesgo en pacientes diabéticos con neuropatía autonómica, ocasionando hipotensión marcada 31),(32. Por el contrario, la anestesia general aumenta la concentración de glucosa, catecolaminas, cortisol y glucagón 25.La técnica anestésica ideal es aquella que garantice un rápido retorno de la conciencia para así prevenir el enmascaramiento del coma hiperglucémico o hipoglucémico. Generalmente los agentes usados para inducción intravenosa tienen un mínimo impacto en la concentración de glucosa, sin embargo, la ketamina puede causar hiperglucemia significativa.
La elección del anestésico se debe realizar con base en la gravedad de las enfermedades sistémicas y la elección del agente para el bloqueo neuromuscular se fundamentará en la función renal31. A pesar de las anormalidades en la conducción neuromuscular, la respuesta a agentes bloqueadores neuromusculares es normal. El uso de opioides puede reducir la tasa de hiperglucemia, pero el efecto analgésico de la morfina disminuye en diabéticos, por lo cual se pueden requerir dosis mayores46),(47. La elección del anestésico en la práctica continúa siendo tema de estudio.
PERIODO POSTOPERATORIO
La hiperglucemia durante el posoperatorio inmediato es un factor de riesgo para desarrollar infección del sitio operatorio en pacientes con y sin antecedentes de diabetes, principalmente en los dos días siguientes al procedimiento48),(49. Latham y Trick comprobaron que en pacientes con glucemias inferiores a 200 mg/dL, las frecuencias de infección fueron del 20%, comparado con pacientes con glicemia superior a 200 mg/dL a pesar de la terapia de infusión de insulina, en los cuales éstas se ubicaron en el orden del 52%49),(50, por lo tanto es ideal en el posoperatorio mantener los niveles de glucosa por debajo de 200 mg/dL mediante infusión de insulina y de este modo reducir la infección del sitio quirúrgico50.
Después de la cirugía, la insulina intravenosa se debe continuar por lo menos dos horas después de la primera comida y la primera dosis subcutánea de insulina debe ser administrada antes de la interrupción de la infusión de insulina intravenosa24),(25),(31),(42. Los antidiabéticos orales se pueden reiniciar cuando el paciente inicie vía oral, excepto la metformina, la cual se debe iniciar tras verificar que la función renal esté normal25. La glucosa sérica debe medirse al salir del procedimiento, dos horas después y luego cada cuatro horas.
Las náuseas y vómito se deben prevenir y tratar en lo posible, con el fin de restablecer la ingesta dietética oral normal. Una adecuada analgesia es importante pues el alivio del dolor disminuye la secreción de hormonas catabólicas favoreciendo la recuperación del paciente. En casos en los que se considere la utilización de antiinflamatorios no esteroideos para fines analgésicos debe tenerse precaución e indagar por la función renal preexistente24 (Ver Figura 5).
CONCLUSIONES
La DM es una enfermedad crónica compleja y de difícil manejo, además pacientes quienes padecen esta patologia presentan tasas más altas de complicaciones en procedimientos quirúrgicos en comparación con pacientes no diabéticos, dadas las alteraciones en el proceso de cicatrización normal por anormalidades de la inmunidad mediada por células y la función fagocítica relacionadas con la hiperglicemia y alteraciones en la vascularización debido a la microangiopatía, la cual afecta especialmente la supervivencia de injertos y colgajos. En el ámbito quirúrgico, especialmente en cirugía plástica, estética y reconstructiva, el enfoque especializado en esta población de pacientes debe hacerse desde el primer momento de su valoración, en la fase perioperatoria y posterior al procedimiento quirúrgico realizado, esto con el fin de evitar complicaciones asociadas con el fracaso en la recepción del injerto o colgajo, con metas glucémicas claras y otras consideraciones puntuales para el resto del personal médico tratante. El conocimiento de los fenómenos vasculares y metabólicos es crucial para el posterior entendimiento de las conductas terapéuticas que enmarcan el éxito de estos procedimientos.