Introducción
La hidrocefalia es un problema de salud frecuente en pediatría, en particular durante el primer mes de vida. Cada año se diagnostican más de 383 000 nuevos casos de hidrocefalia infantil, de los cuales el 60 % proceden de América Latina, África y el Sudeste asiático. La incidencia en América Latina es de 316 casos por cada 100 000 habitantes1. En Suramérica se han informado experiencias en distintas instituciones de salud de atención pediátrica, como en la ciudad de Quito-Ecuador, en donde Morales et al en el año 2020, publicaron que, en una sola institución durante un periodo de 3 años, acudieron 287 pacientes con diagnóstico de hidrocefalia, con un predominio masculino en un 57,2 %. Entre las causas de ésta, los defectos congénitos representaron un 63,7 % de los casos, debido principalmente a mielomeningocele, seguido por las causas de tipo adquirido en un 36,2 %, secundario a hemorragia en un 47,1 % principalmente en recién nacidos prematuros con hemorragia de la matriz germinal y a causa tumoral en un 41,3 %. El signo clínico más comúnmente identificado en estos pacientes fue la macrocefalia en un 52 %. Este estudio mostró una distribución por edades así: 31,7 % menores de 1 año, el 26.1 % edades entre 1 a 5 años, el 28.5 % edades entre 6 a 10 años y el 13.5 % edades entre 11 y 14 años2. En Colombia, un trabajo publicado por Ramírez-Cheyne et al en 2015 agrupa la experiencia de los autores durante un periodo de un año en una institución de tercer nivel en la ciudad de Cali, en donde se identificó una prevalencia de defectos congénitos de 1,92 % en 5669 nacimientos la hidrocefalia fue el tercer defecto en frecuencia con una tasa ajustada de 15,87/10 0003. En otro estudio realizado en la ciudad de Bogotá en 2010 en un hospital pediátrico, Polo et al. describe la población de pacientes con diagnóstico de hidrocefalia, identificándose un total de 416 pacientes, de los cuales el 40 % eran menores de 1 año y el 58 % del género masculino, mencionando como principales etiologías la tumoral en un 28 %, sobre todo en niños mayores y post-hemorrágica en un 18 %, principalmente en recién nacidos en contexto de hemorragia de la matriz germinal, siendo la derivación ventricular interna la intervención más común en un 76 % de los pacientes4.
Entre las entidades asociadas al desarrollo de la hidrocefalia que se mencionan con mayor frecuencia está el mielomeningocele o espina bífida, que causa obstrucción en la salida del tercer y cuarto ventrículo, otras causas son alteración del flujo venoso y cicatrices en el tejido aracnoideo y ependimario; la presencia de hemorragia intraventricular vista en recién nacidos prematuros con desarrollo de estenosis del acueducto mesencefálico; las neoplasias intracraneales que pueden causar hidrocefalia debido a la obstrucción del flujo del líquido cefalorraquídeo (LCR), como en el caso de los tumores de la fosa posterior, del tercer ventrículo o gliomas del tegmento o por aumento en la producción del mismo como en los tumores del plexo coroideo y la causa post-traumática y post- infecciosa, que conllevan a deterioro en la absorción del LCR5.
El desarrollo de signos y síntomas de hidrocefalia depende de muchos factores. Uno de ellos es el tiempo de inicio, es así como en pacientes menores de 2 años (antes del cierre de las suturas) se presenta con macrocefalia, retraso en el desarrollo, irritabilidad y problemas en la alimentación; por su parte, en los mayores de 2 años, se presenta con náuseas, vómitos, cefalea matutina, letargo, somnolencia, alteración en la marcha, alteraciones visuales, entre otros. Otro factor conocido es la velocidad de instauración de la hipertensión endocraneal, ya que puede estar asociado con periodos asintomáticos o de síntomas sutiles cuando su desarrollo ha sido lento y finalmente la presencia de lesiones parenquimatosas subyacentes que explicarían síntomas neurológicos asociados. Entre los hallazgos al examen físico se observan alteraciones en los signos vitales (alteración en la frecuencia respiratoria y bradicardia), macrocefalia que se define como un perímetro cefálico por encima del límite esperado para la edad (percentil 90), abombamiento de la fontanela, diástasis de las suturas, ingurgitación del sistema venoso en el cuero cabelludo, espasticidad, oftalmoparesia (ojos en “puesta de sol”), papiledema, estigmas cutáneos u hoyuelos a nivel lumbar4-6.
Por definición, la hidrocefalia es un trastorno de la fisiología del LCR, que conduce a una expansión anormal de los compartimientos que lo contienen a expensas del tejido cerebral, sin embargo, en imágenes se reconoce una tríada clásica que consiste en: dilatación abalonada del sistema ventricular, disminución de la amplitud de los espacios pericerebrales (espacios subaracnoideos y surcos cerebrales) y macrocefalia7.
Tradicionalmente, se ha clasificado la hidrocefalia en comunicante y no comunicante (obstructiva), de acuerdo a la existencia o no de zonas de obstrucción anatómica al flujo del líquido cefalorraquídeo dentro del sistema ventricular o a la altura de los espacios subaracnoideos;5 sin embargo, entidades como la hidrocefalia secundaria a la hemorragia de la matriz germinal han demostrado que esto no es así de fácil, ya que durante la fase aguda la causa se debe a un mecanismo obstructivo (no comunicante) debido a la presencia de coágulos de sangre que obstruyen el acueducto mesencefálico, los forámenes de Luschka y Magendie o por microtrombos que obstruyen las vías de absorción en el espacio subaracnoideo y a largo plazo la fisiopatología es explicada por una alteración en la absorción, correspondiendo a un mecanismo de hidrocefalia no obstructiva (comunicante), debido al desarrollo de gliosis y fibrosis8.
La resonancia magnética ha logrado proporcionar una mejor compresión de la fisiopatología que van más allá de la terminología obstructiva y no obstructiva, sino también crónica, aguda, desequilibrio entre la absorción y secreción, impacto de la patología causante en sí y secuelas de la enfermedad, por lo tanto actualmente es conveniente clasificarla en los siguientes grupos: hidrocefalia obstructiva intraventricular crónica compensada, hidrocefalia obstructiva extraventricular o cisternal, hidrocefalia obstructiva con incremento de la presión intracraneal, hidrocefalia no obstructiva crónica y no obstructiva aguda, estas últimas en donde existe una alteración en el equilibrio entre la secreción y la absorción del LCR en lugar de ocurrir una verdadera obstrucción7,9. Los anteriores grupos que serán analizados más adelante.
Con el hallazgo de la proteína transportadora de membrana acuaporina 4 (AQP4), la cual es un canal de agua que permite el paso del LCR del sistema ventricular a los diferentes espacios que contienen el agua extracelular en el sistema nervioso central, como son el espacio intersticial en el parénquima cerebral y el líquido intravascular, permitió la descripción del sistema “glinfático”, el cual es equivalente al sistema linfático del resto del cuerpo y cumple funciones que van más allá del aclaramiento de los desechos. Lo anterior apoyó a la creación de nuevos modelos de la dinámica del LCR, que junto con los hallazgos de las neuroimágenes han logrado proporcionar un mejor entendimiento de la fisiopatología de esta enfermedad tanto para los radiólogos como para los clínicos10. Actualmente se acepta que el LCR es producidopor los plexoscoroideosy en menormedida por el epitelio ependimario del sistema ventricular, el líquido en el interior del sistema ventricular presenta movimiento entre sus diferentes comportamientos, pero principalmente entra a un intercambio mediado por el sistema “glinfático” al espacio intersticial del parénquima cerebral, ocurriendo un flujo de salida de LCR a través de canales perivasculares, vasos linfáticos meníngeos, raíces nerviosas espinales y placa cribiforme, entre otros7.
El objetivo de este trabajo es realizar una revisión de la información disponible en la literatura, sobre los avances en la fisiopatología de la enfermedad y cómo estos pueden apoyarse en los hallazgos en imágenes, además de realizar una breve revisión sobre el papel de estas en el diagnóstico y seguimiento de los pacientes.
Metodología de búsqueda
Se realizó una búsqueda de la literatura entre el 1 y el 31 de agosto de 2020 en la base de datos Pubmed, OVID y Scopus, mediante las siguientes términos MeSH secuenciales y no: Hydrocephalus AND Ultrasonography, Hydrocephalus AND Magnetic Resonance Imaging, Hydrocephalus AND Cerebrospinal Fluid Shunts y Glymphatic System, con el objetivo de identificar publicaciones que abordaran los diferentes aspectos de esta entidad. Se aplicaron los siguientes filtros: publicaciones en humanos, que abarcaran los últimos 6 años, tipo revisiones narrativas y revisiones sistemáticas, en idioma inglés y en población menor de 18 años. Se excluyeron aquellas publicaciones que no desarrollaban los aspectos puntuales sobre el tema, incluyendo terminología actual, epidemiología, anatomía, fisiopatología y los hallazgos en las distintas modalidades de diagnóstico por imágenes disponibles en nuestro medio como la radiología convencional, tomografía computarizada, resonancia magnética y ultrasonido, mediante la lectura de los resúmenes. Adicionalmente se incluyeron documentos por fuentes secundarias, como un capítulo de un libro de un autor con reconocimiento y amplia experiencia sobre el tema y un trabajo de un repositorio de una universidad del país, que no se hubieran encontrado en la búsqueda bibliográfica. (Figura 1)
Consideraciones anatómicas
A diferencia del cráneo maduro de los adultos, la presencia de suturas y fontanelas en los lactantes le confiere mayor distensibilidad. Los espacios pericerebrales de las convexidades en los fetos y lactantes son amplios, pero a medida que el niño crece se hacen menos notorios, siendo muy poco profundos en las convexidades adyacentes a los lóbulos temporales. La disminución de la amplitud de estos espacios en ambos hemisferios cerebrales un hallazgo de hidrocefalia identificado claramente en imágenes de tomografía y resonancia magnética7.
El sistema ventricular está conformado por los ventrículos laterales, tercer y cuarto ventrículos. Los agujeros interventriculares (de Monro) comunican los ventrículos laterales con el tercer ventrículo, así como el acueducto mesencefálico comunica a éste con el cuarto ventrículo. Estos sitios de comunicación pueden verse afectados por lesiones tumorales o no que causan obstrucción del paso del líquido cefalorraquídeo y son causa de hidrocefalia. Las astas frontales y el cuerpo de los ventrículos laterales usualmente son estrechos y el tercer ventrículo tiene forma de hendidura visto en neuroimágenes7,11. (Figura 2)
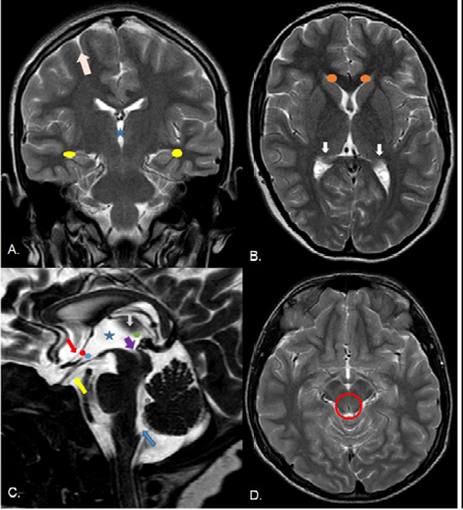
Fuente: archivo personal de los autores.
Figura 2 Anatomía normal. Imágenes FSE T2 en planos coronal y axial (a,b y D), imágenes T2 DRIVE en plano sagital (C). A. Astas temporales (círculos amarillos), tercer ventrículo (estrella azul), espacios pericerebrales (fecha rosa). B. Astas frontales (círculos naranjas), atrios ventriculares (flechas blancas). C. Lámina terminal (flecha roja), receso quiasmático (círculo rojo) e infundibular (círculo azul), adherencia intertalámica (flecha gris), membrana de Liliequist (flecha amarilla) remanente de la notocorda que sirve de reparo anatómico para realizar la tercer ventriculostomía, recesos posteriores del tercer ventrículo (círculo verde), entrada al acueducto de Silvio (flecha morada), fastigio (círculo gris), agujero de Magendie en comunicación con cisterna magna (flecha azul), tercer ventrículo (estrella azul). D. Vacío de señal por flujo en acueducto mesencefálico (círculo rojo).
El tercer ventrículo se divide en dos partes, la parte anterior comprende los recesos supraóptico e infundibular, en algunos pacientes puede existir una adhesión interhipotalámica, la cual representa dificultad en el abordaje endoscópico, por lo cual debe ser identificada en las imágenes; la parte posterior comprende los recesos pineal superior y pineal, con la adhesión intertalámica o masa intermedia y la entrada al acueducto mesencefálico. Las paredes de los recesos del tercer ventrículo deben verse convexas hacia el ventrículo, dado que la presión del LCR en las cisternas supraselar e interpeduncular es mayor que en el interior del mismo. En el contexto de hidrocefalia las paredes se vuelven cóncavas con el aumento de la amplitud del tercer ventrículo, indicando aumento de la presión dentro del sistema ventricular7,11.
El acueducto mesencefálico (o de Silvio), es el segmento más estrecho, con calibres de 0,5 a 2,8 mm, y debido a esto, se produce un artificio de vacío de señal y de flujo en su interior visto en las imágenes Turbo Spin Eco (TSE) axial y sagital con información T2 cuando se encuentra permeable, hallazgo que junto a otros nos permite identificar si el sitio de alteración de la dinámica del LCR se encuentra a este nivel. El cuarto ventrículo tiene una forma romboidal y se comunica libremente con la cisterna magna, a través del agujero de Magendie y con la cisterna medular a través de los agujeros de Luschka. Todas las cisternas de la base contienen delgadas trabéculas de aracnoides recubiertas de piamadre, visibles normalmente en imágenes T2 DRIVE. Con excepción de la cisterna magna, su engrosamiento es patológico y puede llevar a hidrocefalia obstructiva extraventricular o cisternal7.
Producción y absorción de LCR
El líquido intracraneal en el sistema nervioso central (SNC) comprende principalmente el líquido intracelular en un 60 a 68 %, el restante 32 a 40 % representa líquido extracelular, el cual a su vez se divide en líquido intersticial (12 a 20 %), LCR (10 %) y líquido intravascular (10 %)12.
La sangre se mantiene separada del espacio intersticial y del LCR a través de barreras sangre- cerebro (células endoteliales en las paredes de los vasos) y sangre-LCR (células epiteliales en los plexos coroideos), respectivamente13. El LCR es la porción de líquido que recorre el sistema ventricular y los espacios pericerebrales (cisternas de la base y espacio subaracnoideo), cumpliendo funciones mecánicas y fisiológicas claramente reconocidas. Está compuesto principalmente por agua y electrolitos13y su volumen total aumenta a lo largo de la vida con el crecimiento7.
Los plexos coroideos, localizados en el interior del sistema ventricular, secretan la mayor parte del LCR (60 a 90 %) a través de un proceso de dos pasos: filtración pasiva secundaria a la presión del plasma (presión sanguínea) y secreción activa a través del transporte transmembrana por los canales de agua Acuaporina 1 (AQP1); el resto de la producción del LCR se da por el cerebro-médula espinal que representa un porcentaje menor pero no despreciable (10 a 40 %) y ocurre a través del paso de líquido intravascular a los espacios perivasculares arteriales, de ahí al espacio intersticial y finalmente a los espacios perivasculares venosos que se abren al espacio subaracnoideo de la convexidad, todo esto mediado por fuerzas hidrostáticas y osmótica, esto último demostrado en diferentes estudios, gracias a la descripción del sistema “glinfático” y el papel dentro del SNC de la acuaporina 4 (AQP4)7,13-15.
Se ha demostrado que existe un intercambio continuo entre el LCR y el líquido intersticial, el cual ocurre de la siguiente forma: el LCR es conducido hacia los espacios perivasculares periarteriales (Virchow-Robin) de las arterias que ingresan en la superficie cerebral por una combinación de pulsatilidad arterial, respiración y gradientes de presión, posteriormente este LCR pasa de forma facilitada al espacio intersticial por un canal denominado acuaporinas, de ahí fluye a los espacios perivasculares venosos y finalmente al espacio subaracnoideo13. Las acuaporinas son una familia de proteínas de membranas que permiten el transporte bidireccional de agua según la presión hidrostática y osmótica10. Las AQP4 hacen parte de esta familia y se expresan predominantemente en los procesos (pies) de los astrocitos que conforman las membranas limitantes entre la glía y las superficies subpiales, subependimarias y perivasculares arterias y venosos (espacios de Virchow-Robin). Se ha encontrado que este canal se expresa con una alta densidad en la interfaz entre los espacios perivasculares y el espacio intersticial, facilitando el intercambio de agua entre el LCR y el espacio intersticial como se describió. Así mismo, se ha descrito que las células ependimarias que recubren las paredes del sistema ventricular presentan alta densidad de AQP4, lo cual permite un intercambio en las dos direcciones entre el LCR que se encuentra dentro del sistema ventricular y el líquido localizado en el espacio intersticial en el parénquima cerebral dependiente de gradientes de presión y osmolaridad, contribuyendo a la absorción del mismo y pasar a formar parte del líquido intersticial7,13,14.
La absorción del LCR ocurre también en otros sitios, uno de ellos es en las vellosidades aracnoideas, que son unas proyecciones de tejido aracnoide en los senos venosos que funcionan como válvulas unidireccionales, además otros sitios de absorción como son los plexos venosos de los senos cavernosos alrededor de la carótida interna y la glándula pituitaria en la región selar, placa cribiforme a lo largo de los nervios olfatorios hacia la mucosa nasal, las vainas de los nervios ópticos hacia los linfáticos orbitarios y otras salidas de nervios craneales y espinales con sus propias vellosidades aracnoideas. Todas estas rutas se van desarrollando de forma paulatina y son de tipo pasivo, es decir, dependientes de un gradiente de presión entre gradiente de presión peridural- LCR.7Teniendo en cuenta lo anterior, está claro que el parénquima cerebral no cuenta con un sistema de vasos linfáticos estructurado para el transporte del líquido intersticial y eliminación de desechos, es por esto que la vía glinfática se considera actualmente como el sistema de transporte de fluidos altamente organizado que suple esta función en el SNC y actualmente ha sido implicada en la fisiopatología de algunas entidades como la hidrocefalia secundaria a disminución en la expresión de las AQP4 como la hidrocefalia comunicante, hidrocefalia obstructiva intraventricular por estenosis del acueducto, así como otras enfermedades de tipo neurodegenerativas como el Alzheimer10,15,16. Así mismo, se ha visto que cumple funciones en el metabolismo, transmisión y señalización paracrina12.
Modelos de la dinámica del LCR
Existen diferentes modelos que han tratado de explicar la dinámica del LCR y por ende la fisiopatología de la hidrocefalia. Partiendo de un modelo clásico o de flujo vertical, que establece que el LCR se produce en los plexos coroideos y de ahí transita por el sistema ventricular, posteriormente a las cisternas de la base y los espacios pericerebrales, hasta finalmente ser absorbido en las vellosidades aracnoideas en los senos durales, cualquier alteración que obstruya este tránsito explicaría el desarrollo de la hidrocefalia. Sin embargo, este modelo solo explica las hidrocefalias de tipo obstructivo intraventricular usualmente vista en tumores, la cual solo corresponde a un subtipo de las mismas, por lo cual se han creado otros modelos a la luz de los nuevos hallazgos en relación al sistema glinfático, como son el modelo de flujo mayor transversal, asociado al flujo oscilatorio impulsado por ondas de pulso. El modelo de flujo mayor transversal propone que la mayor parte del LCR que se produce en los plexos coroideos es absorbido a través de las paredes de los ventrículos, pasando a ser parte del líquido intersticial y contribuyendo a la producción del LCR que ocupa los espacios pericerebrales, por ende, cualquier patología que altere la absorción del líquido a través las paredes del sistema ventricular como el trauma, las ventriculitis y el sangrado conllevan al desarrollo de hidrocefalia sin mediar una obstrucción en el tránsito del LCR a través del sistema. No obstante, estudios basados en imágenes han mostrado que, a pesar de que la mayor parte del LCR se absorbe en las paredes de los ventrículos, un pequeño porcentaje transita por el sistema ventricular, como parte del proceso de disipación de las ondas de presión sistólica emitidas por los plexos coroideos, generando un movimiento de vaivén del LCR dentro del sistema ventricular. Por lo tanto, la restricción de este proceso o una mayor impedancia al desplazamiento del LCR explicarían el desarrollo de hidrocefalia obstructiva, desde lesiones evidentes como tumores que obstruyen el sistema ventricular, hasta condiciones que disminuyen la complacencia del cerebro como la hipertensión venosa7,17. Este movimiento es identificado como un vacío de señal en resonancia en las imágenes con información de T2, como se describió previamente, y como un flujo en movimiento en secuencias específicas para ello, como las de cineflujo entre otras secuencias con las que no contamos en nuestro medio18. (Figura 3)
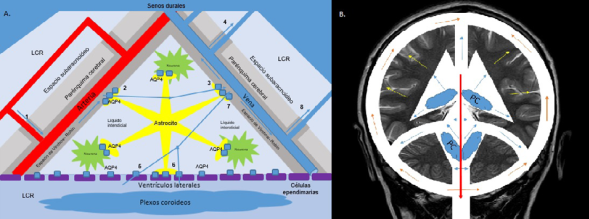
Fuente: creación propiedad de los autores.
Figura 3: A. Sistema “glinfático”: Movimiento del agua a través de los distintos compartimientos del líquido extracelular: LCR, Líquido intersticial, Líquido intravascular. (1) Paso de líquido desde los espacios perivasculares arteriales (espacios de Virchow-Robin) al espacio intersticial a través de (2) AQP4, las cuales se encuentran en los pies de los astrocitos. El líquido en el espacio intersticial continúa su ruta al espacio perivascular venoso (espacios de Virchow-Robin) (3) y de ahí una fracción pasa al espacio subaracnoideo de las convexidades cerebrales (4). Así mismo, se ha descrito el paso del LCR a través de las paredes de los ventrículos laterales debido a la presencia de AQP4 en las células ependimarias (5) y a través de las AQP4 de los pies de los astrocitos (6). Este líquido entra a formar parte del líquido intersticial, continuando su ruta al espacio perivascular venoso (7) y de ahí al espacio subaracnoideo de las convexidades. B. Modelo actual de dinámica del LCR: el modelo de flujo mayor transversal (representado por las flechas azules) propone que existe absorción del LCR a través de las paredes de los ventrículos, pasando a ser parte del líquido intersticial (flechas amarillas), contribuyendo a la producción del LCR por el parénquima cerebral. Un porcentaje del LCR en el interior del sistema ventricular presenta un movimiento oscilatorio, como lo explica el modelo tradicional, representado por la flecha roja con paso posterior a los espacios pericerebrales (flechas naranjas). Todo esto está influenciado por las ondas de pulso que genera la circulación del LCR fuera y dentro del sistema ventricular.
Teniendo en cuenta lo anterior, la fisiopatología de la hidrocefalia comprende tres mecanismos7:
Pérdida de la relación entre la producción y la absorción de LCR: hemorragia subaracnoidea, infecciones o trauma, así como la ampliación benigna del espacio subaracnoideo de los lactantes, la hiperplasia y papiloma del plexo coroideo.
Pérdida de la “compliance”: obstrucción ventricular, aumento de la presión venosa y alteración del saco dural.
Combinación de ambos mecanismos: obstrucción ventricular, leptomeningitis, ventriculitis y edema cerebral.
Diagnóstico por imágenes
Ultrasonido
Es una técnica de imagen útil en los primeros meses de vida, antes del cierre de las fontanelas. Es adecuada para valorar el tamaño de los ventrículos, sin embargo, no ofrece mayor detalle del parénquima cerebral y la fosa posterior, por esto rara vez se usa como única prueba diagnóstica.19 Se emplean transductores convexos de 7 a 9 MHz, con un tamaño adecuado que se adapta fácilmente a la fontanela anterior y transductores lineales de alta frecuencia que permiten valorar los espacios pericerebrales.20Se han descrito diferentes índices y medidas útiles en el diagnóstico de hidrocefalia como son:
Índice de Levene: útil en la valoración del recién nacido prematuro, hasta que cumpla las 40 semanas de edad corregida. Se mide la distancia desde la hoz interhemisférica hasta el borde externo del ventrículo lateral, en un plano coronal a través de la fontanela anterior a la altura del foramen de Monro. Estas medidas se registran en una curva con percentiles, estableciendo que una medida 4 mm por encima del percentil 97 es indicativo de derivación20,21.
1. Índice de Evans: indicado en recién nacidos mayores de 40 semanas. En un plano coronal, a través de la fontanela anterior en el que se observan las cisuras de Silvio y el tercer ventrículo, se mide la distancia entre las paredes laterales de las astas frontales y se divide por la distancia biparietal. Resultados mayores de 0,30 indican hidrocefalia22,23.
Hay otras medidas que permiten determinar el tamaño de los ventrículos cuando hay dudas del aumento de su volumen, como la medición transversal del asta frontal, el diámetro del tercer ventrículo y la distancia tálamo-occipital, con valores normales menores de 2 mm, 3 mm y 24 mm, respectivamente20.
El espacio subaracnoideo normalmente debe ser isoecoico con el LCR intraventricular y observarse en las venas corticales puentes que lo cruzan con dirección a los senos durales, lo que lo diferencia de las colecciones subdurales. No hay acuerdo respecto al valor normal de este espacio, pero en general no debe sobrepasar 10 mm entre la tabla ósea y el parénquima cerebral (distancia craneocortical), ni entre el seno sagital y el parénquima cerebral (distancia sinocortical), ni 8,5 mm a nivel interhemisférico. Valores mayores en el contexto de macrocefalia permiten hacer el diagnóstico de agrandamiento benigno del espacio subaracnoideo, anteriormente conocida como hidrocefalia externa benigna, entidad autolimitada que cursa con ventrículos normales o ligeramente agrandados, resultado de una inmadurez transitoria en el sistema de absorción del LCR24,25. (Figura 4)
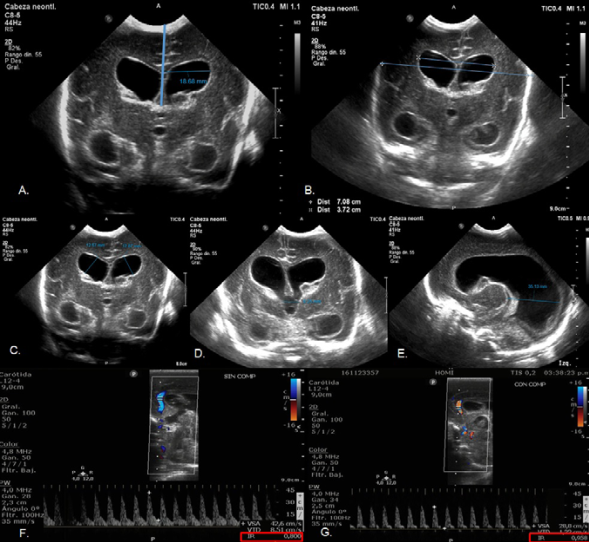
Fuente: archivo personal de los autores.
Figura 4. Ecografía y doppler transfontanelar. Paciente prematuro con hemorragia de la matriz germinal grado III. A. Índice de Levene. B. Índice de Evans. C, D y E. Distancias aumentadas del tamaño del asta frontal, tercer ventrículo y distancia tálamo-occipital en relación a hidrocefalia. F. Evaluación de arteria pericallosa, observándose flujo monofásico de baja resistencia con un IR basal de 0,8 (normal para la edad). B. Evaluación de arteria pericallosa con test de compresión de la fontanela, observando disminución del flujo durante la diástole con un IR de 0,95 como signo indirecto de aumento de la presión intracraneal y disminución de la compliance.
Doppler transfontanelar: la exploración a través de las fontanelas permite valorar el flujo de las arterias cerebral anterior y pericallosa para determinar el índice de resistencia (IR), con un valor normal de 0,6 a 0,8 en nacidos a término y de 0,8 a 0,9 en prematuros20. En neonatos con hidrocefalia se ha descrito la utilidad de la prueba de compresión de la fontanela anterior, demostrando aumento del IR en aquellos neonatos que presentan presión intracraneana elevada y disminución de la distensibilidad intracraneal asociado a hidrocefalia26, con valores normales de IR de 0,7 basal y hasta 0,9 con la compresión27. En otras publicaciones se define como una prueba positiva cuando el IR aumenta un 25 % con respecto al basal o es mayor de 0,927,28. Adicionalmente, se ha planteado la utilidad del doppler a color en la valoración de la permeabilidad de los agujeros de Monro y el acueducto mesencefálico20.
Tomografía computarizada: sigue siendo una modalidad ampliamente utilizada y de gran utilidad en el entorno de urgencias29,30. Es accesible y rápida, por lo cual no requiere anestesia o sedación, no genera descalibración de las válvulas y es compatible con la mayoría de los dispositivos de soporte vital. A pesar de que se han establecido protocolos de dosis baja para reducir la dosis acumulada de radiación, la exposición repetida puede aumentar el riesgo oncológico29. Entre los hallazgos encontrados en pacientes con hidrocefalia se reconocen los siguientes: hipodensidad de la sustancia blanca periventricular, lo que se conoce como edema intersticial periventricular, disminución de la amplitud de los espacios subaracnoideos, dilatación de los ventrículos y apariencia cóncava del piso del tercer ventrículo. Se recomienda calcular el Índice de Evans en un plano axial (Figura 5). Aunque en algunos casos se puede identificar la causa y sitio de la obstrucción, ofrece menos detalles anatómicos que la resonancia7. Es la mejor técnica para valorar la posición de los catéteres de derivación.
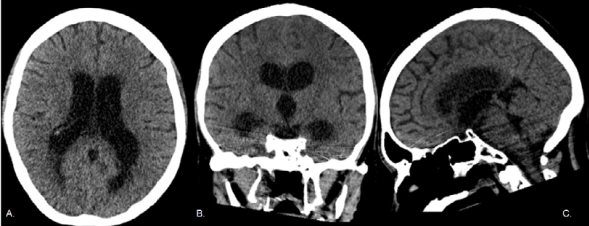
Fuente: archivo personal de los autores.
Figura 5. Tomografía computarizada de cráneo simple con reconstrucciones multiplanares. Paciente adolescente con meningitis bacteriana y desarrollo de hidrocefalia comunicante (obstructiva extraventricular). A. Imagen axial, en donde se observa dilatación de ambos ventrículos laterales con abalonamiento de las astas frontales, disminución discreta de la amplitud de los espacios pericerebrales, hipodensidad de la sustancia blanca periventricular. B. Imagen coronal, con dilatación abalonada de las astas temporales, así como dilatación del tercer ventrículo. C. Imagen sagital, donde se observa amplitud del cuarto ventrículo y cisternas de la base conservadas.
Resonancia magnética: es la modalidad de elección, dado que ofrece detalles anatómicos específicos de utilidad en el planeamiento quirúrgico, identifica sitios de obstrucción, evalúa los efectos de la hidrocefalia en el parénquima cerebral, y reconoce la causa y alteraciones de la dinámica del LCR31. El protocolo de estudio incluye6,9:
Triplanar milimétrico T1-3D (MPRAGE, SPGR) con el reformateo en cualquier plano: proporciona detalle anatómico del cerebro, en caso de sospecha de infección o tumor se recomienda administración de contraste.
Imagen axial y coronal Fast spin echo (FSE) T2 e imagen axial Fluid attenuated inversion recovery (FLAIR): permite la evaluación de la morfología ventricular, amplitud de los espacios pericerebrales, presencia de edema intersticial periventricular, presencia o ausencia del artificio de vacío de señal en el acueducto, así como valorar cambios de señal de la sustancia blanca en relación a gliosis y desmielinización en hidrocefalia pediátrica de larga data.
Diffusion-weighted image (DWI): permite evaluar las patologías que están asociadas a la hidrocefalia, identificando zonas de infarto o focos de infección.
Eco Gradiente T2 (GRE) o Susceptibility weighted imaging (SWI): permiten identificar artificios de susceptibilidad magnética que corresponden a focos de sangrado en relación con antecedentes de hemorragia.
Imagen sagital FSE T2, DRIVE, CISS, FIESTA, BALANCED: son secuencias de alta resolución espacial que delinean la interfaz tejido-líquido, de utilidad para evaluar la anatomía ventricular y extra-ventricular. Indicadas para la evaluación preoperatoria cuando se considera una tercera ventriculostomía endoscópica (TVE). En las secuencias con reconstrucción fina de FSE T2 sagital, se aprecia el artificio de flujo en el acueducto que indica permeabilidad, así como también sirve para ver la funcionalidad de la TVE (turbulencia de flujo a través del defecto en el piso del tercer ventrículo).
Imagen de contraste de fase (Phase contrast sequence: PC-MRI o cineflujo): permite el análisis cualitativo y cuantitativo del flujo de LCR. Es una técnica no invasiva que utiliza la secuencia de eco de gradiente (GRE) sensible al flujo para evaluar la velocidad del flujo del LCR y su direccionalidad durante el ciclo cardíaco. El LCR fluye caudalmente durante la sístole y cranealmente durante la diástole.
Entre los hallazgos de hidrocefalia en resonancia se encuentran: ventriculomegalia, ampliación de los recesos del tercer ventrículo y de las astas de los ventrículos laterales, los cuales adoptan una forma redondeada, conocido como el signo de las orejas de Mickey Mouse, disminución del ángulo entre las astas frontales, elevación y adelgazamiento del cuerpo calloso, disminución de la distancia mamilopontina, disminución de la amplitud de los espacio pericerebrales, ausencia del vacío de señal a través del acueducto mesencefálico en las imágenes de T2 axial, ampliación de la silla turca y aumento de la intensidad de señal de la sustancia blanca periventricular, que representa el edema intersticial periventricular. Esta hiperintensidad de la sustancia blanca periventricular vista en imágenes con información T2/FLAIR es equivalente a la hipodensidad vista en las imágenes por tomografía computarizada y se debe a la disminución de la capacidad del sistema glinfático de conducir el exceso de agua que fluye desde el sistema ventricular al espacio intersticial y de este a los espacios perivasculares venosos, secundario al aumento de la presión intracraneal, por ende, es un signo indirecto de hipertensión endocraneal, teniendo en cuenta los nuevos hallazgos en la fisiopatología. Es importante tener en cuenta que no siempre es preciso asumir que la hiperintensidad/hipodensidad de la sustancia blanca periventricular es edema intersticial secundario a hipertensión endocraneana, ya que puede ser secundario a gliosis por una hidrocefalia de larga data, por esta razón se debe correlacionar con signos clínicos6,9(Figura 6).
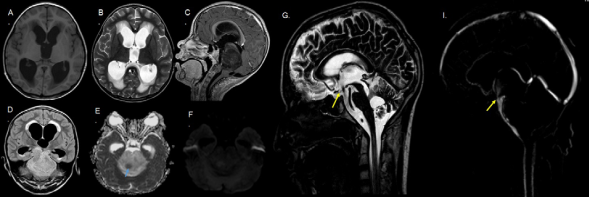
Fuente: archivo personal de los autores
Figura 6 Resonancia magnética: Paciente femenina con diagnóstico de glioma del tronco encefálico con focos de alto grado e hidrocefalia no comunicante (obstructiva intraventricular). A y B. Imágenes axiales ponderadas en T1 y T2, donde se evidencia dilatación de los ventrículos laterales y el tercer ventrículo, de morfología abalonada, asociado a aumento de la intensidad de la sustancia blanca periventricular en T2 y disminución de la amplitud de los espacios pericerebrales. C. Imagen en plano sagital ponderada en T1 con administración de medio de contraste, donde se evidencia masa bien definida, que compromete el tronco encefálico, hipointensa y sin realce, comprime el aspecto caudal del acueducto mesencefálico y comprime el tercer ventrículo. Así mismo se aprecia aracnoidocele selar y disminución de la amplitud de las cisternas de la base. D. Imagen FLAIR en plano coronal, donde se observa el edema intersticial periventricular. E y F. Imágenes de difusión donde se aprecian pequeños focos de restricción dentro de la masa descrita (flecha azul). Evaluación postoperatoria de TVE de adolescente con antecedente de meduloblastoma e hidrocefalia. G. Imagen T2 DRIVE sagital, donde se observa artificio de flujo en el piso del tercer ventrículo en relación con antecedente quirúrgico (flecha amarilla). H. Imagen de contraste de fase (cineflujo), con movimiento de flujo en piso del tercer ventrículo y ausencia del mismo a través del acueducto y cuarto ventrículo (flecha amarilla).
Clasificación de la hidrocefalia: tradicionalmente la hidrocefalia se ha divido en no comunicante u obstructiva, en la que ocurre una obstrucción al flujo del LCR dentro del sistema ventricular, e hidrocefalia comunicante, en la que la alteración ocurre por fuera del sistema ventricular ya sea por aumento de la producción de LCR, por falta de absorción o por obstrucción, como resultado de los trabajos de los doctores Dandy y Blackfan en 191431. Estos términos resultan un poco confusos, ya que la hidrocefalia comunicante puede ser igualmente obstructiva, pero por fuera del sistema ventricular, como cuando se presentan septos en las cisternas de la base secundarios a inflamación o hemorragia. Por lo tanto, algunos autores han planteado una clasificación basada en hallazgos fisiopatológicos, que define7:
Hidrocefalia obstructiva intraventricular crónica compensada: entidades caracterizadas por la presencia de una obstrucción mecánica simple al flujo del LCR, como el observado en el caso de la estenosis aislada del acueducto. Otras entidades de este grupo son: quiste aracnoideo de la línea media, malformación de Chari II y malformaciones quísticas de la fosa posterior.
Hidrocefalia obstructiva extraventricular (cisternal): típicamente de causa posthemorrágica, postmeningitis, por diseminación tumoral y anomalías del desarrollo de las leptomeninges, en las primeras tres entidades a menudo se identifican múltiples sitios de obstrucción mecánica intraventricular y extraventricular.
Hidrocefalia obstructiva con incremento de la presión intracraneal: en este grupo se incluye principalmenteaniñosaquienesselesdiagnóstica la hidrocefalia en el curso de un incremento de la presión intracraneal (descompensación), secundario principalmente a un tumor de la línea media, como meduloblastoma, ependimomas, astrocitomas, como algunos ejemplos. Comprende un componente obstructivo con desarrollo progresivo de hidrocefalia, asociado con el aumento de volumen del tumor y su efecto de masa, que conlleva a un aumento de la presión intracraneal, produce compresión venosa, compromiso del proceso de absorción del LCR, edema parenquimatoso y empeoramiento de la hidrocefalia.
Hidrocefalia no obstructiva crónica (absorbente): en este grupo se incluyen casos en donde se no se identifica una causa obstructiva ni en los ventrículos o las cisternas, pero la hidrocefalia corresponde a un desajuste entre la producción y la absorción del LCR, en la que predomina la disminución en la absorción. La entidad más común es la ampliación idiopática benigna del espacio subaracnoideo, secundaria a una inmadurez de las vellosidades subaracnoideas.
Hidrocefalia no obstructiva aguda (absorbente): al igual que en el grupo anterior, no existe una causa obstructiva evidente, pero el desarrollo de la hidrocefalia corresponde a un desajuste entre la producción y la absorción del LCR, en donde predomina la producción. La entidad más común es el papiloma del plexo coroideo.
Entre las de origen obstructivo, de acuerdo al sitio o sitios de obstrucción, se pueden clasificar en: uni- ventricular (agujero de Monro), biventricular (los dos agujeros de Monro), triventricular (tercer ventrículo, acueducto mesencefálico o en el aspecto superior del cuarto ventrículo), cuadriventricular (fosa posterior, cuarto ventrículo), además se reconoce la hidrocefalia compleja cuando se presenta múltiples septaciones intraventriculares o cisternales (también conocida como hidrocefalia multisegmentaria), ventrículo lateral y cuarto ventrículo aislado, atrapamiento del cuerno temporal9.
Evaluación preoperatoria para realización de TVE: El informe de imágenes preoperatorias en estos pacientes debe dar claridad sobre el tamaño y características de los ventrículos, además del estado de los agujeros de Monro y de las cisternas de la base. También debe establecer si existe algún trastorno inflamatorio del tercer ventrículo que genere una obstrucción del mismo, así como mencionar si existen variantes anatómicas que generen dificultad técnica para realizar el procedimiento como la adhesión interhipotalámica o una distancia entre la arteria basilar y el piso del tercer ventrículo disminuida7.
Evaluación de los cambios postoperatorios: las imágenes postoperatorias deben identificar las complicaciones tempranas, como un sangrado ventricular masivo, así como hallazgos esperables como el neumoencéfalo y pequeñas colecciones subdurales. También establecer la posición de los sistemas de derivación, siendo adecuada cuando el extremo distal se encuentra dentro de las astas frontales y occipitales, para evitar la oclusión del catéter por los plexos coroideos. Adicionalmente el catéter no debe quedar en contacto con las paredes de los ventrículos por riesgo de oclusión, idealmente debería ubicarse al menos a 2 cm. Por otro lado, observar la disminución progresiva del tamaño de los ventrículos, que puede tardar hasta 14 meses, así mismo la disminución del edema intersticial periventricular y la recuperación de los espacios pericerebrales. En cuanto a la evaluación de la TVE se recomiendan las imágenes de alta resolución como T2 DRIVE, que permiten evaluar la anatomía de las cisternas de la base y del sistema ventricular. El artificio de flujo turbulento en el piso del tercer ventrículo y las cisternas de la base observado en las secuencias de FSE T2 axial y sagital, así como la presencia de flujo en la secuencia de contraste de fase (cineflujo) permiten verificar su permeabilidad7,32.
Medición de la presión de la válvula del sistema de derivación ventricular: la radiografía convencional se ha utilizado para medir la presión de las válvulas de Codman-Hakim, una de las más usadas en nuestro medio, sobre todo posterior a la realización de resonancia magnética, ya que se puede producir desprogramación de esta al entrar al magneto. Se recomienda una proyección en la que el rayo sea perpendicular a la válvula, observándose el mecanismo “rotor” de forma redonda. Para la interpretación de la presión en mmH20 se debe colocar la marca hacia el lado derecho del observar y comparar con el esquema de calibración33.
Valoración del paciente con sospecha de complicaciones: el malfuncionamiento de la derivación ocurre principalmente en el primer año de su colocación, siendo la obstrucción proximal la causa más común, seguida por la desconexión y la infección. La radiología convencional es útil en sospecha de desconexión, incluyendo una proyección lateral del cráneo y cuello, una proyección frontal de tórax y proyecciones frontal y lateral del abdomen. Es necesario conocer el tipo de sistema que tiene el paciente, ya que muchas veces se usan conexiones radiolúcidas y generan confusión en el momento de interpretar las imágenes. Ante la sospecha de malfunción, se recomienda realizar ultrasonido de abdomen para descartar la formación de pseudoquistes. En muchos casos es necesario evaluar al paciente con otras modalidades de imágenes, como son la tomografía computarizada y la resonancia magnética, de acuerdo a los protocolos institucionales, abogando por el uso de protocolos de secuencias rápidas en resonancia magnética y reducir el uso de tomografía por la exposición a radiación repetida de estos pacientes. Otra complicación conocida es la sobrederivación, identificable por el desarrollo de colecciones subdurales y disminución del tamaño ventricular, por su parte la sobrederivación crónica se asocia a microcefalia, cierre prematuro de las suturas, engrosamiento del díploe, engrosamiento y realce paquimeníngeo, ventrículos pequeños, distensión venosa, higromas subdurales y descenso de las amígdalas cerebelosas. El cuadro clínico asociado se conoce como síndrome de ventrículos en hendidura, en el que, a pesar de existir elevación de la presión intraventricular, no se distienden los ventrículos por rigidez de sus paredes, dificultando su diagnóstico de no considerar el contexto clínico7,29,34,35.
Conclusiones
La hidrocefalia es una entidad compleja, frecuente en nuestro medio y en ocasiones multifactorial. Con los años y gracias al trabajo de muchos autores, se ha logrado un mayor entendimiento de su fisiopatología con el desarrollo de un nuevo modelo de la dinámica del LCR. El papel actual de las imágenes diagnósticas va más allá de la identificación de la entidad, siendo importante establecer la posible causa, una adecuada clasificación, la repercusión sobre el parénquima encefálico y valorar posibles complicaciones, además de ser indispensable para el planeamiento quirúrgico. Todo lo anterior es posible con el uso de las diferentes modalidades diagnósticas, como son la radiología convencional, el ultrasonido y la resonancia magnética. Esta última modalidad es la más importante en el estudio de un paciente con hidrocefalia, dado que cuenta con secuencias dirigidas a evaluar el sistema ventricular y el movimiento del líquido cefalorraquídeo como T2 DRIVE, T2 sagital FSE y PC-MRI, así como secuencias que nos permiten valorar de forma adecuada la anatomía. Por ende, la participación del médico radiólogo es crucial en un contexto multidisciplinario.