Introducción
El Trauma Cráneo-Encefálico (TCE) es una afectación en la función cerebral u otra evidencia de patología cerebral, causada por una fuerza externa. Posterior al TCE se pueden presentar dos tipos de lesiones: lesión cerebral primaria que hace referencia a la alteración que ocurre al momento del trauma (impacto directo, trauma penetrante, aceleración/ desaceleración), que transfieren fuerzas mecánicas externas al contenido intracraneal. Estas pueden ser focales o difusas dependiendo del compromiso intracraneal. El segundo tipo de lesiones son las secundarias, las cuales se producen por una cascada de mecanismos de lesión moleculares que se inician al momento del trauma y continúan por horas o días (excitotoxicidad mediada por neurotransmisores, disfunción mitocondrial, respuesta inflamatoria, apoptosis)1.
El TCE es un problema de salud pública mundial, dado que es la principal causa de muerte y discapacidad pediátrica por traumatismo y afecta hasta a 280 de cada 100 000 niños en todo el mundo1. En los Estados Unidos, según los CDC, (Centers for Disease Control and Prevention) el TCE es la causa de 600 000 visitas a servicios de urgencias, 60 000 hospitalizacionesy 7400 muertes anualmente2. Además, aproximadamente 5000 niños presentan alguna discapacidad debido a TCE cada año3. En América Latina, la incidencia de TCE varía entre 200 y 322 por 100 000 niños4,5, siendo una de las principales causas de muerte en menores de 5 años6. En Colombia, en el año 2022 fallecieron 586 niños por accidentes de tránsito, de los cuales el 58 % fueron debido a accidentes en motocicleta. En lo que va del año 2023, en Medellín se han registrado 43 accidentes de tránsito que involucraron menores de 15 años de edad7.
Entre las principales causas asociadas al TCE se encuentran los accidentes de tránsito, las caídas, el trauma asociado a la actividad deportiva, los golpes contundentes, las lesiones no intencionales, traumas penetrantes, lesiones por onda expansiva; con una alta variación geográfica y por grupo etario4,7. Las caídas y los golpes contundentes son la principal causa en menores de 5 años; los accidentes de tránsito son los más frecuentes en mayores de 10 años1. La Organización Mundial de la Salud (OMS) estima que el 90 % de las muertes por accidentes de tránsito ocurren en Países de Ingresos Medios y Bajos (PIMB), siendo los más afectados los grupos poblacionales desde los 5 a los 29 años. En Colombia, se estima que entre el 40 y 70% de las muertes por accidentes de tránsito en niños se deben a TCE6,8.
Para aquellos que sobreviven a un TCE independientemente de la causa, se ha estimado que la incidencia de secuelas entre los diferentes estudios epidemiológicos varía ampliamente (3,9 % a 25 %)9,10 y la asociación depende de la clasificación de gravedad entre TCE leve, moderado o severo, según la Escala de Coma de Glasgow (ECG). En el estudio de Barlow y Vásquez et al. en 20159,10 se reportó una tasa de cefalea postraumática (25 %), estrés postraumático (17,6 %), lesiones motoras y sensitivas (1 %), ataxia (0,9 %), convulsiones (0,5 % de los casos con TCE leve y en 1 % con TCE moderado-grave, según la ECG), lesiones de pares craneales (0,3 %), entre otras9-13.
En el estudio de Isik et al., la tasa de supervivencia en los niños después de un TCE moderado a grave fue del 95 %. Sin embargo, un número significativo de sobrevivientes presentó alteraciones en su calidad de vida secundario a las consecuencias de éste. Los niños que sufren secuelas luego de un TCE tienen indicación de recibir terapias de rehabilitación enfocadas a los dominios afectados, que involucran los aspectos físico, adaptativo, emocional, familiar, educativo y social9,11,14-16. Los esfuerzos de diferentes sociedades en el campo de la rehabilitación se han centrado en el diagnóstico y tratamiento oportuno de las secuelas luego de un TCE, debido al aumento de la supervivencia, la funcionalidad y el desarrollo en el futuro11. La literatura en América Latina, específicamente en Colombia, es muy limitada en lo que respecta al TCE pediátrico, la relación entre la gravedad, sus secuelas y las estrategias de rehabilitación como parte de la atención integral13.
Por tanto, el objetivo de este estudio fue identificar la asociación entre los factores sociodemográficos y de riesgo con el desarrollo de al menos una secuela posterior a un TCE, en pacientes menores de 15 años que ingresaron al servicio de urgencias de un hospital de alta complejidad en Medellín (Colombia) en un periodo de 5 años (2010-2014).
Materiales y métodos
Se trata de un estudio de cohorte retrospectivo que incluyó a pacientes menores de 15 años (límite de edad de la institución para la atención en el servicio de urgencias pediátricas) con diagnóstico de TCE, ingresados en el Hospital San Vicente Fundación (HSVF) de Medellín entre los años 2010 a 2014. El HSVF es un hospital de referencia y alto nivel de complejidad en servicios de urgencias, hospitalización y consulta externa pediátrica. En esta institución, el TCE es la principal causa de consulta al servicio de urgencias y hospitalización15.
Durante el periodo de diseño (enero del 2012 a diciembre del 2014) los autores invirtieron dos horas semanales hasta la recolección total de la información, posterior a ello se realizaron reuniones mensuales para analizar y estructurar la información para la escritura del manuscrito, finalizado en 2018.
Selección de pacientes
Se analizaron las historias clínicas de pacientes menores de 15 años que ingresaron al servicio de urgencias del HUSVF y fueron diagnosticados con TCE entre 2010 y 2014, donde se seleccionaron los registros clínicos utilizando la Clasificación Internacional de Enfermedades (CIE-10) (S06.1, S06.2, S06.3, S06.4, S06.5, S06.6, S06 .7, S06.7, S06.8, S06.9, S00.9, S02.9), de diagnósticos relacionados con trauma craneal. Como criterios de inclusión se tuvo que los pacientes debían ser menores de 15 años y atendidos en el servicio de urgencias de la institución. De las 5140 historias clínicas identificadas en el periodo de estudio se eligieron aleatoriamente 812 para evaluar criterios de elegibilidad. El tamaño de la muestra se calculó en Epidat 3.1 utilizando un nivel de significación del 5 %, una prevalencia real de TCE del 30 % en las historias clínicas que se evaluarían, una precisión absoluta del 3 % y un sobre muestreo del 6 % en caso de datos perdidos en las historias clínicas.
De los 812 pacientes identificados a partir de los códigos CIE-10, 294 fueron excluidos según los criterios de exclusión definidos: TCE previo al periodo de estudio, enfermedades neuropsiquiátricas, secuelas previas por un traumatismo craneoencefálico (registradas en los antecedentes de la historia clínica, aunque se reconoce que es poco frecuentes encontrarlas registrada en esta). Se establecieron los anteriores criterios puesto que se consideró que estas condiciones podrían ser factores de confusión en el análisis de la presentación de las secuelas. (ver figura 1).
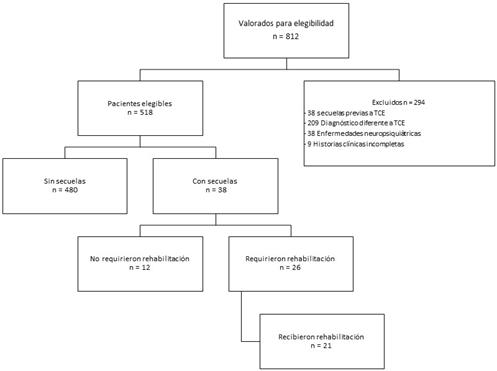
Fuente: autores.
Figura 1 Diagrama de flujo de los pacientes incluidos en el estudio. TCE: Traumatismo craneoencefálico.
Los investigadores utilizaron un formato construido por ellos mismos para la selección de las variables de interés en el estudio. Estas fueron revisadas por dos investigadores externos que hicieron el control de calidad.
Variables
Las variables extraídas mediante el uso de un instrumento utilizado para tal fin fueron: sexo, edad en años, tipo de afiliación al sistema de salud (contributivo, subsidiado, sin seguro, otro y sin datos), tipo de lesión primaria (focal, difusa, contusión y otra), lesión secundaria (eventos de hipotensión, hipoxia e hipoglucemia), clasificación de gravedad del TCE según la escala de Glasgow (leve, moderada y grave)17, causa del TCE (caída, golpe contundente, accidente de tránsito, herida penetrante, maltrato infantil), función en el momento del accidente de tránsito (peatón, conductor de motocicleta, pasajero de motocicleta, pasajero de automóvil y otros).
Un paciente menor de 15 años que consulta por TCE en la institución es clasificado en triage por un médico y luego evaluado por un pediatra del servicio de urgencias. Dependiendo de la clasificación de gravedad del TCE, el paciente será evaluado por especialidades como neurocirugía, cirugía plástica, cirugía pediátrica y neurología. Si se indica una imagen cerebral, al menos dos radiólogos participan en su revisión. Si hay alguna secuela después de un TCE, los pacientes son evaluados por neurología, psicología, psiquiatría, medicina física y rehabilitación, logopedia, entre otros. En caso de evidencia de trauma abusivo, existe el apoyo del trabajador social.
El resultado de interés se determinó como la presentación de al menos una secuela. Esto se definió por presentar una nueva condición física, emocional o mental secundaria a un TCE (variables dicotómicas). Las secuelas elegidas fueron consistentes con las reportadas por investigaciones previas10,18-19, incluyendo motoras (plejía, paresia), sensitivas (anestesia, hipoestesia, parestesia, disestesia, alodinia, síndrome doloroso regional complejo), cognitivas, memoria, cefalea, trastornos del sueño, lesiones de pares craneales, movimientos anormales, epilepsia, lesión hipotalámica-hipofisaria y trastornos psiquiátricos (depresión, cambios conductuales y de personalidad, hiperactividad por déficit de atención) según el Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5). Las secuelas se identificaron durante el tiempo de internación o en el seguimiento hospitalario en consulta externa. En este estudio no se especificó el momento de aparición de las secuelas debido a que no fue una variable consignada de forma adecuada en las historias clínicas analizadas.
La rehabilitación se definió posterior a la evaluación por neurología, medicina física y rehabilitación, logopedia, fisioterapia y terapia ocupacional. Diferenciamos a los que tuvieron una indicación clínica de rehabilitación según sus secuelas y a los que finalmente la recibieron.
Análisis
La descripción de los pacientes y la incidencia de secuelas se realizaron de acuerdo con las características sociodemográficas y del evento a estudiar. La incidencia de secuelas se estimó con intervalos de confianza (IC) del 95% con el método estadístico de Wilson27. El riesgo relativo (RR) y el IC del 95% se calcularon mediante regresión binomial con enlace log, esto es regresión log-binomial, para identificar la asociación entre los factores de riesgo con la presentación de al menos una secuela en los análisis bivariado y multivariable.
En el modelo multivariable, se incluyeron las variables que en el análisis bivariado arrojaron una p < 0,25. Las variables incluidas en el modelo fueron sexo, edad, lesión primaria, lesión secundaria, clasificación de TCE y causa de TCE. Se consideró un factor de riesgo estadísticamente significativo aquel con un valor de p < 0,05. Los análisis se realizaron en SPSS 22.0 y Stata 14.1.
Sesgos
Se identificaron dos posibles tipos de sesgos: el sesgo de selección el cual se evitó con la aplicación adecuada de criterios de elegibilidad, formato de recolección y búsqueda de diagnósticos según la Clasificación Internacional de Enfermedades (CIE- 10). El sesgo de confusión se controló mediante la capacitación de los autores que recolectaron la información, además se realizó una regresión log- binomial para así controlar las variables confusoras.
Resultados
Se incluyeron 518 pacientes, de los cuales el 64,3 % de los pacientes eran hombres. El grupo de edad más afectado fue el de los menores de cinco años (58,8 %). Las caídas fueron la principal causa de TCE (64,3 %), seguidas de los accidentes de tráfico (25,2 %); en este estudio no se reportó ninguna lesión cerebral traumática relacionada con el deporte. La escala de coma de Glasgow de lesión cerebral al ingreso al servicio de urgencias fue leve (75,3 %), moderada (19,6 %) y grave (5,2 %). La lesión primaria fue focal en el 68,7 %, difusa en el 1,2 % y la lesión secundaria estuvo presente en el 17,4 % (ver Tabla 1).
Tabla 1 Incidencia de secuelas y características de los pacientes menores de 15 años que sufrieron trauma encéfalo craneano.
| Variable | Secuela | Total n= 518 (%) | valor-p* | ||
|---|---|---|---|---|---|
| n | (%) | ||||
| Sexo | |||||
| Hombre | 23 | (6,9) | 333 | (64,3) | |
| Mujer | 15 | (8,1) | 185 | (35,7) | 0,615 |
| Grupo de edad | |||||
| <2 | 2 | (1,7) | 117 | (25,6) | |
| 2-5 | 7 | (4,1) | 172 | (33,2) | 0,274 |
| 6-10 | 17 | (11,0) | 154 | (29,7) | 0,011 |
| >10 | 12 | (16,0) | 75 | (14,5) | 0,003 |
| Afiliación | |||||
| Contributivo | 4 | (8,5) | 47 | (9,0) | |
| Subsidiado | 11 | (8,3) | 133 | (25,6) | 0,959 |
| No asegurado | 21 | (8,0) | 261 | (50,3) | 0,914 |
| Otra | 2 | (3,5) | 57 | (11,0) | 0,293 |
| Sin dato | 0 | (0,0) | 20 | (3,8) | 0,102 |
| Lesión primaria | |||||
| Focal | 29 | (8,2) | 356 | (68,7) | |
| Difusa | 3 | (50,0) | 6 | (1,2) | <0,001 |
| Contusión | 1 | (2,1) | 47 | (9,1) | 0,182 |
| Otra | 5 | (4,6) | 109 | (21,0) | 0,223 |
| Lesión secundaria** | |||||
| No | 23 | (5,3) | 428 | (82,6) | |
| Si | 15 | (16,6) | 90 | (17,4) | <0,001 |
| Clasificación del TCE*** | |||||
| Leve | 14 | (3,6) | 389 | (75,3) | |
| Moderado | 12 | (11,7) | 102 | (19,6) | 0,002 |
| Severo | 11 | (40,7) | 27 | (5,2) | <0,001 |
| Causa del TCE | |||||
| Caída | 11 | (3,3) | 333 | (64,3) | |
| Accidente de tránsito | 21 | (16,2) | 131 | (25,2) | <0,001 |
| Peatón | 13 | (14,8) | 89 | (67,9) | |
| Conductor moto | 2 | (33,3) | 6 | (4,5) | 0,198 |
| Pasajero moto | 4 | (15,4) | 27 | (20,6) | 0,939 |
| Pasajero carro | 2 | (22,2) | 9 | (6,8) | 0,545 |
| Golpe contundente | 4 | (8,3) | 48 | (9,3) | 0,101 |
| Otra | 1 | (16,7) | 6 | (1,2) | 0,092 |
** Las categorías sin valor-p corresponden a las de referencia.
** Se determinó lesión secundaria si el paciente presentaba eventos de hipotensión, hipoxia e hipoglucemia.
*** TCE: la clasificación de la lesión cerebral traumática se basó en la escala de coma de Glasgow en leve (13-15), moderada (9-12) y grave (<9).
Fuente: autores.
Entre los pacientes que sufrieron un TCE por accidente de tráfico (n = 131), el peatón fue la condición más frecuente en todos los grupos de edad (67,9 %), seguido de los pasajeros de motocicletas (20,6 %) (ver Tabla 1). Los pacientes que sufrieron un accidente de tráfico desarrollaron secuelas en un 16,2 %, siendo más probable se encontraban como conductores de motocicletas (33,3 %). Sorprendentemente, los niños de 6 a 10 años, el 3,7 % que sufrió un TCE eran conductores de motocicleta, cuando en nuestro país está prohibido que los niños de esta edad conduzcan estos vehículos (ver Gráfica 1).
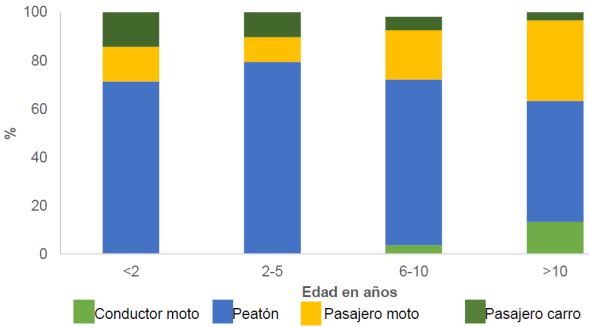
Fuente: autores.
Gráfica 1 Distribución de niños que sufrieron traumatismo craneoencefálico por accidente de tráfico por edad y tipo de accidente.
Se identificó al menos una secuela en el 7,3 % de los pacientes (IC 95 %: 5,4 % - 9,9 %), pero algunos pacientes presentaron de 1 a 16 secuelas. La incidencia de presentar al menos una secuela fue significativamente mayor en pacientes mayores de seis años, TCE moderado o grave, traumatismo secundario, lesión cerebral difusa y en los que la causa fue un accidente de tráfico (ver Tabla 2).
Tabla 2 Factores asociados a presentar al menos una secuela en pacientes <15 años. RR: Riesgo Relativo.TCE: Trauma Craneoencefálico.
| Factor | RRcrudo | IC 95 % | RRajustado | IC 95 %+ |
|---|---|---|---|---|
| Sexo | ||||
| Hombre | 1 | 1 | ||
| Mujer | 1,18 | (0,63 - 2,19) | 1,35 | (0,70-2,60) |
| Edad, años | ||||
| <2 | 1 | 1 | ||
| 2-5 | 2,38 | (0,50 - 11,26) | 1,9 | (0,39-9,12) |
| 6-10 | 6,46 | (1,52 - 27,40) | 5,17 | (1,14-23,32)* |
| >10 | 9,36 | (2,16 - 40,65)** | 6,43 | (1,23-33,50)* |
| Afiliación a salud | ||||
| Contributivo | 1 | |||
| Subsidiado | 0,97 | (0,33 - 2,91) | ||
| No asegurado | 0,95 | (0,34 - 2,63) | ||
| Otra | 0,41 | (0,10 - 2,15) | ||
| Lesión primaria | ||||
| Focal | 1 | 1 | ||
| Difusa | 6,14 | (2,56 - 14,69)** | 6,6 | (2,25 - 19,39)** |
| Contusión | 0,26 | (0,04 - 1,87) | 0,51 | (0,068-3,93) |
| Otra | 0,56 | (0,22 - 1,42) | 0,9 | (0,31-2,56) |
| Lesión secundaria | ||||
| No | 1 | 1 | ||
| Si | 3,62 | (1,98 - 6,64)** | 0,9 | (0,45-1,79) |
| Clasificación del TCE | ||||
| Leve | 1 | |||
| Moderado | 3,29 | (1,57 - 6,90)* | 2,23 | (1,00-4,94)* |
| Severo | 11,73 | (5,92 - 23,21)** | 8,02 | (3,85-16,71)** |
| Causa del TCE | ||||
| Caída | 1 | 1 | ||
| Accidente de tránsito | 4,88 | (2,42 - 9,83)** | 2,42 | (1,16-5,02)* |
| Peatón | 1 | |||
| Conductor moto | 2,26 | (0,65 - 7,78) | ||
| Pasajero moto | 1,04 | (0,37 - 2,92) | ||
| Pasajero carro | 1,5 | (0,40 - 5,64) | ||
| Golpe contundente | 0,52 | (0,83 - 7,58) | 2,10 | (0,70-6,27) |
| Otra | 2 | (0,77 - 33,01) | 2,38 | (0,37-15,32) |
*valor p < 0,05, ** valor p < 0,01
+ RR ajustado a través de una regresión binomial por sexo, edad, lesión primaria, lesión secundaria, clasificación del TCE y causa del TCE.
Fuente: autores.
Las secuelas más frecuentes fueron cefalea (n=18), trastornos del lenguaje (n=6), síndrome funcional postraumático (n=5), epilepsia (n=4) y lesiones de pares craneales Vlll, Vl, lll, ll (n=4) (ver Gráfica 2).
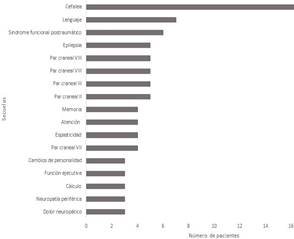
Fuente: autores.
Gráfica 2 Frecuencia de los tipos de secuelas tras un TCE en pacientes menores de 15 años ingresados en el Hospital San Vicente Fundación, independientemente de la causa y gravedad.
De los pacientes que tuvieron alguna secuela durante la hospitalización o atención ambulatoria, el 68,4 % requirió algún tipo de rehabilitación. De los pacientes que requirieron rehabilitación, el 80,7 % recibió alguna intervención durante el seguimiento hospitalario. Entre todos los tipos de rehabilitación, la terapia física fue la principal en el 33 % de los pacientes, seguida de la terapia ocupacional en el 27 % y el apoyo psicológico en el 25 %.
Discusión
Este es uno de los pocos estudios en Colombia y Latinoamérica que describe una cohorte retrospectiva con un número significativo de pacientes pediátricos, que sufrieron TCE y determina los factores asociados al desarrollo de al menos una secuela. La mayoría de los traumatismos craneoencefálicos ocurrieron en pacientes menores de 5 años, en los cuales las principales causas de traumatismo fueron caídas y accidentes de tránsito. Al menos una secuela estuvo presente en el 7,3 % de los pacientes que sufrió un TCE, siendo los principales factores de riesgo mayores de 6 años, TCE moderado/grave, accidentes de tránsito y lesión difusa.
En este estudio, la distribución de la lesión cerebral traumática por edad y sexo fue similar a la reportada en la literatura alrededor del mundo1,20,21. La edad promedio de los pacientes con TCE en nuestro estudio fue de 5 años, lo que concuerda con los datos reportados por Krishna et al. (5,5 años)22, Dewan et al. (5 años)1 y Stephens et al. (5 años)23. En cuanto al género, encontramos una relación hombre-mujer de 1,8:1, como los datos publicados en una revisión sistemática de Dewan et al., donde también encontraron una relación de 1,8:1 a partir de 1253 artículos revisados, siendo mayor en Australia (3:1). Esto sugiere que los niños varones tienen más probabilidades de participar en actividades y comportamientos de riesgo que conducen a un TCE con más frecuencia que las niñas1. La clasificación de gravedad del TCE según la escala de Glasgow fue leve (75,3 %), moderada (19,6 %) y grave (5,2 %), estimación que concuerda con los reportes a nivel nacional e internacional1,23,24.
Las causas del TCE varían según la edad y la etapa de desarrollo de los niños21,23-25. La principal causa nuestro estudio fueron las caídas (65,3 %) seguida de los accidentes de tráfico (25,2 %)23-25. En Colombia, en el estudio de Jiménez et al., las caídas (83 %) fueron la principal causa, seguido de los accidentes de tránsito (13 %)24. Dewan y col. informaron que el TCE secundario a caídas varió entre el 6 % y el 87 %, siendo Estados Unidos el país con mayor tasa. Los accidentes de tránsito variaron entre el 40 % y el 67,7 %, con importantes diferencias regionales1. En el estudio de Thurman et al., el 76 % de los niños menores de 2 años sufrió una lesión cerebral traumática por caídas, frente al grupo de 9 a 12 años en el que los accidentes de tránsito fueron la principal causa21.
En este estudio, los accidentes de tránsito fueron la segunda causa de TCE, de los cuales 7 de cada 10 casos involucraron a un peatón y 1 de cada 5 casos involucraban accidentes de motocicleta. Entre los niños que sufrieron accidentes de motocicleta, 1 de cada 5 casos eran conductores de motocicletas, situación que alarma, porque los menores de 16 años en Colombia no tienen licencia para conducir este vehículo de motor.
La población pediátrica es especialmente susceptible a sufrir todo tipo de accidentes que provoquen un TCE. Por tanto, las políticas públicas y la atención parental deben estar orientadas a prevenir estas lesiones. Se han adoptado muchas medidas en algunos países, incluido Colombia, para evitar accidentes de tránsito en esta población, como el uso de cascos en los conductores de bicicletas y motocicletas, el uso de asientos de seguridad en los vehículos y la conciencia del acompañamiento del niño por parte de los padres en la vía pública. Estas medidas de prevención primaria de los accidentes de tráfico reducen la morbilidad y la mortalidad por traumatismos cerebrales en un 42 % y un 69 %, respectivamente26-27. Dado que el estudio se realizó con una revisión de los registros médicos, no fue posible identificar si el padre o el cuidador estaba con el niño en el momento del accidente.
El 7,3 % (IC 95 %: 5,4 % - 9,9 %) de la población estudiada, desarrolló al menos una secuela diagnosticada durante la estancia hospitalaria o tras el alta, siendo la cefalea la más frecuente (47,3 %), seguido por el déficit de lenguaje (15,7 %), y el síndrome funcional postraumático (13,2 %). Diferentes series de casos han demostrado que 1 de cada 4 niños con traumatismo craneoencefálico presenta algunas secuelas durante el seguimiento10. Jiménez et al24. encontraron en una muestra de 224 niños con traumatismo craneoencefálico que el 3,9 % de los pacientes presentaron alguna complicación sensorial o motora durante el seguimiento, pero no discriminaron otro tipo de secuelas reportadas en la literatura como causa de este tipo de lesión.
Los factores relacionados en este estudio con la presentación de al menos una secuela fueron ser mayor de 6 años, traumatismo craneoencefálico moderado/grave, traumatismo craneoencefálico difuso, traumatismo secundario y accidente de tránsito. Chaitanya et al22. realizó un estudio en un centro de alta complejidad con 76 niños, donde el 21 % de los casos presentó déficit residual posterior al trauma con relación directamente proporcional a la gravedad. La gravedad del trauma cerebral es directamente proporcional a la gravedad de la lesión cerebral difusa y la lesión secundaria (hipoxia, edema, hipotensión, hipocapnia e hipercapnia), lo que conlleva a que pacientes con estas lesiones tengan más probabilidades de tener una secuela posterior al TCE22,23,28,29.
La presentación de al menos una secuela tras un traumatismo craneoencefálico, independientemente de su naturaleza, conlleva un gran impacto en la calidad de vida de los pacientes. Las principales consecuencias de la alteración de la función secundaria a un TCE son motoras, sensoriales, cognitivas, conductuales, funcionales, sociales y psiquiátricas18. Estas secuelas pueden ocurrir inmediatamente después del traumatismo o pueden tardar meses o años en desarrollarse. Muchas de estas secuelas pueden incluso ser más incapacitantes o perturbadoras que la propia lesión28. Gutiérrez et al19. en 2017, realizó una revisión sistemática de la calidad de salud relacionada con la vida en niños latinoamericanos con traumatismo craneoencefálico y encontró que los pacientes que sufrieron un traumatismo craneoencefálico moderado-grave se ven afectados en su calidad de vida. Durante los años posteriores al trauma, el dominio psicosocial es el más afectado y se manifiesta en problemas escolares, relaciones interpersonales y rendimiento académico. En nuestro estudio, no identificamos el momento en el que ocurrió cada secuela y no fue posible evaluar la calidad de vida de los niños en el momento en que se recogió la información, por lo que se requieren estudios prospectivos que incluyan estas evaluaciones.
La rehabilitación se centra en el uso de estrategias alternativas para facilitar la recuperación neurocognitiva, del habla o la deglución, el desarrollo de habilidades motoras, sensitivas, minimizar las complicaciones, y maximizar el potencial de independencia funcional según el nivel de deterioro29. La rehabilitación depende del nivel educativo de la familia, el acceso a los servicios de salud, la ubicación rural/urbana, la afiliación al sistema de salud y el nivel socioeconómico, los cuales se ven estrechamente relacionados en los desenlaces favorables de los pacientes30. Por tanto, el éxito y el fracaso en cuanto a indicación, número y cumplimiento de las sesiones de rehabilitación debe entenderse como un proceso multifactorial. Se ha demostrado que la rehabilitación más temprana y la alta intensidad mejoran la calidad de vida y los resultados31. La principal secuela reportada en este estudio fue una cefalea postraumática, sin embargo, en la literatura estas secuelas son autolimitadas a días, semanas y meses y en la minoría de casos, requieren manejo con rehabilitación física y neuromuscular31.
Las limitaciones identificadas en este estudio incluyen la evaluación de forma retrospectiva de las variables de cada uno de los pacientes, en especial las secuelas en la estancia hospitalaria, lo que limitó la posibilidad de determinar una correlación entre secuelas temporales y permanentes. Además, por el tipo de estudio y la fuente de información, fue difícil establecer los antecedentes de secuelas a eventos previos, ya que en muchas historias no se encontraba esta información. Al no ser un estudio prospectivo, no se pudo realizar un seguimiento a largo plazo para evaluar los desenlaces de las secuelas y el impacto en la calidad de vida. Además, debido a que este estudio se basó en un centro hospitalario de referencia, no fue posible conocer si los pacientes fueron rehabilitados en otro centro hospitalario, ya que el seguimiento en la institución de referencia dependía de la aseguradora de cada paciente. Es necesario la realización de estudios en nuestro medio de naturaleza prospectiva que permita hacer una adecuada caracterización, seguimiento y evaluación de la temporalidad en las secuelas presentadas en pacientes que sufren un TCE.
Este estudio contribuye a que los profesionales sanitarios tengan antecedentes epidemiológicos y causales del TCE en la edad pediátrica, además de permitir al médico encargado de la atención del paciente hacer un análisis de que pacientes por las características del trauma tienen mayor riesgo de sufrir una secuela y así dirigir una serie de intervenciones para mejorar la calidad de vida de los niños con esta condición.
Conclusión
La carga de enfermedad en el paciente pediátrico posterior a un trauma craneoencefálico que se relaciona con secuelas y mortalidad representa un problema de salud pública que repercute en el individuo y sistema de salud. Este estudio con un número significativo de pacientes en un centro de referencia en Medellín, Colombia evidenció que la población más susceptible son los menores de 5 años, en quienes las caídas constituyen el principal mecanismo de trauma, seguidas de los accidentes de tránsito. Entre los pacientes con TCE, la probabilidad de desarrollar una secuela fue del 7,3 %, lo que se relaciona con los siguientes factores que se pueden identificar al momento de la atención en el servicio de urgencias: lesión difusa, una escala de Glasgow al ingreso moderada o grave y sufrir un accidente de tránsito. Identificar estos factores permite predecir qué pacientes tienen mayor probabilidad de presentar una o más secuelas. No obstante, es necesario realizar estudios prospectivos con el fin de realizar una adecuada identificación, predicción y seguimiento de las secuelas originadas posterior a un trauma craneoencefálico.















