Introducción
La insuficiencia cardíaca es una enfermedad de alta prevalencia, figura entre las causas principales de mortalidad y discapacidad a nivel mundial. El análisis del estudio de carga de enfermedad global de 2017 describe 17’790 900 muertes por causa cardiovascular, con un aumento del 21,1 % en la última década, correspondiendo el 60% aproximadamente a muertes por insuficiencia cardiaca (IC). Teniendo así 330’172 600 años de vidas potencialmente perdidos por la enfermedad1 y en aumento dado el incremento en su incidencia2. Aunque se estima una prevalencia de 2,3 % de insuficiencia cardiaca en Colombia, no se conoce la incidencia nacional e ingresos por insuficiencia cardiaca aguda. Los costos mensuales derivados de su atención según estudios colombianos ascienden para pacientes ambulatorios de 304 318 pesos colombianos (COP) y hospitalizados de 6’427 887 COP por evento3,4.
Entre las iniciativas para mejorar la adherencia a guías de práctica clínica se encuentra el programa de mejoramiento de la calidad Get With The Guidelines, desarrollado en el año 2001 por la Asociación Americana de Corazón (AHA, por sus siglas en inglés), para mejorar el manejo y la calidad de la atención de los pacientes con patología cardiovascular y prevenir su aparición. Se trata de un programa de participación voluntaria para los hospitales que permite implementar medidas para mejorar la adherencia a las recomendaciones de práctica clínica basadas en la evidencia. Diferentes registros de esta iniciativa han mostrado modificar positivamente los resultados respecto a adherencia a la práctica clínica, en las etapas de diagnóstico y tratamiento. Existe evidencia de que la adherencia a las guías de práctica clínica para el manejo de la insuficiencia cardíaca aguda, puede reducir los reingresos a 30 días por descompensaciones pues la congestión persistente por terapia subóptima puede explicar más del 30 % de las causas de nueva hospitalización prevenible. La adherencia al manejo indicado por guías de práctica clínica que incluya titulación intensiva de la terapia farmacológica reduce la mortalidad o reingresos a 180 días5,6. El objetivo del presente estudio fue describir las características clínicas de la población atendida en un hospital universitario de Bogotá entre el año 2016 y 2018 y evaluar la adherencia a la guía de práctica clínica mediante los indicadores de calidad propuestos por la iniciativa Get With The Guidelines, aplicables al manejo intrahospitalario de la insuficiencia cardiaca.
Métodos
Se realizó un estudio observacional, descriptivo de cohorte retrospectiva con el criterio de inclusión de pacientes mayores de 18 años con diagnóstico de insuficiencia cardíaca aguda establecida mediante los criterios de la guía de la Sociedad Europea de cardiología 2016 o que cumplieran los criterios de Framingham (dos criterios mayores o uno mayor y dos menores), atendidos entre marzo de 2016 y diciembre de 2018 en el Hospital Universitario Nacional de Colombia.
La cohorte HUN-ICA es un registro de pacientes con diagnóstico de insuficiencia cardíaca aguda que se inició desde la apertura de servicios en el Hospital Universitario Nacional de Colombia, el 04 de abril de 2016 hasta el 31 de diciembre de 2018 que cumplieron los criterios de inclusión. Se excluyeron pacientes a quienes posterior a la revisión de la historia clínica se concluyó que no tenían insuficiencia cardiaca aguda; en los que no se contara con ecocardiograma; no se tuviese acceso a toda la historia clínica electrónica o cuando no pudiera hacerse seguimiento hasta su egreso o defunción (ver Figura 1).
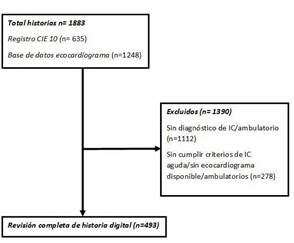
CIE 10: clasificación internacional de enfermedades 10. IC: Insufi- ciencia Cardíaca. Fuente: autores.
Figura 1 Selección de los registros clínicos.
La recolección de datos se realizó mediante la búsqueda en la base de datos de historia clínica electrónica con tres estrategias:
Búsqueda de diagnósticos registrados con codificación CIE-10 correspondientes al diagnóstico de insuficiencia cardiaca: (I500, I501, I509, I110, I130, I132, I255, I420, I421, I422, I425, I426, I427, I428, I429, I431, I461, I519, O903).
Búsqueda en base de datos de la unidad de cardiología del hospital que cumplieran los criterios ecocardiográficos de insuficiencia cardíaca y la indicación de su hospitalización correspondiera a insuficiencia cardiaca aguda.
Búsqueda de uso de medicamentos en historia clínica electrónica para el tratamiento de la insuficiencia cardíaca, que cumplieran los criterios de hospitalización por insuficiencia cardiaca aguda.
Con esta metodología se encontraron 1883 registros, revisándose cada uno para corroborar que el código correspondía al diagnóstico clínico de insuficiencia cardiaca aguda definida mediante los criterios de inclusión establecidos. Se diseñó un formato de recolección de datos para recoger las variables definidas y se realizó una prueba piloto con un número de 10 historias clínicas para ajustar la herramienta recolectora de variables.
Específicamente, se consideró el diagnóstico de insuficiencia cardiaca aguda como la presencia gradual o repentina de síntomas y signos sugestivos de esta patología, con deterioro del estado basal del paciente, que requiriese tratamiento intrahospitalario y que cumpliera criterios diagnósticos de síntomas y signos de insuficiencia cardíaca de acuerdo a la definición de la Sociedad Europea de Cardiología empleada en las guías de 20166, o a los criterios de Framingham con una fracción de eyección menor o igual a 40 % o mayor a 40 % con la presencia de péptidos natriuréticos como: fracción amino terminal del péptido natriurético (NT-pro-BNP, por sus siglas en inglés) ≥450 pg/ml en pacientes menores de 50 años, ≥900 pg/ml en pacientes entre 50 y 75 años y ≥1.800 pg/ml en adultos mayores de 75 años; péptido natriurético cerebral (BNP, por sus siglas en inglés) ≥100 pg/ml o al menos un criterio de los siguientes: enfermedad estructural cardíaca o disfunción diastólica establecidas por ecocardiograma.
Se emplearon los perfiles clínicos y hemodinámicos según criterios de congestión y perfusión al ingreso hospitalario de acuerdo a la clasificación de la Sociedad Europea de Cardiología6.
Para la evaluación de adherencia se emplearon los indicadores de calidad definidos por el programa Get With The Guidelines5, para manejo intrahospitalario de insuficiencia cardiaca aguda, y se analizó el porcentaje de cumplimiento para cada estándar individual.
El análisis estadístico se realizó con el software IBM SPSS statistics v.25. En el análisis univariado para las variables cualitativas se reportaron proporciones. Para las variables cuantitativas se reportaron medidas de tendencia central: media, desviación estándar y coeficiente de variación. Para las variables que no siguieron distribución normal se reportaron medianas y cuartiles 1 y 3.
El estudio fue aprobado por el comité de ética de la facultad de medicina de la Universidad Nacional de Colombia y del Hospital Universitario Nacional de Colombia.
Resultados
Características demográficas y clínicas de base
Entre el 4 de abril de 2016 y 31 de diciembre de 2018 se revisaron 1883 eventos clínicos, de los cuales 493 correspondieron a hospitalización por insuficiencia cardiaca aguda y fueron incluidos para el análisis. La media de edad de los pacientes hospitalizados fue de 75 años. De los criterios de inclusión definitorios de insuficiencia cardíaca 93,5 % cumplían los criterios de Framingham y 95,3 % los criterios propuestos por la Sociedad Europea de Cardiología en las guías de tratamiento del 2016, todos los pacientes cumplieron al menos un grupo de criterios. La etiología más común de la insuficiencia cardiaca fue la cardiopatía hipertensiva seguida de la cardiopatía isquémica y las principales comorbilidades descritas fueron la hipertensión arterial, seguida de la enfermedad coronaria. Los medicamentos con uso más frecuente fueron los Inhibidores de la Enzima Convertidora de Angiotensina (IECA) o Antagonistas del Receptor de Angiotensina II (ARA2) y betabloqueadores 57 % y 48 % respectivamente. Las características demográficas y clínicas basales se encuentran en la tabla 1.
Tabla 1 Características demográficas y clínicas de base discriminadas según FEVI.
| Variable | FEVI > 40 (n=334) | FEVI ≤ 40 (n=159) | Total (n=493) | |||
|---|---|---|---|---|---|---|
| Edad | Media | DE | Media | DE | Media | DE |
| 77 | 13 | 73 | 14 | 75 | 13 | |
| Sexo | n | (%) | n | (%) | n | (%) |
| Femenino | 195 | (58,4) | 195 | (58,4) | 257 | (52,1) |
| Criterios Falla cardiaca | ||||||
| Framingham | 317 | (94,9) | 144 | (90,6) | 461 | (93,5) |
| ESC | 311 | (93,1) | 159 | (100,0) | 470 | (95,3) |
| Etiología | ||||||
| Hipertensiva | 224 | (67,1) | 66 | (41,5) | 290 | (58,8) |
| Isquémica | 103 | (30,8) | 96 | (60,4) | 199 | (40,4) |
| Valvular | 42 | (12,6) | 28 | (17,6) | 70 | (14,2) |
| Taquicardiomiopatía | 17 | (5,1) | 16 | (10,1) | 33 | (6,7) |
| Otra | 35 | (10,5) | 24 | (15,1) | 59 | (12,0) |
| Más de dos etiologías | 86 | (25,7) | 60 | (37,7) | 146 | (29,6) |
| Estadio (n=492) | ||||||
| Estadio C | 332 | (99,9) | 154 | (96,9) | 486 | (98,8) |
| Estadio D | 1 | (0,00) | 5 | (3,1) | 6 | (0,2) |
| NYHA basal (n=328) | ||||||
| NYHA I | 89 | (41,0) | 52 | (46,8) | 141 | (42,9) |
| NYHA II | 98 | (45,1) | 47 | (42,3) | 145 | (44,2) |
| NYHA III | 29 | (13,3) | 12 | (10,8) | 41 | (12,5) |
| NYHA IV | 1 | (0,00) | 0 | (0,00) | 1 | (0,00) |
| Tratamiento de ingreso (n=493) | ||||||
| IECA o ARA 2 | 194 | (58,1) | 87 | (54,7) | 281 | (57,0) |
| Betabloqueador | 149 | (44,6) | 88 | (55,3) | 237 | (48,1) |
| Antagonista mineralocorticoide | 28 | (8,4) | 28 | (17,6) | 56 | (11,4) |
| Ivabradina | 1 | (0,3) | 1 | (0,6) | 2 | (0,4) |
| Digoxina | 3 | (0,9) | 9 | (5,7) | 12 | (2,4) |
| Furosemida | 108 | (32,3) | 47 | (29,6) | 155 | (31,4) |
| Dispositivos cardiacos (n=493) | ||||||
| Marcapasos | 17 | (5,1) | 15 | (9,4) | 32 | (6,5) |
| Cardiodesfibrilador | 0 | - | 15 | (9,4) | 15 | (3,0) |
| Resincronizador | 0 | - | 1 | (0,6) | 1 | (0,2) |
| Comorbilidades (n=493) | ||||||
| Hipertensión arterial | 269 | (80,5) | 115 | (72,3) | 384 | (77,9) |
| Enfermedad coronaria | 103 | (30,8) | 96 | (60,4) | 199 | (40,4) |
| EPOC | 129 | (38,6) | 48 | (30,2) | 177 | (35,9) |
| Diabetes mellitus tipo 2 | 98 | (29,3) | 54 | (34,0) | 152 | (30,8) |
| Fibrilación auricular | 79 | (23, 7) | 46 | (28,9) | 125 | (25,4) |
| Enfermedad renal crónica | 80 | (24,0) | 40 | (25,2) | 120 | (24,3) |
| Diálisis | 8 | (2,4) | 3 | (1,9) | 11 | (2,2) |
| Hipotiroidismo | 83 | (24,9) | 34 | (21,4) | 117 | (23,7) |
| SAHOS | 38 | (11,4) | 8 | (5,0) | 46 | (9,3) |
| Cáncer | 21 | (6,3) | 10 | (6,3) | 31 | (6,3) |
| Obesidad | 19 | (5,7) | 7 | (4,4) | 26 | (5,3) |
| Enfermedad autoinmune | 17 | (5,1) | 7 | (4,4) | 24 | (4,9) |
| Enfermedad arterial periférica | 9 | (2,7) | 4 | (2,5) | 13 | (2,6) |
| Otros | 173 | (51,8) | 79 | (49,7) | 252 | (51,1) |
| Paraclínicos de base | ||||||
| Anemia | 161 | (49,1) | 64 | (41,3) | 225 | (46,6) |
| Media | DE | Media | DE | Media | DE | |
| Hb (g/dL) n= 483 | 12,6 | 2,6 | 13,2 | 2,5 | 12,7 | 1,5 |
| Mediana | RIC | Mediana | RIC | Mediana | RIC | |
| HbA1C (%) n=6 | 6,9 | 6-7,7 | 6,6 | 5,8-7,6 | 6,8 | 6-7,7 |
| Ferritina (ng/mL) n=41 | 98 | 21,1-448 | 300 | 119-590 | 134 | 22-493 |
| Colesterol LDL (mg/dL) n=48 | 75,4 | 46-102 | 90,4 | 65-110 | 78 | 55-106 |
| Triglicéridos (mg/dL) n=55 | 110 | 85-158 | 118 | 88 -161 | 111 | 86-158 |
| TSH (mcg/mL) n= 139 | 3 | 1,7-6,1 | 3,1 | 1,25 -5,17 | 3,03 | 1,5-5,3 |
FEVI: fracción de eyección del ventrículo izquierdo. DE: desviación estándar. ESC: Sociedad Europea de Cardiología. IECA: inhibidores de la enzima convertidora de angiotensina. ARA2: antagonistas del receptor de angiotensina II. EPOC: enfermedad pulmonar obstructiva pulmonar. SAHOS: síndrome de apnea hipopnea del sueño. Hb: hemoglobina. HbA1C: hemoglobina glucosilada. LDL: lipoproteína de baja densidad. TSH: hormana estimulante de la tiroides. RIC: rango intercuartílico
Fuente: autores.
Características clínicas al ingreso, precipitantes y tratamiento agudo
Se documentó un deterioro en la disnea, con aumento de la clasificación NYHA, siendo NYHA III y IV el 82 % de los casos, esta última hasta en la mitad de los casos. Una tercera parte de los pacientes se encontraron con cifras tensionales no controladas, en mayor proporción en pacientes con FEVI >40 %, 35,3 % que con FEVI reducida 24,5 %. 66 pacientes se presentaron como insuficiencia cardiaca con diagnóstico de novo, mientras 424 (86 %) correspondieron a agudización de insuficiencia cardiaca crónica, sin diferencias por grupos según la FEVI. La forma clínica de presentación más común fue el edema pulmonar, seguido de la insuficiencia cardiaca con síndrome coronario, choque cardiogénico y menos frecuente, hipertensiva. Se encontró el doble de eventos de síndrome coronario en pacientes con FEVI reducida 18,9 % contra 8,4 % con FEVI >40 %. El perfil hemodinámico más frecuente fue congestivo.
El principal desencadenante identificado de la IC aguda fue infeccioso, aunque se identificaron múltiples desencadenantes, tales como: tromboembolia pulmonar, exacerbaciones no infecciosas de EPOC, descompensación de diabetes mellitus no infecciosas, eventos cerebrovasculares y mala adherencia al tratamiento. Las características clínicas al ingreso, precipitantes y manejo agudo recibido se encuentran en la tabla 2.
Tabla 2 Características clínicas de ingreso según FEVI
| Variable | FEVI >40 | FEVI ≤40 | Total | |||
|---|---|---|---|---|---|---|
| n=334 | n=159 | n=493 | ||||
| NYHA (n=476) | n | (%) | n | (%) | n | (%) |
| NYHA I | 2 | (0,6) | 1 | (0,6) | 3 | (0,6) |
| NYHA II | 64 | (19,4) | 19 | (12,3) | 83 | (17,4) |
| NYHA III | 107 | (32,4) | 50 | (32,3) | 157 | (33,0) |
| NYHA IV | 148 | (44,8) | 85 | (54,8) | 233 | (48,9) |
| Examen físico (n=493) | ||||||
| Presión arterial >140/90 mmHg | 118 | (35,3) | 39 | (24,5) | 157 | (31,8) |
| Taquicardia >120 lpm | 28 | (8,4) | 9 | (5,7) | 37 | (7,5) |
| Media | DE | Media | DE | Media | DE | |
| PAS ingreso (mmHg) | 132 | 25,3 | 126 | 22,2 | 130 | 24 |
| PAD ingreso (mmHg) | 77 | 42,4 | 75 | 14 | 76 | 35 |
| Frecuencia cardíaca (lpm) | 79 | 17,6 | 82 | 18,2 | 79 | 18 |
| Perfil hemodinámico (n=493) | ||||||
| Stevenson A | 9 | (2,7) | 5 | (3,1) | 14 | (2,8) |
| Stevenson B | 291 | (87,1) | 122 | (76,7) | 413 | (83,8) |
| Stevenson C | 32 | (9,6) | 31 | (19,5) | 63 | (12,8) |
| Stevenson L | 2 | (0,6) | 1 | (0,6) | 3 | (0,60) |
| Perfil clínico (n=493) | ||||||
| Crónica descompensada | 286 | (85,6) | 138 | (86,8) | 424 | (86,0) |
| Edema pulmonar | 75 | (22,5) | 39 | (24,5) | 114 | (23,1) |
| De Novo | 45 | (13,5) | 21 | (13,2) | 66 | (13,4) |
| Síndrome coronario | 28 | (8,4) | 30 | (18,9) | 58 | (11,8) |
| Choque cardiogénico | 23 | (6,9) | 25 | (15,7) | 48 | (9,7) |
| Hipertensiva | 34 | (10,2) | 9 | (5,7) | 43 | (8,7) |
| Precipitantes n=493 | ||||||
| Infección | 100 | (29,9) | 42 | (26,4) | 142 | (28,8) |
| Arritmia | 38 | (11,4) | 28 | (17,6) | 66 | (13,4) |
| Síndrome coronario | 28 | (8,4) | 30 | (18,9) | 58 | (11,8) |
| Hipertensión no controlada | 34 | (10,2) | 9 | (5,7) | 43 | (8,7) |
| Daño valvular agudo | 5 | (1,5) | 6 | (3,8) | 11 | (2,2) |
| Embolia pulmonar | 5 | (1,5) | 1 | (0,6) | 6 | (1,2) |
| Otros | 152 | (45,5) | 65 | (40,9) | 217 | (44,0) |
| Tratamiento agudo n=493 | ||||||
| Furosemida | 286 | (85,6) | 135 | (84,9) | 421 | (85,40) |
FEVI: fracción de eyección del ventrículo izquierdo. PAS: presión arterial sistólica. PAD: presión arterial diastólica. mmHg: milímetros de mercurio. lpm: latidos por minuto.
Fuente: autores.
El medicamento de mayor uso en fase aguda fue la furosemida, seguido de los vasoactivos. Los paraclínicos de ingreso se consignan en la tabla 3. El 85,2 % de los pacientes presentaron electrocardiograma con alguna anormalidad. La mediana de NT pro-BNP fue mayor en pacientes con FEVI reducida: 11 186 pg/mL (RIC 4665-23 408) contra 5826 pg/mL (RIC 3525-14 625). El 77,7 % de los pacientes se encontró disfunción diastólica como anormalidad ecocardiográfica más frecuente.
Tabla 3 Paraclínicos de ingreso
| Variable | FEVI >40 | FEVI ≤40 | Total | |||
|---|---|---|---|---|---|---|
| n=334 | n=159 | n=493 | ||||
| Paraclínicos ingreso | n | (%) | n | (%) | n | (%) |
| ECG anormal (%) n=425 | 231 | (83,7) | 131 | (87,9) | 362 | (85,2) |
| Troponina positiva (%) n= 316 | 143 | (69,8) | 87 | (78,4) | 230 | (72,8) |
| Mediana | RIC | Mediana | RIC | Mediana | RIC | |
| Creatinina (mg/dL) n=489 | 1,05 | 0,81-1,53 | 1,16 | 1,16-1,6 | 1,1 | 0,86-1,5 |
| BUN (mg/dL) n=486 | 24 | 17-37 | 25 | 17-36 | 25 | 17,5-37 |
| Sodio (mmol/mL) n=482 | 140 | 137-143 | 140 | 137-143 | 140 | 137-143 |
| Potasio (mmol/mL) n=485 | 3,5 | 3,9-4,8 | 4,4 | 4,0-4,9 | 4,4 | 3,9-4,8 |
| Magnesio (mmol/mL) n=125 | 2 | 1,7-2,3 | 2 | 1,6-2,1 | 1,9 | 1,7-2,2 |
| Lactato (mmol/L) n=334 | 1,6 | 1,1-2,1 | 1,5 | 1,2-2,1 | 1,5 | 1,2-2,1 |
| BNP (pg/mL) n=62 | 428 | 201-1331 | 630 | 398-2392 | 528 | 293-1370 |
| NT-proBNP (pg/mL) n=55 | 5826 | 3525-14 625 | 11186 | 4665-23 408 | 7824 | 4227-16 560 |
| Ecocardiograma | Media | DE | Media | DE | Media | DE |
| FEVI (%) n=493 | 55,99 | 8,05 | 28,91 | 8,399 | 47,26 | 15,07 |
| n | % | n | % | n | % | |
| Disfunción diastólica n=403 | 210 | (74,5) | 103 | (85,1) | 313 | (77,7) |
FEVI: fracción de eyección del ventrículo izquierdo. ECG: electrocardiograma. DE: desviación estándar. RIC: rango intercuartílico. BUN nitrógeno ureico. BNP: péptido natriurético cerebral. NT-proBNP: fracción amino terminal del propéptido natriurético cerebral.
Fuente: autores.
Mortalidad intrahospitalaria y reingresos tempranos y tardíos
La mediana de hospitalización fue 7 días (RIC 5-13), 7 días (RIC 5-12) en pacientes con FEVI >40 % y 7 días (RIC 4-13) con FEVI reducida. El 45 % de la población estudiada requirió manejo en unidad de cuidado crítico. Se presentaron 38 casos de mortalidad intrahospitalaria. De estos, 27 casos en pacientes con FEVI >40 %, 11 con FEVI reducida. La mitad tuvo una presentación clínica como choque cardiogénico, siendo también, los procesos infecciosos el principal desencadenante en el 58 % de casos. Se registró el reingreso institucional, aquellos menores a treinta días o tempranos de 5,7 %, 9,4 % en grupo con FEVI reducida y 3,9 % con FEVI >40 %. El reingreso tardío (entre 30 y 90 días) se registró en 5,3 % de los casos más frecuente en pacientes con FEVI reducida, 7,6 %, que en pacientes con FEVI >40 %, 4,2 %. Solamente se tuvo acceso a la historia clínica institucional, por lo que no se tuvieron en cuenta nuevas internaciones a otras instituciones. Se describen en la tabla 4 los desenlaces de hospitalización encontrados.
Tabla 4 Mortalidad intrahospitalaria y reingresos
| Variable | FEVI >40 | FEVI ≤40 | Total | |||
|---|---|---|---|---|---|---|
| n=334 | n=159 | n=493 | ||||
| Mediana | RIC | Mediana | RIC | Mediana | RIC | |
| Días hospitalización | 7 | 5,0-12 | 7 | 4,0-13 | 7 | 5,0-13 |
| n | (%) | n | (%) | n | (%) | |
| UCI | 148 | (44,3) | 74 | (46,5) | 222 | (45,0) |
| Muerte | 27 | (8,1) | 11 | (6,9) | 38 | (7,7) |
| Reingreso temprano | 13 | (3,9) | 15 | (9,4) | 28 | (5,7) |
| Reingreso tardío | 14 | (4,2) | 12 | (76,0) | 26 | (5,3) |
FEVI: fracción de eyección del ventrículo izquierdo. UCC: unidad de cuidado crítico. RIC: rango intercuartílico.
Fuente: autores.
Adherencia a las guías de tratamiento
La tabla 5 describe los diferentes puntos de adherencia a las guías.
Tabla 5 Evaluación de adherencia a guías.
| Variable de adherencia | Cumplimiento n=455 | |
|---|---|---|
| n | (%) | |
| Control cifras tensionales <140/90 mmHg al egreso | 334 | (73,4) |
| Control cifras tensionales <130/80 mmHg al egreso | 224 | (49,2) |
| IECA o ARA 2 en FEVI ≤40 % al egreso | 114 | (25,1) |
| Dosis óptima de IECA o ARA 2 al egreso | 27 | (5,90) |
| BB al egreso | 335 | (73,6) |
| BB en FEVI ≤40 % al egreso | 120 | (26,4) |
| Dosis óptima de BB al egreso | 14 | (3,1) |
| ARM en FEVI <35 % | 66 | (14,5) |
| ARM en FEVI >45 % | 21 | (4,6) |
| Dosis óptima ARM al egreso | 2 | (0,4) |
| Anticoagulación en FA | 84 | (18,5) |
| Tromboprofilaxis en paciente hospitalizado | 309 | (67,9) |
| Estatina al egreso | 220 | (48,4) |
FEVI: fracción de eyección del ventrículo izquierdo. mmHg: milímetros de mercurio. IECA:
inhibidores de la enzima convertidora de angiotensina. ARA2: antagonistas del receptor de angiotensina II. BB: betabloqueadores. ARM: antagonistas de mineralocorticoide. FA: fibrilación auricular.
Fuente: autores
En el momento de ingreso la proporción de los pacientes con hipertensión arterial no controlada (presión arterial >140/90 mmHg) fue de 31,8 %, al momento de egreso se registra una disminución hacia rango de normalidad en 26,6 % de los casos. En la mitad de los pacientes con egreso se documentó control de cifras tensionales por debajo de 130/80 mmHg. La proporción de pacientes elegibles al egreso con tratamiento de IECA o ARA 2 con FEVI reducida fue de 77 %, un aumento del 40 % con respecto a adherencia al ingreso. Así mismo, el uso de betabloqueadores, con evidencia clínica en pacientes con FEVI reducida, aumentó 46 % con respecto al ingreso con adherencia del 81,1 %. El uso de antagonistas de receptor mineralocorticoide presentó un aumento de 2,5 veces con respecto al ingreso, en pacientes con FEVI reducida, alcanzando una adherencia a su egreso de 61,1 %. Las dosis óptimas al egreso se lograron en los pacientes recibiendo IECA y ARA 2 en 18,2 %, betabloqueadores en 9,5 % y antagonistas de mineralocorticoides en 1,9 % de los casos. En el 73,6 % de los pacientes, al alta se prescribió betabloqueadores, en orden de frecuencia fueron: carvedilol en 200 pacientes (60 %), metoprolol tartrato en 93 pacientes (28%), metoprolol succinato en 38 pacientes (11,4 %), nebivolol en 1 paciente y bisoprolol en 1 paciente.
En metas de manejo de comorbilidades, el 72,4 % de pacientes con indicación de anticoagulación como prevención de eventos cerebrovasculares por fibrilación auricular, lo recibieron al egreso. Cerca de la mitad de los pacientes recibieron formulación de estatinas. Durante la hospitalización, 62,7 % de los pacientes elegibles recibieron tromboprofilaxis con heparinas de bajo peso molecular o no fraccionada. Al 100 % de los pacientes se entregó orden de consulta post hospitalización y se documentó su función ventricular de forma intrahospitalaria.
Discusión
La cohorte analizada tuvo una media de edad similar a las cohortes nacionales e internacionales7-19. La mayoría de los pacientes fueron mujeres con insuficiencia cardíaca con fracción de eyección preservada, hallazgos consistentes con cohortes de mayor número de pacientes como las colombianas de Bogotá y Medellín, de Chaves et al. y Muñoz et al. e internacionales como la cohorte prospectiva del registro de 263 hospitales en Estados Unidos ADHERE, publicada en 2005, la cual incluyó más de sesenta y cinco mil eventos de hospitalización para las cohortes de derivación y validación, con un 52 % de mujeres. Se encontraron diferencias con el registro colombiano RECOLFACA donde en su mayoría los pacientes presentaban fracción de eyección reducida12,14-16. En la tabla 6 se presenta una comparación de las diferentes cohortes colombianas publicadas con el Registro Colombiano de Falla Cardiaca RECOLFACA7-15.
Tabla 6 Comparativa cohortes colombianas con el registro colombiano de falla cardíaca RECOLFACA.
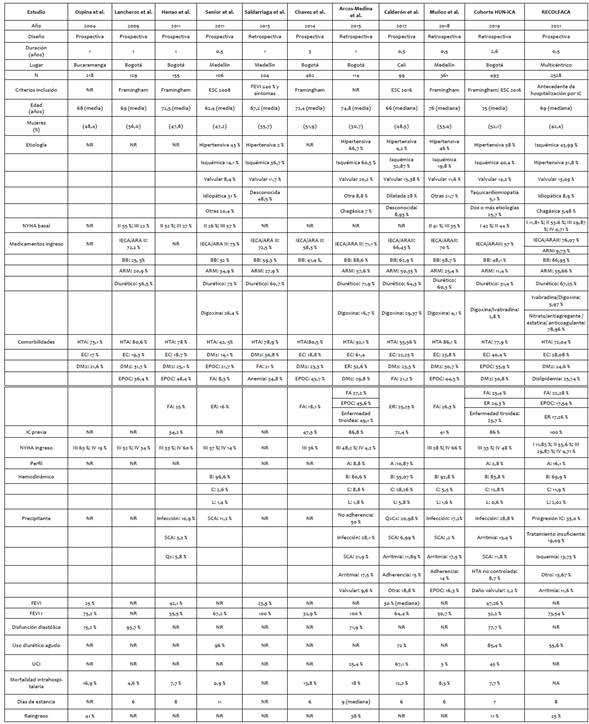
NA: no aplica. NR: no registrado. ESC: Sociedad Europea de Cardiología. FEVI: fracción de eyección del ventrículo izquierdo. IECA: inhibidores de la enzima convertidora de angiotensina. ARAII: antagonistas del receptor de angiotensina II. ARNI: Inhibidores de la neprilisina más ARA II. BB: betabloqueadores. ARM: antagonistas del receptor de mineralocorticoides. HTA: hipertensión arterial. EC: enfermedad coronaria. DM2: diabetes mellitus tipo 2. EPOC: enfermedad pulmonar obstructiva crónica. FA: fibrilación auricular. ER: enfermedad renal. SCA: sín- drome coronario agudo. QxCx: cirugía cardiaca. Qx: cirugía. UCI: unidad de cuidado intensivo.
Fuente: autores.
En el 100 % de los casos se contó con ecocardiograma, para así obtener mayor especificidad en el momento del diagnóstico de insuficiencia cardiaca aguda como criterio de inclusión. En estudios nacionales previos no se logró este porcentaje, ya que se describió en menos del 50 % de los casos y en un 87 % en el registro RECOLFACA7-10,12-18. La media de la fracción de eyección del ventrículo izquierdo (FEVI) fue de 47,2 % y se encontró una FEVI reducida en el 32 % de los casos, siendo la menor proporción de las cohortes revisadas8-9. No se realizó la comparación por grupos de pacientes con FEVI en rango medio o recuperada, por su baja frecuencia y se agrupó su análisis como FEVI >40 %.
En cuatro cohortes colombianas7,11,13,14,15 y en el registro RECOLFACA se documenta la etiología de la insuficiencia cardíaca. Se destaca que, en los 11 estudios comparados que incluyen al registro nacional, las dos primeras etiologías corresponden a enfermedad hipertensiva y cardiopatía isquémica. Se identifica entonces a la enfermedad coronaria un importante factor desencadenante de insuficiencia cardiaca con FEVI reducida, descrito en la literatura hasta en 1 de cada 4 casos21.
La hipertensión arterial fue la comorbilidad más frecuente, lo cualcoincidecon el registro RECOLFACA15 y con las diferentes cohortes descritas8-9. La enfermedad coronaria se presentó en el 40,4 % de los casos, un comportamiento similar a las cohortes internacionales16-19 y mayor al registro nacional y a las cohortes analizadas de grupos colombianos7-15. La enfermedad pulmonar obstructiva crónica (EPOC) fue la tercera comorbilidad más comúnmente descrita, en 35,9 %. Seguida por la diabetes mellitus en el 30,8 % de los casos, epidemiología similar para los casos colombianos7-13y de menor proporción para las cohortes internacionales15-18. En el 46,6 % de los casos se documentó anemia, contando con tan solo 8 % de los casos con medición de ferritina y 4 % de saturación de transferrina, con los que se logró tomar conductas acerca de la suplencia de hierro. Teniendo en cuenta la asociación demostrada entre ferropenia y mortalidad en pacientes con insuficiencia cardiaca, debe buscarse de manera sistemática para iniciar tratamiento idealmente antes del egreso.
El porcentaje de pacientes que recibían terapia farmacológica estándar (recomendada por guías de práctica clínica) previa al ingreso se encontró similar a las diferentes cohortes, a diferencia de los antagonistas del receptor de mineralocorticoides, pues las cohortes colombianas en general duplican el porcentaje de pacientes con este grupo farmacológico en relación con la cohorte HUN- ICA7,9,13,19. IECA o ARA 2 57 %, betabloqueadores 48,1 %, antagonistas de aldosterona 11,4 %. En este estudio no se describieron cambios ostensibles en la comparación de pacientes con FEVI reducida.
La principal causa de descompensación fue la infección, hasta 1 de cada 4 casos, seguido por arritmias y síndrome coronario. Estos datos demuestran la necesidad de buscar procesos infecciosos como causa de descompensación de la IC, así como la búsqueda de brindar un manejo adecuado de comorbilidades en pacientes en curso de infecciones. El 86 % de los pacientes habían presentado un cuadro de descompensación previo, proporción mayor comparativamente con los diferentes reportes10,12,13,16-19 pero similar al encontrado por Arcos-Medina et al. en una cohorte de Bogotá21, en el registro RECOLFACA era un criterio de inclusión15.
El perfil hemodinámico de presentación más común fue el Stevenson B con 83,8 % de los casos, seguido por el Stevenson C con 12,8 %. Calderón et al. describen en su estudio la presentación Stevenson C con una proporción mayor, registrada en 28,2 %. A mencionar, la principal causa de descompensación en este grupo fue la cirugía cardíaca, mostrado en este mismo estudio mayor necesidad de traslado a unidades de cuidado crítico y mortalidad. En este periodo de seguimiento, el hospital no contaba con servicios de cirugía cardiovascular, por lo que no aparece como precipitante la cirugía cardíaca. En la comparación de los grupos de pacientes por fracción de eyección no se reportaron diferencias en los perfiles clínicos de presentación. Siendo el más frecuente la IC crónica descompensada, seguida del edema pulmonar, presentación de novo, síndrome coronario, choque cardiogénico y finalmente hipertensiva. Hallazgos similares a los reportados por el grupo de Calderón et al13.
En concordancia con la forma de presentación, el uso de diuréticos se presentó en el 85,4 %, con necesidad de soporte inotrópico en el 17,1 %, hallazgo similar en la cohorte AHEAD17, distante del descrito por Calderón et al. esperado por las características propias ya mencionadas.
La mediana de hospitalización fue de 7 días, similar al de las cohortes colombianas y las cohortes internacionales analizadas donde fue de 8 días7,9,10,12-17. Se encontró mayor proporción de pacientes con ingreso a unidad de cuidado crítico 45 %. Ahora bien, la mortalidad intrahospitalaria se reportó en 7,7 % de los casos, de estos, al menos la mitad cursaron con clínica de choque cardiogénico, con 58 % de concurrencia de procesos infecciosos. En las cohortes de mayor número de pacientes se describe una mortalidad mayor, cercana a 12 %12,13,17,18.
En la evaluación de adherencia se destaca el bajo porcentaje de medicamentos en dosis óptima probablemente explicado por el inicio de novo de estos fármacos y la procedencia de los pacientes de áreas de cuidado crítico. En la figura 2 se comparó la adherencia a medicación en el momento de ingreso contra egreso en los diferentes estudios5,16,17,24. con hallazgos similares a los descritos en las cohortes nacionales15 e internacionales de manejo intrahospitalario ADHERE y AHEAD16-17. La adherencia a las guías sigue siendo baja, comparativamente con el registro de pacientes de Get With The Guidelines5, en especial para betabloqueadores y antagonistas mineralocorticoides.
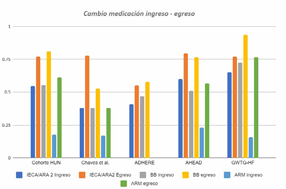
IECA: inhibidores de la enzima convertidora de angiotensina. ARAII: antagonistas del receptor de angiotensina II. BB: betabloqueadores. ARM: antagonista del receptor de mineralocorticoide. Fuente: autores.
Gráfica 1 Cambio en la medicación entre el ingreso - egreso hospitalario.
Dentro de las limitaciones cabe mencionar su naturaleza retrospectiva, en un solo centro de atención, lo que limita la extrapolación de conclusiones. Adicionalmente, la recolección de datos a partir de registros electrónicos favorece el sesgo de información, por lo que una de las formas de minimizarlo fue mediante la búsqueda por diagnósticos CIE 10 y en la base de datos de ecocardiogramas realizados. Durante el periodo de tiempo evaluado a la población de estudio aún no se tenía como estándar de evidencia el uso de inhibidores del cotransportador sodio glucosa tipo 2 (ISGLT2) en el manejo de la insuficiencia cardiaca aguda, por lo que no se incluye dentro de este estándar de manejo.
Conclusiones
La cohorte evaluada presentó un perfil hemodinámico y clínico similar con menor número de reingresos a las descritas nacional e internacionalmente pudiendo explicarse por una mayor prescripción de la terapia médica óptima durante la hospitalización. Se identificó como causa principal de descompensación las infecciones lo cual puede deberse a ser un hospital de referencia con la totalidad de sus ingresos siendo pacientes remitidos desde otras instituciones. La adherencia a recomendaciones para el diagnóstico y el manejo de la insuficiencia cardiaca permite un mayor beneficio para los pacientes en términos de mortalidad, mejoría sintomática y calidad de vida. La medición de la adherencia a los indicadores de calidad en la iniciativa “Get With The Guidelines” (GWTG) para el manejo intrahospitalario realizado en este estudio generó información útil para desarrollar iniciativas específicas de mejora en la atención, como la prevención de infecciones que lleven a descompensación y la búsqueda sistemática de ferropenia. Aunque la prescripción farmacológica recomendada por guías de práctica clínica alcanzó un porcentaje adecuado y similar al de cohortes nacionales e internacionales, resultó menor a la del registro Get With The Guidelines, y las dosis de los medicamentos alcanzadas al egreso son subóptimas. Es necesario fortalecer las estrategias de titulación precoz intrahospitalaria y al egreso en programas de insuficiencia cardiaca que permitan la adecuada transición al cuidado ambulatorio y reducir el número de reingresos.















