Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.15 no.3 Medellín July/Sept. 2002
ARTÍCULO DE REVISIÓN
Incontinencia anal
ANAL INCONTINENCE
ANTONIO JOSÉ GARCÍA LÓPEZ*
* Profesor asistente, Departamento de Ginecología y Obstetricia, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia
LA CONTINENCIA ANAL se produce como consecuencia de la compleja asociación de diversos procesos anatómicos y fisiológicos. De ello se deduce que la incontinencia, es decir, la incapacidad de controlar voluntariamente la emisión de heces, líquidos o gases es, así mismo, debida a una amplia variedad de situaciones.
La incontinencia anal se reconoce hoy como un trastorno más frecuente de lo que antes se pensaba, se inicia por lo general después del parto y aumenta conforme avanza la edad. Es más común en multíparas y la incidencia más alta es en las mayores de 65 años.
El conocimiento por parte del médico de la prevalencia, incidencia, fisiopatología y factores que favorecen la incontinencia anal; el diagnóstico acertado y la correcta utilización de las ayudas diagnósticas le darán las pautas para un tratamiento eficaz que beneficie efectivamente al paciente.
PALABRAS CLAVE
INCONTINENCIA ANAL, FACTORES PREDISPONENTES, OPCIONES DIAGNÓSTICAS, OPCIONES TERAPÉUTICAS
SUMMARY
ANAL CONTINENCE is produced by the complex association of different anatomic and physiologic factors; as a consequence, inability to voluntarily control the emission of feces, liquids, and gases – anal incontinence – is due to a wide variety of diseases.
Anal incontinence is recognized as a frequent disorder; usually it starts after delivery and progresses with age; it is more common in multiparous women and after 65 years of age.
An effective treatment of anal incontinence should be based on the knowledge of its prevalence, incidence, physiopathology and predisposing factors; also on a correct diagnosis and proper utilization of diagnostic aids.
PREVALENCIA
BUMP Y NORTON (1) definen la incontinencia anal como la expulsión involuntaria y no deseada de gas, líquido o heces sólidas. Nygaard y colaboradores (2) en un estudio de 151 mujeres (19% que tuvieron partos vaginales con rotura del esfínter anal, 59% con partos vaginales sin desgarros y 22% a las que se les hizo cesárea), encontraron que 39% tuvieron incontinencia frecuente de flatos, 12% incontinencia fecal frecuente, 32% incontinencia embarazosa de flatos, y 24% incontinencia fecal molesta. Se recalca que la incontinencia frecuente de flatos es tan fastidiosa como la incontinencia fecal infrecuente y que los estudios que no la tengan en cuenta subestiman la prevalencia de incontinencia anal.
Algún grado de incontinencia anal está presente en el 7% de las mujeres con prolapso pélvico y en el 35% al 50% de las mujeres con incontinencia urinaria (3)
INCIDENCIA Y REMISIÓN
LAS TASAS DE INCIDENCIA DE INCONTINENCIA ANAL son mayores cuando se identifica un desgarro del esfínter en el parto y conforme aumenta la paridad. Teniendo en cuenta estas variables la incidencia varía entre 0.4% en un año a 45% en 6 meses. No hay datos que apoyen o sugieran si la incontinencia anal es un trastorno persistente o remitente en grandes grupos. Hay estudios que demuestra que 39% (14 de 36) de las mujeres que manifestaron incontinencia anal después del parto, tuvieron resolución del síntoma en los 10 meses siguientes (4)
FISIOPATOLOGÍA
LOS MOVIMIENTOS FECALES SON CONTROLADOS por tres mecanismos: la presión anal del esfínter, la capacidad de recolección fecal y la sensación rectal. El esfínter anal es un músculo que se contrae para prevenir que la deposición baje del recto. Este músculo es crítico en poder mantener el control y la continencia. El mecanismo esfinteriano del conducto anal consta de tres estructuras anatómicas separadas: el esfínter anal interno, el esfínter anal externo, y el músculo puborrectal. El esfínter anal interno formado por una condensación del músculo liso circular de la pared anal es responsable aproximadamente del 80 al 85% del tono del conducto anal en reposo. El 15 al 20% restante es proporcionado por el esfínter anal externo que es una continuación del músculo puborrectal. La función del mecanismo esfinteriano anal está influenciada por otros músculos del piso pélvico: los elevadores del ano, que a su vez son fortalecidos por los músculos esqueléticos del compartimento anterior del diafragma urogenital y los músculos bulbocavernosos y transversos del periné, que tienen una inserción común en el centro fibroso del periné entre el ano y el introito vaginal.
El recto puede estirarse y guardar la deposición por un tiempo sin que la persona sepa que está allí. A esto se le llama la capacidad de recolección fecal del recto. La sensación rectal le dice a la persona que tiene deposición en el recto. Entonces la persona sabe que es hora de defecar. Si hay una decisión de defecar, se inicia una secuencia de eventos voluntarios. Comienza una contracción voluntaria del esfínter anal externo (músculo estriado) y de la porción puborrectal de los músculos elevadores del ano. A diferencia de la mayoría de los otros músculos estriados, el esfínter anal externo y el músculo puborrectal mantienen un tono muscular constante que es directamente proporcional al volumen del contenido rectal.
A medida que el contenido intestinal llena el recto, el tono de reposo constante del músculo puborrectal tira la unión anorrectal en dirección anterior hasta formar un ángulo de 90 grados cerrando el tracto de ingreso rectal y manteniendo la continencia de la materia fecal sólida. Este ángulo se torna más agudo por la contracción voluntaria de los músculos del piso pélvico.
Durante la defecación se relaja el músculo puborrectal, abriendo el tracto de ingreso rectal con un ángulo anorrectal más obtuso, mientras que el peristaltismo intestinal y el aumento voluntario de la presión intraabdominal movilizan las heces hacia el conducto anal.
Por debajo del nivel del músculo puborrectal, los esfínteres interno y externo mantienen la continencia particularmente de las heces líquidas y de los gases.
La distensión rectal producida por el paso de las heces causa una relajación transitoria del esfínter interno, que supuestamente permite la discriminación de la naturaleza del contenido por parte del conducto anal superior, ampliamente sensorial. Esto se acompaña de una contracción refleja del esfínter externo y el músculo puborrectal para prevenir la incontinencia.
FACTORES QUE CONTRIBUYEN A LA INCONTINENCIA ANAL (5)
Causas obstétricas
EL PARTO VAGINAL ES LA CAUSA MÁS FRECUENTE de incontinencia anal en mujeres sanas porque puede dañar el mecanismo de continencia anal por lesión directa de los músculos del esfínter anal, daño a la inervación motora del piso pélvico, o ambos. Las mujeres que sufren rotura traumática del esfínter anal, laceración crónica de tercero y cuarto grados y fístulas rectovaginales como consecuencia del parto vaginal parecen tener mayor riesgo de incontinencia anal de lo que antes se pensaba. Entre 36 y 63% de las mujeres presentan síntomas de incontinencia después de una reparación primaria del esfínter. Los síntomas se relacionan con el defecto mecánico persistente, más bien que con una lesión neurológica.
Causas no obstétricas
SON DEBIDAS A LOS TRAUMATISMOS QUIRÚRGICOS como esfinterotomía interna, fistulectomía y resección anterior baja, o a trastornos accidentales como fracturas pélvicas, la colpoperineorrafia, la reparación de fístulas rectovaginales y fisuras anales, la hemorroidectomía y la dilatación anal terapéutica. En individuos ancianos y recluidos en instituciones la principal causa es la incontinencia por rebosamiento secundaria a impactación fecal. La diabetes por neuropatía que compromete el esfínter anal, la radioterapia que coexiste con la formación de fístulas rectovaginales y la proctitis por radiación pueden causar daño neurológico o mecánico al recto. La lesión oculta o la enfermedad de la médula espinal es otra causa importante de incontinencia. También contribuyen a ella otros problemas neurológicos como anomalías congénitas, esclerosis múltiple, enfermedad de Parkinson, esclerosis sistémica, apoplejía y demencia. Otros factores importantes son las malformaciones anorrectales congénitas, la enfermedad inflamatoria intestinal, la enteritis infecciosa y el abuso de laxantes.
Fístulas rectovaginal y anovaginal
LA FÍSTULA RECTOVAGINAL es la que está localizada por encima de la línea pectínea o anorrectal y la fístula anovaginal está ubicada por debajo de dicha línea. Según la literatura médica, las lesiones obstétricas son la causa de casi todas las fístulas. Casi todas suceden después de un parto vaginal complicado por una laceración perineal de tercero o cuarto grados. Otras pueden resultar de una lesión anorrectal no reconocida en el momento del parto vaginal. Las infecciones de la episiotomía, aunque raras, también dan lugar a la aparición de trayectos fistulosos. Puede haber fístulas rectovaginales después de histerectomías difíciles así como después de procedimientos quirúrgicos que incluyan la pared vaginal posterior, el periné, el ano y el recto. La enfermedad inflamatoria intestinal (de Crohn), los abscesos pélvicos o perirrectales, el lupus eritematoso sistémico, la tuberculosis, los traumatismos vaginales o rectales, la leucemia, la anemia aplástica y las agranulocitosis congénitas son otras causas importantes de fístula rectovaginal que pueden ser únicas o múltiples.
Prolapso rectal
PUEDE SER DE TRES TIPOS: el prolapso rectal completo que representa una eversión de todo el grosor del recto a través del orificio anal. El prolapso rectal interno u oculto también conocido como invaginación o úlcera rectal solitaria que representa una etapa temprana del prolapso completo. El prolapso de la mucosa que hace parte del proceso de la enfermedad hemorroidal.
El esfínter anal interno invariablemente está debilitado por el prolapso rectal, pero la afección del esfínter anal externo es variable. La pérdida de tono del esfínter anal externo por dilatación constante por el tejido que se prolapsa también participa y puede ser reversible (5)
VALORACIÓN FÍSICA DE LA INCONTINENCIA ANAL
LA EXPLORACIÓN DEBE INCLUIR UN EXAMEN NEUROLÓGICO completo en busca de una enfermedad neurológica oculta, una cuidadosa búsqueda de cicatrices, deformidades y otras lesiones del esfínter anal. También hay que evaluar la posibilidad de lesiones coexistentes mediante los tactos rectal y vaginorrectal, que son muy útiles hechos por una persona experta; se evalúan el tono del esfínter anal y el grosor del tabique rectovaginal; así mismo, se pueden utilizar otros exámenes como endoscopias y exploraciones radiológicas variadas (6).
Debe incluirse una evaluación del estado nutricional y mental, la movilidad y destreza, la presencia de hernias inguinales.
Se hace inspección del centro fibroso del periné, la pared posterior de la vagina, los músculos elevadores, el esfínter anal y el recto; búsqueda de los reflejos perineales para evaluar la integridad de los dermatomas S2-S4.
La percepción del tacto puntiforme y suave en la piel perineal y las nalgas puede evaluarse con un alfiler. La contracción refleja de los músculos bulbocavernosos dentro de los labios se evalúa mediante el golpeteo suave del la margen inferolateral de los labios mayores. El reflejo anal de apertura y cierre rápido se puede provocar mediante el golpeteo de la piel perianal.
Con estas maniobras el conducto anal debe contraerse en forma concéntrica y el ano debe ser tironeado hacia adentro. Ambos movimientos también deben estar presentes cuando el paciente contrae los músculos de la pelvis como si estuviera tratando de retener los gases.
En las mujeres con una separación del esfínter anal externo, la contracción voluntaria de los músculos del piso pélvico acentúa la depresión perineal lateral de los extremos retraídos. En las que tienen un esfínter denervado, no hay retracción de la piel anal durante la contracción voluntaria.
Una vez realizados el examen bimanual y la cuidadosa inspección de la pared posterior de la vagina, se debe completar el examen con un tacto rectal, evaluando la consistencia de la materia fecal, la presencia de cualquier masa, el tono del esfínter con la paciente en reposo y durante la contracción, la formación del anillo anorrectal, con palpación de los cuatro cuadrantes del esfínter anal. Puede detectarse fácilmente un defecto esfinteriano anterior como la pérdida del anillo muscular palpable en el centro fibroso del periné. Luego se evalúa el eje anorrectal. El músculo puborrectal es palpable en la parte posterior en la unión entre el recto y el conducto anal. Si se dirige el dedo examinador en sentido posterior puede estimarse el ángulo entre el ano y el recto, el cual debe ser de aproximadamente 90 ± 20° en la mujer normal. Cuando se pide a la paciente que apriete el dedo, el músculo puborrectal debe empujar el dedo del examinador hacia delante, hacia el pubis.
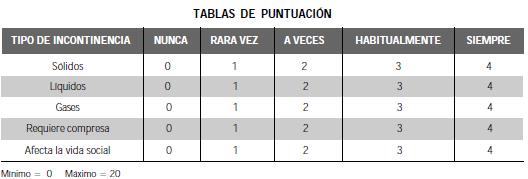
Existen, en la literatura, multitud de sistemas de evaluación de la continencia anal, como son los de Kelly, Rothenberger, Pescatori (7-9) etc. A continuación se presenta uno de los muchos sistemas empleados.
AYUDAS DIAGNÓSTICAS
Pruebas de fisiología anorrectal
MANOMETRÍA: esta prueba no sólo permite valorar las presiones ejercidas por el aparato esfinteriano en distintas actitudes, sino que también facilita el tratamiento de estos pacientes mediante la rehabilitación con técnicas de biorretroalimentación (10). La manometría anal consiste esencialmente en un perfil de presión del conducto que proporciona información acerca de los esfínteres anales interno y externo. Con ella se puede hacer evidente la anormalidad de los esfínteres en su circunferencia entera o en uno o más cuadrantes del canal anal.
La prueba de capacidad o elasticidad rectal permite evaluar la sensibilidad, la capacidad y la elasticidad del recto y la presencia del reflejo inhibidor rectoanal. La elasticidad o capacidad del canal se determinan durante la manometría utilizando la distensión del balón en el extremo del catéter para definir los umbrales sensoriales rectales y provocar el reflejo inhibidor rectoanal, evaluando así la presión y el volumen al cual el paciente nota la primera sensación, la sensación de urgencia y el volumen máximo tolerado. La elasticidad o capacidad está determinada por el resultado de dividir la presión por el volumen.
Electromiografía
ES EL MÉTODO ELECTROFISIOLÓGICO de evaluación de los potenciales bioeléctricos que se generan durante la despolarización del músculo estriado y da una medida de evaluación de la integridad del piso pélvico. Basada en la electroestimulación transanal de los nervios pudendos, permite el diagnóstico de neuropatía pudenda, entidad de gran prevalencia entre la población de incontinentes (alrededor del 70%) e incluso entre aquéllos con lesión esfinteriana previa. De hecho, este subgrupo es el de peor pronóstico posquirúrgico (11).
La electromiografía del esfínter anal se lleva a cabo por medio de la inserción de agujas concéntricas en el esfínter externo o electrodos en la piel que rodea al esfínter lo cual es menos incómodo para el paciente.
Ecografía endoanal (ultrasonografía)
LA ULTRASONOGRAFÍA ANAL ES UNA TÉCNICA IMAGINOLÓGICA relativamente nueva para evaluar los defectos postraumáticos de los esfínteres anal interno y externo lo que permite una planeación más exacta del procedimiento quirúrgico. Ha sido comparada con el mapeo del esfínter externo con electromiografía con agujas y se la ha encontrado ligeramente más exacta y mejor tolerada. Se considera el examen más simple y seguro y menos invasivo para definir defectos anatómicos del esfínter anal (12) de tal modo que se ha convertido en el mejor instrumento para el estudio del esfínter anal en el paciente incontinente (13).
Defecografía
CONSISTE EN LA VALORACIÓN RADIOLÓGICA DINÁMICA del territorio anorrectal mediante la realización del esfuerzo defecatorio por parte de un individuo sentado en una silla radiotransparente, y al que previamente se le ha administrado papilla de bario espesada por vía rectal. Con ello se descartan anomalías asociadas que dificultan la continencia normal (14) y también se puede valorar en cierto modo el grado de incontinencia. La principal aplicación de esta técnica en los pacientes con incontinencia es la medición de la curvatura perineal del recto (ángulo anorrectal), y por lo tanto la evaluación del músculo puborrectal. La introducción de los estudios de cinedefecografía digitalizada ha mejorado mucho la sensibilidad de la técnica.
TRATAMIENTO
No quirúrgico
EL TRATAMIENTO DEBE INCLUIR UN APOYO PSICOLÓGICO completo al enfermo, a menudo gravemente influido por condicionantes personales o sociales que lo llevan a una incorrecta comprensión y aplicación de la terapia.
Una dieta rica en fibra más agentes formadores de bolo fecal puede producir heces más formes e incrementar la habilidad del paciente para su control. Una dieta con poco residuo para reducir el volumen fecal puede ser beneficiosa en otros casos. Las pacientes deben evitar los alimentos que causan hipermotilidad intestinal, así como las bebidas gaseosas y los alimentos que tienden a producir flatulencias (15).
Se emplearán diferentes conductas según la causa desencadenante. Así, los pacientes con diarreas severas o hipertratados con laxantes pueden beneficiarse de la suspensión de los mismos o de la administración de fármacos como codeína, difenoxilato o loperamida. En aquéllos con incontinencia por rebosamiento es útil la modificación dietética (aumento de líquidos y fibra) así como la aplicación cuidadosa de enemas (16). Ante la existencia de receptores α y β adrenérgicos (predominantes los α) en el esfínter anal interno, se ha demostrado que los agonistas α adrenérgicos (fenilefrina) producen una contracción aislada del esfínter anal interno y un aumento de la presión de reposo.
La fisioterapia con biorretroalimentación, los ejercicios del piso pélvico y la estimulación eléctrica transanal pueden ser útiles para mejorar la función esfinteriana anal.
La biorretroalimentación es un método que persigue la reeducación del individuo para que relacione el estímulo ''distensibilidad rectal'' con la respuesta ''contracción esfinteriana''. Se lleva a cabo inicialmente mediante monitorización manométrica o electromiográfica; se llega a lograr hasta un 70% de resultados satisfactorios y está indicada como complemento ideal en pacientes que no logran una continencia completa tras la cirugía (17). Se ha recomendado una sesión de 1 hora por semana con un total de 4 a 6 sesiones; sin embargo, algunas personas pudieran requerir continuar un entrenamiento adicional cada 6 meses o una vez al año (12).
Los ejercicios del piso pélvico, similares a los de Kegel que se hacen para mejorar la incontinencia urinaria, pueden mejorar el tono funcional del esfínter anal externo. Consisten en la contracción voluntaria del músculo elevador del ano. Se recomiendan 5 a 10 sesiones por día; una sesión comprende 20 ciclos de 10 segundos de contracción del esfínter y del músculo puborrectal seguidos de 10 segundos de reposo. Aumentan la masa muscular del piso pélvico y del esfínter anal externo. No influyen en el esfínter anal interno.
La estimulación eléctrica transanal puede asociarse con los ejercicios para el piso pélvico en pacientes que no pueden contraer los músculos o que no tienen buena evolución con el tratamiento de biorretroalimentación. Se coloca una sonda anal conectada a una unidad de estimulación neuromuscular que descargue un voltaje predeterminado al esfínter anal externo para inducir la contracción de sus fibras musculares estriadas. Es poco probable que sea útil en pacientes con el esfínter anal severamente denervado debido al daño irreparable del órgano efector.
Quirúrgico
EL TRATAMIENTO QUIRÚRGICO está indicado solamente en aquellos pacientes con lesiones anatómicas susceptibles de reconstrucción. En general, suele ser el tratamiento más eficaz para la incontinencia anal y, bien indicado y ejecutado, proporciona resultados positivos en la mayoría de los casos.
De manera muy genérica se destacan las siguientes técnicas quirúrgicas con una breve descripción y sus indicaciones fundamentales:
Reparación de la anatomía anorrectal
Esfinteroplastia: descrita por Parks y McPartlin (18), está indicada en casos de defecto muscular esfinteriano con inervación aceptable. Consiste en el afrontamiento sin tensión de los cabos esfinterianos; se obtienen resultados excelentes en el 75- 90% de los casos (19).
Plicatura muscular: la plicatura posterior fue descrita por Parks (20) y está indicada en pacientes con neuropatía pudenda e incontinencia persistente tras una rectopexia. Se realiza sin tensión en varios planos que afectan a los haces pubococcígeo y puborrectal y al esfínter anal externo. La plicatura anterior es útil cuando existe rectocele o fístula rectovaginal acompañante, o en los casos de rectocele con síndrome obstructivo a la evacuación, y es capaz de mejorar la sintomatología en un porcentaje alto de los casos.
Por último, Keighley y col. (21) demostraron mejores resultados (69% de éxitos) con una reparación mixta anterior y posterior, la llamada reparación completa.
Plastias con músculos ajenos al aparato esfinteriano.
Graciloplastia: el recto interno o gracilis ha sido el más empleado desde la descripción inicial de Pickrell (22). La intervención se basa a grandes rasgos en liberar el músculo de sus inserciones distales y trasponerlo hasta el canal anal por vía subcutánea, respetando el pedículo vásculonervioso de su tercio proximal. Puede enrollarse de varias maneras (la más habitual en gama) e insertarse en el isquion o el pubis en su porción tendinosa. Sus resultados sin estimulación eran malos a largo plazo pero la estimulación eléctrica ha permitido incrementar el porcentaje de fibra muscular resistente a la fatiga, lo que en el caso del gracilis (músculo no resistente a la fatiga), ha mejorado sus resultados como neoesfínter. Numerosos autores, como Baeten y col. (23), Williams y col. (24), etc., han desarrollado la técnica de implantación de electrodos, con resultados exitosos en el 70% de los casos.
- La graciloplastia está indicada en los siguientes casos:
- Fracaso de la técnica de reconstrucción directa o de la plicatura.
- Agenesia de esfínteres o denervación completa.
- Reconstrucciones completas después de amputación abdomino-perineal, aunque los resultados en este caso, no han sido validados por todos los autores.
Las contraindicaciones formales de la técnica son:
- Músculo gracilis en mal estado.
- Sepsis perineal persistente.
- Enfermedad maligna diseminada en los casos de reconstrucción después de cirugía abdominoperineal.
- Carencia por parte del enfermo de la destreza manual necesaria para manejar adecuadamente el mando telemétrico externo que conecta y desconecta el generador.
- Marcapaso cardíaco in situ.
La gluteoplastia debería permitir mejores resultados al ser el glúteo un músculo auxiliar de la continencia y que se contrae mejor. Hasta el momento las series son cortas y los resultados no han estado a la altura de las expectativas.
Esfínter anal artificial
UNA ALTERNATIVA AL USO DEL TRASPLANTE de músculo estriado es un esfínter sintético que se usa como válvula y permite por pocos minutos desinflarla para la defecación. Es una alternativa válida a una colostomía permanente en pacientes con incontinencia anal debida a trastornos neurológicos y en quienes han fallado otros procedimientos. El ABS (artificial bowel sphincter) es una modificación técnica del esfínter urinario artificial para su implantación perianal. Consta de tres componentes siliconados interconectados por dos tubos: un manguito oclusivo que rodea al ano, un balón regulador de la presión y una bomba de control que se ubica en el escroto o el labio mayor. Las indicaciones son similares a las de la graciloplastia dinámica, esto es, pacientes con escapes severos que no pueden beneficiarse de otra terapia. La fibrosis por cirugía previa puede imposibilitar la colocación del dispositivo.
Hasta el momento existen pocas series (25), aunque parece que los resultados iniciales son de 60-70% de éxitos. Las ventajas de esta técnica sobre la anterior son su mayor simpleza y que los pacientes no necesitan someterse a ningún período de entrenamiento.
Cabestrillo (sling anal)
Los pacientes sin esfínter funcional o con falla de las reparaciones quirúrgicas previas pueden ser tratados incrementando la resistencia del canal por medio de un cabestrillo. Este procedimiento es modelo de la cirugía originalmente descrita para el tratamiento del prolapso rectal. Para ella se ha usado Dacrón impregnado con silastic.
Colostomía
UNA COLOSTOMÍA PUEDE SER BENEFICIOSA cuando han fallado o son inapropiadas otras medidas quirúrgicas como en los pacientes con discapacidad o retardo mental y con incontinencia incontrolable.
BIBLIOGRAFÍA
1. BUMP R, NORTON P. Datos epidemiológicos y evolución natural de la disfunción del piso pélvico. Clínicas de Ginecología y Obstetricia 1998; 4: 686- 688. [ Links ]
2. NYGAARD IE, RAO SS, DAWSON JD. Anal incontinence after anal sphincter disruption: A 30 year retrospective cohort study. Obstet Gynecol 1997; 89: 896-901. [ Links ]
3. JACKSON SL, WEBER AM, HULL TL. Fecal incontinence in women with urinary incontinence and pelvic organ prolapse. Obstet Gynecol 1997; 89: 423-427. [ Links ]
4. MACARTHUR C, BICK DE, KEIGHLEY MRB. Faecal incontinence after childbirth. Br J Obstet Gynaecol 1997; 104: 46-50. [ Links ]
5. TOGLIA MR. Fisiopatología de la disfunción anorrectal. Clínicas de Ginecología y Obstetricia 1998; 4: 733-736. [ Links ]
6. ROIG JV, HINOJOSA J, LLEDÓ S. Incontinencia anal. En: Martí J, Lledó S, Ortiz H, eds. Actualización en patología anorrectal, 2ª ed. Barcelona: Prous Eds. 1992: 233-261. [ Links ]
7. Kelly JH. Cineradiography in anorectal malformations. J Pediatr Surg 1969; 4: 538-546. [ Links ]
8. ROTHENBERGER DA. Anal incontinence. In: Cameron JD, ed. Current Surgical Therapy, 4ª ed. Philadelphia: PA, Decker; 1989: 185-194. [ Links ]
9. PESCATORI M, ANASTASIO G, BOTTINI C. New grading and scoring for fecal incontinence. Dis Colon Rectum 1992; 35: 482-487. [ Links ]
10. GOES RN, SIMONS AJ, BEART RW Jr. Level of highest mean resting pressure segment in the anal canal. A quantitative assessment of anal sphincter function. Dis Colon Rectum 1996; 39: 289-293. [ Links ]
11. VERNAVA AM, LONGO WE, DANIEL GL. Pudendal neuropathy and the importance of EMG evaluation of fecal incontinence. Dis Colon Rectum 1993; 36: 23-27. [ Links ]
12. American Gastroenterological Association. Medical position statement on anorectal testing techniques. Gastroenterology 1999; 116: 732-760. [ Links ]
13. FELT-BERSMA RJ, VAN BAREN R, KOOREVAAR M, STRIJERS RL, CUESTA MA. Unsuspected sphincter defects shown by anal endosonography after anorectal surgery. A prospective study. Dis Colon Rectum 1995; 38: 249-253. [ Links ]
14. MAHIEU P, PRINGOT J, BODART P. DEFECOGRAPHY I. Description of a new procedure and results in normal patients. Gastrointestinal Radiol 1984; 9: 247- 251. [ Links ]
15. TOGLIA MR. Pathophysiology of anorectal disfuntion. Obstetr Gynecol Clin North Am 1998; 25: 771-781. [ Links ]
16. BRIEL JW, SCHOUTEN WR, VLOT EA, SMITS S, VAN KESSEL I. Clinical value of colonic irrigation in patients with continence disturbances. Dis Colon Rectum 1997; 40: 802-805. [ Links ]
17. JENSEN LL, LOWRY AC. Biofeedback improves functional outcome after sphincteroplasty. Dis Colon Rectum 1997; 40: 197-200. [ Links ]
18. PARKS AG, MCPARTLIN JF. Late repair of injuries of the anal sphincter. Proc Roy Soc Med 1971; 64: 1.187-1.189. [ Links ]
19. KAMM MA. Repair of the anal sphincter. Update Gastroenterology 1996; 316: 175-181. [ Links ]
20. PARKS AG. Anorrectal incontinence. Proc Roy Soc Med 1975; 68: 681-690. [ Links ]
21. PINHO M, ORTIZ J, OYA M, PANAGAMUWA B, ASPERER J, KEIGHLEY MR. Total pelvic floor repair for the treatment of neuropathic fecal incontinence. Am J Surg 1992; 163: 340-343. [ Links ]
22. PICKRELL KL. Construction of a rectal sphincter in restoration of anal incontinence by transplanting the gracilis muscle. Ann Surg 1952; 135: 853-859. [ Links ]
23. BAETEN CG, GEERDES BP, ADANG EM, HEINEMAN E, KONSTEN J. Anal dynamic graciloplasty in the treatment of intractable fecal incontinence. N Engl J Med 1995; 332: 1.600-1.605. [ Links ]
24. WILLIAMS NS, PATEL J, GEORGE BD, HALLKAN IR, WATKINS ES. Development of an electrically stimulated neoanal sphincter. Lancet 1991; 338: 1.166-1.169. [ Links ]
25. LEHUR PA, MICHOT F, DENIS P, GRISE P, LEBORGNE L, TENIERE P, et al. Results of artificial sphincter in severe anal incontinence. Report of 14 consecutive implantations. Dis Colon Rectum 1996; 39: 1.352- 1.355. [ Links ]













