Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.15 no.4 Medellín Oct./Dec. 2002
ARTÍCULO DE REFLEXIÓN
Influenza: actualización de conceptos
AN UP DATE ON INFLUENZA
HELÍ SALGADO VÉLEZ*
* Pediatra Inmunólogo, Profesor, Departamento de Microbiología y Parasitología, Facultad de Medicina, Universidad de Antioquia
SE PRESENTA UNA ACTUALIZACIÓN DE CONCEPTOS sobre la influenza con énfasis en la vacuna; se incluyen consideraciones sobre el virus, la patogénesis, la clínica, el diagnóstico de laboratorio, la epidemiología y las vacunas; acerca de éstas se detallan sus características, esquemas de aplicación, reacciones secundarias, indicaciones y contraindicaciones.
PALABRAS CLAVE
INFLUENZA, GRIPE, GRIPA, VACUNAS, ANTIVIRALES
SUMMARY
A review is presented on present-day concepts on influenza with emphasis on vaccination; included are considerations about the etiologic agent, pathogenesis, clinical picture, laboratory diagnosis, epidemiology and vaccines; concerning the latter, the following aspects are included: administration, secondary reactions, indications and contraindications.
La Influenza es una infección viral de alta contagiosidad. El nombre «influenza» se originó en Italia en el siglo 15, dado que se atribuyó la aparición de la enfermedad a la «influencia» de las estrellas. La primera pandemia, o epidemia mundial ocurrió en 1580, por lo menos cuatro pandemias ocurrieron en el siglo 19 y tres en el siglo 20. La pandemia de «Influenza española» de 1918-1919, que coincidió con la Primera Guerra Mundial, causó alrededor de 21 millones de muertes en el mundo. Smith, Andrews y Laidlaw aislaron el virus de la influenza A en hurones en 1933, y Francis aisló el virus B en 1936. En 1940 Burnet descubrió que el virus de la influenza podía crecer en huevos de gallina embrionados lo que llevó al estudio de sus características y al desarrollo de las vacunas inactivadas. La evidencia de la eficacia protectora de las vacunas inactivadas se logró en los años 50. Debido al origen geográfico de la mayoría de las cepas virales de influenza también se ha sido conocida como «Gripa asiática».
El VIRUS DE LA INFLUENZA
El virus tiene una sola cadena de ARN y pertenece a la familia de los ortomixovirus. Los tipos antigénicos más importantes A, B y C son definidos por el material nuclear. El virus tipo A tiene subtipos determinados por los antígenos superficiales Hemaglutinina (H) y Neuraminidasa (N). Se conocen tres tipos de hemaglutinina en las cepas humanas, H1, H2y H3, y participan en la unión del virus a la célula. Hay dos tipos de Neuraminidasa, N1 y N2, fundamentales en la penetración del virus.
El virus A infecta a los humanos y a otros animales como cerdos y aves, causa enfermedad moderada a severa y afecta a todos los grupos de edad.
La influenza B afecta sólo a los humanos y primordialmente a los niños, con un cuadro clínico más leve que el tipo A. El virus B es más estable que el A con menos drift antigénicos.
La influenza C raramente se informa como causa de enfermedad en los humanos y posiblemente la mayoría de los casos son subclínicos. No se ha asociado a epidemias.
La nomenclatura usada para describir el tipo de virus de influenza se expresa así: 1) Tipo de virus (A, B, C), 2) zona geográfica donde se lo aisló por primera vez, 3) número de la cepa, 4) año del aislamiento y 5) subtipo del virus.
Cambios antigénicos
Las Hemaglutinina y la Neuraminidasa cambian periódicamente. Aparecen mutantes antigénicas y son seleccionadas como los virus predominantes hasta el grado de diferir de su virus antecesor el cual es suprimido por la presencia de anticuerpos en la población. Este ciclo se repite continuamente. En los períodos interpandémicos las mutantes aparecen por cambios puntuales en el ARN que codifica para la Hemaglutinina (H) o para la Neuraminidasa (N). Cada 10 a 40 años aparecen virus con grandes diferencias antigénicas y como la población carece de anticuerpos protectores para esos antígenos, se presentan pandemias en personas de todas las edades.
El shift antigénico es un cambio mayor en uno o ambos antígenos de superficie (H o N) que ocurre a intervalos variables. Estos shifts se deben, posiblemente, a recombinación genética (un intercambio de segmentos de genes) entre virus de influenza A de humanos y de aves. Un shift puede ocasionar una pandemia si el virus se transmite en forma eficiente de persona a persona. El último caso se presentó en 1968 cuando apareció un virus de influenza H3N2 en Hong Kong que reemplazó en forma completa a la cepa tipo A (H2N2, o influenza asiática) que había circulado en el mundo durante los 10 años anteriores.
El drift antigénico es un cambio menor en los antígenos de superficie que resulta de mutaciones puntuales en un segmento de gen. Este cambio puede ocasionar epidemias pues hay protección incompleta debido a exposición previa a virus similares; estos cambios antigénicos menores ocurren en los 3 tipos de virus de influenza (A,B,C). Durante la temporada 1997-1998 la cepa A/Wuhan/ 359/95 (H3N2) era el virus predominante pero presentó un cambio relacionado en forma distante con la cepa 1968 Hong Kong H3N2 y en la segunda mitad de esa temporada apareció la cepa que se denominó A/Sydney/5/97, que tenía suficientes diferencias antigénicas con respecto a la cepa madre. Las cepas A/Wuhan y A / Sydney circularon conjuntamente a finales de la temporada señalada y el A/Sydney se hizo predominante durante 1998-1999 y ya se incluyó en la vacuna de esos años. En los últimos 100 años se han presentado 4 cambios menores que ocasionaron grandes pandemias (1889-1891, 1918-1920, 1957- 1958, y 1968-1969). La pandemia se inicia a partir de un foco y se expande rápidamente por las rutas de viaje. Típicamente hay altas tasas de ataque en todos los grupos de edad y se incrementa en forma importante la mortalidad. La severidad para el individuo generalmente no es mayor (excepto para la cepa de 1918-1919), pero debido a la gran cantidad de personas que son infectadas, el número, si no la proporción de casos severos y fatales, será mayor.
El inicio se puede hacer en cualquier época del año, con oleadas secundaria y terciaria que se pueden presentar en un período de 1-2 años. El impacto mayor se observa en la morbilidad, con altas tasas de ataque y exceso de hospitalizaciones, especialmente en adultos con enfermedad respiratoria. En las zonas con estaciones la epidemia se inicia al terminar el otoño y va hasta el comienzo de primavera.
Los brotes ocasionales se pueden localizar en familias, escuelas y en comunidades aisladas.
PATOGÉNESIS
Luego de la trasmisión el virus se pega y penetra en las células del epitelio respiratorio de la tráquea y de los bronquios y se hace la replicación viral intracelular con destrucción de las células infectadas. No se presenta viremia y el virus se excreta en las secreciones respiratorias por 5 a 10 días.
HALLAZGOS CLÍNICOS
El período de incubación de la influenza es generalmente de 2 días, pero puede variar entre 1 y 5 días. Su severidad depende de la experiencia inmune previa con variantes virales antigénicamente relacionadas. En general, sólo el 50% de las personas infectadas desarrollan los síntomas clásicos de la influenza.
La influenza «Clásica» se caracteriza por el inicio súbito de fiebre, mialgias, dolor de garganta y tos seca. Otros síntomas incluyen rinorrea, cefalea, sensación de quemazón retroesternal, dolor ocular y fotofobia. Los síntomas generales y la temperatura se normalizan en 2 a 3 días, raramente duran más de 5 días y se pueden disminuir por el uso de analgésicos (no dar aspirina en niños o adolescentes debido al riesgo de presentar el síndrome de Reye). La recuperación es generalmente rápida pero en algunos pacientes persisten la astenia y la adinamia por varias semanas.
COMPLICACIONES
La más frecuente es la neumonía, la mayoría de las veces por infección bacteriana secundaria (Vgr: Streptococcus pneumoniae, Haemophilus influenzae o Staphylococcus aureus). La neumonía primaria viral por influenza es una complicación poco frecuente y tiene una letalidad alta. El síndrome de Reye es una complicación que ocurre casi siempre en niños que toman aspirina y se asocia la mayoría de las veces con el virus tipo B o con el de varicela zóster; se presenta con vómito severo y confusión que puede progresar al coma debido al edema del cerebro; otras complicaciones son miocarditis, empeoramiento de la bronquitis crónica y de otras enfermedades pulmonares crónicas como el asma. La muerte se informa en 0.5-1 por 1.000 casos. La mayoría de las muertes se dan entre los mayores de 65 años.
IMPACTO DE LA INFLUENZA
Se presenta un incremento de la mortalidad durante las epidemias de influenza. Ese incremento se debe no sólo a la influenza y su complicación neumónica, sino también a la exacerbación de enfermedades cardiovasculares u otras enfermedades crónicas. En los estudios de las epidemias ocurridas entre 1972 y 1995 (años en los que sólo hay cambios tipo drift), se presentó un exceso de muertes asociadas con la influenza en 19 de 23 epidemias. Se estimaron en 20.000 o más las muertes durante 11 de esas epidemias y en más de 40.000 durante 6 de ellas. Más del 95% de las muertes se presentaron en mayores de 65 años. El riesgo de complicaciones y de hospitalizaciones es más alto entre los individuos de 65 o más años, los niños pequeños, y las personas de cualquier edad con enfermedades de base. Entre los niños de 0-4 años las tasas de hospitalización variaron de 100 por 100.000 en los sanos hasta un máximo de 500 por 100.000 en los que tenían enfermedades de base. La tasa de hospitalización para los menores de 12 meses es comparable a la de los mayores de 65 años. En los asilos las tasas de ataque pueden ser hasta del 60%, y las de mortalidad hasta del 30%. Una pandemia de influenza puede afectar hasta 200 millones de personas y ocasionar hasta 400.000 muertes. La influenza de 1918- 1919 pudo haber ocasionado la muerte de por lo menos 500.000 norteamericanos en menos de un año.
DIAGNÓSTICO POR LABORATORIO
El virus puede ser aislado de hisopados de garganta y nasofaringe tomados en los 3 primeros días de la enfermedad. El cultivo se hace inoculando los sacos amniótico o alantoideo de huevos embrionados de gallina o en algunas células in vitro. Se requiere un mínimo de 48 horas para demostrar el virus; y de 1 a 2 días más para identificar el tipo del virus; por eso el cultivo es útil para identificar la etiología de las epidemias pero no para el tratamiento del caso individual. La confirmación serológica requiere la demostración de un incremento significativo de la IgG antiinfluenza. La muestra aguda se debe tomar antes del día 5 desde el inicio y una muestra de la convalecencia se toma entre los días 10-21 días contados luego del inicio. La fijación de complemento (FC) y la inhibición de la hemaglutinación (IH) son las pruebas serológicas más frecuentemente usadas; la prueba clave es la de IH, que depende de la capacidad de los anticuerpos para aglutinar eritrocitos humanos o de gallina y de la inhibición del proceso por anticuerpos específicos. Para hacer el diagnóstico se requiere al menos un incremento de 4 veces en el título de anticuerpos. Las pruebas de diagnóstico rápido de influenza permiten definir el uso de antivirales en forma más rápida y adecuada en el consultorio o en la clínica.
EPIDEMIOLOGÍA
La influenza se presenta en todo el mundo.
Reservorio
Para los tipos virales B y C los humanos son los únicos reservorios conocidos; el virus tipo A puede infectar animales y humanos. No hay portador crónico.
Transmisión
La influenza es trasmitida por los aerosoles o gotas que salen del tracto respiratorio de la persona infectada; la forma más importante es por contacto directo.
Temporadas
La actividad de la influenza tiene su pico máximo entre diciembre y marzo en zonas del norte con estaciones, pero puede ocurrir antes o después y se presenta a mediados del año en los países del hemisferio sur. La influenza ocurre durante todo el año en países tropicales como Colombia.
Comunicabilidad
La máxima comunicabilidad ocurre entre 1-2 días antes del inicio del cuadro clínico hasta 4-5 días después.
VACUNAS DE INFLUENZA
Características
En nuestro medio sólo disponemos de vacunas no replicativas preparadas con virus enteros inactivados (Inflexal®, Berna); de fragmentos de membrana enriquecidos en los determinantes antigénicos H y N, y de vacunas de subunidades H y N purificadas (Agrippal® S1, Kyron). Las vacunas de determinantes antigénicos y de subunidades ocasionan menos efectos secundarios que las de virus enteros y se recomiendan en menores de 12 años. Una vacuna intranasal de virus vivo atenuado se usa en Rusia para la vacunación de los adultos; se espera que se la comercialice en los demás países. Las vacunas actuales deben contener fragmentos antigénicos de influenza A y B y 45 ug de hemaglutinina repartida en 15 ug de AH1, AH2 y BH. Contienen timerosal como preservativo y mínimas cantidades de proteína de huevo.
Inmunogenicidad y eficacia de la vacuna
Para efectos prácticos, la inmunidad debida a las vacunas no replicativas de influenza raramente dura más de un año. La vacuna protege hasta el 90% de los adultos jóvenes vacunados, pero sólo entre el 30 y 40% de los ancianos vacunados. Entre éstos la vacuna tiene una eficacia de 50-60% en la prevención de hospitalizaciones y del 80% en la prevención de muertes.
Esquema y uso de la vacuna
En el hemisferio norte la actividad de la influenza llega al máximo entre diciembre y marzo. La vacuna tiene mayor eficacia cuando precede a la exposición en no más de 2 meses. Debe ser ofrecida anualmente y seguirla aplicando al salir las nuevas vacunas con las cepas para la temporada, aunque no se haya demostrado la circulación de la influenza en la zona. A partir del año 2002, el sistema de salud de los Estados Unidos ha recomendado vacunar a los grupos de alto riesgo, al personal de salud y, por primera vez, a los menores de 9 años.
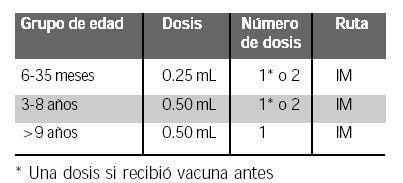
La vacuna de influenza está recomendada para todas las personas de 50 o más años de edad, independientemente de la presencia de enfermedad crónica. Otros grupos que deben ser vacunados incluyen: residentes de entidades de enfermos crónicos, embarazadas y las personas entre 6 meses y 18 años que deben recibir terapia con aspirina de forma crónica (para prevenir el riesgo de síndrome de Reye). Las personas mayores de 6 meses con enfermedades crónicas deben ser vacunadas y en ellas se incluyen: 1) enfermedades pulmonares como el enfisema, la bronquitis crónica o el asma; 2) enfermedad cardiovascular como la insuficiencia cardíaca congestiva; 3) enfermedades metabólicas incluyendo la diabetes mellitas; 4) insuficiencia renal; 5) las hemoglobinopatías, incluyendo la anemia falciforme; 6) la inmunosupresión.
Hay estudios que muestran que las mujeres embarazadas están en riesgo alto (4.3x) de sufrir complicaciones serias al presentar influenza en comparación con las no embarazadas, lo que es similar al riesgo de las no embarazadas con las condiciones de riesgo alto en que se ha recomendado tradicionalmente la vacunación El ACIP (Comité de asesoría del CDC en prácticas de inmunización) recomienda la vacunación de las mujeres luego de la semana 14 del embarazo en la temporada de influenza. Las embarazadas con factores de riesgo deben vacunarse independientemente del tiempo de gestación.
Hay datos que sugieren que las personas con infección por VIH sufren una forma prolongada de influenza y mayor riesgo de complicarse y muchas de ellas serán capaces de responder con anticuerpos protectores luego de la vacunación contra influenza; en las personas con infección por VIH avanzada y bajos recuentos de CD4 la respuesta es inferior y puede no ser protectora y aplicarles una segunda dosis no mejora la inmunidad antiinfluenza. Al vacunar se puede presentar un incremento de la carga viral si el paciente no recibe tratamiento pero eso no agrava el pronóstico y será menor en los que sí se tratan con anti VIH; la ACIP considera que la vacunación de influenza beneficiará a la mayoría de los infectados por VIH.
Los grupos de personas que tienen contacto con las de alto riesgo deben ser vacunados; en esos grupos se incluyen los trabajadores de la salud, los empleados de sitios de atención de enfermos crónicos y los familiares de personas de alto riesgo. Ellos tienen en general menor edad y son sanos y por ello responden mejor a la vacuna que las personas ancianas. Todas las personas que proporcionan atención o servicios de salud deben ser vacunadas anualmente; entre ellas se deben incluir los médicos, enfermeras, personal hospitalario, los que las atienden en la casa o que tienen contacto con pacientes de alto riesgo (Vgr: voluntarias, asistentes sociales, salud en la casa). Las personas que proveen los servicios esenciales para la comunidad y los estudiantes o personas en grupos cerrados (Vgr. escuelas y colegios) deben ser incluidos en el programa de vacunación para minimizar la suspensión de las actividades normales durante los brotes. Los que viajan al exterior se deben vacunar; en el trópico hay influenza todo el año y en el hemisferio sur la temporada de influenza está entre abril y septiembre. Cualquier persona que desee disminuir su probabilidad de enfermarse por la influenza debe ser vacunada. Comenzando en el año 2002, la ACIP recomienda vacunar a los niños sanos entre 6-23 meses porque tienen un mayor riesgo de ser hospitalizados debido a la influenza. Los familiares y quienes cuidan a los niños menores de 24 meses también se deben vacunar cada año contra influenza.
La vacuna trivalente de influenza para la temporada 2002-2003 debe contener las cepas siguientes: A/Moscow/10/99 (H3N2) o equivalente A/New Caledonia/20/99 (H1N1) o equivalente y B/Hong Kong/330/2001 o equivalente.
Reacciones secundarias luego de la vacunación
Las reacciones locales son los efectos secundarios más frecuentes; en ellas se incluyen inflamación, eritema e induración en el sitio de la inyección; son transitorias, generalmente duran 1 a 2 días, y se informan en el 15-20% de los vacunados. Los síntomas sistémicos inespecíficos incluyen fiebre, calofríos, malestar y mialgias en menos del 1% de los vacunados. Son más frecuentes en quienes no han tenido exposición previa a los antígenos virales de la vacuna; en la mayoría de los casos ocurren entre 6-12 horas de haber sido vacunados y duran 1-2 días. En estudios recientes su incidencia ha sido similar a la producida por el placebo inyectado.
Raramente se presentan reacciones de hipersensibilidad inmediata como urticaria, angioedema, asma alérgica o anafilaxia; se cree que son resultado de la sensibilización a algún componente del huevo. Las personas que han desarrollado urticaria, edema de los labios o de la lengua o han presentado disnea aguda o colapso luego de comer huevos deben consultar al médico para evaluar si se aplica o no la vacuna o se requiere de desensibilización.
El riesgo de sufrir Guillain-Barré es inferior al 1 por 100. Se considera prudente, sin embargo, que se evite aplicar nuevas dosis en las personas que han presentado este síndrome en las 6 semanas postvacuna.
Contraindicaciones y precauciones en la vacunación
Las personas con una reacción alérgica severa a una dosis previa de la vacuna o a uno de sus componentes (Vgr. huevos) no deben recibirla. Las personas con una enfermedad moderada a severa deben posponerla. Ni la lactancia ni el embarazo son contraindicaciones para esta vacuna.
Almacenamiento y manejo de la vacuna
La vacuna se envía en contenedores aislados con paquetes fríos. Aunque algunas de las presentaciones comerciales pueden tolerar la temperatura ambiente por varios días, se recomienda que se mantenga en refrigeración (2-8° C). La vacuna de influenza no se puede congelar. Las ampollas multidosis pueden ser usadas hasta la fecha de expiración impresa en el paquete si no están contaminadas en forma visible.
Objetivos de la cobertura vacunal
Para el año 2010 se tiene como objetivo incrementar los niveles de cobertura con vacunación a un mínimo del 60% entre la población de alto riesgo (90% en los residentes en casas de enfermos crónicos). En 1999, 66% de las personas de 65 o más años informaron influenza en el año anterior.
ESTRATEGIAS PARA MEJORAR LAS COBERTURAS CON VACUNA DE INFLUENZA
Hasta el 75% de las personas de alto riesgo para influenza o que mueren de neumonía e influenza pueden haber tenido atención médica durante el año anterior. En un estudio de personas que murieron por neumonía o influenza y que no vivían en asilos o casas de enfermos crónicos se halló que habían tenido al menos una visita médica durante el año anterior. Un promedio de menos del 20% de las personas en grupos de alto riesgo reciben la vacuna cada año. A todas luces hay amplio campo para mejorar la cobertura.
Consulta externa en clínicas y en consultorios médicos
Se deben detectar, motivar y educar a los pacientes de alto riesgo para ser vacunados en la temporada adecuada.
Residencias de cuidados crónicos
La inmunización se debe hacer al ingreso o rápidamente luego de la admisión.
Hospitales
Las personas hospitalizadas deben ser vacunadas antes de ser dadas de alta.
En los servicios ambulatorios o de consulta externa de los pacientes de alto riesgo (Vgr. centros de hemodiálisis, hospitales especializados, programas de rehabilitación), se debe ofrecer la vacuna a todos los pacientes antes del comienzo de la temporada de influenza o al llegar la vacuna de la temporada.
Enfermeras y otros que proveen atención en casa a personas de alto riesgo
Las personas que hacen atención en casa deben identificar las personas de alto riesgo y aplicarles la vacuna en la casa si es necesario.
Entidades de servicio o atención a las personas mayores de 50 años
La vacuna debe ser ofrecida en forma universal para los no vacunados que viven o atienden en los sitios dedicados a ofrecer servicios a las personas mayores de 50 años de edad (Vgr. grupos de jubilados, sitios de retirados, centros de recreación). Los programas de educación y promoción se deben hacer junto con las otras intervenciones. Los administradores de esas entidades y organizaciones deben hacer los necesario para ofrecerle la vacuna a todo el personal antes del inicio de la temporada de influenza y los miembros de las familias de personas de alto riesgo y los que tengan contacto con ellos deben ser informados por qué y cuándo deben recibir las vacunas y dónde las pueden conseguir.
Cuidados de salud para los viajeros
Las indicaciones para la vacuna de influenza deben ser revisadas antes del viaje y ofrecerla si se considera apropiado.
Agentes antivirales para la influenza
Hay 4 agentes antivirales aprobados en la prevención o tratamiento de la influenza: amantadina, rimantadina, zanamivir y oseltamivir. La amantadina y la rimantadina son eficaces contra el virus tipo A y están aprobadas para uso en mayores de un año. El zanamivir y el oseltamivir son inhibidores de la neuraminidasa y activos contra virus de los tipos A y B. El zanamivir se presenta en forma de polvo para ser administrado por inhalación; está aprobado para el tratamiento de la influenza no complicada en personas de 7 o más años de edad que han tenido síntomas por menos de 2 días. EL oseltamivir se presenta en cápsulas para uso oral, está aprobado para el tratamiento de la influenza A o B no complicada en personas de mínimo un año de edad con síntomas por menos de 2 días. El oseltamivir está aprobado en la profilaxis de las infecciones por influenza en mayores de 13 años. El zanamivir no está aprobado en profilaxis. Los antivirales son una ayuda a la vacuna y no un sustituto de ésta. La vacunación sigue siendo la mejor forma de prevenir la morbilidad y mortalidad relacionadas con la influenza.
Control intrahospitalario de la influenza
Muchos de los pacientes en los hospitales y especialmente en los de referencia, posiblemente están en grupos de alto riesgo. Los pacientes hospitalizados que son susceptibles se pueden infectar a partir de otros pacientes hospitalizados, de los empleados del hospital o de los visitantes. El método ideal de control es vacunar a las personas de alto riesgo no vacunadas o que recibieron la vacuna en las últimas 2 semanas y aún no tienen niveles protectores de inmunidad. Los antivirales también se deben evaluar en el personal hospitalario no inmunizado. Otras medidas son: restringir los visitantes con síntomas respiratorios; separar los pacientes con signos de influenza durante 5 días a partir del inicio de su enfermedad y posponer la admisión electiva de pacientes con enfermedad no complicada.
VIGILANCIA DE LA INFLUENZA
Entre las razones para hacer vigilancia están: 1) para la formulación de nuevas vacunas se requiere vigilar las cepas en circulación y detectar las cepas nuevas; 2) para evaluar el impacto relativo de la influenza en morbilidad, mortalidad y pérdidas económicas; 3) para detectar rápidamente los brotes; 4) para lograr un control rápido y adecuado por medio de medidas preventivas (Vgr. quimioprofilaxis de los de alto riesgo no vacunados). El CDC de los EE.UU. recibe cada semana informes de vigilancia de cada estado sobre la actividad de los virus de influenza; los informes se dividen en cuatro grupos: 1) sin casos, 2) casos esporádicos, 3) actividad regional (casos en zonas que colectivamente constituyen menos del 50% de la población del estado), 4) diseminada (casos en zonas que colectivamente son 50% o más de la población del estado).
VIGILANCIA POR LABORATORIO
Más de 70 laboratorios colaboradores de la OMS en EE.UU. envían en forma regular informes sobre las pruebas hechas y los aislamientos de influenza realizados. En Colombia el Instituto Nacional de Salud es el centro de referencia
LECTURAS RECOMENDADAS
1. CDC. Pink Book 7th ed, 2002-09-24. [ Links ]
2. BELSHE RB, MENDELMAN PM, TREANOR J, et al. Efficacy of live attenuated, cold-adapted trivalent, intranasal influenza virus vaccine in children. N Engl J Med 1998; 338: 1.405-1.412. [ Links ]
3. CDC. Immunization of health-care workers. Recommendations of the Advisory Committee on Immunization Practices (ACIP) and the Hospital Infection Control Practices Advisory Committee (HICPAC). MMWR 1997; 46 (RR-18):1-42. [ Links ]
4. CDC. Influenza and pneumococcal vaccination levels among persons aged more than 65 years - United States, 1999. MMWR 2001; 50: 797- 802. [ Links ]
5. EVANS AS, KASLOW RA, eds. Viral Infections of Humans. Epidemiology and Control. 4th ed. New York: Plenum Medical Book Company; 1997. [ Links ]
6. MCBEAN AM, BABISH JD,WARREN JL. The impact and cost of influenza in the elderly. Arch Intern Med 1993;153: 2.105-2.111. [ Links ]
7. MURPHY KR, STRUNK RC. Safe administration of influenza vaccine in asthmatic children hypersensitive to egg protein. J Pediatr 1985; 106: 931-933. [ Links ]
8. NEUZIL KM, ZHU Y, GRIFFIN MR, et al. Burden of interpandemic influenza in children younger than 5 years: a 25 year prospective study. J Infect Dis 2002; 185: 147-152. [ Links ]
9. NICHOL KL, LIND A, MARGOLIS KL, et al. The effectiveness of vaccination against influenza in healthy, working adults. N Engl J Med 1995; 333: 889-893. [ Links ]
10. NICHOL KL, MENDELMAN PM, MALLON KP, et al. Effectiveness of live, attenuated intranasal influenza virus vaccine in healthy, working adults: a randomized controlled trial. J Am Med Assoc 1999; 282: 137-144. [ Links ]
11. PICKERING L, ed. 2000 Red Book: Report of the Committee on Infectious Diseases. 25th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2000. [ Links ]
12. SAXEN H, VIRTANEN M. Randomized, placebocontrolled double blind study on the efficacy of influenza immunization on absenteeism of health care workers. Pediatr Infect Dis J 1999; 18: 779-783. [ Links ]













