Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.17 no.1 Medellín Jan./Mar. 2004
ARTÍCULO DE REVISIÓN
La malaria en Colombia, Antioquia y las zonas de Urabá y Bajo Cauca: panorama para interpretar la falla terapéutica antimalárica. Parte 2 (1 )
MALARIA IN THE COLOMBIAN REGIONS OF URABA AND BAJO CAUCA, PROVINCE OF ANTIOQUIA: AN OVERWIEW TO INTERPRET THE ANTIMALARIAL THERAPEUTIC FAILURE
JAIME CARMONA FONSECA
DOCTOR JAIMECARMONA FONSECA Médico, Salubrista, Epidemiólogo; Profesor titular, Facultad de Medicina, Universidad de Antioquia. Grupo Malaria, Universidad de Antioquia. Carrera 51D 62-29, piso 3. Medellín, Colombia jaimecarmonaf@hotmail.com
RESUMEN
Antecedentes y Problema: en 1998-2002 se investigó en Antioquia (Turbo, Zaragoza y El Bagre) la eficacia terapéutica de medicamentos y combinaciones antimaláricos. La interpretación de la respuesta terapéutica (adecuada, fallas precoz y tardía) requiere información adicional para una mejor comprensión.
Objetivo: definir un marco de referencia para interpretar los resultados de las evaluaciones de respuesta terapéutica antimalárica, constituido por información sobre el comportamiento de los programas antimaláricos en Colombia y por información demográfica, epidemiológica, climatológica y socioeconómica sobre el departamento de Antioquia, las regiones de Urabá y Bajo Cauca y los municipios de Turbo y El Bagre.
Metodología: se usó información oficial secundaria y, menos, información primaria. Con los datos recogidos se construyeron cuadros y gráficos y se hicieron cálculos sobre otras variables.
Resultados: la malaria en Antioquia es la malaria de Urabá y Bajo Cauca: aportan el 90% de los casos. En esas zonas hay falla terapéutica in vivo y resistencia in vitro a varios medicamentos antimaláricos por parte de P. falciparum. En 2002, el 8,38% de la población de Antioquia residía en Urabá y el 3,98% en Bajo Cauca, mientras Turbo poseía el 25,62% de la población urabaense y El Bagre reunía el 27,2% de la población bajocaucana. El 100% de la población de estas regiones está expuesto a la malaria. En 1973-1982, la incidencia mediana malárica en Urabá fue de 2.997,3 casos por cien mil expuestos y en el Bajo Cauca fue de 4.463,7 por cien mil expuestos. En 1996-2000, el promedio aritmético del índice parasitario anual fue 40‰ en Turbo y 156‰ en el conjunto de El Bagre y Zaragoza. En 2000-septiembre 2003, la relación vivax: falciparum fue de 2:1 y los casos en pacientes masculinos representaron el 61%. En las dos regiones, la malaria no complicada tiene el mismo cuadro clínico con ambas especies (P. vivax, P. falciparum). Los hallazgos, entre 1998 y 2002, de falla terapéutica en la malaria por Plasmodium falciparum indican:
a) Cloroquina (CQ): ha crecido en Zaragoza-El Bagre y en Turbo y en ambos lugares supera el 80%; no debe usarse más ni como monoterapia ni combinada con otros medicamentos.
b) Sulfadoxina-pirimetamina (S-P) en monoterapia: la falla ha crecido y no debe usarse más como monoterapia, aunque combinada con amodiaquina se comportó en forma adecuada y así debe usarse.
c) Combinación CQ-sulfadoxina-pirimetamina (CQS- P): tuvo falla del 12 al 22%, según el lugar; debe suspenderse el empleo de esta triple combinación.
d) Amodiaquina (AQ): en 1998, la falla fue del 3 al 7%; ahora, la respuesta en Turbo fue adecuada en el 100%. Si la AQ regresa al mercado, debe retomarse en vez de la mefloquina, pero combinada son S-P.
e) Combinación AQ-S-P: la falla fue del 2% en cada municipio; esta combinación es la primera opción terapéutica.
f) Mefloquina (MQ): como monoterapia, hubo 2 al 6% de falla; no se ha usado, ni debe emplearse, como monoterapia.
Frente al P. vivax, la CQ mostró, en dos evaluaciones que cubrieron ambos municipios, una eficacia del 100% y sigue como opción terapéutica de primera línea.
PALABRAS CLAVE
MALARIA, FALLA TERAPÉUTICA, ANTIOQUIA, URABÁ, BAJO CAUCA, TURBO, EL BAGRE
SUMMARY
Problem: in the past 5 years we have studied the treatment response to antimalarials and their combinations in the Antioquia region (Turbo, Zaragoza and El Bagre municipalities). The interpretation and better understanding of the treatment outcome (adequate clinical response, early treatment failure or late treatment failure) require further information since this response depends on host’s and parasite’s factors, independently of the characteristics of the antimalarial administered.
Objectives: to define an adequate reference frame which allows for interpretation of results obtained during antimalarials treatment assessment studies. This would include demography, epidemiology, climatic and social-economic information about Colombia, Antioquia, the regions of Uraba, Bajo Cauca and the municipalities of Turbo and El Bagre.
Methodology: research of secondary information (publications reports and internet resources), and some primary information (taken from Sistema de Vigilancia Epidemiológica de Antioquia (Sivigila) of Dirección Seccional de Salud de Antioquia DSSA). Data about treatment response were primary information (produced by Grupo Malaria, Universidad de Antioquia), or obtained from other authors. With the gathered data, tables and graphs were produced and calculations were carried out using other variables.
Results: the frequency of malaria is presented for Colombia during the period 1960-2002 and the results of the malaria eradication and control programs, and their failure, are described. Similarly, the frequency of malaria in Antioquia during 1959- 2003 is discussed and presented in terms of incidence rates and parasite annual indexes (PAI). Non adjusted and adjusted rates and PAI were obtained, therefore adjusted rates are presented by exposed population, which is less of 20%. Adjusted results are 5-6 fold higher that non-adjusted values in Antioquia. However this is not true for the Uraba and Bajo Cauca regions, where 100% of the population is exposed to malaria. Malaria incidence in Antioquia is increasing.
The mean PAI for the period 1996-2002 was 54,08‰ in Turbo and 111,20‰ in El Bagre. Malaria is described considering patient’s gender and age, in Antioquia as well as in Turbo and El Bagre. A review of the findings about treatment failure in Plasmodium falciparum malaria is presented and some recommendations about the use of antimalarials are outlined.
KEY WORDS
MALARIA, THERAPEUTIC FAILURE, ANTIOQUIA, URABA, BAJO CAUCA, TURBO, EL BAGRE
3. El tercer escenario: Las zonas de Urabá y Bajo Cauca antioqueño
Importancia malárica de las dos regiones
LA INTENSA CONCENTRACIÓN DE LA MALARIA en las dos regiones fue la primera razón para escogerlas para los estudios de respuesta terapéutica antimalárica. Puede decirse que, en la actualidad, la malaria en Antioquia es la malaria de Urabá y Bajo Cauca, aunque hace 25 y más años las regiones del Magdalena Medio y Porce-Nus (Nordeste) aportaban muchos casos y tenían riesgo alto (1). No hay que olvidar que apenas en 1981, hace 23 años, había malaria autóctona en el municipio de Girardota, en el extremo nordeste del valle de Aburrá, y en el extremo suroeste de la zona Porce-Nus (Nordeste) (2). En el presente, en términos cuantitativos, más del 90% de los casos de malaria del departamento ocurren en esas dos regiones. La participación del Bajo Cauca ha sido siempre superior a la de Urabá en cuanto a riesgo (Índice Parasitario Anual, IPA o tasa), aunque no en casos, porque la población de Urabá es mayor que la del Bajo Cauca.
El segundo argumento fue la existencia comprobada en esas zonas de falla terapéutica in vivo y de resistencia in vitro a los medicamentos antimaláricos por parte de P. falciparum, según hallazgos de 1998. En efecto, en Zaragoza se comprobó la ocurrencia de falla terapéutica a la cloroquina (CQ) en 67% de los pacientes, a la amodiaquina (AQ) en 3% y a la sulfadoxina-pirimetamina (S-P) en 9% (3-5); otro estudio, también en 1998, encontró esta misma falla a los referidos medicamentos en el vecino municipio de El Bagre en cuantía de 71%, 12% y 15%, respectivamente (6). En Turbo, la falla terapéutica se encontró, en 1998, en el 97%, 7% y 13% con CQ, AQ y S-P, en ese orden (3,7). Complementario de lo anterior, se conoce que tanto en Turbo como en El Bagre y Zaragoza, la variación genética de P. falciparum es muy poca, medida según los marcadores de familias alélicas de los genes MSP-1, MSP-2 y GLURP; no hay diferencia entre las dos regiones en esta variación y no hay asociación entre los marcadores genéticos estudiados y la respuesta terapéutica (adecuada, falla) observada en casos con malaria falciparum (8). En Turbo se evaluó la respuesta terapéutica con cloroquina en la malaria vivax y se halló una respuesta clínica y parasitaria adecuada en el 100% de los pacientes (9).
La tercera explicación para escoger esos lugares fue el conocimiento previo de ellos a partir de investigaciones sobre malaria, estado nutricional y aspectos inmunitarios, en particular de sus poblaciones infantiles (3 a 11 años). La situación se resume así: la población infantil (menores de 12 años) de estas zonas está afectada por malaria (tienen los riesgos más altos y un número elevado de episodios por año), por desnutrición crónica (70% de los niños) y por parasitosis intestinal (más del 80% de los niños). Estos son los datos:
a) En 1998, en El Bagre, hallamos desnutrición crónica en el 63% de los niños; los marcadores bioquímicos de desnutrición (albúmina, prealbúmina, apoproteína A-1, transferrina, vitamina A, zinc) mostraron en general cifras bajas, mucho más en los niños con malaria, con respecto a aquellos sin malaria; los niveles de interleuquina 10 estuvieron muy altos en los niños con malaria y por primera vez en la literatura, informamos de este fenómeno en la malaria vivax (10,11).
b) En Turbo, la frecuencia de desnutrición crónica fue 63%. Los valores de apoproteína A-1 que estuvieron muy bajos en los niños con malaria, tendieron a niveles normales después de tratada y curada la enfermedad, a pesar de no haberse producido intervención nutricional de ninguna índole; se demostró que la apoproteína A-1 es una herramienta inadecuada para diagnosticar el estado nutricional, tanto en niños sin malaria como, mucho menos, cuando esta se halla presente (12).
c) En niños de Turbo (Urabá), con IPA promedio para el lapso 1996-2000 de 40 por mil, y de El Bagre y Zaragoza (Bajo Cauca), con IPA promedio de 156 por mil para el mismo período, se comprobó la presencia de elevados valores de inmunoglobulina E (IgE) específica para malaria asociados significativamente a la mayor endemia de malaria (El Bagre-Zaragoza: 0,218 ± 0,17; Turbo: 0,180 ± 0,21); estos niveles de IgE específica no se relacionan con el estado nutricional ni con la especie de Plasmodium (13).
Aspectos generales de Urabá y bajo Cauca Municipios que las conforman
LA REGIÓN DE URABÁ está conformada por once municipios: Apartadó, Arboletes, Carepa, Chigorodó, Mutatá, Murindó, Necoclí, San Juan de Urabá, San Pedro de Urabá, Turbo, Vigía del Fuerte. La región del Bajo Cauca está integrada por seis municipios: Cáceres, Caucasia, El Bagre, Nechí, Tarazá y Zaragoza. Los municipios de Apartadó y Caucasia son las ''capitales político-administrativas'' de Urabá y Bajo Cauca, respectivamente (14,15). Ver en la Figura N° 4 la división de Antioquia en nueve regiones. Las cuatro áreas maláricas importantes son Urabá, Bajo Cauca, Nordeste (Porce-Nus) y Magdalena Medio, estas tres últimas limítrofes entre sí.
Geografía y clima
EL ÁREA DE URABÁ está situada sobre el golfo de ese nombre en el mar Caribe colombiano, hacia los límites con Panamá; el 97% de su territorio es de clima cálido; la mayor extensión corresponde a planicies y colinas con alturas entre cero y 200 metros de altura sobre el nivel del mar (masnm), pero en general está por debajo de los 35, excepto Mutatá (75 masnm) y San Pedro de Urabá (200 masnm) (14,16) (Cuadro N° 7).
El Bajo Cauca antioqueño está al norte del departamento, limitando con los departamentos de Córdoba y Bolívar; el 98% de la extensión del Bajo Cauca antioqueño está en clima cálido húmedomuy húmedo; se destacan las tierras de colina y del piedemonte que son húmedas, con relieve plano u ondulado (15,16).
Datos sociodemográficos
EN CUANTO A DEMOGRAFÍA, algunos datos de cada región aparecen en los ya citados cuadros N° 2 y 3 (primera parte del artículo, Iatreia vol 16, N° 4) y en el Cuadro N° 8. La población de Urabá es 2,1 veces la de Bajo Cauca (Cuadro N° 3, primera parte del artículo, Iatreia vol 16, N° 4). En Turbo, el 60% de la población está en zona rural (pequeños cascos urbanos y dispersa), mientras que en El Bagre sólo el 38% es rural. La estructura de edad de las dos poblaciones es bastante similar (Cuadro N° 3, primera parte del artículo, Iatreia vol 16, N° 4).
Densidad de población
EN 2002, el 8,38% de la población de Antioquia residía en Urabá y el 3,98% en el Bajo Cauca. Por otra parte, Turbo poseía el 25,62% de la población urabaense, mientras El Bagre reunía el 27,20% de la población bajocaucana.
La extensión de Urabá es de 11.671 km2 y la del Bajo Cauca es de 8.498 km2. En Urabá, la densidad poblacional (habitantes/km2) era de 36,4 en 1998 (14,15) y de 39,71 en 2002; en el Bajo Cauca, la densidad era de 21,5 hab/km2 en 1993 (14,15) y de 25,88 en el año 2002.
Etnias
LOS HABITANTES DE RAZA NEGRA tienen un peso importante en ambas regiones y en la zona de Urabá hay presencia de unos pocos indígenas kunas (tule), emberas (katíos) y zenúes (14); los mestizos blanco- negro son los predominantes en las dos áreas.
Analfabetismo
LA TASA ENTRE MAYORES DE 12 AÑOS, en 1993, fue del 19% en Urabá (14% en la cabecera municipal y 28% en el resto de la zona); en Bajo Cauca fue del 19% (cabecera 12% y resto 25%) (15,16).En 1995-2000, la población desplazada, casi siempre por problemas de violencia y orden público, fue de 25.000 en Urabá y 5.000 en Bajo Cauca (16).
Mortalidad
ENTRE 1966 Y 1982, la evolución de la mortalidad general y de la infantil fue descendente en ambas zonas, con valores siempre menores en Urabá (18). En el período 1966-1992, la tasa bruta de mortalidad general y la tasa de mortalidad infantil fueron siempre superiores en el Bajo Cauca que en Urabá: en la mortalidad general, las tasas medianas del lapso fueron de 9.2 y 6.4 por mil habitantes, en su orden; la mortalidad infantil mostró medianas de 64.4 y 46.1 por mil en menores de un año, respectivamente (19). La mortalidad materna también ha sido mayor en el Bajo Cauca que en Urabá (lapso 1982-1992), con valores de la mediana de 2.1 y 1.3 por mil nacidos vivos, en ese orden (19). Como punto de referencia, considérese que en Antioquia en 1993, la tasa bruta de mortalidad fue de 6,8 por mil habitantes (20), y en 1994, la tasa de mortalidad infantil fue de 15,2 por mil menores de un año y la tasa de mortalidad materna fue de 0,4 por mil nacidos vivos (20) mientras que en esas dos regiones, en 1992, las tasas brutas de mortalidad fueron de 6,2 y 4,8 por mil habitantes, las tasas de mortalidad infantil fueron de 21,9 y 12,5 por mil menores de un año, y las tasas de mortalidad materna fueron de 0,9 y 0,7 por mil nacidos vivos (19).
En 2001, hubo 150 muertes en El Bagre y 432 en Turbo, que dan lugar a tasas de mortalidad de 2,58 y 3,71 muertes por mil habitantes, en su orden (21). En El Bagre, de las 150 defunciones, 97 (65%) ocurrieron en hombres y en Turbo, el 68% de las muertes acontecieron en hombres (293/432). Con las poblaciones presentadas en el Cuadro N° 2 (primera parte del artículo, Iatreia, vol 16, N° 4) y con el dato adicional de que los menores de 1 año en 2002 (no en 2001) en Turbo eran 3.579 y en El Bagre se estimaron en 1.803 (se aplicó el mismo porcentaje de menores de 1 año de Turbo (3,013844% a la población de El Bagre) (22), se construyen las tasas de mortalidad específicas por edad, que son las del Cuadro N° 9.
Infraestructura sanitaria
LOS DATOS SOBRE ESTE TEMA, para algunos municipios de Urabá y Bajo Cauca, en 1998 (16), aparecen en el Cuadro N° 10. Entre el 60 y el 95% de los habitantes tenían acueducto; Turbo mostraba la más baja cobertura, con 60%. También en cobertura de alcantarillado y en aseo, los valores de Turbo eran más bajos (60 y 50%, en su orden). El Bagre tenía coberturas de acueducto del 75%, alcantarillado del 40% y aseo del 65%. Según esa información, la calidad del agua en todos los municipios listados era excelente, mientras era mala la disposición final de las basuras. En síntesis, ambos municipios estaban en situación sanitaria similar.
Actividad económica
LA MINERÍA DE ALUVIÓN es la principal actividad económica del Bajo Cauca, seguida de la ganadería y en menor grado, los cultivos de arroz y sorgo (15). La agroindustria bananera es la principal actividad de Urabá, concentrada en la zona central (Apartadó, Carepa, Chigorodó y Turbo). La ganadería es la segunda actividad económica, destacada sobre todo en la parte norte de la región (Arboletes, Necoclí, San Juan de Urabá, San Pedro de Urabá). La tercera actividad de Urabá y la más importante de su parte sur (Mutatá, Murindó, Vigía del Fuerte) es la explotación de maderas, a partir de la tala de selvas naturales. La participación de la población económicamente activa de las dos regiones según los sectores económicos fue muy similar en 1998: primario 49%, secundario 5% y terciario 46% (16).
Servicios de salud
EN 1997, la cobertura de la consulta externa por médico en El Bagre fue de 26,51%, con una concentración de 3,84 consultas/paciente, mientras que en Turbo los datos fueron de 24,78% y 2,09 consultas/paciente (23). En 1997 y 1998, los días de estancia hospitalaria en El Bagre fueron 3.583 y 1.835, mientras que en Turbo fueron 8.720 y 9.856 (24). Considerando la población de 1997 (cuadro N° 2, primera parte del artículo, vol 16, N° 4), las razones días estancia/habitante fueron de 0,07 días/habitante en El Bagre y 0,16 días/ habitante en Turbo, con una razón de 2,3 entre esos valores.
La malaria en Urabá y Bajo Cauca
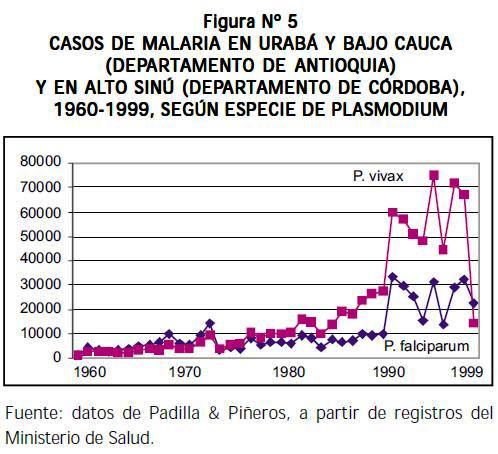
LA REGIÓN formada por el norte del departamento de Antioquia (Urabá y Bajo Cauca) y el sur del departamento de Córdoba (Alto Sinú) tiene una alta endemia de malaria. A partir de 1980 y, sobre todo, de 1990, la incidencia de paludismo en esta zona ha crecido en forma intensa (Figura N° 5).
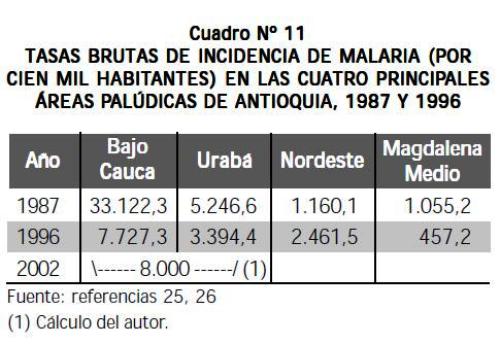
Las tasas brutas de incidencia de malaria (por cien mil habitantes) en las cuatro principales áreas palúdicas de Antioquia en 1987 y 1996 están en el Cuadro N° 11 (25,26). Las tasas rebajaron de uno a otro punto de análisis, excepto en el Nordeste, donde se duplicaron; sin embargo, esas tasas siguen altas, pues indican que al menos 77 habitantes de cada mil expuestos se enfermaron de malaria en el Bajo Cauca en 1996, mientras en Urabá fueron 34 de cada mil habitantes. Con datos de hoy, puede afirmarse que en Antioquia, los casos de malaria en 2000 a 2003 (semana 31) son los siguientes, de acuerdo con los datos del Instituto Nacional de Salud (INS) (27): 20.545 en 2000, 50.627 en 2001 y 51.992 en 2002; ellos originan valores de IPA de 27,42, de 33,80 y de 32,26 por mil, respectivamente. Si el 90% de los casos provienen de Urabá y Bajo Cauca, puede concluirse que estas dos regiones habrían aportado entre 18.000 y 46.000 casos en 2000-2002. Si sus habitantes, en conjunto, en 2002, son 582.246 (Cuadro N° 3, primera parte del artículo, Iatreia, vol 16, N° 4) y los casos de este año son 46.793 (90% de 51.992), el IPA es de más de 80 por mil.
En 1999, hubo en Antioquia 34 municipios que presentaron casos de malaria, resultante de 1.005.899 habitantes expuestos; los municipios se distribuyeron según el IPA como indica el Cuadro N° 12 (28): el 56% (19/34) tuvieron IPA indicador de alto riesgo (>10 por mil) y 13 de los 19 (68%) fueron de Urabá y Bajo Cauca. En 20 de los 127 municipios de Antioquia se concentra más del 90% de los casos de malaria (29). En 1992, 77 de 124 municipios en Antioquia informaron casos de malaria (autóctona o importada); los municipios antioqueños con IPA>10 por mil fueron 29, que representaban el 51% del área del departamento, donde vivían alrededor de 720.000 personas (30).
En los diez años entre 1973 y 1982, la tasa de incidencia de malaria en Urabá osciló entre 2.463,1 y 6.410,0 por cien mil, con mediana de 2.997,3; por otra parte, en el Bajo Cauca osciló entre 3.046,9 y 7.364,6 por cien mil, con mediana de 4.463,7 (31). Fuera de los picos epidémicos, la endemia en Urabá se movió alrededor de 2.500 casos por cien mil, mientras en el Bajo Cauca se mantenía en alrededor de 4.000 casos por cien mil.
En 1987, de 57.262 casos de malaria en Antioquia, el 92,8% provino de estas dos regiones: 68,5% del Bajo Cauca y 24,3% de Urabá; las tasas ajustadas por edad para la población general (expuesta y no expuesta) de esas dos zonas fueron 32.829,3 y 4.152,9 por cien mil habitantes (26), que son valores ampliamente superiores (23 y 3 veces) a la tasa promedio de Antioquia en ese año 1987, que fue de 1.420,5 por cien mil. En el año 2000, todos los municipios de Urabá y Bajo Cauca tuvieron alto riesgo de malaria, definido por el IPA mayor de 10 casos anuales por mil habitantes, con excepción de Arboletes, Apartadó y Caucasia, cuyo IPA es de mediano riesgo (1-10 por 1.000) (28). Toda la población de ambas regiones está expuesta a la malaria; aquí, las tasas brutas de malaria, basadas en el total de habitantes, concuerdan con las tasas ajustadas (personas expuestas). En 1987, un paralelo entre las dos regiones muestra lo que indica el Cuadro N° 13, construido con datos tomados de dos informes de la DSSA (32,33).
La malaria en Turbo (Urabá) y El Bagre (Bajo Cauca), 2000-2003
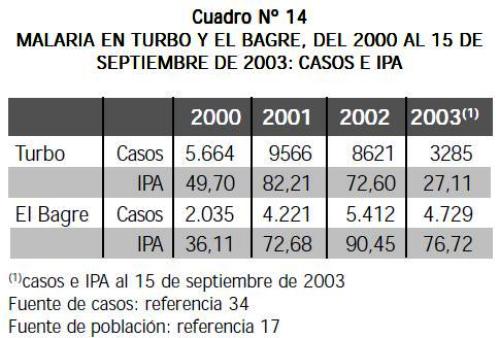
EL PROMEDIO ARITMÉTICO DEL IPA para el período 1995 a 2000 fue de 38,87 por mil en Turbo (mediana 34,10) y de 133,87 en El Bagre (mediana 177,35) (datos de la DSSA). Del 2000 a septiembre 15 de 2003, la malaria en estos dos municipios se ha comportado así (datos suministrados por escrito por la DSSA, tomados de su sistema de vigilancia epidemiológica): (34): ambos, 2001 y 2002 fueron años de aumento de casos. En Turbo, el IPA del lapso 2000-2002 fue de 68,17 por mil en promedio, mientras en El Bagre fue de 66,41. Resumiendo los dos períodos y tomando el dato para El Bagre y Zaragoza como propio de El Bagre (donde la malaria tiene más riesgo que en Zaragoza), el IPA promedio 1996-2002 fue de 54,08 por mil en Turbo y de 111,20 por mil en El Bagre. Los datos por municipio, de 2000 a septiembre 15 de 2003, aparecen el Cuadro N° 14.
Con base en los anteriores datos de 2000- septiembre 2003 (33), puede decirse:
Relación vivax: falciparum
EN TOTAL son 43.533 casos; 28.471 (65%) por P. vivax y 15.062 por P. falciparum (35%).
Frecuencia por sexo del paciente
EN LOS DOS SITIOS, sumando ambas especies y en todo el período, el 61% (26.676) de los casos afectó a hombres y el 39% (16.857) a mujeres. De los casos debidos a P. falciparum (15.062), el 62% (9.353) fue en hombres y el 38% (5.709) en mujeres (Cuadro Nº 15). De los 28.471 pacientes afectados por P. vivax, el 61% (17.323) fue en hombres y el 39% (11.148) en mujeres. Es claro que el compromiso por especie se comporta igual en ambos sexos y que los hombres son más afectados que las mujeres (relación hombre:mujer 1,5:1,0).
Edad de los enfermos
EN LOS DOS LUGARES Y SIN DISCRIMINAR POR ESPECIE, el número absoluto de casos es mayor en el grupo de 15-44 años (52%), seguido por los grupos de 5-14 (29%), 0-4 (9%), 45-60 (5%), 60 y más (2,5%) y menores de 1 año (1%). Si se considera la especie, este orden anterior se mantiene en P. vivax pero en P. falciparum, los grupos 45-60 y 0-4 intercambian posiciones.
Clínica de la malaria no complicada
SEGÚN DATOS NO PUBLICADOS del Grupo Malaria- Universidad de Antioquia, en Turbo, de 3.971 personas mayores de 1 año con síndrome febril que consultaron al puesto de diagnóstico de malaria (octubre 2002 a agosto 2003), 20% resultaron con malaria, según la gota gruesa: 59% por P. vivax, 41% por P. falciparum y casi cero (2 personas) por ambos parásitos. En El Bagre, entre 7.066 pacien tes febriles, hubo 28% con malaria: 65% por P. vivax, 35% por P. falciparum y casi cero (12 personas) por malaria mixta. Este porcentaje de 20- 28% de enfermedad palúdica entre quienes consultan por síndrome febril concuerda con el dato de 20% del ''Sistema de vigilancia centinela sobre enfermedades febriles transmitidas por vectores'' en Guaviare, Caquetá, Putumayo, Nariño, Valle y Guajira, durante 2000 y 2001 (35), pero es inferior al 40% hallado en Turbo, en junioagosto del año 2000 (36.). Estos datos sobre frecuencia del paludismo en pacientes con síndrome febril agudo son de gran importancia epidemiológica en un programa antimalárico.
Por otra parte, en Turbo y El Bagre (datos no publicados del Grupo Malaria), entre los 11.037 pacientes febriles hubo 2.763 con malaria, de los cuales 932 fueron entrevistados por el médico; de ellos hubo 625 que no pudieron ser admitidos a estudios de evaluación de medicamentos (según el protocolo de la Organización Mundial de la Salud, versión 1998); estos 625 pacientes aportaron 788 causas de no inclusión, entre las que se destacan dos que se refieren a la gravedad de la enfermedad palúdica presente en ese momento: 27.7% (218/788) tuvieron muy escaso recuento de formas parasitarias asexuales (menor de 500 por microlitro de sangre en el caso de P. falciparum o menor de 1.000 por microlitro en el caso de P. vivax) y 26% (203/788) tuvieron síntomas o signos de gravedad o peligro. Entre los síntomas/signos de peligro más frecuentes estuvieron, en su orden: 42% coluria (comprobada con examen de orina mediante tirilla reactiva), 26% hipertermia (temperatura axilar mayor de 38,5 °C), dificultad respiratoria, vómito intenso y palideztaquicardia- soplo cardíaco, cada uno con 5-7%. Estos signos clínicos peligrosos estuvieron más asociados a P. falciparum, sobre todo en Turbo. Además, hubo 6 pacientes (entre los 625 rechazados) con signos parasitológicos de peligro: hiperparasitemia (4 casos) y esquizontemia (2 casos), todos por P. falciparum.
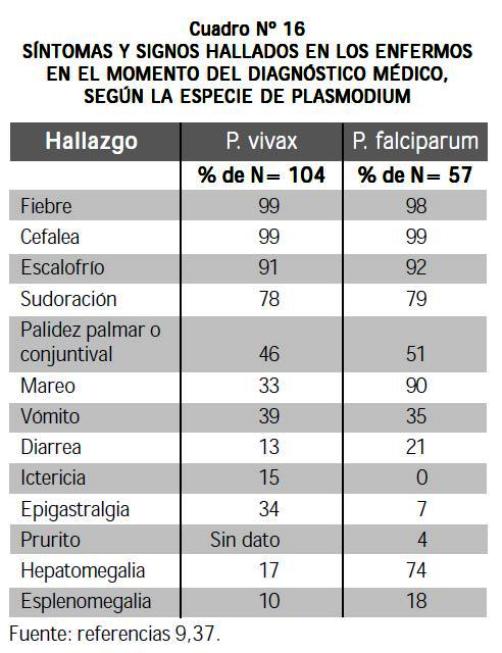
La malaria no complicada tiene el mismo cuadro clínico (síntomas, signos, pruebas de laboratorio) en ambas especies (P. vivax, P. falciparum). En Turbo, se ha evaluado recientemente la expresión clínica (síntomas, signos, hallazgos de laboratorio) de la malaria vivax (edad: entre 2 y 75 años) y la malaria falciparum (edad: mayores de 10 años) en pacientes ambulatorios no complicados, tanto hombres como mujeres (9,37) (Cuadro Nº 16). De los pacientes con vivax, el 91% residía en zona rural, el 42% estaba dedicado a la agricultura y el 35% tenía antecedentes de malaria en el año anterior. La parasitemia en el momento del diagnóstico fue de 5.865 anillos/μL en P. vivax y 6.640 anillos/μL en P. falciparum.
En los pacientes con malaria vivax, en el momento del diagnóstico se hallaron estos valores (intervalos de confianza del 95%): temperatura axilar 37,4 a 37,8 °C, frecuencia cardíaca 93 a 113/minuto, frecuencia respiratoria 24 a 28/minuto, presión arterial sistólica 108 a 114 mm Hg y diastólica 54 a 69 mm Hg.
En ambos grupos de enfermos (vivax y falciparum) fueron normales los valores de glicemia, plaquetas, eritrocitos, leucocitos, linfocitos, neutrófilos, monocitos y eosinófilos; y de las enzimas hepáticas AST y ALT. Los pacientes con vivax tuvieron bilirrubinas (total y directa) normales, pero aquellos con falciparum mostraron una leve alza. Los tiempos de protrombina y parcial de tromboplastina no se elevaron en los pacientes con falciparum.
En otro estudio en 160 pacientes mayores de un año (84 en Turbo y 76 en Zaragoza), con malaria falciparum no complicada, según criterios de la OMS 1998, se halló lo siguiente (38):
a) Los seis síntomas más frecuentes en el momento de la consulta fueron cefalea, fiebre, astenia, escalofrío, mialgias y anorexia, presentes entre el 63 y el 96% de los casos. Luego aparecen la sudoración (59% en Turbo y 76% en Zaragoza) y las náuseas (49 y 74%), seguidas de sueño (50 y 53%), dolor abdominal (40 y 58%), vómito (40 y 51%) y diarrea (13 y 32%); estos seis últimos fueron todos mucho más frecuentes en Zaragoza. La tos se halló en el 31 y el 22%, mientras que la odinofagia apareció en el 5 y el 17% de los casos de Turbo y Zaragoza, en ese orden. Por lo menos en la mitad de esas quejas hay diferencia significativa según el lugar. No se refiere ictericia.
b) En cuanto a los signos encontrados en el examen médico en el momento del ingreso al estudio, se destacan la ausencia de fiebre, la palidez conjuntival (47% en Turbo, 88% en Zaragoza), la hepatomegalia (54 y 11%)y la esplenomegalia (85 y 13%), ambas de grado muy leve, y el dolor abdominal al palpar (17 y 31%). Tampoco se refiere ictericia como signo.
Malaria cerebral en Urabá y Bajo Cauca
EN UN ESTUDIO SOBRE MALARIA CEREBRAL publicado en 1974, que recogió 30 casos, todos ellos de pacientes atendidos entre 1966 y 1972 en el Hospital Universitario San Vicente de Paúl, de Medellín, pero provenientes de las regiones de Urabá, Bajo Cauca y Occidente (39), se informa que 40% de los 30 casos se debieron a P. falciparum, 37% a ambas especies (P. falciparum, P. vivax) y 23% a P. vivax. La letalidad fue de 20% (39). En otro informe, publicado en 1984, se da cuenta de 134 casos de malaria cerebral por P. falciparum sucedidos en la región de Urabá entre 1981 y 1982; la letalidad fue de 22% (40). En 1981, la tasa de incidencia de malaria en Urabá fue 1888,6 por cien mil y la de malaria cerebral fue de 27,4 por cien mil, mientras en 1982 dichas tasas fueron 3.271,7 y 37,8, respectivamente. El 55% de los casos sucedió en hombres. Por edad, la tasa de morbilidad por malaria fue mayor en el grupo de 0-4 años (3.614,2 por cien mil), seguido de los grupos 45 y más años (2.551,2), 15-44 años (2.784,8) y 5-14 años (2.382,0); la tasa de morbilidad por malaria cerebral decreció estrictamente con la edad de los grupos: 0-4 años (55,3 por cien mil), 5-14 (50,2), 15-44 (25,9) y 45 y más (5,3 por cien mil); también decreció con la edad la tasa de mortalidad por malaria cerebral: 12,0 por cien mil (0-4 años), 11,4 (5-14 años), 5,9 (15-44) y cero (45 y más años); la tasa de letalidad fue un poco mayor en el grupo de 0-14 años (28,4 por cien enfermos) con respecto a los otros dos grupos (5-14 y 14-44 años), cada uno con 22% (40).
Malaria durante el embarazo y en el recién nacido
Bajo Cauca: malaria gestacional
HAY UN ESTUDIO descriptivo, prospectivo y longitudinal, correspondiente a 1992-1994, hecho con el total de mujeres embarazadas y con malaria residentes en los municipios de la región del Bajo Cauca (41). ''La población de estudio la constituyeron las mujeres embarazadas que fueron internadas en los hospitales de las localidades de Caucasia, El Bagre, Cáceres, Tarazá y Zaragoza por cualquier causa, fuera esta una complicación malárica o no''. Fueron 40 gestantes con edades de 14 a 24 años (promedio 21 ± 4,9 años). El Bagre aportó el 40% de los casos, seguido de Caucasia y Zaragoza, cada uno con 18%. El 92% de las mujeres tenían más de un año de residencia en la zona, el 32% fueron primigestantes y la media aritmética del tiempo de gestación fue de 29 semanas; la mayor frecuencia de malaria en el embarazo correspondió al tercer trimestre (73%), luego al segundo (17%) y al primero (10%). El 12% (5/ 40) de las pacientes se hospitalizó por complicaciones no maláricas (nefropatía, hepatopatía, edema pulmonar o amenaza de aborto), el 53% (21/40) por presentar parasitemia palúdica mayor de 50.000 anillos/mL y el 35% (14/40) por ''varias complicaciones''. Una paciente (2.5%) murió durante la hospitalización y el 97.5% de las gestantes presentaba ''mejoría'' en el momento del egreso hospitalario. La paciente que murió presentó edema agudo de pulmón en las 12 horas iniciales de la hospitalización y ''no fue posible documentar de una manera precisa su historia clínica''. En el momento de egresar, 57% de las embarazadas no habían tenido el parto, el 34% tuvieron parto normal con hijo vivo y sano y el 9% presentaron parto con muerte del producto (uno de ellos correspondió a la paciente que ingresó por amenaza de aborto).
Urabá: malaria congénita
EXISTE UN ESTUDIO DESCRIPTIVO, prospectivo y longitudinal, realizado en 1982, en Turbo, con la totalidad de los partos atendidos en el hospital local (42). Se definió como caso de malaria congénita aquel niño con demostración de Plasmodium por medio de gota gruesa en la sangre del cordón umbilical en el momento del parto o en la sangre periférica en las primeras 24 horas de vida. De las 351 pacientes atendidas por parto, 31 (8.8%) presentaron malaria en el embarazo. Tres de los recién nacidos (0.9% del total de los partos y 9.7% de los 31 partos de madres con malaria), resultaron con malaria congénita: dos por vivax, uno por falciparum. Todos tenían madre joven, mestiza, procedente de zona rural, con menos de dos años de residencia allí; las tres tenían antecedentes de malaria gestacional por vivax durante el embarazo. Ninguno de estos niños tuvo manifestaciones de la enfermedad durante la hospitalización de postparto de sus madres. Las placentas de dos de estos niños y otras dos, presentaron infección malárica activa según el estudio histopatológico. Los autores calcularon una tasa de malaria congénita de 8.5 casos por cada mil partos en la región.
Vectores de malaria en Turbo y El Bagre
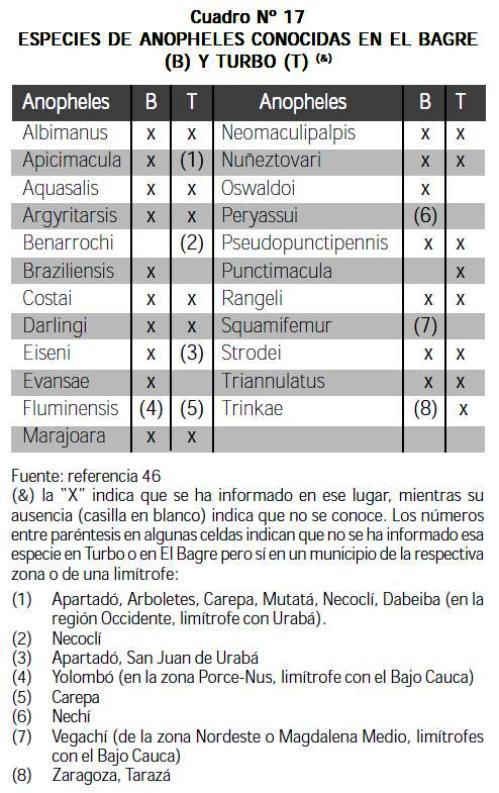
HASTA EL AÑO 2000, en Colombia, había registradas 43 especies de mosquitos del género Anopheles (43), aunque en el 2003 se refieren 38 (44). En este último estudio se señala que en el subgénero Nyssorhynchus hay 14 de las 38 especies, en el subgénero Anopheles se incluyen 9, en el subgénero Kerteszia están 7, en el subgénero Lophopodomyia se encuentran 4 y en el subgénero Stegomyia hay 3 (44). Once especies son vectoras de paludismo en Colombia: tres son vectores principales y pertenecen al subgénero Nyssorhynchus (An. albimanus, An. darlingi, An. nuñeztovari) y ocho son vectores secundarios (Nyssssorhynchus: An. aquasalis, An. oswaldoi, An, rangeli, An. trinkae; Anopheles: An. pseudopunctipennis, An. punctimacula; Kerteszia: An. lepidotus, An. neivai) (44).
De acuerdo con la información difundida por la DSSA, en Antioquia se han identificado 23 especies de anofelinos, la mayoría de ellos en las zonas de Urabá y Bajo Cauca. En Turbo y El Bagre se han informado las que aparecen en el Cuadro Nº 17. An. squamifemur no se conoce ni en Turbo ni en El Bagre, pero sí en Vegachí, un municipio en la intersección del valle medio del Magdalena y el Nordeste antioqueño, áreas limítrofes, por el sur, con el Bajo Cauca. An. fluminensis está en Carepa, en la zona de Urabá, pero no en el Bajo Cauca, aunque sí en Yolombó, perteneciente a la zona Porce-Nus, limítrofe por el sur con el Bajo Cauca.
En 1993 se informó que en el interior de 44 viviendas de Necoclí, en Urabá, se halló que An. albimanus y An. nuñeztovari fueron el 70% de los adultos capturados, mientras que An. punctimacula, An. pseudopunctipennis y An. darlingi representaron el 19% (todas las anteriores 5 especies son vectores importantes de malaria); el restante 11% correspondió a anofelinos con escasa o ninguna importancia como vectores palúdicos. La distribución de los anofelinos y la dinámica de su población fue diferente en las tres subzonas ecológicas del lugar (litoral, colinas y submontañosa) (45).
4. El problema para interpretar la falla terapéutica de los tratamientos antimaláricos
Los porcentajes de falla
EN 1998 se hicieron evaluaciones sobre la respuesta terapéutica al tratamiento antimalárico en pacientes con paludismo falciparum no complicado. De nuevo, en 2001-2003 se hicieron otras evaluaciones con medicamentos administrados como monoterapia o como combinación. Hay que afirmar que, aunque algunos fármacos se evaluaron como monoterapia, en la práctica médica cotidiana no deben usarse de esa manera, sino combinados con otros, tal como lo recomiendan las normas del Ministerio de Salud de Colombia y de la DSSA (Colombia- Minsalud).
Los resultados de las investigaciones en 2001-2003 indican lo siguiente: para la cloroquina (CQ), la falla terapéutica hallada en El Bagre-Zaragoza (Bajo Cauca) y en Turbo (Urabá) en la malaria falciparum ha aumentado mucho desde 1998 a 2002, hasta el punto de hacer inútil y peligroso su empleo, que debe ser descontinuado, como en efecto lo ha decidido la DSSA desde agosto 2002. No debe emplearse ni sola ni combinada, para malaria falciparum. En la malaria vivax, la CQ sigue mostrando eficacia del 100% y es la primera opción terapéutica.
La combinación sulfadoxina-pirimetamina (S-P) ha alcanzado el um bral para considerar su no uso como tratamiento de la malaria falciparum no complicada, pero puede y debe seguir usándose combinada con otros antimaláricos, como amodiaquina (AQ) o mefloquina (MQ), pero no con cloroquina. Con AQ y con MQ su eficacia fue mayor del 99%, en Turbo y en El Bagre. Los efectos adversos con estas combinaciones fueron bajos en frecuencia y siempre leves, de tal manera que nunca hubo que suspender el medicamento; además, las quejas desaparecieron en pocos días.
La AQ, usada como monoterapia en 1998, falló en 3% de los pacientes en Zaragoza y en 7% en Turbo (3,5,7); no se ha evaluado de nuevo como monoterapia con el mismo protocolo de la OMS 1998 (21 días de seguimiento), pero sí con uno similar al anterior, excepto porque fueron 10 días de seguimiento. La respuesta de 57 pacientes en Turbo, fue adecuada en el 100%. Si la AQ regresa al mercado, debiera retomarse en vez de la mefloquina, pero no en monoterapia sino combinada son S-P. En efecto, a partir de octubre de 2003, la DSSA adoptó el esquema AQ+S-P como la primera opción para la malaria falciparum no complicada.
La MQ es usada por el programa estatal de tratamiento antimalárico solamente desde mediados del 2002, pero desde antes estaba disponible en el mercado de medicamentos, y se podía obtener sin dificultad, salvo la de su precio, que es muchas veces superior al de los medicamentos indicados por las normas de las autoridades sanitarias. Aunque su eficacia como monoterapia fue alta, la MQ no debe usarse de esta manera, para evitar la pronta aparición de falla y resistencia, que es común cuando se emplea de tal forma. La MQ debe usarse combinada con otro(s) medicamento(s), como la S-P, que es la recomendación de la DSSA.
La falla terapéutica y la resistencia parasitaria
EN LA ACTUALIDAD, la experiencia mundial con el tratamiento de la malaria permite decir que los fenómenos de falla terapéutica y resistencia son diferentes aunque están asociados. La evaluación de la respuesta terapéutica del paciente (in vivo) es ahora el criterio fundamental para orientar la formulación de políticas y el uso de medicamentos, mientras la evaluación de la resistencia de Plasmodium (en medios de cultivo, in vitro) es apenas una herramienta de investigación. En el paciente se evalúa un fenómeno que depende de múltiples factores, tanto del medicamento (clase, dosis, vía de administración, características farmacocinéticas y farmacodinámicas, metabolismo, combinaciones), como del parásito (variante genética o genotipo, virulencia, velocidad de multiplicación, adhesividad a las células de la microcirculación del hospedero, etc.) y del hospedero (edad, estado nutricional, estado general, enfermedades y procesos asociados (embarazo, estrés, inmunocompetencia), rasgos genéticos (por ejemplo, metabolismo del fármaco), parasitemia, cantidad de parásitos secuestrados o adheridos a las células hospederas, etc.). En cambio, la evaluación in vitro básicamente mide la relación parásito-medicamento pero no en un sistema vivo, abierto y complejo, sino en otro artificial, cerrado y simple, alejado de la realidad del enfermo y de la enfermedad. Al menos en la experiencia del Grupo Malaria-Universidad de Antioquia, la concordancia entre la falla terapéutica in vivo y la resistencia in vitro es muy pobre (3-5,7).
Las variantes resistentes del Plasmodium surgen espontáneamente en la naturaleza, en los pacientes infectados o enfermos, sin necesidad de la presencia de medicamentos antimaláricos ni afines. La frecuencia de estas mutaciones genéticas es baja y parcialmente conocida. El uso incorrecto de los fármacos es el que ejerce una acción selectiva en la población de Plasmodium, de tal manera que las mutantes resistentes no desaparecen sino que, al contrario, proliferan y al desaparecer las variantes susceptibles por efecto del medicamento, las mutantes resistentes pasan a ser mayoritariamente dispersadas por los vectores anofelinos, convirtiéndose en las dominantes en un ambiente ecoepidemiológico determinado e invadiendo en forma progresiva otros de tales ambientes. Por esto, es indispensable una política de empleo de medicamentos antimaláricos que sea clara, rigurosa y basada en argumentos científicos. Por otra parte, es necesaria una actitud de responsabilidad por parte de los médicos y ordenadores de tratamientos para la malaria, quienes no deben usar drogas no adoptadas y deben ceñirse a los esquemas de trata miento aprobados (medicamento, combinaciones, dosis, vía de administración, tiempo de tratamiento, etc.). También se requiere que los administradores del sistema sanitario comprendan la situación y actúen en forma responsable ante la realidad: la resistencia a los antimaláricos es un problema grave y creciente en Antioquia y en Colombia.
BIBLIOGRAFÍA
1. DE LOS RÍOS J, RESTREPO M. Malaria: avances, comentarios y comportamiento en el departamento de Antioquia de 1958 a 1977. Bol Epidemiol Antioquia, 1978; 3: 24-40. [ Links ]
2. DIRECCIÓN SECCIONAL DE SALUD DE ANTIOQUIA DSSA. Paludismo en el municipio de Girardota. Bol Epidemiol Antioquia, 1981; 6: 53. [ Links ]
3. BLAIR S, LACHARME L, CARMONA J, TOBÓN A. Resistencia del Plasmodium falciparum a los antimaláricos en Urabá y Bajo Cauca Antioqueño, 1998. Rev Epidemiol Antioquia, 1999; 24: 207-215. [ Links ]
4. BLAIR S, CARMONA-FONSECA J, CORREA AM, MORALES GE, PELÁEZ C, MORALES R. La resistencia a la cloroquina no está asociada a los niveles de este medicamento en el plasma. Rev Epidemiol Antioquia, 2001; 26: 31-41. [ Links ]
5. BLAIR S, LACHARME L, CARMONA-FONSECA J. Resistance of Plasmodium falciparum to antimalarial drugs in Zaragoza (Antioquia, Colombia), 1998. Mem Inst Oswaldo Cruz, 2002; 97: 401-406. [ Links ]
6. LÓPEZ YL, ARROYAVE A, SALAZAR A. Evaluación de la resistencia in vivo a los medicamentos antimaláricos. El Bagre, Antioquia, 1998. Rev Epidemiol Antioquia, 1999; 24: 181-194. [ Links ]
7. BLAIR S, LACHARME L, CARMONA-FONSECA J, TOBÓN A. Resistencia de Plasmodium falciparum a tres fármacos antimaláricos en Turbo (Antioquia, Colombia), 1998. Rev Panam Salud Pública, 2001; 9: 23-29. [ Links ]
8. MONTOYA L, MAESTRE A, CARMONA-FONSECA J, LÓPEZ D, DO ROSARIO V, BLAIR S. Plasmodium falciparum: diversity studies of isolates from two Colombian regions with different endemicity. Exp Parasitol, 2003; 104: 14-19. [ Links ]
9. ECHEVERRI M, TOBÓN A, ÁLVAREZ G, CARMONAFONSECA J, BLAIR S. Clinical and laboratory findings of Plasmodium vivax malaria in Colombia, 2001. Rev Inst Med Trop S Paulo, 2003; 45: 29-34. [ Links ]
10. BLAIR S, TORO MF, CORREA AM, DÍAZ A, ZABALETA J, CARMONA-FONSECA J. Niveles séricos elevados de interleuquina-10 en pacientes con malaria aguda. Acta Med Col, 1999; 24: 15-18. [ Links ]
11. BLAIR S, CARMONA-FONSECA J, CORREA A. Malaria en niños: relaciones entre nutrición e inmunidad. Rev Panam Salud Pública, 2002; 11: 5-14. [ Links ]
12. CARMONA-FONSECA J, ÁLVAREZ G, BLAIR S. Nutritional prognostic value of apolipoprotein A-1 in children with and without malaria. J Health Popul Nutr. Aceptado para publicación en 2004. [ Links ]
13. BLAIR S, ÁLVAREZ G, VILLA A, CARMONA-FONSECA J, RÍOS L. Estado nutricional y niveles de inmunoglobulinas y citocinas en niños con malaria. Anales Pediatría (Barcelona), 2003; 58: 418-424. [ Links ]
14. PLAN ESTRATÉGICO DE ANTIOQUIA PLANEA. De la visión de futuro hacia la identificación de las líneas estratégicas. Subregión del Urabá. Medellín: Planea; 1999. [ Links ]
15. PLAN ESTRATÉGICO DE ANTIOQUIA PLANEA. De la visión de futuro hacia la identificación de las líneas estratégicas. Subregión del Bajo Cauca. Medellín: Planea; 1999. [ Links ]
16. DSSA. Diagnóstico de la situación de salud de Antioquia. Rev Epidemiol Antioquia 2000; 25: 9-239. [ Links ]
17. DEPARTAMENTO NACIONAL DE ESTADÍSTICA DANE. Consulta realizada el 25 septiembre 2003 en: http://www.dane.gov.co/inf_est/series_proyecciones.htm
18. MAYA LE, DE LOS RÍOS J. Mortalidad en Antioquia 1966- 1982. Bol Epidemiol Antioquia 1983; 8: 166-185. [ Links ]
19. DSSA. Series cronológicas de salud. Medellín: DSSA; 1994. [ Links ]
20. DSSA: http://www.dssa.gov.co/evitables/evitables.htm. Consulta: 27 sept 2003.
21. DANE. http://www.dane.gov.co/inf_est/vitales.htm). Consulta: 27 sept 2003.
22. DSSA: http://www.dssa.gov.co/htm/poblacion.htm Consulta: 27 sept 2003.
23. DSSA http://www.dssa.gov.co/dowload/consulta.xls. Consulta: 27 sept 2003.
24. DSSA http://www.dssa.gov.co/dowload/egresos1.xls. Consulta: 27 sept 2003.
25. DSSA. Enfermedades transmitidas por vectores. Malaria. Bol Epidemiol Antioquia, 1997; 22: 499-501. [ Links ]
26. ÁLVAREZ G, ÁNGEL C, VARGAS GE. La malaria en Antioquia. Bol Epidemiol Antioquia, 1988; 13: 174-179. [ Links ]
27. COLOMBIA INSTITUTO NACIONAL DE SALUD INS: Consultada el [ Links ]27 sept 2003:http://www.ins.gov.co/ epidemiologia/cce/etv/2003/2003_etv_bol31.PDF)
28. DSSA. Enfermedades transmitidas por vectores. Malaria. Bol Epidemiol Antioquia, 2000; 25: 129-132. [ Links ]
29. ESCOBAR JP. El control descentralizado e integrado de la malaria en Antioquia, Colombia. Biomédica, 1997; 17 (Supl): 72-80. [ Links ]
30. DSSA. Problemas de salud relacionados con los vectores. Bol Epidemiol Antioquia, 1993; 18: 18-24. [ Links ]
31. URIBE A, CARVAJAL P. Paludismo en Antioquia: actualización de tendencias y aspectos epidemiológicos, 1959-1982. Bol Epidemiol Antioquia, 1983; 8: 69-73. [ Links ]
32. RODRÍGUEZ MA. La malaria del oro. Bol Epidemiol Antioquia, 1988; 13: 277-279. [ Links ]
33. COLIMÓN J. Programa de malaria en Urabá, Antioquia, 1987. Bol Epidemiol Antioquia, 1988; 13: 417-421. [ Links ]
34. GALEANO A. Datos del programa Sivigila de la DSSA, suministrados por escrito por el doctor Luis Armando Galeano, en septiembre de 2003. [ Links ]
35. QUINTERO J, GARCÍA I, VELANDIA M, BERNAL MP, CEDEÑO D. Sistema de viglancia centinela sobre enfermedades febriles transmitidas por vectores, con énfasis en fiebre amarilla, dengue y malaria en el departamento de Guaviare, 2001. Informe Quincenal Epidemiológico Nacional, 2002; 7: 261-288. [ Links ]
36. LONDOÑO B, CARMONA J, BLAIR S. Comparación de los métodos Optimal y gota gruesa para el diagnóstico de malaria en una zona endémica sin epidemia. Biomédica, 2002; 22: 466-475. [ Links ]
37. LÓPEZ ML, CARMONA-FONSECA J, PIÑEROS JG, ÁLVAREZ G, BLAIR S. Efectos de la amodiaquina en pacientes con malaria no complicada por Plasmodium falciparum. Sometido a la Rev Panam de Salud Pública. [ Links ]
38. LÓPEZ ML, PIÑEROS JG, BLAIR S, CARMONA-FONSECA J. Relación entre la respuesta terapéutica y el riesgo de malaria no complicada por Plasmodium falciparum en Antioquia (Colombia), 2002. Aceptado para publicación en Rev Epidemiol Antioquia, 2004. [ Links ]
39. BETANCUR S, RICAURTE ME, RAMÍREZ R. Malaria cerebral: revisión clínica de 30 casos. Informe preliminar. Antioquia Médica, 1974; 24: 27-34. [ Links ]
40. FRANCO S, MORALES C, VANEGAS A, MORENO F, MEJÍA J. Malaria cerebral en Urabá, 1981-1982. Antioquia Médica, 1984; 33: 61-79. [ Links ]
41. GARCÍA H. Embarazadas hospitalizadas por malaria en el bajo Cauca Antioqueño: incidencia y comportamiento. Instituto Colombiano de Medicina Tropical, Dirección Seccional de Salud de Antioquia, Medellín, 1996. Informe disponible en el Grupo Malaria: sblair@catios.udea.edu.co. [ Links ]
42. FRANCO S, BLAIR S, ARISTIZÁBAL M, GÓMEZ JF, CAÑAS L, POSADA A. Malaria congénita. Facultad de Medicina y Centro de Investigaciones Médicas, Universidad de Antioquia, Medellín, 1985. Informe disponible en el Grupo Malaria: sblair@catios.udea.edu.co. [ Links ]
43. OLANO VA, BROCHERO HL, SUÁREZ R, QUIÑONES ML, MOLINA J. Mapas preliminares de la distribución de especies de Anopheles, vectoras del paludismo en Colombia. Informe Quincenal Epidemiológico Nacional 2000; 5: 339-346. [ Links ]
44. QUIÑONES ML. Vectores de malaria en Colombia. Ponencia presentada en el Seminario de la Sociedad Colombiana de Entomología (Socolen), en agosto 2003. [ Links ]
45. VALDERRAMA R, FRANCO S, BLAIR S, SUÁREZ MF, OSORIO L, OSPINA MN, et al. Dinámica de la población de Anopheles en áreas costeras endémicas de malaria en Colombia. Biomédica, 1993; 13 (Supl 1): 143. [ Links ]
46. DSSA. Juego de tres afiches sobre vectores de malaria en los municipios de Antioquia. Medellín; DSSA, 2002. [ Links ]
recibido: 10 de noviembre de 2003
aceptado: 24 de febrero de 2004
1 Segunda parte del escrito; la primera parte se publicó en el número de diciembre 2003 (volumen 16, número 4 de esta misma revista).