Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.18 no.1 Medellín Jan./Mar. 2005
ARTÍCULO DE REVISIÓN
Control de la hipertensión arterial con medicamentos: actualización 2005
Pharmacologic control of high blood pressure: up to date 2005
Juan Manuel Toro Escobar1
1 Profesor asociado, Jefe del Departamento de Medicina Interna, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
Contacto: jmtoro@medicina.udea.edu.co
RESUMEN
El uso adecuado de los medicamentos antihipertensivos es fundamental para garantizar el cumplimiento de las metas de presión arterial y la adherencia de los pacientes al tratamiento de la hipertensión, elementos necesarios para cumplir con el objetivo fundamental de disminuir el riesgo absoluto cardiovascular de los pacientes.
Esta es una revisión narrativa basada en una búsqueda sistemática de la literatura, en la cual se seleccionaron los estudios aleatorizados controlados de terapia antihipertensiva inicial y se compararon tratamientos entre fármacos de dos o más grupos, que tengan como desenlace la reducción de eventos cardiovasculares.
PALABRAS CLAVE: antihipertensivos, eventos cardiovasculares, hipertensión arterial
SUMMARY
Adequate use of antihypertensive drugs is one of the key elements to guarantee the achievement of blood pressure goals and the adherence of patients to treatment, in order to diminish the absolute cardiovascular risk. This article is a narrative review based on a systematic literature search in which randomized, controlled studies of initial antihypertensive therapy were selected and treatments with drugs of two or more groups were compared having as outcome the reduction of cardiovascular events.
KEY WORDS: antihypertensives, arterial hipertension, cardiovascular events
INTRODUCCIÓN
Los objetivos de disminuir las cifras elevadas de presión arterial (PA) son: abolir la enfermedad cerebrovascular hemorrágica, la falla cardíaca, la retinopatía hipertensiva y la nefroesclerosis por hipertensión (HT), y disminuir los eventos ateroescleróticos agudos oclusivos principalmente coronarios o cerebrales. Hoy es claro que, para lograr estos objetivos, es necesario cumplir a cualquier precio unas metas de cifras tensionales, cada vez menores y más estrictas, definidas actualmente en 140/90 (mm Hg) para el hipertenso de riesgo bajo o sin lesión de órgano blanco, 130/80 para el de riesgo alto y 125/75 para el paciente con nefrosis. 1,2 Mientras más rápido se logren estas metas, más pronto se evidencia el beneficio de la intervención. 3
Actualmente, de los pacientes con HT solo el 30% llegan a cumplir las metas. 4 Esto se debe a muchos factores: la mínima adherencia de los pacientes a los cambios terapéuticos en el estilo de vida y a la terapia farmacológica, el no seguimiento de las guías vigentes por los prestadores de servicios de salud, el aumento de los hipertensos de alto riego que requieren metas más estrictas e igualmente son más difíciles de tratar pues necesitan tres o cuatro medicamentos y finalmente el uso no adecuado de los medicamentos antihipertensivos. El objetivo de esta revisión es resumir algunos conceptos recientes sobre el uso de los antihipertensivos que permitan un empleo más adecuado por parte de los prestadores de servicios de salud.
La evidencia epidemiológica sobre los beneficios del tratamiento de la HT es tan fuerte que hoy no es ético realizar estudios clínicos controlados contra placebo. Los estudios clínicos actuales en HT comparan el inicio del tratamiento entre dos o más fármacos y deben garantizar el cumplimiento de la misma meta de PA en los grupos estudiados añadiendo tantos fármacos como sea necesario, diferentes al inicial de los grupos. Además, los desenlaces estudiados deben ser clínicamente relevantes y no limitarse solo al control de la PA sino tomar en cuenta también la reducción de la mortalidad total, la mortalidad por eventos cardiovasculares agudos (ECVA), los ECVA no fatales, la falla cardíaca, la falla renal, y la demencia.
Para esta revisión se hizo una búsqueda sistemática de la literatura en MEDLINE utilizando los términos HYPERTENSION (Medical Subject Headings –MeSH–), DRUG THERAPY (MeSH) y RANDOMIZED CONTROLLED TRIAL; se escogieron artículos en cualquier idioma que incluyeran pacientes mayores de 19 años entre 1994 y 2004. De las publicaciones encontradas se seleccionaron aquellos estudios que comparaban el inicio del tratamiento antihipertensivo entre dos o más medicamentos y cuyos desenlaces fueran la disminución de la mortalidad o morbilidad cardiovascular. Con este insumo y otros artículos seleccionados por el autor se hizo una revisión narrativa que pretende precisar algunas pautas para la escogencia de los medicamentos antihipertensivos.
RESULTADOS
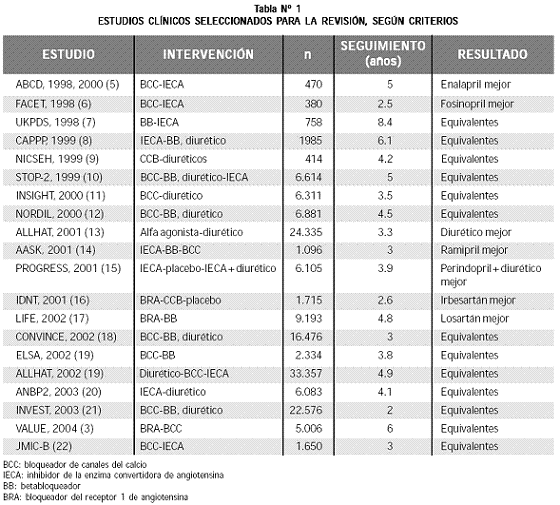
Se encontraron 676 artículos en la búsqueda inicial; luego de depurados según los criterios de inclusión para esta revisión sistemática, se escogieron 20 estudios, los cuales se resumen en la tabla Nº 1.
MECANISMOS DE ACCIÓN Y NUEVA CLASIFICACIÓN DE LOS ANTIHIPERTENSIVOS
Los medicamentos puramente vasodilatadores como la hidralazina o el minoxidilo producen a corto plazo grandes reducciones de la PA pero, posteriormente, el organismo activa mecanismos compensadores que disminuyen su efectividad, por un fenómeno llamado seudotolerancia. 23 Los mecanismos básicos de la seudotolerancia son la retención de sodio por el riñón y la activación del eje renina–angiotensina–aldosterona (RAA); de esta manera solo los fármacos que actúan en alguno de estos dos niveles básicos conservan su efectividad a largo plazo.
Existen tres grandes grupos de antihipertensivos: 24
1. Los que actúan sobre el eje renina–angiotensinaaldosterona (RAA) al que pertenecen los inhibidores de la enzima convertidora de angiotensina (IECA), los bloqueadores del receptor 1 de la angiotensina 2 (BRA), los beta bloqueadores (BB) y los agonistas alfa 2 centrales.
2. Aquellos con alguna acción natriurética: diuréticos, antagonistas de la aldosterona, los bloqueadores de canales de calcio (BCC) y los bloqueadores alfa 1 adrenérgicos.
3. Al grupo de vasodilatadores puros sin otras acciones pertenecen entre otros el minoxidilo y la hidralazina. Estos nunca se deben utilizar solos o como primer fármaco.
El conocimiento de esta clasificación es importante. Si conocemos antes de iniciar el tratamiento la actividad de renina plasmática de nuestros pacientes, podremos escoger el antihipertensivo de una manera más racional y lograr las metas más rápido y con menor número de fármacos. 25 Algunas características como ser paciente de alto riesgo, diabético o con nefropatía están a favor de que la HT sea dependiente de renina, mientras que ser anciano o de raza negra inclinan a pensar más en que dependa de volumen. Igualmente, si no hemos podido lograr las metas con una dosis adecuada de un medicamento, puede ser más lógico agregar un segundo fármaco de otro grupo. La elección del antihipertensivo para el paciente debe estar basada en el perfil fisiopatológico de la HT y en la presencia o no de enfermedades concomitantes según lo establecido por el VII Comité Nacional Conjunto en prevención, diagnóstico, evaluación y tratamiento de la HT. 1
ANTIHIPERTENSIVOS
DIURÉTICOS: los diuréticos tiazídicos son hoy la opción más costo–eficaz en el tratamiento de la HT. La sólida evidencia mostrada en el estudio ALLHAT 12,19 y en un metaanálisis de varios estudios, 26 además de su bajo costo, permiten afirmar lo anterior. El estudio ALLHAT mostró la equivalencia entre iniciar el tratamiento antihipertensivo con una tiazida (clortalidona) y un IECA o un BCC, al menos para los desenlaces primarios. La potencia varía de un paciente a otro, pero el efecto es más marcado sobre la presión sistólica. Los efectos diurético y natriurético de las tiazidas son responsables únicamente de su acción a corto plazo; se sabe que la acción antihipertensiva persiste por el efecto vasodilatador producido por una alteración en el transporte intracelular de iones; es decir, que el hecho de que el paciente no manifieste un aumento de su diuresis no quiere decir que no exista acción antihipertensiva de la tiazida.
Algunos efectos metabólicos conocidos de las tiazidas (hipokalemia, elevación del colesterol LDL, hiperglucemia) pudieran disminuir sus efectos benéficos. Estos son dependientes de la dosis, pero incluso en las altas de más de 50 mg al día de hidroclorotiazida son de significado clínico dudoso.27 La hiponatremia, las crisis de gota y la trombocitopenia son efectos idiosincrásicos, no dependientes de la dosis y sí contraindican el uso de estas drogas en el paciente que los sufre. La hidroclorotiazida no aumenta su potencia como antihipertensivo cuando se sobrepasa la dosis usual máxima de 25 mg/día y pierde su eficacia clínica cuando la creatinina sérica es mayor de 1.5 mg/dL.
Los diuréticos de asa como la furosemida no son antihipertensivos ya que no poseen acción vasodilatadora arterial persistente. Solo lo son a corto plazo por la hipovolemia que pueden producir. En algunos casos la activación que hacen del sistema adrenérgico y del eje RAA puede producir paradójicamente elevación de las cifras de presión arterial. Se utilizan como terapia conjunta en pacientes hipertensos con deterioro de la función renal o falla cardíaca con edemas. 28
BETA–BLOQUEADORES: estos medicamentos fueron hasta recientemente la base del tratamiento de la HT junto con los diuréticos. Sin embargo, la observación de que otorgan una menor protección para eventos cardiovasculares 17,29,30 ha hecho que las guías recientes los reserven para enfermedades concomitantes del hipertenso, en las cuales sí tienen un efecto más allá del antihipertensivo.1 Son medicamentos de uso obligado en pacientes con todas las variedades clínicas de enfermedad coronaria y en falla cardíaca de cualquier origen.
El efecto antihipertensivo de los BB depende en su mayor parte de la inhibición de la secreción de renina pues la acción cardiodepresora contribuye poco a este efecto. Igualmente, la acción benéfica de los BB se debe al bloqueo del receptor B1; el bloqueo del receptor B2 pudiera disminuir el beneficio cardiovascular y perjudicar a pacientes con enfermedad pulmonar crónica obstructiva o enfermedad arterial oclusiva, motivos por los cuales no hay razón actualmente para utilizar BB poco selectivos en HT. 30
Todos los BB están contraindicados en pacientes con bloqueo cardíaco AV de cualquier grado o con bradicardia sinusal marcada. Sin embargo, el efecto colateral que más frecuentemente obliga a suspenderlos es la sensación de fatiga, que parece depender más de la penetración del BB al sistema nervioso central que de una disminución del gasto cardíaco. Si es indispensable utilizar un BB puede recurrirse al atenolol, que es menos liposoluble, en vez del metoprolol. Una contraindicación ya superada para el uso de BB es la diabetes: al menos en los diabéticos tipo 2 el uso de estos medicamentos es seguro y tiene un efecto protector superior al de otros grupos farmacológicos. 7 Los BB con efecto alfa bloqueador simultáneo como labetalol o carvedilol parecen tener un mayor poder para disminuir las cifras tensionales; pudieran tener un mejor efecto en los pacientes con falla cardíaca y menos efectos metabólicos adversos. 31,32
BLOQUEADORES DE CANALES DEL CALCIO: este grupo heterogéneo de medicamentos ejerce su acción antihipertensiva mediante sus efectos natriuréticos, vasodilatadores y en los que no son dihidropiridínicos, también cardiodepresores. En poblaciones generales de hipertensos pueden tener una mayor potencia que otros grupos farmacológicos y un logro de metas más rápido y con un menor número de drogas. 3,11,19
Los estudios prospectivos aleatorizados que han comparado el tratamiento antihipertensivo iniciado con BCC u otros grupos farmacológicos, han demostrado la seguridad con el uso de BCC y en general han probado un efecto protector similar al de los otros grupos. 3,6,11,12,18,19,21,22 Debe resaltarse que estos estudios se realizaron con BCC de acción larga o con formas farmacológicas que garantizan 24 horas de cubrimiento; el uso de BCC de acción corta administrados menos de tres o cuatro veces diarias continúa siendo inadecuado. 33 Aunque en muchas ocasiones deben ser utilizados junto con otras drogas para lograr el cumplimiento de metas, ninguna guía actual los recomienda como primera opción terapéutica. 1,2
Los BCC dihidropiridínicos (amlodipino, nifedipino) disminuyen de una manera menos efectiva la presión intraglomerular, por lo que actualmente no se recomienda su uso como primera droga en pacientes con nefropatía diabética o disfunción renal de cualquier origen. 14,16 El verapamilo aunque sí parece disminuir la presión intraglomerular tampoco ha mostrado efecto nefroprotector en estudios clínicos en nefropatía diabética. 34 Estudios recientes demostraron la seguridad en el uso del amlodipino y el nifedipino de acción prolongada, en pacientes con enfermedad coronaria incluso sin HT. 35,36 El edema vasogénico es el efecto más común de los BCC y como no se debe a retención hidrosódica no mejora con el uso de diuréticos. Los BCC con acción sobre los canales tipo T como el lercanidipino disminuyen la presión glomerular tanto como los IECA y producen menos edemas. 37,38
INHIBIDORES DE LA ENZIMA CONVERTIDORA DE ANGIOTENSINA: el sistema RAA posee acciones hipertensoras, aterogénicas y glomeruloesclerosantes, por lo tanto, su inhibición se ha convertido en uno de los blancos más atractivos de la terapia cardiovascular. Los IECA logran un bloqueo parcial de este eje al inhibir la formación de angiotensina II por una de las enzimas que realizan este proceso, la enzima convertidora. En general los IECA han mostrado una reducción de la morbimortalidad cardiovascular en los hipertensos al menos similar a la de los otros grupos. 7,10,19,20,22,26 Incluso en ausencia de hipertensión, se han demostrado beneficios en pacientes con falla cardíaca, nefropatía diabética y deterioro inicial de la función renal de cualquier origen. 39,40–43 Actualmente el uso de IECA es recomendación 1, nivel de evidencia A, para pacientes con enfermedad coronaria estable 44 debido a su acción antiaterogénica y a la evidencia de la reducción de eventos coronarios agudos observada en los estudios HOPE y EUROPA; 45,46 sin embargo, se duda de si esta acción es adicional al efecto logrado con la reducción máxima del colesterol LDL en pacientes de prevención secundaria. 47 Debe resaltarse que para obtener estos efectos hay que utilizar las dosis más altas toleradas del medicamento.
Las guías vigentes 1,2 recomiendan el uso de uno de los IECA como primer medicamento en hipertensos con falla cardíaca, disfunción ventricular izquierda asintomática, enfermedad coronaria en cualquiera de sus manifestaciones, diabetes mellitus, nefropatía no diabética, enfermedad cerebrovascular isquémica (siempre asociado a una tiazida) 15 y, muy posiblemente, en no hipertensos con nefropatía diabética. Solo existen estudios aleatorizados prospectivos de nefroprotección en diabéticos tipo 1. Es posible que estas acciones sean más marcadas en los IECA con acción inhibitoria del sistema ECA tisular como quinapril, perindopril, trandolapril o ramipril.
Es claro que los IECA poseen un efecto antihipertensivo menos intenso que los BCC. 19 Al menos en los pacientes de alto riesgo cardiovascular o con enfermedades concomitantes es importante mantener una inhibición sostenida del eje RAA, utilizando drogas con vida media larga o intervalos adecuados de administración. La tos es el efecto indeseable más común de los IECA: es un efecto de clase producido por el aumento de los niveles tisulares de bradiquininas; en muchas ocasiones obliga a suspender el medicamento. La tos por IECA es más frecuente en mujeres y en pacientes con enfermedad pulmonar crónica previa, puede aparecer incluso luego de varios años de uso del medicamento o quedar como síntoma residual de una infección respiratoria alta o baja.
BLOQUEADORES DEL RECEPTOR DE ANGIOTENSINA 2: los BRA2 son el grupo más nuevo de drogas antihipertensivas; de todos los grupos tienen el mejor perfil de efectos secundarios que son similares a los del placebo. Se trata de un grupo de medicamentos muy similares entre sí con algunas diferencias mínimas en cuanto a dosis–respuesta y farmacodinamia. 48 El losartán ha demostrado su superioridad al compararlo con BB, como inicio de tratamiento antihipertensivo en pacientes de alto riesgo. 17 Las indicaciones de los BRA pueden ser las mismas de los IECA; hasta el momento se ha demostrado equivalencia con estos y superioridad frente a otros grupos de drogas en el manejo de la falla cardíaca 49–51 y la nefropatía diabética. 16,52,53
En los megaestudios clínicos se ha venido observando una disminución de los casos nuevos de diabetes mellitus en los grupos de pacientes tratados con IECA o BRA. Inicialmente se pensó que esto se debía a un mayor número de diabéticos por el efecto hiperglucemiante de los diuréticos y los BB; sin embargo, recientemente el estudio VALUE comparó un BRA (valsartán) con amlodipino que no afecta la glucemia y nuevamente se observó un efecto protector contra la diabetes mellitus. 3 Iniciando con el telmisartán y otros BRA aún en desarrollo se ha observado una acción sobre el receptor nuclear PPAR–Gama, sitio donde actúan también los antidiabéticos de la familia de las tiazolidinedionas; esto podría explicar al menos en parte la reducción de casos de diabetes. 54 Está justificado iniciar el tratamiento antihipertensivo con IECA o BRA en pacientes con alto riesgo de desarrollar diabetes mellitus como los obesos, los intolerantes a los carbohidratos o con síndrome metabólico o aquellos con historia familiar clara de DM.
ANTAGONISTAS DE LA ALDOSTERONA: este grupo de fármacos aún no ha sido confrontado en estudios clínicos con otros antihipertensivos. Inicialmente se utilizaron junto con las tiazidas como potenciadores de su acción o ahorradores de potasio. Ahora se conoce su efecto antihipertensivo que es superior al de los IECA y sinérgico con este, con una mayor respuesta en pacientes con síndrome metabólico y con posibles efectos benéficos en la remodelación vascular. Son particularmente útiles en pacientes con hipertensión refractaria esencial en quienes pueden disminuir el número de drogas utilizadas. 55 La eplerenona conserva todas las acciones vasculares y humorales de la espironolactona sin los efectos indeseables de ginecomastia o trastornos menstruales. 56,57
BLOQUEADORES ALFA ADRENÉRGICOS: la rama de tratamiento antihipertensivo que se iniciaba con doxazosina en el estudio ALLHAT debió ser suspendida prematuramente debido a la presencia estadísticamente significativa de nuevos casos de falla cardíaca. 13 Actualmente su uso como monoterapia o terapia inicial se limita a los pacientes hombres que simultáneamente padecen hipertrofia prostática benigna no quirúrgica. Aunque debe iniciarse a la dosis mínima para disminuir los efectos debidos al inicio del tratamiento, la dosis efectiva debe ser titulada hasta la más cercana a la máxima recomendada.
AGONISTAS ALFA ADRENÉRGICOS CENTRALES: paradójicamente su acción periférica es simpaticolítica y además, disminuyen la resistencia periférica y la frecuencia cardíaca. Como requieren pasar al sistema nervioso central para ejercer su acción, la mitad de los pacientes experimentan efectos indeseables que en muchas ocasiones los llevan al abandono del tratamiento. La alfa–metil dopa se reserva actualmente para el manejo transitorio de la hipertensión en la mujer embarazada. La clonidina conserva algún papel, junto con otros fármacos, en la hipertensión de difícil manejo; su acción rápida pero corta obliga a administrarla en 2–4 dosis diarias. 58
CONCLUSIONES
La prioridad en el manejo del paciente con HT es lograr las metas de cifras tensionales como requisito fundamental para reducir la morbimortalidad cardiovascular. El uso adecuado de las drogas antihipertensivas logra alcanzar dichas metas con un menor número de fármacos, menos efectos adversos y, en pacientes con enfermedades concomitantes, con una reducción del riesgo absoluto superior a la que se obtendría con solo disminuir la presión arterial.
REFERENCIAS BIBLIOGRÁFICAS
1. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. JAMA 2003; 289: 2.560–2.578. [ Links ]
2. Guidelines Committee, 2003 European Society of Hypertension – European Society of Cardiology Guidelines for the management of arterial hypertension. J Hypertens 2003; 21:1.011–1.053. [ Links ]
3. JULIUS S, KJELDSEN SE, WEBER M, et al. Outcomes in hypertensive patients at high cardiovascular risk treated with regimens based on valsartan or amlodipine: the VALUE randomised trial. Lancet 2004; 363: 2.022–2.031. [ Links ]
4. HYMAN DJ, PAVLIK VN. Characteristics of patients with uncontrolled hypertension in the United States. N Engl J Med 2001; 345: 479–486. [ Links ]
5. BORHANI NO, MERCURI M, BORHANI PA, et al. Final outcome results of the Multicenter Isradipine Diuretic Atherosclerosis Study (MIDAS). A randomized controlled trial. JAMA 1996; 276: 785–791. [ Links ]
6. TATTI P, PAHOR M, BYINGTON RP, et al. Outcome results of the Fosinopril versus Amlodipine Cardiovascular Events Treatment Trial (FACET). Diabetes Care 1998; 21: 597–603. [ Links ]
7. UK Prospective Diabetes Study Group: Efficacy of atenolol and captopril in reducing risk of macrovascular and microvascular complications in type 2 diabetes: UKPDS 39. BMJ 1998; 317: 713–720. [ Links ]
8. HANSSON L, LINDHOLM LH, NISKANEN L, et al. Effect of angiotensin–converting enzyme inhibition compared with conventional therapy on cardiovascular morbidity and mortality in hypertension: the captopril prevention project (CAPP) randomized trial. Lancet 1999; 353: 611–616. [ Links ]
9. National Intervention Cooperative Study Group. Randomized double blind comparison of calcium channel blockers and diuretics in elderly hypertensives. Hypertension 1999; 34: 1.129–1.133. [ Links ]
10. LINDHOLM LH, HANSSON L, EKBOM T, et al. Comparison of antihypertensive treatments in preventing cardiovascular events in elderly diabetic patients: results from the Swedish Trial in Old Patients with Hypertension–2. STOP Hypertension–2 Study Group. J Hypertens 2000; 11: 1.671–1.675. [ Links ]
11. BROWN MJ, PALMER CR, CASTAIGNE A, et al. Morbidity and mortality in patients randomized to double–blind treatment with a long–acting calcium–channel blocker or diuretic in the International Nifedipine GITS study: Intervention as a Goal in Hypertension Treatment (INSIGHT). Lancet 2000; 356: 366–372. [ Links ]
12. HANSSON L, HEDNER T, LUND–JOHANSEN P, et al. Randomized trial of effects of calcium antagonists compared with diuretics and beta–blockers on cardiovascular morbidity and mortality in hypertension: the Nordic Diltiazem (NORDIL) study. Lancet 2000; 356: 359–365. [ Links ]
13. ALLHAT Collaborative Research Group. Major cardiovascular events in hypertensive patients randomized to doxazosin vs chlortalidone: The antihypertensive and lipidlowering treatment to prevent heart attack trial. JAMA 2001; 283:1.967–1.975. [ Links ]
14. WRIGHT JT JR, BAKRIS G, GREENE T, et al. Effect of blood pressure lowering and antihypertensive drug class on progression of hypertensive kidney disease: results from the AASK trial. JAMA 2002; 288: 2.421–2.431. [ Links ]
15. PROGRESS Collaborative Group. Randomized trial of a perindopril–based blood–pressure–lowering regimen among 6.105 individuals with previous stroke or transient ischaemic attack. Lancet 2001; 358: 1.033–1.041. [ Links ]
16. BERL T, HUNSICKER LG, LEWIS JB, et al. Cardiovascular outcomes in the Irbesartan Diabetic Nephropathy Trial of patients with type 2 diabetes and overt nephropathy. Ann Intern Med 2003; 138: 542–549. [ Links ]
17. DAHLOF B, DEVEREUX RB, KJELDSEN SE, et al. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoint reduction in hypertension study (LIFE): a randomized trial against atenolol. Lancet 2002; 359: 995–1.003. [ Links ]
18. BLACK HR, ELLIOTT WJ, GRANDITS G, et al. Principal results of the Controlled Onset Verapamil Investigation of Cardiovascular End Points (CONVINCE) trial. JAMA 2003; 289: 2.073–2.082. [ Links ]
19. ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. The Antihypertensive and Lipid–Lowering Treatment to Prevent Heart Attack Trial. Major outcomes in high–risk hypertensive patients randomized to angiotensin–converting enzyme inhibitor or calcium channel blocker vs diuretic: The Antihypertensive and Lipid–Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). JAMA 2002; 288: 2.981–2.997. [ Links ]
20. WING LM, REID CM, RYAN P, et al. A comparison of outcomes with angiotensin–converting–enzyme inhibitors and diuretics for hypertension in the elderly. N Engl J Med 2003; 348: 583–592. [ Links ]
21. PEPINE CJ, HANDBERG EM, COOPER–DEHOFF RM, et al. A calcium antagonist vs a non–calcium antagonist hypertension treatment strategy for patients with coronary artery disease: the International Verapamil–Trandolapril Study (INVEST): a randomized controlled trial. JAMA 2003; 290: 2.805–2.816. [ Links ]
22. YOSHIKI Y, TETSUYA S, KAZUHISA K, et al. Comparison of Nifedipine Retard with Angiotensin Converting Enzyme Inhibitors in Japanese hypertensive patients with coronary artery disease: The Japan Multicenter Investigation for Cardiovascular Diseases–B (JMIC–B) Randomized Trial. Hypertens Res 2004; 27: 181–191. [ Links ]
23. RAM CV, FENVES A. Direct vasodilators. En: Izzo JL, Black HR, editors. Hypertension Primer, 3th ed. Dallas: Lippincott Williams & Willkins; 2003: 437–439. [ Links ]
24. LARAGH J. Laragh's lessons in pathophysiology and clinical pearls for treating hypertension. Am J Hypertens 2001;14: 733–742. [ Links ]
25. ALDERMAN MH, COHEN HW, SEALEY JE, LARAGH J. Plasma rennin activity levels in hypertensive persons: their wide range and lack of suppression in diabetic and most elderly patients. Am J Hypertens 2004; 17: 1–7. [ Links ]
26. PSATY BM, LUMLEY T, FURBERG CD, et al. Health outcomes associated with various antihypertensive therapies used as first agents: A network meta–analysis. JAMA 2003; 289: 2.534–2.544. [ Links ]
27. MOSER M, SETARO J. Continued importance of diuretics and B–adrenergic blockers in the management of hypetension. Med Clin N Am 2004; 88: 167–187. [ Links ]
28. PAPADEMETRIOU V, SICA D, IZZO JL. Thiazide and loop diuretics. En: Izzo JL, Black HR, editors. Hypertension Primer, 3th ed. Dallas: Lippincott Williams & Willkins; 2003; 411–414. [ Links ]
29. MRC Working Party. Medical Research Council trial of treatment of hypertension in older adults. BMJ 1992; 304: 405–412. [ Links ]
30. CARLBERG B, SAMUELSSON O, LINDHOLM LH. Atenolol in hypertension: is it a wise choice? Lancet 2004; 364:1.884–1.889. [ Links ]
31. MESSERLI FH, GROSSMAN E. beta–Blockers in hypertension: is carvedilol different? Am J Cardiol 2004; 93: 7B–12B. [ Links ]
32. BAKRIS GL, FONSECA V, KATHOLI RE, et al. Metabolic effects of carvedilol vs metoprolol in patients with type 2 diabetes mellitus and hypertension: a randomized controlled trial. JAMA 2004; 292: 2.227–2.236. [ Links ]
33. FURBERG CD, PSATY BM. Calcium antagonists: not appropriate as first line antihypertensive agents. Am J Hypertens 1996; 9: 122–125. [ Links ]
34. RUGGENENTI P, FARSI A, PARVANOVA A, et al. Reducing microalbuminuria in diabetes. N Engl J Med 2004; 351: 1.941–1.951. [ Links ]
35. POOLE–WILSON PA, LUBSEN J, KIRWAN BA, VAN DALEN FJ, et al. Effect of long–acting nifedipine on mortality and cardiovascular morbidity in patients with stable angina requiring treatment (ACTION trial): randomized controlled trial. Lancet 2004; 364: 849–857. [ Links ]
36. NISSEN SE, TUZCU EM, LIBBY P, et al. Effect of antihypertensive agents on cardiovascular events in patients with coronary disease and normal blood pressure: the CAMELOT study: a randomized controlled trial. JAMA 2004; 292: 2.217–2.225. [ Links ]
37. PEDRINELLI R, DELL'OMO G, NUTI M, MENEGATO A, et al. Heterogeneous effect of calcium antagonists on leg oedema: a comparison of amlodipine versus lercanidipine in hypertensive patients. J Hypertens 2003; 21: 1.969–1.973. [ Links ]
38. ROMITO R, PANSINI MI, PERTICONE F, et al. Comparative effect of lercanidipine, felodipine, and nifedipine GITS on blood pressure and heart rate in patients with mild to moderate arterial hypertension: the Lercanidipine in Adults (LEAD) Study. J Clin Hypertens 2003; 5: 249–253. [ Links ]
39. The SOLVD Investigators. Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. N Engl J Med 1991; 325: 293–302. [ Links ]
40. The Acute Infarction Ramipril Efficacy (AIRE) Study Investigators. Effect of ramipril on mortality and morbidity of survivors of acute myocardial infarction with clinical evidence of heart failure. Lancet 1993; 342: 821–828. [ Links ]
41. O'HARE P, BILBOUS R, MITCHELL T, et al. Low dose Ramipril reduces microalbuminuria in type 1 diabetic patients without hypertension. Diabetes Care 2000; 23: 1.823–1.829. [ Links ]
42. MOGENSEN CE, NELDAM S, TIKKANEN I, et al. Randomized controlled trial of dual blockade of renin–angiotensin system in patients with hypertension, microalbuminuria, and non–insulin dependent diabetes: the candesartan and lisinopril microalbuminuria (CALM) study. BMJ 2000; 321:1.440–1.444. [ Links ]
43. ANGELI F, VERDECCHIA P, REBOLDI GP, et al. Meta–analysis of effectiveness or lack thereof of angiotensin–converting enzyme inhibitors for prevention of heart failure in patients with systemic hypertension. Am J Cardiol 2004; 93: 240–243. [ Links ]
44. Primary Care Management of Chronic Stable Angina and Asymptomatic Suspected or Known Coronary Artery Disease: A Clinical Practice Guideline from the American College of Physicians. Ann Intern Med 2004; 141: 562–567. [ Links ]
45. YUSUF S, SLEIGHT P, POGUE J, et al. Effects of an angiotensin–converting–enzyme inhibitor, ramipril, on cardiovascular events in high–risk patients. The Heart Outcomes Prevention Evaluation Study Investigators. N Engl J Med 2000; 342: 145–153. [ Links ]
46. FOX KM. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomized, double–blind, placebo–controlled, multicentre trial (the EUROPA study). Lancet 2003; 362: 782–788. [ Links ]
47. BRAUNWALD E, DORNANSKI MJ, FOWLER SE, et al. Angiotensin–converting–enzyme inhibition in stable coronary artery disease. N Engl J Med 2004; 351: 2.058–2.068. [ Links ]
48. ELMFELDT D, OLOFSSON B, MEREDITH P. The relationships between dose and antihypertensive effect of four AT1–receptor blockers. Differences in potency and efficacy. Blood Press 2002; 11: 293–301. [ Links ]
49. PITT B, POOLE–WILSON PA, SEGAL R, et al. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: randomized trial–the Losartan Heart Failure Survival Study ELITE II. Lancet 2000; 355: 1.582–1.587. [ Links ]
50. COHN JN, TOGNONI G. Valsartan Heart Failure Trial Investigators. A randomized trial of the angiotensin–receptor blocker valsartan in chronic heart failure. N Engl J Med 2001; 345: 1.667–1.675. [ Links ]
51. PFEFFER MA, SWEDBERG K, GRANGER CB, et al. Effects of candesartan on mortality and morbidity in patients with chronic heart failure: the CHARM–Overall programme. Lancet 2003; 362: 759–766. [ Links ]
52. LEWIS EJ, HUNSICKER LG, CLARKE WR, et al. Renoprotective effect of the angiotensin–receptor antagonist irbesartan in patients with nephropathy due to type 2 diabetes. N Engl J Med 2001; 345: 851–860. [ Links ]
53. Diabetics Exposed to Telmisartan and Enalapril Study Group. Angiotensin–Receptor Blockade versus Converting–Enzyme Inhibition in Type 2 Diabetes and Nephropathy. N Engl J Med 2004; 351: 1.952–1.961. [ Links ]
54. BENSON SC, PERSHADDINGH HA, HO CI, et al. Identification of Telmisartan as a Unique Angiotensin II Receptor Antagonist With Selective PPAR Gamma–Modulating Activity. Hypertension 2004; 43: 1–10. [ Links ]
55. NISHIZAKA MK, ZAMAN MA, CALHOUN DA. Efficacy of low–dose spironolactone in subjects with resistant hypertension. Am J Hypertens 2003; 11: 925–930. [ Links ]
56. WILLIAMS GH, BURGESS E, KOLLOCH RE, et al. Efficacy of eplerenone versus enalapril as monotherapy in systemic hypertension. Am J Cardiol 2004; 93: 990–996. [ Links ]
57. SARUTA T, KAGEYAMA S, OGIHARA T, et al. Efficacy and safety of the selective aldosterone blocker eplerenone in Japanese patients with hypertension: a randomized, double–blind, placebo–controlled, dose–ranging study. J Clin Hypertens 2004; 4: 175–183. [ Links ]
58. MATERSON BJ. Central and peripheral sympatholytics. En: Izzo JL, Black HR, editors. Hypertension Primer, 3th ed. Dallas: Lippincott Williams & Willkins; 2003: 423–425. [ Links ]
Recibido: 30 de noviembre de 2004
Aceptado: 10 de febrero de 2005