Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.18 no.2 Medellín Apr./June 2005
ARTÍCULO DE INVESTIGACIÓN
Calidad de vida de pacientes con obstrucción maligna del esófago, la vía biliar y la vía urinaria sometidos a intervencionismo radiológico paliativo Informe preliminar Medellín, Colombia
Quality of life of patients with malignant obstruction of the esophagus, the bile ducts and the urinary tract after palliative radiological interventions
Jairo H. Patiño Pacheco1,3; Luz Helena Lugo Agudelo2; Luisa Fernanda García Rúa3; Ilena Cecilia Paternina Agudelo3; Jorge Guzmán Tatis3,4
1. Jefe, Departamento de Radiología, Universidad de Antioquia, HUSVP, Medellín, Colombia.
2. Fisiatra, Epidemióloga Clínica y Profesora Asociada, Universidad de Antioquia, Medellín, Colombia.
3. Radiólogo
4. Candidato a subespecialista en intervencionismo radiológico
Correspondencia: Jairo H. Patiño Pacheco. Dirección electrónica jairo@epm.net.co
RESUMEN
En el momento de hacer el diagnóstico de los tumores malignos que ocasionan obstrucción del esófago, la vía biliar y el tracto urinario, la mayoría de los pacientes no tiene otras opciones terapéuticas excepto los cuidados paliativos. La presencia de síntomas molestos e incapacitantes, así como la amenaza a la existencia y el miedo a la muerte comprometen la calidad de vida. En este trabajo se realizaron a 25 pacientes procedimientos intervencionistas radiológicos como fueron: prótesis metálicas autoexpandibles en el esófago y en la vía biliar y nefrostomía percutánea. Se evaluaron, antes del procedimiento y a los 1, 3 y 6 meses la evolución de los síntomas clínicos, los criterios paraclínicos, las complicaciones de los procedimientos, el dolor por medio de la escala análoga visual y la calidad de vida por medio del cuestionario SF36. En los 8 pacientes con cáncer del esófago mejoraron el dolor y la disfagia y se mantuvieron el índice de masa corporal y la calidad de vida. En los 11 con obstrucción urinaria mejoraron el nitrógeno ureico, la creatinina y la calidad de vida al primer mes y al tercero. En los 6 que tenían obstrucción maligna de la vía biliar mejoraron los niveles de bilirrubina, el prurito, las náuseas y la calidad de vida al mes, con estabilidad del estado nutricional.
PALABRAS CLAVE: calidad de vida, cáncer, cuidados paliativos, intervencionismo radiológico
SUMMARY
When diagnosis is established in cases of malignant tumors causing esophageal, bile duct or urinary tract obstruction, most patients have palliative intervention as their only alternative. Disabling symptoms, threat to the existence and fear of death affect the quality of life. In this series, radiological palliative interventions were carried out in 25 patients, namely: self–expanding metallic stents for either the esophagus or the bile ducts, and percutaneous nephrostomy. Patients were evaluated before the intervention and 1, 3, and 6 months after it; evaluation included clinical symptoms, paraclinical data, complications of the procedure, pain (visual analogous scale) and quality of life (SF36 questionnaire). In the 8 patients with esophageal carcinoma pain and dysphagia improved and quality of life and body mass index remained stable. In the 11 patients with urinary tract obstruction BUN, creatinin and quality of life improved at 1 and 3 months after the intervention; in the 6 patients with bile ducts obstruction bilirrubin, pruritus, nausea and quality of life had improved one month after the intervention, while nutritional status remained stable.
KEY WORDS: cancer, palliative care, quality of life, radiological interventionism
INTRODUCCIÓN
Los tumores malignos que ocasionan obstrucción del esófago, la vía biliar o el tracto urinario ocupan uno de los primeros lugares como causa de enfermedad neoplásica en la población mundial y en Colombia. Se presentan entre la sexta y séptima décadas de la vida, su pronóstico es desfavorable porque generalmente se detectan en una etapa avanzada y la supervivencia a 5 años es del 5 al 10%.1
En la obstrucción maligna del esófago, la disfagia es el síntoma más común e incapacitante. Cerca del 60% de los pacientes con cáncer del esófago son inoperables al momento del diagnóstico y solo el 18% sobreviven más de 1 año.2–4 La meta más realista es proveer alivio de la disfagia, lo cual a su vez mejora el dolor, el estado nutricional y la calidad de vida en forma significativa.3 A partir de 1990 se han publicado varios estudios con los diferentes tipos de prótesis metálicas autoexpandibles para el tratamiento paliativo de la disfagia maligna. Según estas publicaciones, las prótesis metálicas autoexpandibles esofágicas son consideradas como el mejor método disponible que supera en ventajas a otros por las siguientes razones: alta tasa de efectividad, amplio lumen interno, fácil inserción, bajo índice de complicaciones, carácter ambulatorio del procedimiento y buena tolerancia por parte del paciente,5, 6 con un éxito paliativo esperado de alivio de los síntomas en más del 95% de los pacientes con disfagia.7–9
La obstrucción maligna de la vía urinaria puede ser causada por una masa intrínseca (vesical, ureteral o renal) o por una compresión extrínseca (tumor retroperitoneal, neoplasias de órganos vecinos). Los sitios de tumor primario más comunes son los órganos pélvicos, particularmente el cáncer cervical, el de vejiga, el de próstata y el de recto. Desde la última década del siglo XX ha habido una importante mejoría en las técnicas percutáneas utilizadas para aliviar la obstrucción ureteral en el tratamiento paliativo de la enfermedad. Muchos reportes están de acuerdo en que la mejoría de los síntomas de estos pacientes después de la derivación es un hecho bien documentado.10,11
La nefrostomía percutánea bajo guía radiológica es un procedimiento seguro y efectivo para pacientes con uropatía obstructiva. Se ha reportado una mejoría clínica significativa en el 81% de los casos después de la derivación, con disminuci ón considerable de los niveles de nitrógeno ureico y creatinina a los quince días del procedimiento, retorno de la función renal a la normalidad en el 66% de los pacientes y ausencia de complicaciones graves.12
La obstrucción maligna de la vía biliar es causada principalmente por el cáncer de páncreas y menos frecuentemente por colangiocarcinoma o por enfermedad metastásica. La terapia tradicional para la obstrucción de la vía biliar ha sido la cirugía, pero desafortunadamente alrededor del 90% de los pacientes tienen tumores irresecables al momento del diagnóstico. Para la paliación de la ictericia obstructiva maligna se pueden realizar drenajes externos, drenajes internos/externos, inserción de prótesis plásticas y de stents metálicos, ya sea por vía percutánea o endoscópica. Los drenajes internos y la inserción de prótesis metálicas autoexpandibles juegan un importante rol en la paliación sintomática y en el mantenimiento de la calidad de vida.13
Diferentes estudios han demostrado mejoría de síntomas como el prurito y la ictericia entre 80 y 90% de los casos, además de la anorexia, con repercusión sobre el estado nutricional del paciente después de la primera semana del procedimiento y de las náuseas y vómitos, en forma completa, aproximadamente a las 6 semanas.14
Los pacientes con cáncer pueden tener dolor originado por múltiples causas: 1– Progresión tumoral y lesiones relacionadas con ella (por ejemplo, daño de nervio), 2– Cirugías u otros procedimientos terapéuticos o diagnósticos invasivos, 3– Toxicidad de la quimioterapia y la radioterapia, 4– Infección y 5– Dolor muscular ocasionado por actividad física limitada. La incidencia del dolor en pacientes con cáncer depende de la naturaleza y el estadio de la enfermedad. En promedio, cerca del 75% de los pacientes con cáncer avanzado presentan dolor. De estos, 40 a 50% informan dolor moderado a intenso y el otro 25 a 30% dolor muy intenso.
El control del dolor merece prioridad por varias razones: el dolor no tratado causa sufrimiento innecesario y, dado que disminuye la actividad, el apetito y el sueño, puede debilitar aún más el estado general del paciente. Su impacto psicológico puede ser devastador. Los pacientes con cáncer frecuentemente pierden la esperanza cuando aparece el dolor, asumiendo que este anuncia el progreso inexorable de una enfermedad temida, destructora y fatal, cuya duración usualmente no excede los seis meses.15
En la actualidad, asistimos a un gran auge del enfoque de la enfermedad dentro de un contexto más personal, en el que se consideran las implicaciones que la presencia de la misma tiene en la vida del paciente, o más concretamente en la calidad de la misma. Esta nueva perspectiva intenta situar la enfermedad desde el punto de vista del paciente y esto es relevante en aquellos con entidades crónicas como el cáncer, la diabetes, las enfermedades renales y la enfermedad de Parkinson, entre otras.16
La amenaza a la existencia, el dolor y el miedo a la muerte, aunados a los cambios en el estilo de vida que suscita el diagnóstico de cáncer, ocasionan repercusiones físicas, emocionales, espirituales, sociales y laborales. El presente estudio pretende valorar si la aplicación de tratamiento radiológico intervencionista tiene impacto en la mejoría de la calidad de vida, aspecto este sobre el cual hay poca información.17–19 En la escena clínica actual, la calidad de vida se evalúa por escalas que pretenden valorar aspectos de la enfermedad que no son estrictamente clínicos sino que están relacionados con la percepción de los pacientes sobre su vida. Se conforma así un modelo que comprende múltiples dimensiones de la salud: física, mental, ocupacional, interacción social y, en general, la capacidad de funcionamientos valiosos para lograr el bienestar, la autonomía y la autodeterminación. En este modelo los pacientes se comparan con sus expectativas y la calidad de vida cambia de acuerdo con la forma como se afecte cada uno de los aspectos que para ellos son importantes.20
Una de estas escalas de calidad de vida en salud es el SF–36 Health Survey,21 diseñada por el Health Institute, New England Medical Center, de Boston, Massachussets. Su formato final es un instrumento genérico con 36 ítems que cubren ocho dimensiones o conceptos del estado de salud y proporcionan un perfil del mismo. Sus ítems detectan tanto estados positivos como negativos de la salud.22
El Cuestionario SF–36 se había utilizado en más de mil publicaciones hasta el año 2000 y ha sido traducido en más de cuarenta países dentro del proyecto IQOLA– International Quality of Life Assessment.23 Su utilidad para definir la carga de la enfermedad está descrita en más de ciento treinta enfermedades o condiciones de salud y, por su brevedad y comprensión de los campos de la Calidad de Vida en Salud (CVS), se está usando ampliamente en todo el mundo. Las traducciones han sido empleadas en ciento cuarenta y ocho publicaciones y numerosos artículos comparan sus resultados con los de otros doscientos veinticinco instrumentos genéricos o específicos.24,25
Su aplicación se hace en personas de diferentes edades, de uno y otro sexo, en enfermedades crónicas tales como: diabetes mellitus tipo II, hipertensión, problemas depresivos, enfermedad cardíaca, epilepsia, migraña, isquemia cerebral, dolor lumbar, enfermedad pulmonar, reemplazo de rodilla y de cadera y enfermedad renal.26,27
El instrumento contiene tres niveles: los ítems, las escalas y el nivel de las medidas de resumen. Los ítems son treinta y seis, las escalas o dimensiones son ocho que comprenden entre dos y diez ítems y las medidas de resumen son dos: salud mental y salud física.
Para cada escala los ítems se codifican, agregan y transforman en un recorrido desde cero (el peor estado de salud) hasta cien (el mejor estado de salud).22,28
El SF–36 fue construido para satisfacer los estándares psicométricos mínimos necesarios para la comparación de grupos. De 40 conceptos incluidos en el Medical Outcomes Study (MOS), se seleccionaron los 8 más frecuentemente afectados por la enfermedad y por el tratamiento; se los denominó escalas de salud y son:20, 22, 29

La confiabilidad de las escalas y de las dos medidas de resumen se ha estimado utilizando la consistencia interna, con el coeficiente alfa de Cronbach y los métodos test–retest con el coeficiente de correlación intraclase (CCI) y calculando el porcentaje de personas que en el retest quedaron en el 95% del intervalo de confianza de la primera aplicación. En más de veinticinco estudios que incluyen comparaciones de grupos, con raras excepciones, la confiabilidad excedió siempre el mínimo recomendado de 0.70; la mayoría estuvo por encima de 0.80. La confiabilidad para las medidas de resumen usualmente supera el 0.90. Una revisión de quince publicaciones revela que la mediana del coeficiente de confiabilidad fue mayor de 0.80, excepto la de Función Social que fue de 0.76. Estos coeficientes de confiabilidad han sido replicados en veinticuatro grupos de pacientes diferentes en cuanto a sus características sociodemográficas y de diagnóstico.24,30
La correlación de las ocho escalas y las dos medidas de resumen con otros 32 conceptos generales así como con 19 síntomas específicos fue alta con un r de 0.40 o más.26
Con relación a medidas de salud más prolongadas tiene una validez empírica de 80% a 90%. La validez de constructo ha sido demostrada por el método de validez de grupos conocidos.24,30
Respecto a la versión española del cuestionario de salud SF–36, su consistencia interna y reproducibilidad son aceptables y similares a las del instrumento original. La consistencia interna de todas las dimensiones del cuestionario es satisfactoria (coeficiente alfa superior a 0.7), lo cual sugiere que los ítems de cada una de ellas están midiendo un constructo unitario y que poseen poco error aleatorio (alto grado de confiabilidad) para la comparación de grupos. La dimensión de la función social obtuvo una baja consistencia interna, descrita en algunos de los estudios, comparada con el cuestionario original. La mayoría de las escalas muestran también una alta reproducibilidad cuando se administra el cuestionario en dos ocasiones separadas.26,30
Con respecto a la escala validada en Colombia, su adaptación mostró una buena consistencia interna, superó 0.48, valor que excede el 0.40 recomendado por los autores del instrumento. Mostró una fiabilidad mayor de 0.70 en los 18 grupos analizados. La fiabilidad interobservador superó 0.80 y la intraobservador estuvo por encima de 0.70.31,32
En conclusión, los avances en las técnicas fluoroscópicas y el desarrollo tecnológico paralelo de los procedimientos radiológicos intervencionistas han permitido que en la actualidad, estos sean considerados una opción de tratamiento paliativo o incluso de elección frente a otros métodos. Sin embargo, el interés de la radiología por caracterizar los resultados de estos procedimientos en pacientes oncológicos en etapa avanzada de su enfermedad, ha dejado a un lado la valoración de su impacto en la calidad de vida.
Para llenar este vacío se presentan a continuación los resultados preliminares obtenidos luego de dos años de recolección de muestra (en este momento 50% de la calculada) por medio de un instrumento validado en Colombia para tal fin, el cuestionario SF–36, con el propósito de valorar si el manejo radiológico paliativo mejora la calidad de vida en pacientes con obstrucción maligna no resecable del esófago, la vía biliar y la vía urinaria, para estandarizar su uso y legitimar su incorporación en el Sistema de Seguridad Social de Colombia.
Para tal fin evaluamos las características epidemiológicas basales de los pacientes participantes en el estudio; las clínicas, paraclínicas, imaginológicas e histológicas relacionadas con sus enfermedades; el estado nutricional de acuerdo con el Índice de Masa Corporal; las complicaciones tempranas y tardías del procedimiento durante la evolución; el nivel de satisfacción del paciente con el procedimiento durante el tiempo de seguimiento y la calidad de vida y su modificación en los pacientes sometidos a tratamiento paliativo.
METODOLOGÍA
Tipo de estudio: cuasiexperimental de antes y después, longitudinal, prospectivo, de evaluación de la calidad de vida postratamiento paliativo intervencionista en pacientes con obstrucción maligna del esófago, la vía biliar o el tracto urinario.
Población de estudio: se incluyeron 25 pacientes con obstrucción maligna del esófago, la vía biliar o el tracto urinario que requirieron tratamiento paliativo, remitidos a los departamentos de Radiología del Hospital Universitario San Vicente de Paúl y de la Clínica Las Américas, durante el período comprendido entre 2002 y 2004, con la aprobación de los Comités de Ética de dichas instituciones y previo consentimiento informado, firmado por el paciente y/o el familiar responsable, para la realización del procedimiento y la participación en el estudio.
Tamaño de la muestra: se calculó un tamaño de muestra de 50 (N= 45 + 10%) mediante los siguientes parámetros: Error tipo 1: 0.05 y Error tipo 2: 0.2. El promedio esperado en las escalas de calidad de vida (dolor y vitalidad) antes de la intervención era de 49.2 y el promedio esperado en esas mismas escalas después de la intervención era de 59.2.
Criterios de inclusión: participaron en el estudio pacientes de uno y otro sexo, mayores de 18 años, procedentes de cualquier zona (urbana o rural); con facilidad para realizarles seguimiento; con diagn óstico clínico e imaginológico y/o quirúrgico de cáncer no resecable por parte del médico tratante; con o sin comprobación histológica. Se incluyeron pacientes con obstrucción del esófago con disfagia moderada o grave, con obstrucción biliar e ictericia sintomática y con hidronefrosis y azoemia secundarias a obstrucción urinaria.
Criterios de exclusión: los criterios de exclusión fueron: pacientes con coagulopatía no corregible, múltiples estenosis de la vía biliar intrahepática, reacción alérgica previa al medio de contraste yodado o con inestabilidad hemodinámica; además, pacientes con hemorragia tumoral al menos una semana antes del procedimiento y con localización de la estenosis esofágica entre el esfínter esofágico superior y 2 cm por debajo de este.
Proceso de recolección: se realizaron evaluaciones a cada paciente antes del procedimiento, y en los meses primero, tercero y sexto después de él. En la evaluación inicial se recolectaron los datos epidemiológicos; el Índice de Masa Corporal (IMC), las complicaciones y la descripción histológica. En la obstrucción maligna del esófago se tuvo en cuenta la disfagia; en la obstrucci ón biliar, las náuseas, el vómito y el prurito, la bilirrubina total, la directa y las fosfatasas alcalinas; en la obstrucción urinaria, el nitrógeno ureico y la creatinina, mediante formularios para cada tipo de enfermedad. Se aplicaron el cuestionario SF– 36 para medir la calidad de vida, la Escala Análoga Visual para la medición del dolor, una escala de satisfacción con el procedimiento y se diligenció el consentimiento informado.
En las evaluaciones después del procedimiento se recolectaron los datos clínicos y paraclínicos descritos para cada enfermedad mediante los mismos formularios, se aplicaron nuevamente el instrumento SF–36 y la Escala Análoga Visual para el dolor. La información se recolectó mediante entrevista e historia clínica.
Análisis estadístico: los datos recolectados fueron procesados mediante Microsoft Access y el análisis estadístico, mediante SPSS versión 10.0; se utilizaron medidas de frecuencia para las variables epidemiológicas. Para las continuas cuantitativas, promedios y sus desviaciones estándar y para las cualitativas nominales, proporciones.
La calidad de vida se midió en diferentes etapas: en primer lugar se obtuvieron los promedios de cada ítem de una escala, en segundo lugar cada puntaje se transformó en una escala de 0–100 en la que el puntaje más alto indica mejor calidad de vida, de acuerdo con los parámetros establecidos por los autores del instrumento. En cada uno de los momentos cada escala se midió por medio de promedios y desviaciones estándar.
No se realizó la comparación de antes y después de las diferentes escalas del cuestionario de calidad de vida del SF36, porque solo se había recolectado el 50% de la muestra a la fecha de corte.
RESULTADOS
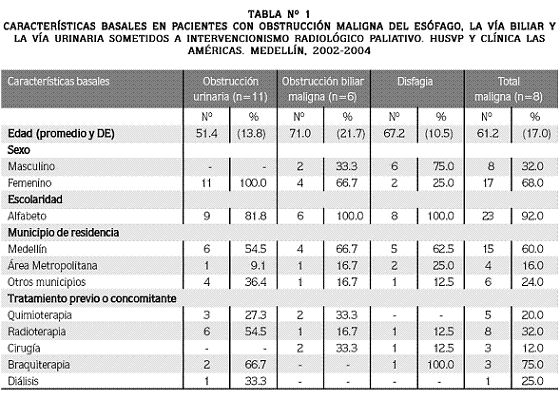
Variables epidemiológicas: entre enero de 2002 y marzo de 2004 ingresaron al estudio 25 pacientes remitidos a los servicios de Radiología del Hospital Universitario San Vicente de Paúl y de la Clínica Las Américas para intervencionismo paliativo, de los cuales 8 (32%) presentaban obstrucción maligna del esófago, 6 (24%) de la vía biliar y 11 (44%) de la vía urinaria. La mayoría eran residentes en Medellín (60%) y el área metropolitana (16%) y tenían algún grado de escolaridad (92%), como se observa en la Tabla Nº 1.
Del total de pacientes, 17 (68%) eran mujeres y 8 (32%), hombres, con edades comprendidas entre 31 y 92 años. De los 8 pacientes con obstrucción maligna del esófago, 2 eran mujeres (25%) y 6 hombres (75%), con un promedio de edad de 67.2 (DE: 10.5) años, todos con diagnóstico de carcinoma del esófago. De los 6 pacientes con obstrucción maligna de la vía biliar, 4 eran mujeres (66.6%) y 2 hombres (33.3 %), con un promedio de edad de 71 (DE: 21.7) años, con diagnósticos de carcinoma de páncreas, estómago, hígado y colangiocarcinoma. Todos los pacientes con obstrucción urinaria eran mujeres con un promedio de edad de 51.4 (DE:13.8) años, y diagnóstico de carcinoma de cérvix.
Del total de pacientes, 10 (40%) recibieron uno o varios tipos de tratamiento previo o concomitante al procedimiento intervencionista. En la tabla Nº 1 se observa que 5 fueron sometidos a quimioterapia, 8 a radioterapia, 3 a cirugía, 3 a braquiterapia y solo un paciente con obstrucción urinaria requirió diálisis. Ningún paciente requirió reintervención por parte de radiología intervencionista.
En el momento de ingresar al estudio, 21de los 25 pacientes (84%) estaban libres de metástasis.
El tiempo de evolución de la enfermedad desde el momento del diagnóstico hasta la realización del procedimiento, fue en promedio 2.9 (DE: 3.7) meses para la obstrucción maligna del esófago, 7.3 meses (DE: 4.5) para la de la vía biliar y 8.5 meses (DE: 9.9) para la de la vía urinaria. Se presentaron 16 muertes (64%) desde la fecha de realización del procedimiento hasta la de corte; 2 pacientes murieron por neumonía como causa primaria y uno murió por sepsis, al cuarto mes posdrenaje biliar. En los 13 pacientes restantes, la muerte fue el desenlace final de su enfermedad de base. El tiempo promedio transcurrido desde el procedimiento hasta la muerte fue 78.2 (DE: 41.4) días en pacientes con cáncer del esófago; 89.4 días en los que tenían cáncer de la vía biliar y 18.8 (DE: 18) días, en los tres pacientes fallecidos con obstrucción de la vía urinaria. De acuerdo con lo reportado, la sobrevida, tiempo transcurrido desde el diagnóstico hasta la muerte, fue en promedio de 173.5 (DE: 143.1) días para los que tenían obstrucción maligna del esófago, 290 (DE: 89.2) días para los enfermos de la vía biliar y 359.2 días para los que sufrían cáncer de la vía urinaria.
Variables clínicas: el análisis de las variables clínicas se realizó con el número de pacientes que sobrevivían después de la primera evaluación posterior al procedimiento.
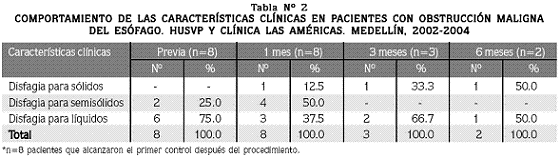
Como se observa en la Tabla Nº 2, 6 pacientes (75%) con obstrucción maligna del esófago presentaban disfagia para líquidos en la evaluación previa y 2 (25%) para semisólidos, lo cual mejoró con el procedimiento pues al mes solo el 37% presentaban disfagia para los líquidos.
La única complicación de la enfermedad que se presentó en este grupo fue neumonía en un paciente (12.5%), un mes después de realizarle el procedimiento.
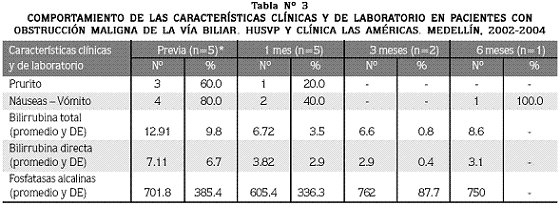
De la totalidad de pacientes con obstrucción biliar el 60% presentaban prurito en la evaluación inicial, porcentaje que disminuyó hasta el 20% en la segunda evaluación. Además, el 80% de los pacientes relataban la presencia de náuseas y vómito en la evaluación inicial, mientras que en la primera evaluación después del procedimiento, el 40% habían mejorado. Los valores de bilirrubina total y directa disminuyeron en forma importante, cambiando de un promedio de 12.9 (DE: 9.8) mg/dL y 7.11 (DE: 6.7) mg/dL, respectivamente, en la evaluación previa, a 6.7 (DE: 3.5) mg/dL y 3.82 (DE: 2.9) mg/dL en el primer mes. Las fosfatasas alcalinas mantuvieron valores estables en las diferentes evaluaciones, como se demuestra en la Tabla Nº 3.
Solo un paciente presentó sepsis como complicación del proceso de la enfermedad y causa de su muerte, después de la evaluación del tercer mes.
En los pacientes con obstrucción maligna de la vía urinaria, la tabla Nº 4 muestra cómo la creatinina presentó un descenso significativo y progresivo durante las diferentes evaluaciones, de un promedio inicial de 10.7 (DE: 4.4) mg/dL pasó a 4.4 (DE: 2.3) mg/dL en el primer mes y a 1.8 (DE: 1.0) mg/dL en el tercer mes después del procedimiento.

El nitrógeno ureico mostró el mayor descenso un mes después, cuando pasó de 64.8 (DE: 22.9) mg/dL a 37.4 (DE: 23.5) mg/dL. Un paciente presentó infección urinaria al tercer mes.
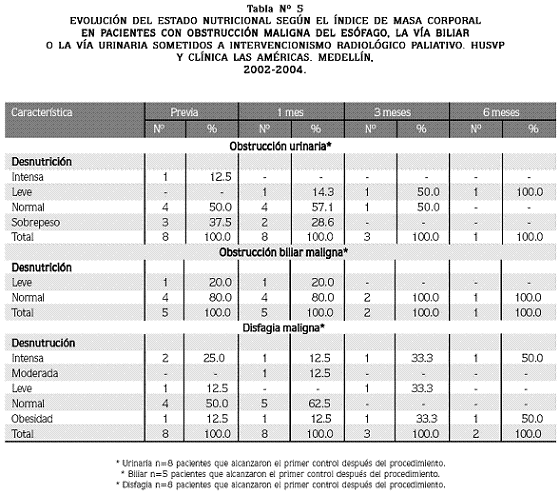
Estado nutricional: en la Tabla Nº 5 puede observarse que uno de los pacientes con obstrucción urinaria (12.5%) presentaba en la evaluación inicial desnutrición intensa, porcentaje que disminuyó a 0% en las demás evaluaciones. El 37.5% de estos pacientes presentaban inicialmente aumento de peso lo que disminuyó a 28.6% en el primer mes.
De los pacientes con obstrucción biliar maligna, el porcentaje con un estado nutricional normal se mantuvo por encima del 80% en todas las evaluaciones como lo muestra la Tabla Nº 5.
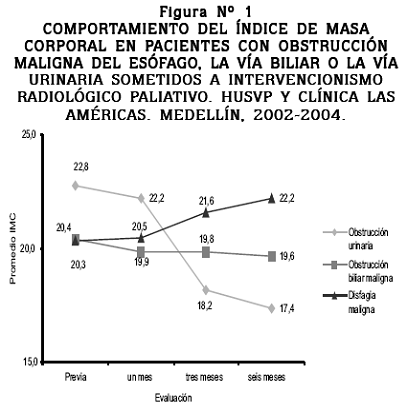
En los pacientes con disfagia maligna la desnutrición intensa fue del 25% en la evaluación inicial y disminuyó a un 12.5% en el primer mes. La mayoría de los pacientes, 50% en la evaluación previa y 62.5% en la evaluación al primer mes, se mantuvieron con un Índice de Masa Corporal normal, como lo demuestran la Figura Nº 1 y la Tabla Nº 5.
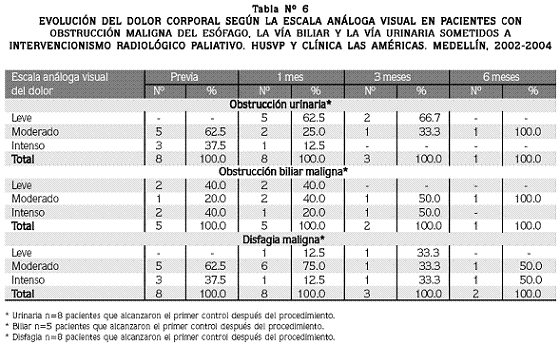
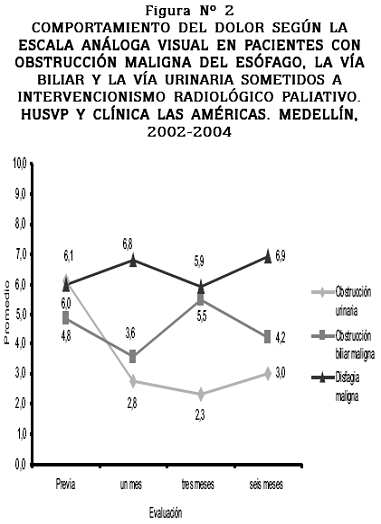
Comportamiento del dolor: como demuestran la Tabla Nº 6 y la figura Nº 2, de los pacientes con obstrucción urinaria el 62.5% y el 37.5% presentaban en la evaluación inicial, dolor moderado o intenso, respectivamente, porcentajes que pasaron a 25% y 12.5%, respectivamente, al primer mes.
En el caso de la obstrucción biliar maligna, el 40% de los pacientes presentaba dolor intenso inicialmente, lo que disminuyó a 20% en el primer mes. Los pacientes que presentaban dolor leve al inicio (40%), permanecieron estables.
En el caso de la disfagia maligna la mayoría de los pacientes en la evaluación inicial y del primer mes presentaron dolor moderado. El grado intenso disminuyó de 37.5% a 12.5%.
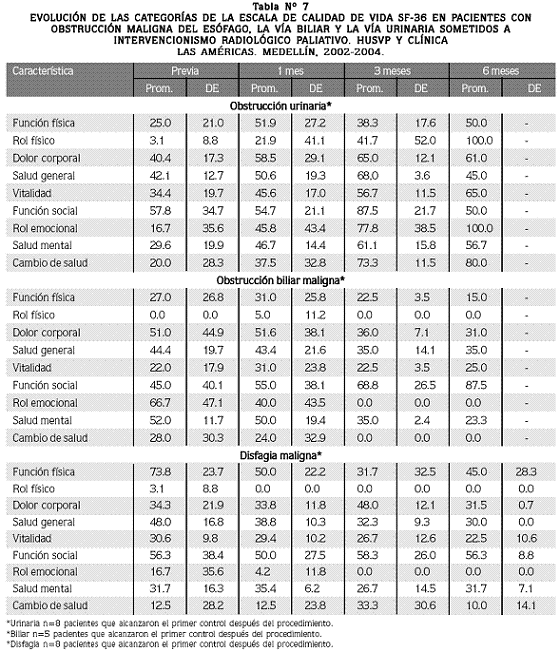
Evolución de la calidad de vida: como se observa en la Tabla Nº 7, cuando se compara la evaluación previa con la del primer mes después del procedimiento, los pacientes con obstrucción urinaria tuvieron una mejoría en todos los parámetros del cuestionario SF36, excepto en la función social.
El mayor cambio fue en la escala de función física con un promedio que pasó de 25 (DE: 21) a 51.9 (DE: 27.2). La escala del rol físico tuvo una variación de 3.1 (DE: 8.8) a 21.9 (DE: 41.1) y la del rol emocional, de 16.7 (DE: 35.6) a 45.8 (DE: 43.4).
En los pacientes con obstrucción biliar maligna se observó principalmente una mejoría en la vitalidad, con un promedio que pasó de 22 (DE: 17) a 31 (DE: 23) y en la función social que pasó de 45 (DE: 40.1) a 55 (DE: 38.1). Sin embargo, hay un descenso significativo en la percepción del rol emocional que pasó de un promedio de 66.7 ( DE: 47.1) a 40 (DE: 43.5).
En los pacientes con disfagia maligna llama la atención que en la evaluación realizada al mes hubo un descenso en el puntaje de todos los ítems, exceptuando la salud mental en la que se nota una leve mejoría pues pasó de un promedio de 31.7 (DE: 16.3) a 35.4 (DE: 6.2).
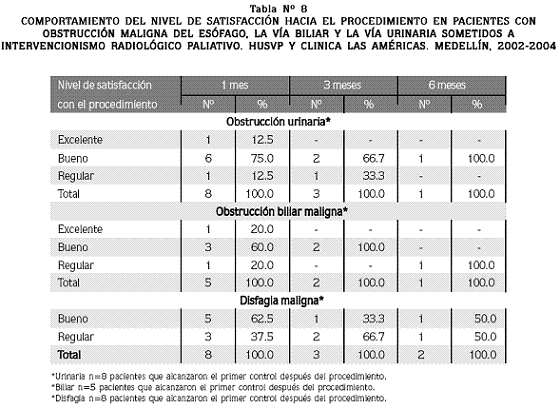
Nivel de satisfacción: el nivel de satisfacción de los pacientes con obstrucción urinaria, como se ve en la Tabla Nº 8, fue excelente o bueno en el 87.5% y regular en el 12.5% en el primer mes después del procedimiento. El único sobreviviente a los 6 meses manifestaba un buen nivel de satisfacción.
En los pacientes con obstrucción biliar el nivel de satisfacción fue excelente en un 20%, bueno en un 60% y regular en un 20% al primer mes. Al tercer mes los dos pacientes que sobrevivían valoraban como bueno el nivel de satisfacción.
En el primer seguimiento, el 62.5% de los pacientes con disfagia maligna manifestaron un nivel de satisfacción bueno y regular en un 37.5%. En la segunda evaluación fue bueno en un 33.3% y regular en un 66.7%.
DISCUSIÓN
Los pacientes con carcinoma del esófago son un reto terapéutico porque la mayoría de ellos, al momento del diagnóstico, solo pueden recibir tratamiento paliativo. Alrededor del 20% de los que son tratados quirúrgicamente desarrollarán nuevamente disfagia debido a recidiva o estenosis sobre el lugar de la anastomosis. Estos pacientes sufren un deterioro progresivo de su estado general ocasionado por la escasa capacidad para la ingesta de alimentos y el síndrome paraneoplásico asociado.33
Existen varias opciones paliativas para los pacientes con cáncer del esófago, con el objetivo de recuperar la permeabilidad y hacer posible la alimentación oral además de controlar el crecimiento tumoral, como la radioterapia, la quimioterapia y la cirugía con láser. El uso de prótesis metálicas fue propuesto por Didcot en 1973 y desde entonces muchos autores han demostrado la eficacia en la mejoría sintomática y la seguridad de su implantación, superando a los otros métodos dado que la mejoría se logra de manera inmediata en un solo evento, con menores costos y menos morbilidad.
Un alto porcentaje de los pacientes con prótesis recubiertas obtienen la desaparición total de la disfagia y se observa mejoría hasta en el 95% de los casos.7–9 En este trabajo, antes del procedimiento, la frecuencia de disfagia fue de 75% para líquidos y 25% para semisólidos; se redujo notablemente la disfagia para los líquidos.
A diferencia de lo reportado por Acunas et al,34 quien describe un alto número de complicaciones en los pacientes tratados con prótesis autoexpandible, la mayoría de las publicaciones refieren que estas son mínimas.35 En este trabajo no se presentaron complicaciones técnicas derivadas del procedimiento. Solo ocurrió una neumonía en un paciente después del primer mes de insertada la prótesis.
Una complicación muy frecuentemente reportada luego de la inserción de la prótesis esofágica es el dolor torácico, que requiere analgesia por largo tiempo en un 5 a 9% de los casos y en unos pocos obliga a retirarla. Con los nuevos diseños de las prótesis, el dolor persiste como un problema significativo reportado en 22% a 30% de los pacientes. 34,36 En esta investigación la mayoría de los pacientes reportaron disminución del dolor al mes, y el dolor fue intenso solo en 12.5% de los pacientes, hallazgo relacionado con un buen nivel de satisfacci ón hacia el procedimiento. El estado nutricional, con base en el Índice de Masa Corporal, mejoró o permaneció estable, lo cual constituye uno de los principales propósitos del tratamiento paliativo.
En conclusión, creemos que las prótesis autoexpandibles son un tratamiento paliativo eficaz para las estenosis esofágicas malignas, con un alto grado de éxito técnico. Aportan una mejoría de la disfagia, como síntoma principal y del estado nutricional; con una técnica sencilla, baja incidencia de complicaciones y corta estancia hospitalaria. En la mayoría de los artículos encontrados, la mejoría de las variables clínicas lleva implícita mejor ía en la calidad de vida; en estos resultados parciales, al mes no hubo cambios en la mayoría de las escalas del SF 36, empeoró el rol emocional y al tercer mes hubo mejoría en el dolor corporal.
El éxito clínico de la nefrostomía percutánea para el manejo paliativo de la obstrucción urinaria maligna depende del grado de la enfermedad subyacente; en la literatura se reporta mejoría de la función renal en la mayoría de los casos.37 En nuestro estudio se observó franca disminución de los valores de nitrógeno ureico y creatinina, inmediatamente después del procedimiento. El éxito técnico de la nefrostomía se ha descrito en los diferentes estudios en un 95% de los pacientes con hidronefrosis.38 El porcentaje de complicaciones reportado en las diferentes series es de un 10% o menos.39 En nuestro trabajo el éxito técnico fue superior al informado en la literatura y no se hallaron complicaciones derivadas del procedimiento.
Se ha descrito que la recuperación renal completa mejora la supervivencia después del procedimiento a pesar de la malignidad subyacente, principalmente en los pacientes que tienen opciones viables de tratamiento y que no han recibido terapia coadyuvante en el manejo del cáncer.40 Este hallazgo no se refleja en nuestro trabajo posiblemente porque los pacientes de la muestra presentaban enfermedad avanzada, en la que no era factible un tratamiento curativo y la mayoría habían recibido tratamiento coadyuvante.
El Índice de Masa Corporal en los pacientes con obstrucción urinaria disminuyó en forma leve al mes del procedimiento, lo cual podría ser explicado por el incremento en la eliminación urinaria y el consiguiente descenso del edema.
El dolor es un síntoma incapacitante en pacientes con carcinoma avanzado o recurrente del cérvix, como en la totalidad de nuestras pacientes, y su origen es, principalmente, la infiltración de los nervios regionales y las estructuras musculares y óseas.41 En este trabajo se observa una franca disminución de la percepción del dolor después del procedimiento de derivación, con un alto nivel de satisfacción hacia el procedimiento por parte del 80% de los pacientes. A pesar de estos resultados, la nefrostomía no es reconocida en la literatura como una terapia directamente efectiva para el alivio del dolor, a diferencia de otros procedimientos y drogas. Es de anotar que la mayoría de las pacientes recibían terapia coadyuvante lo que podría ser un factor que influyó en los resultados.
La percepción de la calidad de vida de estas pacientes en la evaluación del primer mes fue altamente satisfactoria, con mejoría en todas las escalas de salud. Al tercer mes, esta mejoría se incrementó en todas las escalas excepto la función física.10,11
La obstrucción maligna de la vía biliar es una enfermedad frecuente en la práctica clínica. Los cánceres del páncreas, la vesícula y los conductos biliares son las causas más comunes de obstrucción maligna del tracto biliar. La cirugía ha sido el tratamiento tradicional para los pacientes con esas enfermedades, pero infortunadamente solo el 20% son resecables al momento del diagnóstico.42
La primera manifestación clínica es la ictericia. La obstrucción al flujo biliar puede así mismo causar prurito intenso, malabsorción, colangitis y falla hepática progresiva; estas últimas son las principales causas de muerte, por lo cual es necesario un tratamiento paliativo adecuado.43
Los métodos de drenaje endoscópico y percutáneo nacieron como alternativas a la cirugía y son hoy en día las terapias de elección para el tratamiento de los pacientes con obstrucciones malignas no curables quirúrgicamente del tracto biliar. El uso de estos métodos menos invasivos se asocia a menor incidencia de complicaciones tempranas, menor estancia hospitalaria, menor mortalidad en los primeros treinta días después del procedimiento comparados con las derivaciones quirúrgicas, además de la mejoría en la calidad de vida al disminuir los síntomas secundarios a la hiperbilirrubinemia, la colangitis a repetición, la disfunción hepática progresiva y las deficiencias nutricionales.43
El drenaje biliar interno ya sea con catéteres o con prótesis metálicas insertadas por vía endoscópica o transhepática ha sido ampliamente aceptado para la mejoría de los pacientes, con un éxito técnico descrito en las diferentes series entre 80–90%; con baja frecuencia de complicaciones que ha sido reportada entre 2.3% y 20.8%,44 como la hemorragia, la filtración biliar y la colangitis en el postoperatorio inmediato y la reestenosis y migración de la prótesis o del catéter, como tardías. En nuestro trabajo el éxito técnico fue del 100% y las complicaciones observadas fueron menos que las reportadas en la literatura mundial; se presentó sepsis en un paciente después del tercer mes, la cual lo llevó a la muerte.
El porcentaje de éxito clínico en las diferentes series fue de 88%, en los primeros treinta días, definido este como una mejoría del 30% en los valores iniciales de bilirrubina.42 En nuestro estudio la disminución de las bilirrubinas total y directa fue de aproximadamente un 50%, al mes del procedimiento, con la consiguiente mejoría en la sintomatología y con estabilidad en el estado nutricional.
Al primer mes el 80% de los pacientes reportaron dolor leve o moderado, con disminución del porcentaje del grado de dolor intenso; hubo un alto nivel de satisfacción con el procedimiento.
Los pacientes con obstrucción biliar maligna tienen un pronóstico desfavorable en términos de calidad de vida y de sobrevida,45 con un promedio de 180 días. En nuestro reporte y de acuerdo con lo descrito en la literatura, la sobrevida de los pacientes con obstrucción biliar maligna no se modificó con posterioridad al drenaje pero al aplicar la escala SF–36 se observó mejoría en la percepción de la calidad de vida en la mayoría de las escalas de salud al mes del procedimiento, principalmente en la vitalidad.
EL SF–36 es el único instrumento de Calidad de Vida en Salud validado hasta la fecha en Colombia y, aunque en nuestro medio no ha sido utilizado en pacientes con cáncer, su adaptación mostró que está acorde con lo recomendado por los autores del instrumento, gracias a su consistencia interna y fiabilidad, lo cual permite que sea de elección en nuestro estudio, el cual pretende la difícil tarea de valorar la calidad de vida en pacientes con cáncer avanzado, después del intervencionismo radiológico paliativo.
En conclusión, este informe preliminar, que incluy ó hasta la fecha de corte un 50% de la muestra calculada, demuestra que la inserción de la prótesis esofágica, el drenaje biliar y la nefrostomía percutánea son métodos seguros y efectivos para obtener una adecuada paliación en pacientes con obstrucción maligna del esófago, la vía biliar y la vía urinaria, por la mejoría en los parámetros clínicos y de laboratorio, del dolor y del estado nutricional con resultados que están de acuerdo con los reportados en la literatura; igualmente, la aplicación del SF–36 mostró mejoría en la mayoría de las escalas de calidad de vida, al mes del procedimiento paliativo en los pacientes con obstrucción urinaria y biliar; en los que tenían disfagia fue similar a la evaluación previa. A los tres meses en los pacientes con obstrucción urinaria, se incrementó aún más la calidad de vida.
Muchos reportes están de acuerdo en que la mejoría de los síntomas influye en la calidad de vida; sin embargo, no existen estudios que utilicen instrumentos validados de evaluación de la calidad de vida después de procedimientos paliativos. Este informe documenta este beneficio hasta la fecha. El SF 36 es una escala genérica de calidad de vida; sería importante evaluar este tipo de intervenciones con escalas específicas para estas enfermedades y aumentar así la sensibilidad al cambio en problemas como la disfagia maligna.
Este trabajo documenta en nuestro país los beneficios de estos procedimientos tanto en los parámetros clínicos como en la calidad de vida y, por lo tanto, da pie para el diseño de estrategias para incorporarlos al Plan Obligatorio de Salud para el tratamiento de los pacientes con cáncer avanzado.
REFERENCIAS BIBLIOGRÁFICAS
1. PEDROSA C. Diagnóstico por Imagen, 2ª ed. Madrid: McGraw–Hill; 2000: 979–982. [ Links ]
2. EARLAM R, CUNHA MELO JR. Esophageal squamous cell carcinoma: a critical review of surgery. Br J Surg 1980; 87: 388–390. [ Links ]
3. SIRSEMA PD, TILANUS HW, HORDIK ML. Early detection and treatment of esophageal and gastric cancer. Neth J Med 1995; 47: 76–86. [ Links ]
4. URRUTIA G. Alternativa paliativa en estenosis esofágica. Rev Argent Residentes Cirugía 1998; 3: 5–8. [ Links ]
5. JOEP F. Palliation of patients with esophagogastric neoplasm by insertion of a covered expandable modified Gianturco–Z endoprothesis: experiences in 153 patients. Gastrointestinal Endoscopy 2000; 51: 134–138. [ Links ]
6. CORDERAS J. Self expanding esophageal metallic stent in the treatment of esophageal obstruction. Am Surg 2000; 66: 956–958. [ Links ]
7. COULING M. Management of malignant esophageal obstruction with self expanding metallic stent. Br J Surg 1998; 85: 264–266. [ Links ]
8. O.SULLIVAN GJ. Palliation of malignant dysphagia with metallic expanding stent. J Vasc Interv Radiol 1999; 10: 346–351. [ Links ]
9. COYLE WJ. Malignant dysphagia: Palliation with esophageal stent. J Gastrointest Endoscop 1999; 50: 134–135. [ Links ]
10. ABRAHAM JB. Palliative diversion for metastatic ureteral obstruction. National Kidney and Transplant Institute Division of Urology, QC, Philippines. 1999. Avalaible from internet. http://members.tripod.com [ Links ]
11. MINHAS S. Extra–anastomotic stent in ureteric obstruction. Experience and complications. BJU International 1999; 84: 763–764. [ Links ]
12. PAPPAS P. Role of percutaneus urinary diversion in malignant and bening obstructive uropathy. J Endourol 2000; 14: 401–405. [ Links ]
13. ENNS RA. Expandable biliary stent: more question than answers. Am J Gastroenterol 2000; 95: 575–577. [ Links ]
14. BALLINGER AB, MCHUGH M, CATNACH SM, ALSTEAD EM, CLARK ML. Sympton relief and quality of life after stent for malignant bile duct obstruction. Gut 1994; 35: 467–470. [ Links ]
15. ALL A, HUYCKE L. Pain, cancer and older adults. Geriatr Nurs 1999; 20: 241–246. [ Links ]
16. MOLINERO L. Cuestionario de Salud. Asociación de la Sociedad Española de Hipertensión; 1998; 20: 101–106. [ Links ]
17. BACON TH. Stent for the treatment of cancerous obstruction of the gastrointestinal tract. New Engl J Med 2001; 344: 1.681–1.693. [ Links ]
18. CASTAÑEDA WF, IRVING DJ, HERRERA MA, et al. Interventional techniques in the hepatobiliar systems, 2ª ed. Castañeda–Zuñiga WR, Tadavarthy MS, eds. Philadelphia: Williams & Wilkins; 1991: 1.053–1.163. [ Links ]
19. SHEKARRIZ B, SHEKARRIZ H. Outcome of paliative urinary diversion in the treatment of advanced malignancies. Cancer 1999; 85: 998–1.003. [ Links ]
20. WARE J, SHERBOURNE C. The MOS 36–Item Short Form Health Survey (SF36): I. Medical Care 1992; 30: 473–483. [ Links ]
21. JUNIPER E, GUYATT G, Quality of life studies definition and conceptual issues. En: SPILKER B, ed. How to develop and validate a new health related quality of life instrument. 2ª ed. Philadelphia: Lippincot Raven Publishers; 49–56. [ Links ]
22. WARE J. SF–36 Health Survey Update. Spine 2000; 25: 3.130–3.134. [ Links ]
23. WARE J. The SF–36 Health Survey (SF–36). En: Spilker B, ed. Quality of life and Pharmacoeconomics in clinical trials, 2ª ed. Philadelphia: Lippincott Raven; 1996: 337–345. [ Links ]
24. LAWRENCE WF, FRYBACK DG, MARTIN PA, KLEIN R, KLEIN BE. Health status and hypertension: a population study. J Clin Epidemiol 1996; 49: 1.239–1.245. [ Links ]
25. WARE JE, GANDEK BL, KELLER SD, IQOLA Project Group. Evaluating instruments used cross–nationally: methods from the IQOLA Project. En: Spilker B, ed. Quality of life and Pharmacoeconomics in clinical trial , 2ª ed. Philadelphia: Lippincott–Raven; 1996: 681–692. [ Links ]
26. DURHAM SR, SUN PP, SUTTON LN. Surgically treated lumbar disc disease in the pediatric population: an outcome study. J Neurosurg 2000; 92 (Suppl 1): 1–6. [ Links ]
27. WARE JE, GANDEK B. Methodos for testing data quality, scaling assumptions and reliability: The IQOLA Project approach. J Clin Epidemiol 1998; 51: 945–952. [ Links ]
28. ALONSO J, PRIETO L, ANTO J. La Versión Española del SF–36 Health Survey (cuestionario de salud SF–36): Un instrumento para la medida de resultados clínicos. Med Clin 1995; 104: 771–776. [ Links ]
29. McHORNEY C, WARE J. The MOS 36 Item Short Form Health Survey (SF36): III. Medical Care 1994; 32: 40–66. [ Links ]
30. HAVRANEK EP, McGOVERN KM, WEINBERGER J, BROCATO A, LOWES BD, ABRAHAM WT. Patient preferences for heart failure treatment: Utilities are valid measures of health–related quality of life in heart failure. J Card Failure 1999; 5: 85–91. [ Links ]
31. GARCÍA HI, LUGO LH. Adaptación cultural y fiabilidad del instrumento de calidad de vida SF36 en instituciones de Medellín: Tesis de Maestría. Medellín: Facultad Nacional de Salud Pública; 2002. [ Links ]
32. ANDERSON JP, KAPLAN RM, COONS SJ, SCHNEIDERMAN LJ. Comparison of the Quality of Wellbeing Scale and the SF–36 results among two samples of ill adults: AIDS and other illnesses. J Clin Epidemiol 1998; 51: 755–762. [ Links ]
33. GELFANG GA, FINLEY RJ. Quality of life with carcinoma of the esophagus. Worl J Surg 1994; 18: 399–405. [ Links ]
34. ACUNAS B, ROZZANS I. Palliation of malignant esophageal strictures with self expanding nitinol stents: drawbacks and complications. Radiology 1996; 199: 648–652. [ Links ]
35. WATKINSON A, ELLUL. Plastic–covered metallic endoprostheses in the management of esophageal perforation in patients with esophageal carcinoma. Clin Radiol 1995; 50: 304–309. [ Links ]
36. LOPERA J, ALVAREZ LG. Comparación de dos tipos de stents esofágicos autoexpandibles para el tratamiento de la disfagia maligna. Sociedad Iberoamericana de Intervencionismo 2002; 2.1: 1–12 [ Links ]
37. BARTON DP, MORSE SS. Percutaneous nephrostomy and ureteral stenting in gynecologic malignancies. Obstet Gynecol 1992; 80: 805–811. [ Links ]
38. FARRELL TA, HICKS ME. A review of radiologically guided percutaneous nephrostomies in 303 patients. J Vasc Interv Radiol 1997; 8: 769–774. [ Links ]
39. SHEKARRIZ B, SHEKARRIZ H. Outcome of palliative urinary diversion in the treatment of advanced malignancies. CANCER 1997; 85: 998–1.003. [ Links ]
40. DUSZACK J, LEVY J. Percutaneous nephrostomy. Appropriateness criteria. (Online) Washington: American College of Radiology; 2004. Available from internet: ACR. org [ Links ]
41. LAU KO, HIA TN. Outcome of obstructive uropathy after pelvic irradiation in patients with carcinoma of the uterine cervix. Ann Acad Med Singapore 1998; 27: 631–635. [ Links ]
42. SOULEN MC. Treatment of biliary strictures. In: LaBerge JM, Venbrux AC, eds. Biliary interventions. Fairfax: Society of Cardiovascular and Interventional Radiology; 1995: 221–232. [ Links ]
43. HAUSEGGER KA, THURNHER S, BODENDORFER G, et al. Treatment of malignant biliary obstruction with polyurethane–covered wallstents. Am J Roentgenol 1998; 170: 403–408. [ Links ]
44. BORN P, NEUHAUS H, ROSCH T, et al. Initial experience with a new, partially covered wallstent for malignant biliary obstruction. Endoscopy 1996; 28: 699–702. [ Links ]
45. HISAYAMA H, KOMATSU Y, TSUJINO T, SASAHIRA N, HIRANO K, TODA N, et al. A prospective randomised study of .covered. versus .uncovered. diamond stents for the management of distal malignant biliary obstruction. GUT 2004; 53: 729–734. [ Links ]
Recibido: 8 de abril de 2005
Aceptado: 27 de mayo de 2005