Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Iatreia
Print version ISSN 0121-0793
Iatreia vol.19 no.4 Medellín Oct./Dec. 2006
REPORTE DE CASOS
Compromiso esquelético en el hiperparatiroidismo primario
Bone involvement in primary hyperparathyroidism
JORGE EDUARDO LÓPEZ VALENCIA, MD1,3, JUAN MANUEL ROMERO, MD1, LUIS FERNANDO ARIAS RESTREPO, MD, PHD2
- Sección de Ortopedia, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
- Departamento de Patología, Facultad de Medicina, Universidad de Antioquia, Medellín, Colombia.
- Departamento de Oncología, Hospital Universitario San Vicente de Paúl, Medellín, Colombia. Correspondencia: Jorge López, Departamento de Oncología, Hospital Universitario San Vicente de Paúl, Calle 64 Carrera 51D; teléfono: (4) 5167419; fax (4) 2636639; e–mail: jlopez@une.net.co
Recibido: mayo 28 de 2006
Aceptado: julio 24 de 2006
RESUMEN
La enfermedad ósea sintomática es infrecuente en el hiperparatiroidismo primario (HPTP), y cuando se presenta puede transcurrir mucho tiempo antes del diagnóstico. Con el objetivo de revisar y actualizar conceptos acerca del compromiso esquelético en el HPTP buscamos en nuestros archivos casos de pacientes en quienes las manifestaciones iniciales o principales de la enfermedad hubieran sido las alteraciones óseas.
MATERIALES Y MÉTODOS: revisamos los archivos de la Sección de Ortopedia y del Departamento de Patología de la Facultad de Medicina, Universidad de Antioquia (2000–2006) en busca de casos de hiperparatiroidismo con presentación clínica inicial o principal en los huesos. De cada caso resumimos los hallazgos clínicos, paraclínicos y de seguimiento más relevantes. Basados en estos casos hicimos una revisión del tema.
RESULTADOS: encontramos tres casos que cumplían estas características. En los tres la atención inicial fue motivada por una fractura; sin embargo, los tres habían tenido síntomas sistémicos inespecíficos de varios meses o años de evolución. Otras alteraciones óseas detectadas fueron: lesiones osteoblásticas múltiples, desviación de la columna, deformidades en los dedos, osteopenia, dolores óseos y tumor pardo. Los síntomas extraesqueléticos incluían alteraciones gastrointestinales, neurológicas, adinamia y disminución de peso. En los tres casos se detectó adenoma paratiroideo.
CONCLUSIONES: aunque infrecuentes, las alteraciones esqueléticas en el HPTP comprometen múltiples huesos y suelen asociarse con síntomas extraesqueléticos inespecíficos. Si se tiene en mente esta enfermedad, se debe medir el calcio sérico como prueba inicial que ayudará al diagnóstico.
PALABRAS CLAVE
ADENOMA DE PARATIROIDES
FRACTURAS PATOLÓGICAS
HIPERCALCEMIA
HIPERPARATIROIDISMO
SUMMARY
Symptomatic bone disease is not usual in primary hyperparathyroidism (PHPT). Increased awareness of the various manifestations of the disease may lead to earlier diagnosis before devastating and irreparable effects have occurred. Our aim was to review skeletal manifestations of PHPT as an important presentation of the disease.
MATERIAL AND METHODS: We reviewed archives at our institution (2000–2006) searching for cases of PHPT with bone disease being the initial or main clinical manifestation. Clinical and laboratory data, radiological features and outcome were registered. Based on this information, we carried out a review.
RESULTS: We found three cases with these inclusion criteria. In all of them, the initial bone manifestation was a fracture; however, every one had suffered from unspecific systemic manifestations for several months or years. Other bone alterations were: multiple osteoblastic lesions, spine deviation, finger deformity, bone pain, decreased bone mineral density, and brown tumor. Extra–skeletal manifestations in our cases included: gastrointestinal alterations, neurological symptoms, weight loss and depressed mood. In all cases a parathyroid adenoma was detected.
CONCLUSIONS: Although infrequent, bone disease in PHPT involves multiple sites and usually is associated with unspecific extra–skeletal manifestations that permit to suspect the diagnosis. Serum calcium determination may lead to the correct diagnosis.
KEY WORDS
HYPERCALCEMIA
HYPERPARATHYROIDISM
PARATHYROID ADENOMA
PATHOLOGIC FRACTURES
INTRODUCCIÓN
HIPERPARATIROIDISMO ES UN TÉRMINO que indica niveles incrementados de hormona paratiroidea (HPT). Tradicionalmente se lo ha dividido en tres tipos: 1) primario, en el cual la secreción aumentada se debe a anormalidad en las glándulas paratiroides (hiperplasia, adenomas o carcinomas); 2) secundario, en el que las anormalidades en la función paratiroidea son inducidas por hipocalcemia sostenida (usualmente falla renal crónica o malabsorción intestinal); 3) terciario, que ocurre en pacientes con falla renal crónica o malabsorción que desarrollan hiperparatiroidismo secundario y función paratiroidea autónoma.1 La HPT regula el metabolismo del calcio, la reabsorción del mismo en el hueso, su absorción intestinal y su excreción por vía renal; también regula la excreción de fósforo en orina.2 Otras causas de elevación del calcio sérico son las lesiones óseas metastásicas múltiples y la producción y secreción de sustancias capaces de alterar la concentración sérica del calcio (como prostaglandina E, metabolitos de la vitamina D, factor activador de los osteoclastos y HPT) por células tumorales; este último caso suele llamarse pseudohiperparatiroidismo. Las anormalidades de laboratorio incluyen, además de hipercalcemia, hipofosfatemia, hiperfosfatasia, hipercalciuria y, con menor frecuencia, acidosis hiperclorémica, hiperglicemia, hiperuricemia e hipermagnesemia1
La variabilidad de los síntomas y signos del hiperparatiroidismo se debe a que compromete muchos órganos y sistemas. En general, las características clínicas se deben principalmente a los cambios renales, gastrointestinales y esqueléticos. Las alteraciones cutáneas, neurológicas o cardiovasculares pueden ser la manifestación clínica inicial. Aproximadamente en 10–25% de los casos hay enfermedad ósea sintomática.3
La mayoría de los pacientes con hiperparatiroidismo primario (HPTP) son asintomáticos o presentan síntomas leves inespecíficos (síntomas objetivos mínimos).4 Para su adecuado manejo y para evitar retrasos en el diagnóstico y aparición de complicaciones es esencial que todos los médicos involucrados en su atención tengan presentes sus síntomas iniciales y sepan llegar al diagnóstico correcto.
Nuestro objetivo es presentar una descripción clínica del compromiso óseo por hiperparatiroidismo primario, tratando de resaltar su importancia como manifestación inicial y causa de morbilidad en estos pacientes. Para una mayor claridad presentamos tres casos con el cuadro clínico característico.
MATERIALES Y MÉTODOS
Revisamos, retrospectivamente, los archivos de la Sección de Ortopedia y del Departamento de Patología, de la Facultad de Medicina, Universidad de Antioquia, desde enero de 2000 hasta enero de 2006, en busca de casos de hiperparatiroidismo primario con presentación clínica inicial o principal de alteraciones óseas. De estos casos determinamos las características clínicas, radiológicas, anatomopatológicas y paraclínicas para presentarlos como ejemplos ilustrativos que permitan un mejor enfoque de las alteraciones óseas como manifestación del trastorno. Hicimos una revisión del tema centrados en las manifestaciones esqueléticas del HPTP.
RESULTADOS
Encontramos en nuestros archivos tres pacientes que se presentaron con alteraciones esqueléticas al momento del diagnóstico y se incluyen en el presente trabajo.
Caso Nº 1
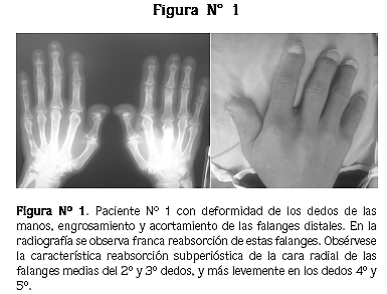
Hombre de 45 años que consulta por dolor súbito e intenso del hombro derecho, sin trauma asociado, con limitación funcional, que se inició 22 horas antes. En los antecedentes personales relata que hace 4 años presentó una lesión nodular en la encía superior derecha que fue resecada y diagnosticada como granuloma reparativo de células gigantes; no ha habido recidiva de dicha lesión. Seis meses después de esta resección presentó dolor lumbar, tratado durante ocho meses con antiinflamatorios no esteroideos; se hizo gamagrafía ósea y se evidenciaron múltiples lesiones hipercaptantes, osteoblásticas, de la mandíbula, la segunda y décima costillas derechas, el antebrazo izquierdo, el tercio distal del fémur izquierdo y ambas tibias. Desde hace tres años el dolor lumbar se ha vuelto constante y se ha intensificado; además, ha tenido desviación de la columna, limitación para la marcha, deformidad de los dedos de las manos (Figura Nº 1), pérdida de 25 kg de peso, hipoacusia derecha y disminución generalizada de la fuerza.
Hipertensión arterial desde cuatro años antes. Hace dos años tuvo ruptura espontánea del tendón del cuádriceps, tratada quirúrgicamente. Síndrome anémico cuatro meses antes por hemorragia del tracto digestivo superior secundaria a úlcera péptica, para cuyo tratamiento requirió transfusión de dos unidades de glóbulos rojos. Fumador y consumidor de alcohol desde los 16 años hasta 2 años antes de su cuadro actual.
Al examen físico se encontraron: presión arterial: 176/109 mm Hg; palidez generalizada, deformidad del maxilar inferior izquierdo, aumento del diámetro torácico anteroposterior, con cifosis; dolor a la palpación del brazo derecho, con limitación funcional; deformidad de las manos, con aumento de la concavidad de la izquierda y dedos en palillos de tambor (Figura Nº 1); deformidad en anteversión de la tibia derecha; fuerza 4/5 en todas las extremidades. Los resultados de los exámenes paraclínicos se presentan en la tabla Nº 1.
En las radiografías se observaron osteopenia generalizada, signos de remodelación, patrón permeativo y zonas de periostitis, cifosis y colapso vertebral múltiple; había muchas alteraciones en los dedos de las manos (Figura N° 1). Una ecografía renal mostró urolitiasis pélvica derecha y signos de nefropatía crónica bilateral. La gamagrafía de las paratiroides reveló un adenoma paratifoideo inferior izquierdo. Se hizo resección y la evolución posterior fue adecuada con tratamiento de la osteopenia
Caso Nº 2
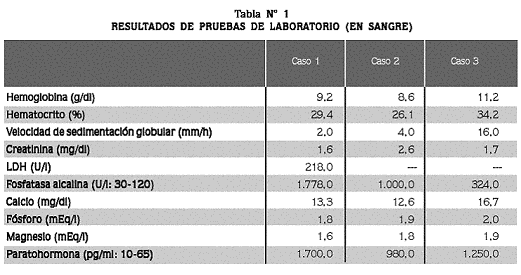
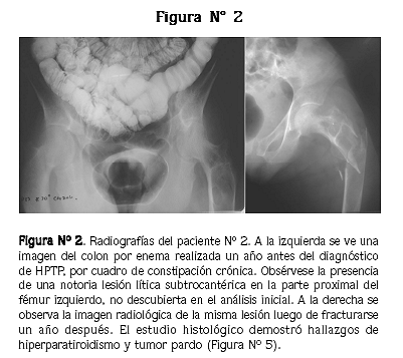
Mujer de 73 años que presenta factura de la cadera izquierda luego de una caída desde su propia altura. Tiene antecedente de hipertensión arterial en tratamiento con captopril y verapamilo desde 14 años antes. Relata, además, dolor lumbar crónico, estreñimiento de cuatro años de evolución y dolor en la fosa ilíaca derecha, de tipo opresivo, desde hace aproximadamente dos años, razón por la cual le hicieron, un año antes, colon por enema (Figura N° 2) y endoscopia digestiva alta, sin evidenciar ninguna alteración. Pérdida de 10–15 kg de peso en los últimos dos años, adinamia, dolores óseos y episodios intermitentes de vómito desde hace dos meses. Síndrome anémico dos años antes, no estudiado. Episodio de dolor súbito y posterior deformidad en la región clavicular derecha, pero no recuerda cuánto tiempo hace. Cambios del estado de ánimo con tendencia depresiva.
Al ingreso se encontró presión arterial de 202/103 mm Hg, palidez mucocutánea, deformidad del tercio medio de la clavícula derecha, dolor a la palpación de la columna lumbar, deformidad del miembro inferior izquierdo con dolor a la palpación y a la movilización. En la radiografía de cadera se evidencia fractura subtrocantérica izquierda, con lesión lítica expansiva (Figura Nº 2); osteopenia.
Se plantea como diagnóstico de trabajo el de fractura patológica de la cadera izquierda. Revisado el estudio de colon por enema hecho un año antes, se evidencia una lesión osteolítica subtrocantérica izquierda (Figura N° 2). Los exámenes paraclínicos se presentan en la tabla N° 1. Electroforesis de proteínas: normal. Ecografía abdominal: hígado micronodular, signos de nefropatía crónica.
Gamagrafía ósea: evidencia de lesiones hipercaptantes en múltiples huesos. Gamagrafía de paratiroides: positiva para adenoma paratifoideo inferior derecho (Figura N° 3). Se la llevó a cirugía para reducción abierta, osteosíntesis y biopsia ósea. Esta última demostró la presencia de tumor pardo y callo óseo. Una semana después se resecó el adenoma paratiroideo.
Caso Nº 3
Hombre de 52 años que consulta por caída de un automóvil en movimiento con trauma de la cadera izquierda. Tiene antecedente de hipertensión arterial tratada con captopril e hidroclorotiazida. Insuficiencia renal que no ha requerido diálisis. Herida craneal por arma de fuego con hemiplejia izquierda secundaria 16 años antes. Dolores osteomusculares de tres meses de evolución y polidipsia. No hay antecedente de enfermedad acidopéptica, constipación ni trastornos mentales.
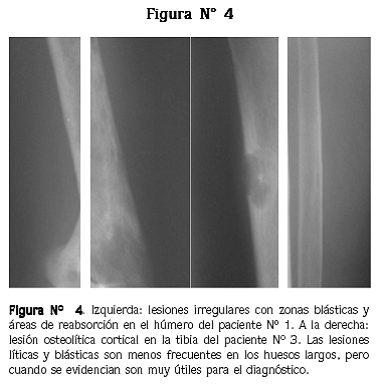
Al momento de su presentación se encontró presión arterial de 158/100 mm Hg, dolor a la palpación y a la movilización de la cadera izquierda y hemiparesia izquierda. Radiografía de pelvis: fractura basicervical de fémur izquierdo, con presencia de múltiples lesiones líticas (Figura N° 4). Los exámenes paraclínicos se presentan en la tabla Nº 1. Electroforesis de proteínas: normal. Gamagrafía ósea: múltiples lesiones hipercaptantes poliostóticas. Gamagrafía de paratiroides: positiva para adenoma paratiroideo ectópico.
Se hicieron reducción abierta de la fractura y osteosíntesis con clavo de reconstrucción, biopsia ósea y cementación. Una semana después se procedió a la resección del adenoma paratifoideo ectópico en mediastino, cuyo diámetro mayor era de tres centímetros.
HISTOPATOLOGÍA
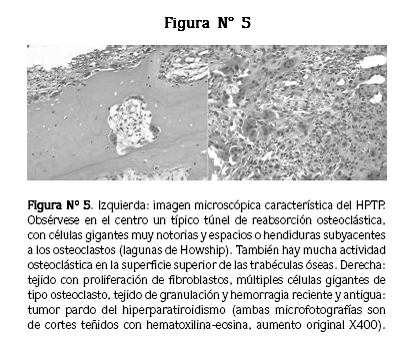
En la biopsia de hueso del primer paciente se evidenciaron trabéculas óseas en gran parte bordeadas por osteoclastos, con lagunas de Howship prominentes (espacios formados por osteoclastos que reabsorben hueso), formación de microcavidades en medio de las trabéculas óseas (túneles) y marcada actividad osteoblástica, con hueso en remodelación y líneas prominentes de cementación. Además, hay áreas de hemorragia antigua, con acúmulos de células gigantes de tipo osteoclasto y proliferación de fibroblastos (tumor pardo) (Figura N° 5). En la biopsia de fémur del tercer paciente se observó intensa remodelación ósea evidenciada por osteoblastos activos y marcada actividad osteoclástica, con lagunas de Howship y túneles en muchas de las trabéculas (Figura Nº 5). No se hizo biopsia de la paciente Nº 2.
DISCUSIÓNLa disminución de la concentración de calcio extracelular estimula la secreción de HPT. La hormona incrementa la reabsorción renal de calcio en la porción gruesa ascendente del asa de Henle y aumenta la reabsorción ósea de calcio, estimulando la actividad osteoclástica. Estos efectos permiten restaurar el nivel de calcio e impedir la hipocalcemia.1
El compromiso óseo en el hiperparatiroidismo fue denominado anteriormente Enfermedad de Recklinghausen del hueso y Osteítis fibrosa quística generalizada. La HPT tiene efecto directo o indirecto sobre los tres tipos de células óseas: osteoclastos, osteoblastos y osteocitos. El nivel alto de la hormona incrementa la reabsorción osteoclástica del hueso. Debido a que los osteoclastos no expresan el receptor de la HPT,1 los osteoblastos les comunicarían, por medio de citoquinas (como la interleuquina 6), los efectos de la hormona.3 La HPT, además, inhibe la formación de colágeno (esencial en la osteogénesis) por los osteoblastos. En condiciones experimentales y clínicas el hiperparatiroidismo se acompaña de un incremento en la relación de osteoclastos a osteoblastos.1
El HPTP se asocia con reducción en la densidad mineral ósea, en gran parte debida a pérdida de hueso cortical.5 Sin embargo, en el 75% de los pacientes con HPTP la densidad mineral ósea está conservada a lo largo de la evolución de la enfermedad; en los restantes 25% se encuentra disminuida; estos pacientes son, principalmente, mujeres posmenopáusicas sin reemplazo hormonal, o aquellos con HPTP avanzado y personas en las que la paratiroidectomía no ha resuelto la enfermedad.6Algunos trabajos demuestran una respuesta ósea variable al nivel elevado de HPT dependiendo del sitio esquelético; así, el exceso de HPT parece ser catabólico en sitios corticales y puede tener efectos anabólicos en el hueso esponjoso; en algunos pacientes, sin embargo, la densidad del hueso esponjoso de la columna puede estar notablemente reducida.3,7
Las manifestaciones clínicas del HPTP varían desde hipercalcemia ligera, asintomática, con fases de normocalcemia, hasta la rarísima tormenta paratiroidea caracterizada por una hipercalcemia extrema, de evolución aguda. El HPTP asintomático representa de 75 a 80% de los casos.8 La recomendación actual es dividir el HPTP en dos categorías: asintomático y sintomático.9 La hipercalcemia altera la capacidad del túbulo renal para concentrar la orina, lo que produce poliuria y polidipsia compensadoras. También es responsable de las manifestaciones digestivas, neuromusculares, cardiovasculares y de las derivadas del depósito de sales de calcio.10,11 El compromiso renal del HPTP es mucho menos frecuente en la actualidad (5–10% de los casos) de lo que era hace años, cuando sólo se diagnosticaban los casos sintomáticos.
El compromiso óseo del HPTP es habitualmente asintomático. Rara vez provoca dolor óseo, deformidades esqueléticas o fracturas patológicas sobre áreas quísticas u osteoporóticas. El hallazgo radiológico más frecuente es la ausencia de alteración, en segundo lugar la osteopenia y, menos comúnmente, la clásica reabsorción de los extremos óseos. El hallazgo más precoz es la reabsorción subperióstica que se localiza típicamente en el borde radial de la segunda y tercera falanges (Figura Nº 1). El compromiso del hueso cortical del cráneo produce la imagen en sal y pimienta (la reabsorción en las áreas medulares del hueso trabecular produce un aspecto punteado del cráneo, con áreas radiolúcidas que alternan con pequeños puntos de esclerosis). El compromiso óseo grave produce imágenes de destrucción localizada en la cortical de los huesos largos (Figura Nº 4) o en la mandíbula, que pueden ser debidas a quistes óseos verdaderos o a tumores pardos. Otras veces el HPTP se manifiesta como aplastamientos vertebrales o fracturas de huesos largos debidas a osteoporosis. Muy rara vez aparece osteoesclerosis lumbar o pelviana. En los casos sin compromiso radiológico la densitometría permite detectar la baja densidad ósea, con disminución más notoria en la región distal del radio (hueso cortical), intermedia en la cadera (hueso cortical y trabecular) y mucho menor en las vértebras (hueso trabecular). En los casos asintomáticos, la pérdida de hueso no parece ser progresiva.3
La reabsorción ósea puede ser subperióstica, intracortical, de la superficie endóstica, subcondral y trabecular. La reabsorción subperióstica, cuando es marcada, es virtualmente diagnóstica de hiperparatiroidismo primario y se evidencia con mayor frecuencia en la cara radial de las falanges de las manos, particularmente de los dedos índice y medio.1 En algunos casos se ve la reabsorción característica del extremo distal de las falanges (Figura Nº 1). En el HPTP grave crónico se encuentra osteopenia generalizada. Las fracturas se deben al gran porcentaje de espacio óseo en alta remodelación, lo que afecta su integridad estructural. Los sitios de más alto riesgo son las vértebras, los antebrazos, las costillas y la pelvis.12
EL compromiso óseo del HPTP se caracteriza por un marcado incremento de los osteoclastos, los cuales se ven en el subperiostio, en el hueso cortical y formando túneles en el hueso trabecular; es la llamada reabsorción osteoclástica intratrabecular formadora de túneles, hallazgo casi patognomónico de hiperparatiroidismo (Figura Nº 5). Estos espacios son muy infrecuentes en el hiperparatiroidismo secundario. Además, hay incremento en la remodelación ósea por osteoblastos. Otras características del HPTP incluyen esclerosis ósea (más frecuente en el hiperparatiroidismo secundario) y condrocalcinosis.
La proliferación de osteoclastos formando células gigantes multinucleadas puede ser muy marcada y causar zonas localizadas de osteolisis en las que suele haber hemorragia, depósito de hemosiderina y proliferación de tejido fibrovascular; estos acúmulos han sido llamados tumor pardo del hiperparatiroidismo, que pueden encontrarse en cualquier hueso del esqueleto axial o del apendicular y deben su nombre al color pardo dado por la hemosiderina. (Figuras Nº 5, derecha). Las principales causas de HPTP son los adenomas y la hiperplasia de las paratiroides.13 En la mayoría de los casos la alteración es esporádica, pero en otros hay una base genética y/o asociación con neoplasia endocrina múltiple (NEM). Los síndromes hereditarios son responsables de sólo el 5% de los casos.2 Para la detección de adenomas paratiroideos se utiliza la gamagrafía inyectando por vía venosa metoxi–isobutil–isonitrilo (MIBI) marcado con tecnecio 99 (MIBI–99mTc); se obtienen imágenes tempranas (5 y 20 minutos) y tardías (tres horas) (Figura Nº 3).
La detección de hipercalcemia puede permitir el diagnóstico precoz. Una historia clínica minuciosa permite identificar síntomas poco específicos, pero sugestivos del trastorno; aun así, más de la mitad de los pacientes con HPTP son asintomáticos al momento del diagnóstico.14 La historia familiar de hiperparatiroidismo, la hipercalcemia, la litiasis renal, la osteoporosis y las fracturas patológicas deben alertar sobre la posibilidad de un HPTP subyacente.
Para determinar la causa de la hipercalcemia se debe evaluar el nivel de HPT, teniendo en cuenta que la más frecuente es el HPTP; la tríada clásica incluye alto nivel de calcio, bajo nivele de fósforo y HPT elevada. Si ésta última está elevada y hay hipercalcemia es casi seguro el diagnóstico de HPTP. Las radiografías simples y la densitometría ósea pueden ser muy útiles en el diagnóstico de la osteoporosis y las fracturas patológicas secundarias al HPTP.14
El tratamiento de los pacientes con HPTP sintomático debe incluir la resección quirúrgica de las glándulas anormales. Se debe hacer seguimiento de estos pacientes con determinación semestral del nivel de calcio sérico y anual del nivel de creatinina, además de densitometría ósea anual. La administración de bifosfonatos es el tratamiento fundamental de la osteoporosis por HPTP primario. En uno de nuestros pacientes se presentó ruptura del tendón del cuádriceps. Además del hiperparatiroidismo primario como causa de rupturas tendinosas, se han descrito otras enfermedades en las que puede ocurrir esta complicación, entre ellas: lupus eritematoso sistémico, falla renal crónica, uremia, diabetes mellitus y gota. Esta alteración se relaciona con merma de la producción de colágeno, infiltración grasa, degeneración musculotendinosa, sinovitis y cambios vasculares.15
En conclusión, en el 75–80% de los casos el HPTP puede ser asintomático; en caso contrario son infrecuentes los síntomas esqueléticos, aunque hay alteraciones radiológicas hasta en un 25% de los pacientes. Cuando hay síntomas vagos e inespecíficos, con osteopenia generalizada y signos de reabsorción ósea, principalmente subperióstica en falanges de las manos, se debe plantear la posibilidad diagnóstica de hiperparatiroidismo primario. En pacientes con fracturas patológicas, lesiones en múltiples huesos o tumores óseos acompañados de marcada osteopenia, también se debe plantear esta posibilidad diagnóstica. Para confirmar el HPTP se debe medir el calcio sérico y el nivel de paratohormona.
REFERENCIAS BIBLIOGRÁFICAS
1. Resnick D. Parathyroid disorders and renal osteodystrophy. En Resnick D: Diagnosis of Bone and Joint Disorders, 4a ed. Philadelphia: W.B. Saunders Company; 2002: 2043–2111. [ Links ]
2. Ahmad R, Hammond JM. Primary, secondary, and tertiary hyperparathyroidism. Otolaryngol Clin N Am 2004; 37: 701–713. [ Links ]
3. Khan A, Bilezikian J. Primary hyperparathyroidism: pathophysiology and impact on bone. Can Med Ass J 2000; 163: 184–187. [ Links ]
4. Coker LH, Rorie K, Cantley L, Kirkland K. Stump D, Burbank N, et al. Primary hyperparathyroidism, cognition, and health–related quality of life. Ann Surg 2005; 242: 642–650. [ Links ]
5. Silverberg SJ, Shane E, De La Cruz L, Dempster DW, Feldman F, Seldin D, et al. Skeletal disease in primary hyperparathyroidism. J Bone Miner Res 1989; 4: 83–91. [ Links ]
6. Silverberg SJ, Shane E, Jacobs TP, Siris E, Bilezikian JP. A 10–year prospective study of primary hyperparathyroidism with or without parathyroid surgery. N Engl J Med 1999; 341: 1249–1255. [ Links ]
7. Silverberg SJ, Locker FG, Bilezikian JP. Vertebral osteopenia: a new indication of surgery in primary hyperparathyroidism. J Clin Endocrinol Metab 1996; 81: 4007–4012. [ Links ]
8. Bilezikian JP, Brandi ML, Rubin M, Silverberg SJ. Primary hyperparathyroidism: new concepts in clinical, densitometric and biochemical features. J Intern Med 2005; 257: 6–17. [ Links ]
9. Taniegra ED. Hyperparathyroidism. Am Fam Phys 2004; 69: 333–339. [ Links ]
10. Anderson P, Rydberg E, Willenheimer R. Primary hyperparathyroidism and heart disease: a review. Eur Heart J 2004; 25: 1776–1787. [ Links ]
11. Farnebo LO. Primary hyperparathyroidism. Update on pathophysiology, clinical presentation and surgical treatment. Scand J Surg 2004; 93: 282–287. [ Links ]
12. Kohsla S, Melton III LJ, Wermers RA, Crowson CS, OFallon WM, Riggs BL. Primary hyperparathyroidism and risk of fracture: a population–based study. J Bone Min Res 1999; 14: 1700–1707. [ Links ]
13. Ruda JM, Hollenbeak CS, Snack BC. A systematic review of the diagnosis and treatment of primary hyperparathyroidism from 1995 to 2003. Otolaryngol Head Neck Surg 2005; 132: 359–372. [ Links ]
14. Krempl GA, Medina JE. Current issues in hyperparathyroidism. Otolaryngol Clin N Am 2003; 36: 207–215. [ Links ]
15. Ilan DI, Tejwani N, Keschner M, Leibman M. Quadriceps tendon rupture. J Am Acad Orthop Surg 2003; 11: 192–200. [ Links ]